Деркаст®: комплексний підхід в лікуванні пацієнтів з БА і ХОЗЛ на госпітальному етапі
Бронхіальна астма (БА) і хронічне обструктивне захворювання легень (ХОЗЛ) належать до тих захворювань дихальної системи, в лікуванні яких, на жаль, далеко не завжди вдається обійтися без стаціонарного етапу. Як правило, ургентна допомога таким хворим в стаціонарах надається з акцентом на усуненні небезпечного для життя стану – бронхоспазму. В той же час відомим є факт, що причина погіршення стану пацієнта при загостренні – прогресуюче запалення. Це зумовлює необхідність пошуку препаратів, які б забезпечували надійний контроль запалення при загостреннях БА та ХОЗЛ. Які ж особливості терапії таких пацієнтів на госпітальному етапі?
Хронічне запалення в патогенезі БА та ХОЗЛ
Згідно з положеннями консенсусу «Глобальна ініціатива щодо бронхіальної астми» (Global Initiative for Asthma, GINA, 2017) БА розглядається як гетерогенне захворювання, що характеризується хронічним запаленням дихальних шляхів і діагностується за респіраторними симптомами свистячого дихання, задишки, утруднення в грудях або кашлю, варіабельних за тривалістю та інтенсивністю в поєднанні з лабільною експіраторною обструкцією дихальних шляхів. У патогенезі ХОЗЛ (звіт «Глобальної ініціативи з ХОЗЛ» – Global Initiative for Chronic Obstructive Lung Disease, GOLD, 2017) також фігурує інформація стосовно того, що провідна роль у розвитку хвороби належить запальному процесу, а також дисбалансу протеїназ і антипротеїназ в легенях, окислювальному стресу.
При цьому хронічне запалення як у випадку БА, так і ХОЗЛ поширюється на всі відділи дихальних шляхів, паренхіму і судини легень. В результаті хронічного запалення дихальних шляхів розвиваються набряк слизової оболонки бронхів, гіперсекреція слизу, бронхоконстрикція, які проявляються обмеженням повітряного потоку (M. Roth, 2014). Таким чином, запальний процес відіграє важливу роль в патогенезі БА і ХОЗЛ. Очевидно, що патогенетична терапія має бути спрямована однаковою мірою на усунення хронічного персистуючого запалення і бронхоспазму. Про що ж свідчать сучасні рекомендації?
Сучасні принципи терапії БА та ХОЗЛ і їх прогалини
Як відомо, незважаючи на широкий спектр препаратів для терапії БА, загострення, при яких є необхідною госпіталізація, можуть розвинутися у будь-якого пацієнта незалежно від тяжкості і тривалості захворювання. Причинами втрати контролю при БА та госпіталізацій часто стають неадекватна базисна терапія і/або низька прихильність пацієнтів до дотримання щоденних рекомендацій, а також частий прийом КДБА (короткої дії β2-адреноміметиків), що призводить до збільшення хронічного запалення і розвитку загострень. Що стосується КДБА, то часте і тривале їх застосування на догоспітальному етапі є фактором ризику загострень, який провокує розвиток десенситизації адренергічних рецепторів; крім того, застосування цих препаратів
більше 1-2 разів на добу, особливо в денний час, вважається аргументом для перегляду базисної терапії. Використання КДБА понад 200 доз на місяць – фактор ризику смерті з причини БА.
Крім того, зворотною стороною медалі надмірного використання КДБА є розвиток електролітного дисбалансу. Так, в дослідженні A.N. Nagdeote, Y.R. Pawade (2011) взяли участь 50 дітей віком 2-12 років з БА. Всі діти були обстежені до початку лікування, яке включало сальбутамол та інгаляційний глюкокортикостероїд (ГКС), причому останній призначався тільки дітям з тяжкими симптомами захворювання. Через 15 днів терапії зразки крові були взяті повторно. Автори досліджували рівні калію і натрію в плазмі. Результати показали, що терапія сальбутамолом викликала значне зниження рівнів калію в крові пацієнтів незалежно від тяжкості перебігу БА. Рівні натрію достовірно не змінилися. Результати дослідження наведено в таблиці 1.
Таким чином, терапія КДБА може істотно впливати на електролітний склад плазми крові.
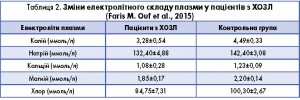
Слід взяти до уваги, що у пацієнтів з хронічною респіраторною патологією наявний фоновий дефіцит деяких мікроелементів, що підтверджено в дослідженні Faris M. Ouf і співавт. (2015). Дане дослідження, проведене за участю 60 дорослих пацієнтів з ХОЗЛ, дозволило виявити фонові зміни електролітного складу плазми у таких хворих. Автори відмічають, що пацієнти з ХОЗЛ мають значні порушення електролітного балансу навіть за відсутності терапії. Результати вимірювань рівнів електролітів плазми пацієнтів з ХОЗЛ до лікування наведено в таблиці 2.
У дослідженні також було вивчено динаміку змін електролітного балансу в ході стандартного лікування ХОЗЛ. Автори прийшли до висновку, що стандартна терапія ХОЗЛ може привести до подальшого посилення електролітного складу сироватки крові. Причому електролітні розлади є предиктором можливих ускладнень, а пацієнти з істотними коливаннями рівнів калію, магнію, хлору знаходяться в групі підвищеного ризику щодо потрапляння у відділення інтенсивної терапії.
Таким чином, призначаючи терапію пацієнтам з БА і ХОЗЛ на госпітальному етапі, слід пам’ятати про високу ймовірність гіпокаліємії та гіпомагніємії у таких хворих, особливо на тлі неконтрольованого застосування КДБА.
Шляхи оптимізації стаціонарного лікування хворих з БА та ХОЗЛ
В цілому для контролю БА як на до-, так і на госпітальному етапі повсюдно використовується комбінація ГКС/ТДБА (глюкокортикоїди / тривалої дії β2-агоністів) в SMART-режимі. Згідно з рекомендаціями GINA при погіршенні стану, який виникає внаслідок десенситизації β2-адренорецепторів, а також зниження чутливості пацієнтів до ГКС, у хворих з тяжким і середньотяжким перебігом БА виникає необхідність в комплексній терапії бронхоспазму і хронічного запалення дихальних шляхів із застосуванням препаратів другої лінії, основний напрямок дії яких – купірування бронхоспазму (іпратропію бромід, тіотропію бромід, теофілін). Рекомендації GOLD, які містять основні принципи ведення пацієнтів з ХОЗЛ, також поділяють лікування захворювання на 2 етапи. На госпітальному етапі внутрішньовенне введення препаратів другої лінії використовується з переважно бронхолітичною метою у випадках недостатнього ефекту від ГКС і короткодіючих бронхолітиків. Однак, як зазначалося вище, усунення бронхоспазму – тільки одна із цілей терапії БА та ХОЗЛ на госпітальному етапі. Комплексне лікування з обов’язковим усуненням і запалення, і бронхоспазму – ось патогенетично виправданий принцип у лікуванні загострень. З цїєї точки зору вартими уваги є препарати-інгібітори фосфодіестераз (ФДЕ). Інгібітори ФДЕ з раціональним складом здатні забезпечити таку комплексність лікування.Але що входить в поняття «раціональність» у цьому контексті? Спробуємо розібратися.
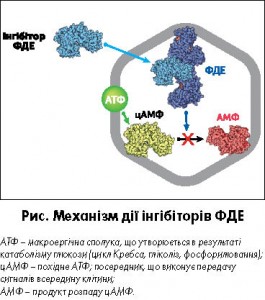
Необхідність призначати інгібітори ФДЕ в умовах стаціонару, як вже було описано вище, зумовлена зниженням чутливості β2-адренорецепторів до КДБА внаслідок частого їх застосування на догоспітальному етапі у зв’язку з погіршенням стану. В основі механізму дії інгібіторів ФДЕ лежить накопичення цАМФ за рахунок пригнічення процесу його перетворення в аденозинмонофосфат (АМФ) (рис.).
Накопичення цАМФ в клітинах гладких м’язів бронхів призводить до їх розслаблення і розвитку бронхолітичного ефекту. Протизапальна дія інгібітора ФДЕ реалізується за рахунок пригнічення вироблення лейкотрієнів, інтерлейкінів, гістаміну, фактора некрозу пухлини імунокомпетентними клітинами (нейтрофілами, Т-лімфоцитами, еозинофілами, макрофагами, тучними клітинами). Вкрай важливо відмітити, що інгібітори ФДЕ реалізують свої ефекти повною мірою лише в умовах наявності в організмі мікроелементів в концентраціях, близьких до нормальних. Це пов’язано з тим, що головний субстрат – цАМФ, відповідальний за розвиток біологічного (лікувального) ефекту інгібітора ФДЕ, утворюється з АТФ. Реакції з утворенням АТФ в результаті катаболізму глюкози потребують нормального вмісту есенціальних мікроелементів, в першу чергу магнію і калію. У разі дефіциту магнію і калію реакції утворення АТФ сповільнюються. Відомо, що магній є каталізатором 6 з 9 реакцій гліколізу, присутній в клітині у вигляді сполуки з АТФ (M. Faris, 2015), а також необхідний для кожної реакції циклу Кребса. Крім того, магній активує аденілатциклазу, яка контролює власне синтез цАМФ. Калій, в свою чергу, активує піруваткіназу, яка каталізує гліколіз з утворенням АТФ. Крім того, калій активує роботу ферментних систем, які беруть участь в утворенні АТФ в процесі окисного фосфорилювання (В.І. Мальцев, В.К. Казимирко, 2015). Таким чином, пацієнтам з БА і ХОЗЛ з їх фоновим дефіцитом калію і магнію в схему лікування препаратами другої лінії необхідно включати мікроелементи для нормалізації електролітного складу плазми. Це дозволить досягти бажаного терапевтичного ефекту від призначених препаратів-інгібіторів ФДЕ.
Отже, патогенетично обґрунтована схема терапії БА і ХОЗЛ на госпітальному етапі має передбачати:
- ефективне купірування бронхоспазму;
- надійний контроль запалення.
Парадоксально, але до теперішнього часу для пацієнтів із загостренням БА і ХОЗЛ на госпітальному етапі ринок не пропонував препарати комплексної дії, які б купірували одночасно і бронхоспазм, і запалення.
Прикладом сучасного підходу, що враховує патогенетичні особливості загострення БА та ХОЗЛ на госпітальному етапі, може виступати новий препарат Деркаст® (ТОВ «Юрія-Фарм», Україна). Це єдиний парентеральний інгібітор ФДЕ для лікування пацієнтів на госпітальному етапі, який одночасно купірує у пацієнтів із загостреннями БА та ХОЗЛ і бронхоспазм, і запалення, завдяки продуманому складу препарату.
Інгібуючи ФДЕ-3, ФДЕ-4, ФДЕ-5,
Деркаст® сприяє розвитку бронхолітичного і протизапального ефектів. Іони калію і магнію, що входять до складу препарату, забезпечують настання бажаного терапевтичного ефекту від застосування інгібітора ФДЕ. Деркаст® випускається у вигляді готового розчину для внутрішньовенної інфузії, що забезпечує швидкий і керований ефект. Ще раз необхідно підкреслити, що Деркаст® – принципово новий препарат, здатний одночасно впливати на основні ланки патогенезу загострення БА та ХОЗЛ.
Немає сумнівів стосовно того, що БА і ХОЗЛ є на сьогодні проблемою пульмонології № 1. Неухильне зростання поширеності, високий рівень смертності (щорічно від БА і ХОЗЛ помирають понад 3 млн осіб!), збільшення питомої ваги тяжких форм – ось причини, які зумовлюють високу медико-соціальну актуальність зазначених захворювань. Важливо відмітити, що основними причинами смерті хворих на БА та ХОЗЛ сьогодні називають як відсутність адекватного довгострокового лікування, так і несвоєчасне і неадекватне надання екстреної допомоги. Комплексний підхід до госпітального лікування хворих на БА та ХОЗЛ з використанням нового препарату Деркаст® – це не тільки патогенетично обґрунтований засіб підвищення ефективності терапії, але і спосіб зниження рівня смертності.
Підготувала Олександра Мєркулова
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....