Ідеальний антигістамінний препарат – міф чи реальність?
В останні десятиріччя у зв’язку з неухильним зростанням поширеності алергічних захворювань питання пошуків нових і вдосконалення існуючих методів лікування залишається одним з найбільш обговорюваних в світовому медичному товаристві. Але широке впровадження в медичну практику сучасних топічних кортикостероїдів, інгібіторів рецепторів лейкотрієну, популяризація методів алерген-специфічної імунотерапії (АСІТ) ні в якому разі не зменшили світове значення антигістамінних препаратів (АГП). І навіть навпаки – обсяги продажів АГП прогресивно зростають на всіх континентах.
Поява нових АГП – це завжди гучна подія в медичному світі, адже майже кожен лікар незалежно від його спеціалізації щодня призначає хоча б один АГП. Така ситуація вимагає дуже прискіпливого відношення до вибору АГП, адже всі знають, що багато препаратів з цього класу мають низку побічних ефектів, що особливо турбує пацієнта та лікаря в ситуації, коли протиалергічна терапія має призначатися на довгий термін.
У такій ситуації абсолютно не дивує той факт, що безпеці та ефективності АГП приділяється велика увага на кожній науково-медичній події, що проходить за участю алергологів, імунологів, оториноларингологів чи лікарів-інтерністів. Не стала виключенням і Міжнародна конференція «Львівські різдвяні читання з алергології та імунології: практичні та наукові напрямки», що відбулася 12-13 січня. В роботі заходу взяли участь науковці та лікарі з України, Польщі, Німеччини, Австрії, Іспанії. В рамках конференції було проведено 4 сателіти, один із яких був присвячений проблемі діагностики та терапії пацієнтів із алергічним ринітом (АР), бронхіальною астмою (БА), атопічним дерматитом (АД). Саме на цьому засіданні пролунала доповідь «Мистецтво лікування АР та кропив’янки» від віце-президента Глобальної астматичної асоціації INTERASMA, керівника оториноларинголгічного департаменту Європейської академії алергії, оториноларинголога, алерголога, професора Ральфа Мьозгеза (Ralph Mosges) (Університетський шпиталь, м. Кельн, Німеччина).
– Сьогодні кожна четверта дитина в Європі страждає на алергію у тій чи іншій формі (M. Wickman, J. Lilja, 2003). Лякає те, що має місце тенденція до подальшого зростання поширення алергічних хвороб. На жаль, точні причини такої несприятливої тенденції наразі не відомі. Вплив алергічних захворювань на якість життя пацієнтів величезний, оскільки вони можуть викликати головний біль, призводити до розладів сну, патологічної хронічної втоми, дратівливості та втрати здатності концентруватися. Ці симптоми, в свою чергу, здійснюють виражений негативний вплив на навчання або професійну діяльність. Саме тому АР та кропив’янка – це не локальні захворювання носа чи шкіри, це – системні захворювання. Тому і терапія має бути системною, через що – ефективною щодо всіх симптомів, а також, безумовно, максимально безпечною.
АР являє собою хронічне респіраторне захворювання, що характеризується закладенням і свербінням в носі, ринореєю, чханням і часто – підвищеним сльозовиділенням, почервонінням і свербінням в очах. Сучасну класифікацію АР наведено в останніх рекомендаціях з ведення хворих на АР та БА ARIA (Allergic Rhinitis and its Impact on Asthma). Згідно з ARIA АР може мати переважно персистуючий чи інтермітуючий перебіг, м’який, середньо-тяжкий чи тяжкий ступінь вираженості симптомів. Для лікування АР залежно від характеру перебігу та ступеня тяжкості можуть використовуватися такі групи лікарських засобів, як деконгестанти, кромони, глюкокортикостероїди, інгібітори лейкотрієнових рецепторів та, звичайно, АГП. Причому останні, згідно з рекомендаціями ARIA, мають використовуватися в якості стартової терапії всіх форм АР, а при належній ефективності – залишатися засобом монотерапії на довготривалий термін.
Термін «кропив’янка» включає фізичні уртикарії, гостру кропив’янку, хронічну ідіопатичну кропив’янку та уртикарний васкуліт, який визначається як спонтанна поява пухирів і/або ангіоневротичного набряку. Згідно з рекомендаціями EAACI/GA2LEN/EDF/WAO при лікуванні кропив’янки слід уникати алергічних стимулів і застосовувати в якості засобів першої лінії неседативні АГП. Пацієнтам, що не відповідають на терапію, рекомендується призначення більш високих доз АГП (в 2-4 рази вище доз, що застосовуються при АР). З цієї причини досить часто виникає необхідність тривалого щоденного прийому препарату (тижні, місяці і навіть роки), тобто АГП повинні мати високий профіль безпеки.
Таким чином, у всіх сучасних посібниках АГП розглядаються як перша лінія терапії АР і кропив’янки. Безумовно, на увазі маються в першу чергу АГП другої генерації, які мають адекватний потребам сучасної людини перелік побічних реакцій, що виключає снодійну та седативну дію. Але й обираючи засіб останньої генерації, варто зважити всі «за» та «проти», адже не всі АГП 2 покоління однаково ефективні та безпечні. Чи є серед них «ідеальний» АГП?
Відносно нещодавно на світовому фармацевтичному ринку з’явився сучасний АГП біластин (Ніксар®). Виробник та науковці сьогодні називають біластин останньою інновацією в контролі над алергією. Але «новий» ще не означає «кращий». Чи може біластин спростити це ствердження? Для відповіді на це питання варто переглянути останні публікації за результатами досліджень ефективності та безпечності біластину.
Згідно з даними R. Сorcostegui і співавт. (2006) біластин в дослідженнях in vitro демонструє:
• високий рівень селективності до Н1-гістамінових рецепторів;
• антигістамінний ефект;
• відсутність взаємодії з іншими гістаміновими рецепторами;
• протизапальні властивості.
У дослідженнях in vivo біластин реалізує:
• гальмівну дію на процес вивільнення гістаміну;
• активність на рівні Н1-гістамінових рецепторів;
• виражений протиалергічний ефект, що поширюється на всі прояви алергії.
Згідно з даними дослідження P. Kuna і співавт. (2009), в якому взяли участь 683 пацієнти з сезонним АР віком від 12 до 70 років, ефективність біластину в дозі 20 мг один раз на добу в полегшенні симптомів сезонного АР значно перевищувала плацебо та дорівнювала такій у цетиризина в дозі 10 мг. Однак біластин порівняно з цетиризином продемонстрував значно кращий профіль безпеки за рахунок суттєво меншої кількості та вираженості побічних ефектів.
В дослідженні F. Horak і співавт. (2010) 75 пацієнтів провокувалися пилком протягом 6 год у перший день та 4 год у другий. Біластин 20 мг, цетиризин 10 мг, фексофенадин 120 мг або плацебо були використані одноразово перорально через 2 години після початку провокації. Назальні симптоми за загальноприйнятою шкалою TSS (Total Score Symptomes) були оцінені у всіх учасників на 1-й та 2-й день. Біластин продемонстрував швидкий початок дії (вже протягом 1 години), а тривалість ефекту зберігалася протягом більше ніж 26 год. За цими параметрами біластин не поступався цетиризину та був значно кращим за фексофенадин. Безпечність біластину авторами дослідження була оцінена як найкраща серед інших використаних ними АГП.
Дослідження T. Zuberbier і співавт. (2010) демонструє високу ефективність біластину в усуненні симптомів хронічної ідіопатичної кропив’янки, при цьому рівень седативних та снодійних ефектів препарату достовірно дорівнює такому в групі пацієнтів, що отримували плацебо.
На 23-му Всесвітньому астматичному конгресі, що проходив у березні 2016 року, було озвучено доповідь групи іспанських вчених (R. Antonijoan et al.), присвячену порівняльній ефективності біластину, дезлоратадину та рупатадину в боротьбі зі шкірною реакцією, що була індукована внутрішньошкірним введенням гістаміну у 24 здорових добровольців у віці 18-40 років. Дослідження було рандомізованим подвійним сліпим плацебо-контрольованим. Учасники отримували однократні дози біластину (20 мг), дезлоратадину (5 мг), рупатадину (10 мг) чи плацебо. Шкірні реакції (розмір плями та рівень гіперемії), викликані ін’єкцією гістаміну (5 мкг), оцінювалися до лікування (основне значення), а також через 0,5; 1; 2; 4; 6; 9; 12 та 24 год після обробки. Через 15 хв після ін’єкції площа ураженої поверхні шкіри та ступінь почервоніння були визначені кількісно за допомогою Visitrak-системи. Відчуття свербіння оцінювали з використанням 100-мм візуально-аналогової шкали (ВАШ). За результатами цього дослідження, біластин найбільшою мірою зменшував розмір шкіряної плями, причому його ефект був значно вищим порівняно з дезлоратадином і рупатадином в часовому інтервалі 1-12 год (обидва р<0,001). Рупатадин і дезлоратадин були кращими, ніж плацебо, без достовірних відмінностей між ними. Максимальне гальмування реакції відбувалося протягом перших 6 год (біластин – 83%, дезлоратадин – 38%, рупатадин – 37%). Початок дії становив 1 год для біластину і 4 год для дезлоратадину і рупатадину (рис. 1А). Біластин був значно кращим за дезлоратадин і рупатадин і при оцінюванні ступеня гіперемії в часовому інтервалі від 1 до 24 год (обидва р<0,001), з початком дії на 30 хвилин (рис. 1Б). В усуненні свербіння біластин також виявився ефективнішим, ніж дезлоратадин (2-12 год; щонайменше, р<0,05) та рупатадин (2-9 год; щонайменше, р<0,01) (рис. 1В). Суттево зазначити, що ні дезлоратадин, ні рупатадин не знижували свербіж достовірно краще, ніж плацебо. Автори дослідження відмічають, що всі застосовані види активного лікування добре переносилися учасниками.
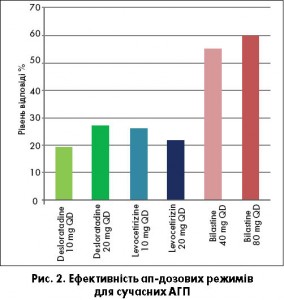
Як вже було зазначено, сучасні рекомендації в якості першої міри підвищення ефективності стартового лікування алергічних захворювань пропонують підвищення дози АГП. Але чи ефективна така міра? На це питання відповідають результати метааналізу M. Sanchez-Borges (2014). Авторами були прискіпливо вивчені дослідження, в яких задля керування симптомами алергії використовували ап-дозінг режим для таких АГП, як біластин, дезлоратадин, левоцетиризин. Виявилось, що підвищення стандартної добової дози для біластину в 2 чи навіть 4 рази має достовірну пряму кореляцію з ефективністю, чого не можна сказати про 2 референтні препарати. Результати проілюстровано на рисунку 2.
Багато досліджень присвячено вивченню безпеки біластину. В першу чергу досліджувався седативний ефект цього АГП. J. Montoro і співавт. (2011) за допомогою психомоторних тестів та суб’єктивної оцінки сонливості продемонстрували відсутність седативного ефекту у пацієнтів, що приймали біластин. Ця ж група авторів в 2013 році досліджувала можливість АГП потенціювати седативну дію транквілізатора лоразепаму. Виявилось, що 20 мг біластину на добу достовірно не змінюють об’єктивний та суб’єктивний психомоторний стан пацієнтів, що приймають лоразепам в якості базисної терапії.
Ще одне цікаве дослідження було проведено групою італійських дослідників на чолі з P. Pepe (2015). Метою роботи стало дослідження рівня психомоторних характеристик водіїв, що приймають біластин. В дослідженні взяли участь 18 осіб, оцінювались такі характеристики, як час реакції, здатність підтримувати пряму лінію руху, тримати задану швидкість руху. Дослідниками був зроблений висновок, що біластин не знижує рівень уваги та швидкість реакцій, не впливає на характер керування на всіх вивчених швидкостях (50, 150, 250 км/год).
Таким чином, біластин повністю відповідає вимогам сучасних рекомендацій (ARIA, EAACI/GA2LEN/EDF/WAO) до АГП першої лінії. Біластин – сильний серед сильніших, безпечніший, ніж безпечні.
Доповідь на тему «АГП – сучасні критерії вибору» було представлено координатором МОЗ України з питань клінічної алергології, головним алергологом Дніпропетровської області, заслуженим лікарем України, доктором медичних наук, професором Дитятковською Євгенією Михайлівною.
– Зростання поширеності алергічних захворювань в світі триває протягом більш ніж 50 років. Сьогодні на АР страждає від 10 до 30% населення планети. Довічна поширеність кропив’янки за останніми даними становить більше 20%. Сенсибілізація (присутність IgE антитіл) до одного чи більше алергенів серед сучасних дітей шкільного віку наближається до 40-50%. Насправді, цифри жахливі. Нікого не здивує, що на такому тлі зростає світова потреба в АГП, адже майже половина населення з тою чи іншою частотою вимушена використовувати препарати цієї групи для усунення симптомів алергії. Сучасні рекомендації (EAACI, GA2LEN, EDF, WAO та ARIA) йдуть в ногу із часом, пропонуючи в якості лікарських засобів першої лінії для лікування симптомів алергії саме АГП, точніше – неседативні АГП другої генерації. Найновішим АГП на сучасному фармацевтичному ринку є біластин (Ніксар®). Біластин є похідним піперидину та належить до групи АГП 2 покоління. Чим же відрізняється біластин від інших неседативних АГП?
Спробуємо звернутися до рекомендації консенсус-групи CONGA (Consensus Group on New-Generation Antihistamines), створеної за підтримки Британського товариства алергології та клінічної імунології (BSACI) саме для вирішення важливої проблеми з питань визначення критеріїв до АГП нового покоління.
Критеріями включення до нового класу АГП є три необхідних «попередніх умови»:
- Відсутність кардиотоксичности,
- Відсутність лікарських взаємодій,
- Відсутність ефектів на ЦНС.
Незважаючи на те, що відсутність ефектів на ЦНС є чітким відмітним критерієм між першим і другим поколінням, неседативні властивості ряду АГП другого покоління були ретельно оцінені. Виявилось, що їх седативні характеристики можуть значно відрізнятися. Ось три критерії, які є необхідним прийнятним «мінімумом» для АГП, що дозволяють однозначно класифікувати його як «неседативний»:
(I) частота випадків суб'єктивної сонливості
(II) Об'єктивні когнітивні і психомоторні функції
(III) Позитрон-емісійний (ПЕТ) вимір окупації
H1-рецепторів головного мозку.
Розглянемо відповідність Ніксару вищевказаним критеріям.
Критерій CONGA I: частота випадків суб’єктивної сонливості при використанні біластину подібна такій частоті при застосуванні плацебо. Це підтверджено в ході подвійних сліпих досліджень при лікуванні різної алергічної патології (інтермітуючий та персистуючий АР, кропив’янка). Висновок: біластин призводив до виникнення ефекту суб’єктивної сонливості на рівні плацебо (рис. 3).
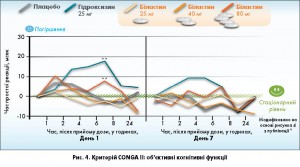
Критерій CONGA II: об’єктивні когнітивні і психомоторні функції пацієнтів, що приймають біластин, не відрізняються від аналогічних в групах плацебо. Навіть при застосуванні в подвійній дозі (тобто 40 мг 1 раз на добу) біластин не погіршує психомоторну здатність, що доведено в ході багатьох клінічних досліджень. Біластин в дозі 20 і 40 мг не продемонстрував різниці з плацебо за результатами тесту на час простої психомоторної реакції (рис. 4).
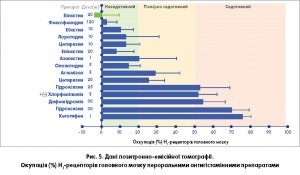
Критерій CONGA III: відсутність окупованих H1-рецепторов головного мозку за данними ПЕТ. Ключове значення для виникнення побічних ефектів з боку центральної нервової системи, включаючи сонливість, когнітивні порушення, зниження уваги, має здатність АГП проникати через гематоенцефалічний бар’єр і зв’язуватися з Н1-гістаміновими рецепторами в ЦНС. В дослідженні M. Farre і співавт. (2013) прослідковується чітка кореляція між кількістю окупованих Н1-рецепторів в ЦНС (було визначено за допомогою позитронно-емісійної томографії) і впливом на когнітивну/психомоторну функцію. Проведене подвійне сліпе перехресне дослідження показало, що при оцінці кількості окупованих Н1-рецепторів в ЦНС не було зареєстровано ніякої різниці в групі біластину 20 мг і плацебо (рис. 5).
У порівнянні з опублікованими даними щодо інших АГП першого і другого поколінь, біластін (Никсар) в дозі 20 мг демонструє найменшу здатність зв'язуватися з церебральними Н1-гістаміновими рецепторами.
Варто зазначити, що, на думку експертів ARIA, завдяки фармакологічним особливостям, ефективності, безпеці та фармакодинамічним властивостям біластин відповідає всім критеріям EAACI/ARIA для лікарських засобів, що застосовуються для сучасного лікування АР.
Підводячи підсумок, можна стверджувати, що Ніксар® – це:
- сучасний неседативний АГП для симптоматичного лікування алергічного ринокон’юнктивіту та кропив’янки;
- 1 таблетка (20 мг) 1 раз на добу;
- швидкий початок дії протягом 1 години;
- тривала дія: 24+ години;
- відсутність метаболізму через систему цитохрому Р450 (CYP450) в дослідженнях in vitro;
- відсутність значущої взаємодії з іншими лікарськими засобами;
- відсутність потреби коригувати дозу для пацієнтів літнього віку, а також хворих із порушеннями функції серця, печінки чи нирок.
Підготувала Олександра Мєркулова
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...