Кровосберегающие технологии: в фокусе – транексамовая кислота
Гемотрансфузия – пока еще незаменимое средство для спасения жизни больных с массивными кровотечениями (в результате травмы, больших хирургических вмешательств и др.). Однако свойственные этому виду терапии осложнения и трудности (иммунологическая несовместимость, риск инфицирования, дефицит донорской крови и др.) заставляют ученых искать ему альтернативу. Пока же она не найдена, клиницистам следует максимально широко использовать кровосберегающие технологии. Одним из эффективных методов сокращения потребности в гемотрансфузии, в частности в хирургической и травматологической практике, является применение антифибринолитических препаратов. Об имеющихся в арсенале врачей препаратах этой группы, их недостатках и преимуществах рассказал доктор медицинских наук, профессор, заведующий кафедрой анестезиологии и интенсивной терапии Национального медицинского университета им. А.А. Богомольца Феликс Семенович Глумчер.
Нормальной реакцией организма на травму считается гиперкоагуляция, действие которой направлено на восстановление целостности поврежденных сосудов путем тромбообразования. Однако сформированный при этом тромб может существенно сужать просвет сосуда, нарушая кровоток. Поэтому в последующем происходит активация процесса фибринолиза. Физиологический смысл данного процесса – растворить тромб в просвете сосуда, восстанавливая тем самым его проходимость. Однако при этом может раствориться и пристеночный тромб, который обеспечивал целостность сосуда. В таком случае кровотечение возобновляется и кровопотеря увеличивается. Предотвратить описываемый ход событий позволяет своевременное назначение ингибиторов фибринолиза. Как правило, на начальном этапе кровотечения применяют гемостатические препараты, несколько позже – ингибиторы фибринолиза.
В качестве гемостатиков может применяться свежезамороженная плазма, витамин К, препараты кальция, концентрат протромбинового комплекса, этамзилат, рекомбинантный VIIa фактор коагуляции. К антифибринолитическим препаратам относится эпсилон-аминокапроновая кислота, транексамовая кислота, апротинин.
Далее профессор более подробно остановился на характеристиках эффективности и безопасности применяемых в клинической практике антифибринолитиков.
Эпсилон-аминокапроновая кислота замедляет превращение профибринолизина в фибринолизин за счет ингибирования активатора этого процесса, а также оказывает прямое угнетающее влияние на фибринолизин. Кроме того, она тормозит активирующее действие стрептокиназы, урокиназы и тканевых киназ на фибринолиз, нейтрализирует эффекты калликреина, трипсина и гиалуронидазы, уменьшает проницаемость капилляров, обладает противоаллергической активностью, улучшает антитоксическую функцию печени.
Как и транексамовая, аминокапроновая кислота является синтетическим аналогом лизина, но оказывает значительно более слабое антифибринолитическое действие. Она применяется в нагрузочной дозе 150 мг/кг с последующей непрерывной инфузией 15 мг/кг/ч. Начальный период полувыведения составляет 60-75 мин, что и обосновывает необходимость ее непрерывной инфузии с целью поддержания терапевтических уровней препарата, пока риск кровотечения сохраняется.
Аминокапроновая кислота считается потенциальной альтернативой транексамовой кислоте, если последняя недоступна. Препарат противопоказан при тромбоэмболии, склонности к тромбозам, нарушении мозгового кровообращения, синдроме диссеминированного внутрисосудистого свертывания. Аминокапроновую кислоту следует назначать с осторожностью при наличии клапанных пороков сердца, гематурии, кровотечения из верхних мочевыводящих путей неустановленной этиологии, печеночной недостаточности, почечной недостаточности.
Не следует забывать и о множестве неблагоприятных побочных эффектов аминокапроновой кислоты. Со стороны иммунной системы она может вызывать реакции гиперчувствительности; сердечно-сосудистой системы – ортостатическую гипотензию, брадикардию, аритмии, субэндокардиальное кровоизлияние; системы крови – нарушения свертывания, геморрагии; опорно-двигательной системы и соединительной ткани – рабдомиолиз, миоглобинурию; нервной системы – головокружение, головную боль, судороги, шум в ушах; пищеварительной системы – тошноту, рвоту, диарею; мочевыделительной системы – острую почечную недостаточность.
Апротинин эффективен для снижения периоперационной кровопотери, однако характеризуется повышенным риском развития серьезных осложнений. Например, по данным A.M. Mahdy (2004), анафилаксия на фоне использования данного препарата встречается у 0,5% пациентов. Также в результате активного торможения апротинином активности фибринолитической системы существенно возрастает риск тромбозов. Не следует забывать и о таких осложнениях, как почечная недостаточность, инфаркт миокарда, инсульт, энцефалопатия.
На основании предварительных результатов рандомизированного исследования с участием пациентов, которым проводили кардиохирургические вмешательства, 25 октября 2007 г. FDA сделала заявление относительно «Сохранения крови путем использования фибринолитиков». В нем оговаривается, что по сравнению с такими антифибринолитическими лекарственными средствами, как транексамовая кислота и аминокапроновая кислота, апротинин может увеличивать риск смерти.
Транексамовая кислота ингибирует плазмин и замедляет процесс растворения тромба. Кроме того, транексамовая кислота обладает дополнительными терапевтическими свойствами. В частности, она оказывает противовоспалительное и противоаллергическое действие: ингибирует образование ряда кининов (брадикинин, каллидин, Т-кинин и др.), уменьшает боль и отек, имеет противошоковый эффект, усиливает действие опиатов в послеоперационном периоде.
Продолжительность антифибринолитического действия транексамовой кислоты составляет 7-8 часов. Приблизительно 95% препарата выводится почками в неизмененном виде. Она практически не связывается с белками плазмы (что во многом объясняет ее высокую безопасность), проходит через плацентарный и гематоэнцефалический барьер, проникает в цереброспинальную жидкость.
Риск тромботических осложнений на фоне приема препарата крайне низок. При этом транексамовая кислота обладает рядом преимуществ по сравнению с другими препаратами данного класса. Ее антифибринолитическая активность десятикратно превосходит аминокапроновую кислоту. Она имеет более низкую стоимость и более высокую безопасность по сравнению с апротинином.
Важно, что транексамовую кислоту можно применять одновременно с низкомолекулярными гепаринами, назначаемыми с целью профилактики тромбозов в послеоперационном периоде. Она не имеет канцерогенного действия и не индуцирует онкогенез у онкологических больных, не вызывает мутагенного действия в тестах in vitro и in vivo.
Транексамовая кислота показана при тяжелых травмах, желудочно-кишечных кровотечениях, меноррагии и метроррагии, гематурии, во время и после операций, при которых повышен риск или уже происходит массивное кровотечение. Она эффективна для профилактики и лечения массивной кровопотери (дает возможность сократить объем послеоперационной кровопотери на 30-40%), что позволяет снизить потребность в переливании крови практически вдвое. Было проведено немало исследований, демонстрирующих высокую эффективность транексамовой кислоты при таких операциях, как эндопротезирование тазобедренного и коленного суставов (табл.)
Около 20 проспективных рандомизированных исследований позволили сделать вывод, что наиболее эффективной схемой применения транексамовой кислоты при протезировании коленного сустава является ее внутривенное введение в дозе 15 мг/кг перед снятием турникета.
Использование транексамовой кислоты может иметь определенные преимущества у пациентов с травмой, что было наглядно продемонстрировано результатами крупного плацебо-контролируемого исследования CRASH‑2 (Clinical Randomisation of an Antifibrinolytic in Significant Haemorrhage). В нем приняли участие 20 211 взрослых пациентов с травмой и кровотечением тяжелой степени или его риском. 10 096 пациентам назначали транексамовую кислоту, а 10 115 – плацебо.
Общая летальность была значительно меньше в группе пациентов, которым назначили транексамовую кислоту, в сравнении с больными, получающими плацебо (14,5 и 16,0% соответственно; относительный риск 0,91; 95% доверительный интервал 0,85-0,97; p=0,0035).
Было показано, что на фоне приема транексамовой кислоты уровень венозных тромбоэмболий не изменялся, в то время как частота посттравматических тромбозов магистральных артерий, особенно инфаркта миокарда, была даже ниже по сравнению с пациентами контрольной группы. Авторы пришли к заключению, что транексамовая кислота уменьшает летальность у пациентов с травмой, а ее использование является экономически выгодным.
Кроме того, был проведен ряд исследований, демонстрирующих преимущества терапии транексамовой кислотой у больных с желудочно-кишечными кровотечениями.
После опубликования результатов исследования CRASH‑2 транексамовая кислота была внесена в перечень жизненно важных лекарственных средств, рекомендуемых ВОЗ (март 2011).
Применение транексамовой кислоты предусмотрено и европейским руководством «Управление кровотечением и коагулопатией вследствие тяжелой травмы» (2016). Согласно данному документу ее рекомендуется применять как можно раньше у травмированных пациентов с большим кровотечением или с опасностью значительного кровотечения в нагрузочной дозе 1 г, вводимой в течение 10 мин с последующим внутривенным введением 1 г в течение 8 ч (Градация 1А). При этом введение транексамовой кислоты следует проводить в течение первых трех часов после травмы (Градация 1В). Введение после трех часов увеличивает риск смерти из-за кровотечения на 1,3%. Предполагается, чтобы в протоколах для ведения пациентов с массивной кровопотерей была прописана необходимость назначения первой дозы транексамовой кислоты еще во время транспортировки больного в лечебное учреждение. В то же время из-за соображений по поводу безопасности использование апротинина у травмированных пациентов с кровотечением не рекомендуется.
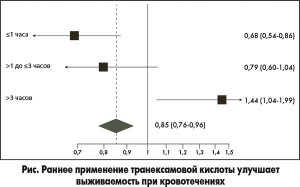
Как уже говорилось выше, транексамовую кислоту важно назначать в первые часы после травмы. Дальше ее эффективность в отношении прогноза выживаемости существенно снижается, что наглядно продемонстрировано на графике (рис.).
Таким образом, транексамовая кислота:
• сокращает смертность от кровотечения у пациентов с травмой и политравмой;
• не увеличивает частоту нежелательных тромбозов;
• должна применяться рано (в течение первых трех часов после травмы);
• экономически выгодна.
Широкое использование транексамовой кислоты в соответствии с показаниями может ежегодно спасти более сотни тысяч человеческих жизней по всему миру.
На отечественном фармацевтическом рынке транексамовая кислота представлена препаратом Сангера производства компании Юрия-Фарм. В Украине это единственный препарат транексамовой кислоты, выпускаемый в стартовой дозе 1 г. Именно такая дозировка считается наиболее эффективной в профилактике кровотечений, что предусмотрено в соответствующих руководствах по ведению пациентов с большим кровотечением или его высоким риском.
Подготовил Вячеслав Килимчук
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...