Персонализированная терапия метастатического колоректального рака: роль панитумумаба
Панитумумаб – таргетный противоопухолевый препарат, представляющий собой полностью человеческое моноклональное антитело класса IgG2 против лигандсвязывающего домена рецептора эпидермального фактора роста (EGFR). В ведении метастатического колоректального рака (мКРР) таргетная терапия, включая панитумумаб, самостоятельно и в комбинации с традиционными химиопрепаратами применяется уже более 10 лет. Препараты, специфически воздействующие на EGFR и сосудистый эндотелиальный фактор роста (VEGF), одобрены для ведения мКРР Управлением по контролю качества пищевых продуктов и лекарственных препаратов США (FDA).
Колоректальный рак (КРР) остается одним из наиболее распространенных злокачественных новообразований, составляя около 10% всех новых случаев карцином. Значительная часть пациентов с КРР являются кандидатами для назначения таргетной терапии. Так, у 20-25% пациентов на момент установления диагноза уже присутствуют метастазы, у 20-35% больных происходит рецидив после потенциально излечивающей терапии КРР ранних стадий.
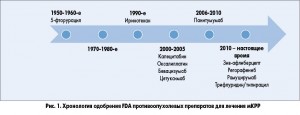
При применении 5-фторурацила в комбинации с лейковорином – первого режима химиотерапии, одобренного для лечения мКРР, – медиана общей выживаемости (ОВ) составляла 10-12 мес. В настоящее время этот показатель может достигать 30 мес и более. Улучшение выживаемости связано с несколькими факторами, прежде всего с более частым применением резекции метастатических очагов и других методов локальной терапии, а также с появлением новых препаратов для системной терапии, в том числе воздействующих на EGFR и VEGF. На сегодняшний день в США одобрены 11 антинеопластических препаратов для лечения мКРР: 5-фторурацил, иринотекан, капецитабин, бевацизумаб, цетуксимаб, панитумумаб, зив-афлиберцепт, регорафениб, рамуцирумаб и трифлуридин/типирацил (рис. 1).
Цетуксимаб, представляющий собой химерное моноклональное антитело класса IgG1 анти-EGFR, был одобрен FDA для применения при мКРР в 2004 г. Панитумумаб по этому показанию в США применяется с 2006 г.; в последующие 2 года он получил одобрение Европейского агентства по лекарственным препаратам (ЕМА) и Министерства здравоохранения Канады. Оба препарата эффективны только в отношении опухолей, клетки которых имеют «дикий» (немутированный) тип онкогенов RAS.
Несмотря на значительное улучшение медианы ОВ, 5-летняя ОВ при мКРР составляет всего 13%, что требует разработки новых и оптимального использования существующих методов лечения. Онкологи должны правильно оценивать роль таргетной терапии в улучшении исходов мКРР с учетом потенциальных побочных реакций и экономической составляющей. В настоящей статье представлены рекомендации по надлежащему применению панитумумаба при мКРР.
Фармакокинетика и фармакодинамика
EGFR, также известный как HER1 и Erb-1, – трансмембранный рецептор тирозинкиназы, принадлежащий семейству рецепторов ErbB, – играет ключевую роль в пролиферации, выживании и дифференциации клеток при многих типах рака вследствие дисрегуляции EGFR. Помимо собственно эпидермального фактора роста (EGF), в активации EGFR принимают участие и другие лиганды, в том числе трансформирующий фактор роста альфа, амфирегулин, бетацеллюлин, эпиген, эпирегулин и гепарин-связывающий EGF. Эти лиганды могут связываться с внеклеточным доменом рецептора и запускать нисходящие механизмы, ответственные за развитие и пролиферацию опухоли. Активация EGFR ведет к нескольким сигнальным путям, включая RAS/RAF/MEK/ERK, PI3CK/AKT/mTOR, семейство киназ Src, STAT и PLCγ-PKC, что способствует выживанию опухолевых клеток во время роста, ангиогенеза, инвазии и миграции.
Избыточная экспрессия EGFR наблюдается у 60-80% пациентов с КРР, что делает ингибирование EGFR рациональным терапевтическим подходом. Цетуксимаб и панитумумаб конкурентно связываются с тем же доменом EGFR, что и вышеуказанные лиганды. В результате достигается ингибирование лиганд-индуцированной активации тирозинкиназы с последующими интернализацией и деградацией EGFR, прекращением роста и апоптозом опухолевых клеток.
EGFR имеет четыре внеклеточных связующих домена. С лигандами связываются домены I и III; оба анти-EGFR-препарата связываются с доменом III. Тем не менее механизмы действия цетуксимаба и панитумумаба несколько различаются. Панитумумаб обладает более высокой связующей аффинностью, чем цетуксимаб. В то же время цетуксимаб дополнительно вызывает иммуноопосредованный ответ с антителозависимой клеточной токсичностью, что обусловлено химерной структурой моноклональных антител IgG1 (содержат человеческий и мышиный компоненты). Несмотря на эти различия, клинически цетуксимаб и панитумумаб одинаково рекомендуются в лечении мКРР.
Панитумумаб вводится внутривенно в дозе 6 мг/кг в виде 60-90-минутной инфузии (длительность последней зависит от рассчитанной дозы) каждые 2 нед и демонстрирует нелинейную фармакокинетику с периодом полувыведения 7,5 дней. Как уже отмечалось, панитумумаб связывается с EGFR с последующей интернализацией последнего. Благодаря полностью человеческой структуре препарат можно назначать без премедикации. Аналогично другим моноклональным антителам и эндогенным иммуноглобулинам панитумумаб элиминируется ретикулоэндотелиальной системой, поэтому функция печени и почек не оказывает существенного влияния на фармакокинетику препарата. Описаны случаи успешного лечения панитумумабом пациентов с печеночной дисфункцией и больных на гемодиализе. Данных по использованию препарата в период беременности нет, однако с учетом механизма действия оно не рекомендуется. Панитумумаб также применялся по альтернативной схеме дозирования – 9 мг/кг каждые 3 нед. Тем не менее при мКРР стандартной остается доза 6 мг/кг каждые 2 нед, поскольку панитумумаб часто назначается в комбинации с традиционной химиотерапией, которая применяется также с 2-недельными интервалами.
История применения и обновленные рекомендации при мКРР
Ранние исследования
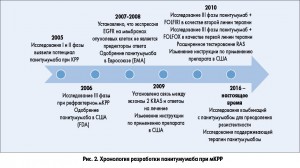
На рисунке 2 проиллюстрирована хронология клинической разработки панитумумаба. В 2005 г. на конгрессе Американского общества клинической онкологии (ASCO) Weiner и соавт. представили данные по применению четырех дозировок панитумумаба у 96 пациентов с солидными опухолями, из которых 40% составляли больные КРР. Препарат использовался в дозах от 0,01 мг/кг 1 р/нед до 9 мг/кг каждые 3 нед. Частичный ответ наблюдался у 12,8% пациентов с КРР, у 23% больных была достигнута стабилизация процесса. Исследование II фазы по оценке безопасности и эффективности (Malik et al., 2005) также дало многообещающие результаты. У пациентов с рефрактерным мКРР (n=148), разделенных на 4 подгруппы в зависимости от экспрессии EGFR, панитумумаб в монотерапии в дозе 2,5 мг/кг 1 р/нед обеспечил контроль заболевания в 46,5% случаев (10% – частичный ответ и 36,5% – стабилизация заболевания) при медиане ОВ 9,4 мес и времени до прогрессирования 2,5 мес.
Монотерапия при рефрактерном мКРР и одобрение FDA
Первичное одобрение панитумумаба FDA основывалось на результатах открытого рандомизированного многоцентрового исследования III фазы, в котором панитумумаб 6 мг/кг каждые 2 нед в сочетании с лучшим поддерживающим лечением (ЛПЛ) сравнивался с только ЛПЛ у пациентов c EGFR-положительным мКРР (Van Cutsem et al., 2007). Ранее у пациентов наблюдалось прогрессирование на фоне всех стандартных химиопрепаратов, включая фторпиримидины, иринотекан и оксалиплатин. Всего за период 2004-2005 гг. было включено 463 пациента (231 – в группу панитумумаб + ЛПЛ и 232 – в группу ЛПЛ) с оценкой по шкале Восточной объединенной онкологической группы (ECOG) ≤2. Через 8 нед выживаемость без прогрессирования (ВБП; первичная конечная точка) была значительно лучше в группе панитумумаба + ЛПЛ по сравнению с группой ЛПЛ (49 vs 30% соответственно; относительный риск – ОР – 0,54; р=0,0001). Частичный ответ и стабилизация заболевания наблюдались, соответственно, у 10 и 27% пациентов группы панитумумаба + ЛПЛ по сравнению с 0 и 10% больных в группе ЛПЛ (р<0,0001). По ОВ группы не различались (ОР 1,0; 95% доверительный интервал – ДИ – 0,82-1,22; р=0,81), однако это объясняется тем, что большое количество пациентов группы ЛПЛ (176 из 232) были переведены на лечение панитумумабом. На основании результатов этого исследования FDA одобрило применение панитумумаба в монотерапии у пациентов с EGFR-положительным мКРР, рефрактерным к фторпиримидинам, оксалиплатину и иринотекану.
Экспрессия EGFR на мембранах опухолевых клеток: влияет ли она на исходы?
Berlin и соавт. (2006) провели многоцентровое исследование II фазы, в котором панитумумаб в монотерапии назначался пациентам с оценкой ECOG ≤2 и рефрактерным мКРР (прогрессирование на фоне терапии фторпиримидинами, оксалиплатином и иринотеканом) с высокой мембранной экспрессией EGFR (≥10% по данным иммуногистохимии – ИГХ). Панитумумаб вводили в дозе 6 мг/кг каждые 2 нед. В исследование включили 91 пациента. Частичный ответ наблюдался у 8%, стабилизация заболевания – у 21%.
В 2007 г. на конгрессе ASCO Mitchell и соавт. (2007) представили результаты исследования, подтверждающие, что панитумумаб проявляет противоопухолевую активность независимо от мембранной экспрессии EGFR. У пациентов с низкой экспрессией EGFR (1-9% ИГХ) и отрицательным EGFR-статусом (<1% ИГХ) частичный ответ наблюдался в 7-9% случаев и стабилизация заболевания – в 30-33% случаев. Таким образом, экспрессия EGFR на мембранах опухолевых клеток не является предиктором ответа на панитумумаб при мКРР.
Монотерапия рефрактерного мКРР: роль мутаций экзона 2 KRAS
Amado и соавт. (2008) повторно проанализировали данные, полученные ранее Van Cutsem и соавт. (2007) при изучении эффективности панитумумаба в монотерапии. В анализ, который проводился с целью оценки роли мутаций экзона 2 KRAS, включили 207 пациентов группы панитумумаба + ЛПЛ и 219 больных группы ЛПЛ (всего 92% от общей выборки). Мутации экзона 2 KRAS были идентифицированы в целом у 43% пациентов, которые примерно поровну распределились по группам терапии. У пациентов с «диким» типом KRAS панитумумаб значительно повышал медиану ВБП (12,3 нед vs 7,3 нед в группе ЛПЛ; ОР 0,45; 95% ДИ 0,34-0,59) в отличие от больных с мутациями экзона 2 KRAS (7,4 vs 7,3 нед; ОР 0,99; 95% ДИ 0,73-1,36). Ответ опухоли был получен у 17% пациентов с «диким» типом KRAS и у 0% больных с мутантным типом. После перевода пациентов группы ЛПЛ на терапию панитумумабом наблюдалась аналогичная зависимость от статуса KRAS: медиана ВБП составила 16,4 нед при «диком» и 7,9 нед – при мутантном типе KRAS; ОР 0,32; 95% ДИ 0,22-0,45). Таким образом, исследование Amado и соавт. позволило уточнить роль мутаций KRAS в анти-EGFR-терапии. В июле 2009 г. FDA одобрило внесение изменений в инструкцию по применению панитумумаба, отражающих роль мутаций экзона 2 KRAS как потенциальных биомаркеров эффективности препарата.
Панитумумаб vs цетуксимаб: монотерапия при рефрактерном мКРР
Впервые прямое сравнение двух моноклональных анти-EGFR-антител было проведено в исследовании ASPECT (A Study of Panitumumab Efficacy and Safety Compared to Cetuximab). В это открытое рандомизированное многоцентровое исследование III фазы включали пациентов с оценкой ECOG <2 и мКРР, у которых заболевание прогрессировало на фоне схем на основе иринотекана, оксилиплатина и ингибитора тимидилатсинтетазы. Все больные имели опухоли без мутаций экзона 2 KRAS. Панитумумаб назначался по 6 мг/кг каждые 2 нед; цетуксимаб – по 250 мг/м2 еженедельно после нагрузочной дозы 400 мг/м2. Всего за период 2010-2012 гг. было включено 999 пациентов: 499 в группу панитумумаба и 500 – в группу цетуксимаба. Медиана ОВ (первичная конечная точка) составила 10,4 мес (95% ДИ 9,4-11,6) для панитумумаба и 10 мес (95% ДИ 9,3-11,0) для цетуксимаба (ОР 0,97; 95% ДИ 0,84-1,10), объективный ответ наблюдался у 22% (95% ДИ 18,4-26,0) и 19,8% (95% ДИ 16,3-23,6) пациентов соответственно (ОР 1,15; 95% ДИ 0,83-1,58). Эти результаты свидетельствуют о сопоставимой эффективности двух анти-EGFR-препаратов при рефрактерном мКРР.
Вторая линия лечения в комбинации с химиотерапией
В рандомизированном многоцентровом исследовании III фазы Peers и соавт. (2010) сравнивали комбинацию панитумумаб + FOLFIRI (5-фторурацил, лейковорин, иринотекан) и применением только FOLFIRI у пациентов с мКРР (ECOG <2), у которых заболевание прогрессировало после 1-й линии терапии. Панитумумаб назначался по 6 мг/кг каждые 2 нед. За период 2006-2008 гг. было включено 1186 пациентов, в том числе 551 в группу комбинированной терапии с панитумумабом и 595 – в группу FOLFIRI. Мутационный статус KRAS был подтвержден у 91% пациентов, при этом в 55% случаев он был мутантным. В группе с «диким» типом KRAS добавление панитумумаба к FOLFIRI значительно увеличивало ВБП (медиана ВБП 5,9 vs 3,9 мес в группе только FOLFIRI; ОР 0,73; 95% ДИ 0,59-0,90; р=0,004), а также ассоциировалось с тенденцией к улучшению ОВ (медиана ОВ 14,5 vs 12,5 мес; ОР 0,85; 95% ДИ 0,70-1,04; р=0,12) и более высокой частотой ответа (35 vs 10%). У пациентов с мутантным KRAS добавление панитумумаба к FOLFIRI не увеличивало ВБП (5,0 vs 4,9 мес; р=0,14), ОВ (11,8 vs 11,1 мес) и частоту ответа (13 vs 14%). Таким образом, это исследование подтвердило значимость статуса KRAS и показало, что панитумумаб в комбинации с химиотерапией по схеме FOLFIRI может применяться во второй линии лечения у пациентов без мутаций в экзоне 2 KRAS.
Первая линия терапии в комбинации с химиотерапией
Hecht и соавт. (2009) в рандомизированном многоцентровом исследовании III фазы изучали роль двойной биологической терапии в комбинации с химиотерапией при мКРР. Пациенты получали бевацизумаб + FOLFOX (5-фторурацил, лейковорин, оксалиплатин) ± панитумумаб или бевацизумаб + FOLFIRI ± панитумумаб в качестве первой линии терапии. После промежуточного анализа исследование было остановлено вследствие значительно худшей ВБП в группе двойной биологической терапии в комбинации со схемой FOLFOX. Неблагоприятный эффект сочетания бевацизумаба с анти-EGFR-терапией также наблюдался в исследовании CAIRO2 с цетуксимабом.
В рандомизированном многоцентровом исследовании III фазы PRIME Douillard и соавт. (2010) изучали целесообразность добавления панитумумаба 6 мг/кг каждые 2 нед к схеме FOLFOX4. На момент включения пациенты имели оценку ECOG ≤2, определение экспрессии EGFR или статуса KRAS для участия не требовалось. Всего за период 2006-2008 гг. было включено 593 пациента в группу панитумумаба и 590 больных в контрольную группу. У 60% пациентов опухоли не имели мутации экзона 2 KRAS; у этих больных добавление панитумумаба к FOLFOX4 улучшало ВБП (9,6 мес; 95% ДИ 9,2-11,1) по сравнению с только FOLFOX4 (8 мес; 95% ДИ 7,5-11,1). У пациентов с «диким» типом KRAS, получавших панитумумаб, также наблюдалось увеличение ОВ на 4,2 мес, однако разница между группами не достигла статистической значимости (23,9 vs 19,7 меc; р=0,072). У больных с мутациями экзона 2 KRAS добавление панитумумаба к FOLFOX4, напротив, приводило к снижению ВБП до 7,3 мес (95% 6,3-8,0) по сравнению с назначением только FOLFOX4 (8,8 мес; 95% ДИ 7,7-9,4 мес), при этом отмечалась тенденция к худшей ОВ (15,5 vs 19,3 мес; р=0,068).
Обновленные данные исследования PRIME
Помимо KRAS, при КРР предиктивную ценность имеют мутации еще одного представителя семейства RAS – NRAS. Мутации экзона 2 KRAS являются негативным предиктивным маркером в отношении анти-EGFR-терапии и могут приводить к ухудшению исходов при назначении этих препаратов. Мутации экзона 2 присутствуют у 40% пациентов с КРР, при этом еще у 10-20% больных с «диким» типом экзона 2 KRAS (кодоны 12 и 13) обнаруживаются мутации экзона 3 KRAS (кодон 61), экзона 4 KRAS (кодоны 117 и 146), экзона 2 NRAS (кодоны 12 и 13), экзона 3 NRAS (кодон 61) или экзона 4 NRAS (кодоны 117 и 146).
Чтобы оценить значимость этих мутаций, Douillard и соавт. (2013) провели проспективно-ретроспективный анализ исследования PRIME. У 17% пациентов были обнаружены мутации RAS, не затрагивающие экзон 2 KRAS. Расширенное тестирование выявило более низкие показатели выживаемости в когорте больных с мутациями RAS при назначении панитумумаба (медиана ВБП 7,3 vs 8,7 мес, р=0,008; медиана ОВ 15,5 vs 18,7 мес, р=0,04). В то же время обновленный анализ когорты с «диким» типом RAS показал еще более выраженное увеличение выживаемости при добавлении панитумумаба к FOLFOX4 (ВБП 10,1 vs 7,9 мес, р=0,004; ОВ 26,0 vs 20,2 мес, р=0,04). Впоследствии аналогичные результаты расширенного тестирования RAS были получены при обновленном анализе данных исследования FIRE-3 с трастузумабом. В 2015 г. FDA одобрило соответствующие изменения в инструкции по применению панитумумаба и трастузумаба.
Экономический эффект расширенного тестирования RAS
На сегодняшний день онкология является одной из наиболее затратоемких отраслей медицины. По прогнозам, в ближайшие десятилетия затраты на лечение рака вырастут еще больше вследствие увеличения продолжительности жизни и внедрения в клиническую практику инновационных препаратов с высокой стоимостью. Ожидается, что в США к 2020 г. затраты на лечение КРР удвоятся и будут составлять 5,19 млрд долларов в первой фазе лечения (в первые 12 мес после установления диагноза), 3,57 млрд долларов в поддерживающей фазе и 5,27 млрд долларов в последней фазе (последние 12 мес жизни). В значительной степени такие огромные расходы обусловлены высокой стоимостью 11 противоопухолевых препаратов, использующихся в лечении КРР. Высокая стоимость, возможное ухудшение исходов и потенциальная токсичность таргетной терапии требуют четкого определения ее роли и целевой группы пациентов. Убедительно продемонстрировано, что расширенное тестирование RAS позволяет более точно выбрать стратегию лечения мКРР. Недавно проведенный фармакоэкономический анализ показал, что расширенное тестирование RAS в США позволит ежегодно экономить 184 млн долларов. В пользу такого тестирования также свидетельствует то, что стоимость определения статуса RAS в лаборатории (например, KRAS – около 200 долларов) значительно ниже стоимости анти-EGFR-терапии с учетом ее потенциально большой продолжительности.
Локализация первичной опухоли и таргетная терапия
Метастатический КРР является в высокой степени гетерогенным заболеванием, на что указывает множество факторов, включая эпидемиологию, клиническую картину, очень агрессивное течение в ряде случаев, возраст и мутационные характеристики, коррелирующие с прогнозом и ответом на лечение. В двух недавно проведенных ретроспективных исследованиях было установлено, что одним из таких факторов является локализация первичной опухоли. Tejpar и соавт. проанализировали данные пациентов с «диким» типом RAS – участников исследований CRYSTAL и FIRE-3, в которых использовался цетуксимаб в комбинации с FOLFIRI в первой линии терапии мКРР. Левосторонняя локализация первичной опухоли (селезеночный изгиб, нисходящий отдел ободочной кишки или прямая кишка) ассоциировалась с лучшими показателями ВБП и ОВ по сравнению с правосторонней локализацией (аппендикс, слепая кишка, восходящий и поперечный отделы ободочной кишки, печеночный изгиб).
В 2016 г. на ежегодном конгрессе ASCO Venook и соавт. представили ретроспективный анализ данных, полученных в исследовании CALGB/SWOG 80405. В этом клиническом испытании у пациентов с мКРР изучали эффективность добавления цетуксимаба к схемам FOLFOX или FOLFIRI в первой линии терапии. Локализацию опухоли в слепой кишке или в печеночном изгибе классифицировали как правостороннюю, от селезеночного изгиба до прямой кишки – как левостороннюю. У пациентов с левосторонней локализацией первичной опухоли ОВ была значительно выше по сравнению с больными, у которых первичная опухоль располагалась в правой части толстой кишки (34,2 vs 19,4; ОР 1,56; 95% ДИ 1,32-1,84). В группе цетуксимаба при левосторонней локализации ОВ составила 37,5 мес по сравнению с 16,4 мес при правосторонней локализации (ОР 1,97; 95% ДИ 1,56-2,48). В группе бевацизумаба (препарат сравнения, назначавшийся в комбинации с FOLFIRI в исследовании FIRE-3) ОВ при лево- и правосторонней локализации первичной опухоли составила 32,1 vs 24,5 мес соответственно (ОР 1,26; 95% ДИ 1,0-1,58). Учитывая такую значительную зависимость между локализацией первичной опухоли и результатами анти-EGFR-терапии, в национальных руководствах появилась рекомендация назначать такое лечение в первой линии только при левосторонней локализации и «диком» типе RAS.
Роль панитумумаба в лечении мКРР
В руководствах Национальной онкологической сети США (NCCN), ASCO и Европейского общества медицинских онкологов (ESMO)* расширенное тестирование мутационного статуса RAS является рекомендованным или обязательным для всех пациентов с мКРР с учетом того, что наличие мутаций RAS представляет собой негативный предиктивный маркер для анти-EGFR-терапии. В случаях, когда такая терапия показана, цетуксимаб и панитумумаб одинаково рекомендуются, т.е. не отдается предпочтение тому или иному препарату. В первой линии терапии панитумумаб и цетуксимаб могут назначаться в комбинации со схемами FOLFOX или FOLFIRI пациентам с «диким» типом RAS с учетом локализации первичной опухоли. Если в первой линии терапии анти-EGFR-препарат не назначался, во второй линии терапии цетуксимаб или панитумумаб могут использоваться в комбинации с FOLFIRI или иринотеканом. Если же анти-EGFR-препараты не применялись ни в первой, ни во второй линии терапии, они могут назначаться в третьей линии лечения в монотерапии или в комбинации с иринотеканом. Следует напомнить, что независимо от линии терапии цетуксимаб и панитумумаб показаны только пациентам с «диким» типом RAS.
Побочные эффекты
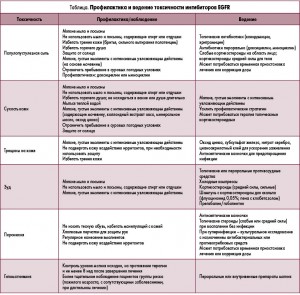
Побочные эффекты таргетных препаратов отличаются от таковых традиционных химиотерапевтических средств, что требует специфических подходов к профилактике и ведению проявлений токсичности. EGFR присутствуют в здоровых тканях гастроинтестинального тракта, кожного эпителия, волосяных фолликулах, что определяет профиль побочных эффектов анти-EGFR-препаратов. Методы профилактики и ведения токсичности ингибиторов EGFR представлены в таблице.
Токсичность со стороны кожи
Кожные проявления токсичности, включая сыпь, ксероз, фоточувствительность, паронихии и трещины, являются наиболее частыми побочными эффектами ингибиторов EGFR. Папулопустулезная сыпь, наблюдающаяся на фоне терапии у 50-95% пациентов, является самым ранним проявлением токсичности; обычно она появляется через 2 дня от начала лечения и достигает максимальной выраженности на второй неделе лечения. В отличие от акне при акнеформной сыпи, вызванной ингибиторами EGFR, комедоны часто отсутствуют. Первыми симптомами являются отек и покраснение, которые прогрессируют в папулы, узелки и пустулы на лице, шее, груди, спине, скальпе и проксимальных участках верхних конечностей. Эволюция кожных элементов обычно завершается формированием корочек через 4 нед. Сыпь часто сопровождается зудом, отеком и болью.
EGFR присутствуют в базальном и супрабазальном слоях эпидермиса, внешних слоях волосяного фолликула и сальных железах. При ингибировании EGFR в эпителии и волосяных фолликулах нарушается дифференциация кератиноцитов, что приводит к обструкции, воспалению и бактериальной суперинфекции. Кожные проявления токсичности на фоне терапии цетуксимабом или панитумумабом являются довольно обременительными для пациентов вследствие стойкого и зачастую волнообразного характера симптомов, что требует проактивного подхода к их профилактике и ведению. Проходит сыпь примерно через 8 нед после завершения анти-EGFR-терапии.
Исследование II фазы STEPP (Skin Toxicity Evaluation Protocol with Panitumumab) послужило основой для разработки превентивного подхода к контролю акнеформной сыпи. Задачей этого исследования с участием 95 пациентов было установить, можно ли уменьшить кожную токсичность ≥2 степени, если использовать превентивную стратегию вместо реактивной. Превентивный режим начинался за 1 нед до введения первой дозы панитумумаба и продолжался 6 нед. Он включал нанесение увлажняющего средства на кожу лица, кистей, стоп, шеи, спины и груди 1 раз в день утром, солнцезащитного средства на открытые участки тела, топических стероидов (1% крем гидрокортизона) и доксициклина перорально 100 мг 2 раза в день. В результате было показано убедительное преимущество превентивной стратегии: частота кожной токсичности ≥2 степени в этой группе составила 29% по сравнению с 62% в группе реактивной стратегии. После публикации исследования STEPP был предложен ряд других стратегий профилактики кожной токсичности (табл.).
Как уже отмечалось, мутации RAS являются предиктивным биомаркером неэффективности ингибиторов EGFR. Некоторые исследования с панитумумабом и цетуксимабом, указывают на то, что клиническим маркером ответа на эти препараты может быть тяжесть сыпи. В частности, в исследовании EVEREST оценивали эффективность повышения дозы у пациентов с легкой кожной реакцией или ее отсутствием после 3 нед терапии стандартной дозой. Несмотря на перспективность кожной токсичности как клинического маркера ответа на лечение, онкологам при обсуждении данного вопроса с пациентами следует проявлять осторожность, чтобы не вызвать излишнего пессимизма или оптимизма. Кроме того, в современных руководствах ответ на терапию ингибиторами EGFR рекомендуется оценивать по результатам визуализирующих исследований, не полагаясь не выраженность сыпи.
Влияние кожной токсичности на качество жизни
В недавнем обзоре R. Koukakis и соавт. (2016) проанализировали влияние кожной токсичности панитумумаба на качество жизни пациентов при использовании препарата в монотерапии при рефрактерном мКРР, в комбинации с FOLFIRI во второй линии и в комбинации с FOLFIRI в первой линии терапии. Качество жизни оценивали с помощью опросника EuroQoL-5 и шкалы OHR. EuroQoL-5 включает 5 доменов: подвижность, уход за собой, повседневную активность, боль/дискомфорт и тревогу/депрессию; итоговый балл может составлять от –0,594 до 1, при этом более высокая оценка означает лучшее качество жизни, связанное со здоровьем. OHR представляет собой визуальную аналоговую шкалу от 0 до 100 (0 = наихудшее, 100 = наилучшее состояние здоровья, которое можно представить). В результате было продемонстрировано, что от момента начала лечения до его завершения статистически значимые различия между группами панитумумаба и контроля отсутствовали. Кожная токсичность независимо от степени тяжести одинаково влияла на качество жизни.
Thaler и соавт. (2012) оценивали связь между качеством жизни и кожной токсичностью в исследовании II фазы, в котором панитумумаб назначался в первой линии терапии в комбинации с FOLFIRI. Для оценки качества жизни использовали опросники EuroQoL-5 и QLQ-30, охватывающие множество факторов (соматические, психические, эмоциональные и социальные; усталость, боль, тошнота/рвота, общее состояние здоровья, финансовая составляющая и др.). После 8 нед терапии качество жизни не отличалось от такового до лечения.
В исследовании STEPP качество жизни оценивали с помощью индекса DLQI через 2-7 и 13-14 нед от начала лечения. Этот индекс состоит из 10 вопросов со шкалой от 0 до 30, при этом более высокая оценка означает более выраженное ухудшение качества жизни. Вопросы касаются симптомов, эмоций, продуктивности на работе, социальной жизни и др. Результаты показали менее выраженное нарушение качества жизни при использовании превентивной стратегии по сравнению с реактивной (+1,3 vs +4,2 балла). Таким образом, панитумумаб оказывает минимальное влияние на качество жизни, и его можно уменьшить еще с помощью превентивной стратегии контроля кожной токсичности.
Паронихия
Воспаление околоногтевого валика (паронихия) пальцев рук и ног, чаще больших пальцев, обычно развивается через 2-6 мес после начала анти-EGFR-терапии. Ингибирование EGFR непосредственно подавляет кератиноциты в ногтевой матрице, что и приводит к этой побочной реакции. По сравнению с кожной токсичностью паронихия при лечении цетуксимабом или панитумумабом встречается значительно реже (примерно у 20% больных). Изменения ногтей поначалу могут быть легкими и бессимптомными, однако паронихия может вызывать симптомные, болезненные и тяжелые осложнения, включая бактериальную и грибковую суперинфекцию, пиогенную гранулему и вросший ноготь.
Ограниченная доказательная база не позволяет сформировать четких рекомендаций по профилактике и лечению паронихии. Превентивные стратегии основываются на мнении экспертов и включают консультирование пациентов относительно значимости ношения комфортной обуви, гигиенических мероприятий, ношения перчаток для защиты рук и т.д. (табл.). Для снижения риска развития суперинфекции можно ежедневно использовать антисептические ванночки (например, 1 часть уксуса на 10 частей воды); при воспалении без инфекции рекомендуются топические кортикостероиды (слабые или средней силы). Инфекция Staphylococcus aureus, как правило, развивается остро, тогда как хронические суперинфекции чаще ассоциируются с Candida albicans. Также могут выявляться Pseudomonas и Enterococcus. В случае явной суперинфекции, например при выделении гноя, показано культуральное исследование с последующим назначением соответствующего антимикробного препарата. Из антибиотиков часто применяются топический мупироцин, антистафилококковый пенициллин, цефалоспорин первого поколения или доксициклин перорально. У пациентов с сопутствующими заболеваниями, такими как диабет, может потребоваться назначение клиндамицина и амоксициллина/клавуланата; при выявлении метицилинрезистентного S. aureus может использоваться триметоприм/сульфаметоксазол.
Гипомагниемия
Еще одним частым побочным эффектом при лечении ингибиторами EGFR является гипомагниемия, что объясняется участием EGFR в регуляции функции дистальных канальцев нефрона. В частности, EGFR влияют на работу TRPM6 – ионного канала подсемейства меластина, который обеспечивает активную реабсорбцию магния в дистальных канальцах. Ингибирование EGFR снижает функцию TRPM6, что приводит к повышенным потерям магния с мочой. В отличие от кожной токсичности, ассоциированной с анти-EGFR-терапией, гипомагниемия не имеет четкой хронологии и может развиваться в первые дни или спустя несколько месяцев после начала лечения. Снижение уровней магния в крови имеет прогрессирующий характер, усугубляясь по мере продолжения терапии.
Гипомагниемия обычно никак не проявляется, однако для профилактики тяжелых осложнений, таких как сердечные аритмии и нейрокогнитивные нарушения, рекомендуется мониторировать уровень магния во время анти-EGFR-терапии и по крайней мере на протяжении 8 нед после ее окончания. Особое внимание следует уделять пациентам с мышечной слабостью или спазмами, диареей, при большой продолжительности лечения (>6 мес), пожилым больным и пациентам с сопутствующей кардиальной патологией.
По сравнению с другими побочными эффектами рекомендации по ведению гипомагниемии разработаны в меньшей степени, основным подходом является терапия препаратами магния. К недостаткам пероральных препаратов магния относятся низкая абсорбция и высокая частота диареи. В свою очередь, внутривенная магнийзаместительная терапия ассоциируется с неудобством для пациентов и дополнительными затратами.
Побочные реакции, связанные с инфузией
Инфузионные реакции при лечении панитумумабом наблюдаются значительно реже (3%), чем при назначении цетуксимаба (15-21%), что обусловлено различиями их структурной основы (человеческая vs химерная). Панитумумаб вводится с одинаковой скоростью инфузии и без премедикации; при введении цетуксимаба за 30 мин необходима премедикация Н1-антагонистом (дифенгидрамином), и в первом цикле инфузия должна быть пролонгированной. Гиперчувствительность к цетуксимабу может быть обусловлена наличием у некоторых пациентов антител класса IgE к галактозо-α-I-3-галактозе – компоненту, который вводится в структуру препарата во время химеризации.
В целом побочные эффекты моноклональных антител против EGFR схожи с таковыми ингибиторов тирозинкиназ. До начала терапии с каждым пациентом следует обсудить стратегии профилактики и ведения акнеформной сыпи. В динамике лечения необходимы регулярные контрольные визиты, во время которых проводится определение уровня магния и физикальный осмотр, в том числе обследование ногтевого ложа на наличие паронихий.
Заключение
Включение биологических препаратов, в частности панитумумаба, в схемы лечения мКРР позволило кардинально улучшить ОВ, которая уже превысила 30 мес. Тем не менее 5-летняя выживаемость пациентов все еще остается на низком уровне, что создает потенциал для усовершенствования ведения этого заболевания. Перспективными направлениями являются дальнейшее изучение гетерогенности опухоли и механизмов ее резистентности к имеющимся препаратам. В настоящее время анализируется роль других, более редких мутаций RAS, а также мутаций BRAF, PIK3CA, утраты PTEN и амплификации HER2. При изучении паттернов резистентности часто используются комбинации таргетных препаратов, воздействующих на PI3K-mTOR, BRAF, MEK и EGFR. Кроме того, заслуживает уточнения предиктивная локализации первичной опухоли. Продолжаются исследования поддерживающей монотерапии ингибиторами EGFR, которая позволяет избежать побочных эффектов хронической традиционной химиотерапии – усталости, миелосупрессии и нейропатии. Эффективным подходом для улучшения переносимости анти-EGFR-терапии является проактивная стратегия профилактики и ведения кожных реакций, электролитных нарушений, острых и хронических паронихиальных инфекций.
Список литературы находится в редакции.
Rogers J.E. Patient considerations
in metastatic colorectal cancer – role of panitumumab.
Onco Targets Ther. 2017 Apr 7; 10: 2033-2044.
Перевел с англ. Алексей Терещенко
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...