Порівняльна оцінка ефективності ородиспергуємого мелоксикаму з пероральною формою мелоксикаму у хворих із синдромом болю в нижній частині спини
Гострий больовий синдром або посилення хронічного болю при дегенеративних захворюваннях хребта, запальних захворюваннях суглобів, міалгії і т. ін. – одна з найбільш частих причин звернення хворих за медичною допомогою в усьому світі. При цьому в структурі інвалідності артритам і болю в нижній частині спині (БНС) належать перша та друга позиції – 17,9 і 16,9% випадків відповідно (CDC, 2001).
Синдром БНС – це біль, що локалізується між ХІІ парою ребер і сідничними складками. Розрізняють первинний і вторинний синдроми БНС. Первинний – це больовий синдром у спині, зумовлений дистрофічними та функціональними змінами в тканинах опорно-рухового апарату (дуговідросткові суглоби, міжхребцеві диски, фасції, м’язи, сухожилля, зв’язки) з можливим залученням суміжних структур (корінців, нервів). Найчастішою причиною первинного синдрому БНС є остеохондроз хребта. Причинами вторинного синдрому БНС можуть бути: вроджені аномалії (спондилолістез), травми (переломи хребців, протрузії міжхребцевих дисків), запальні захворювання хребта (реактивні артрити, анкілозуючий спондилоартрит), пухлини хребта, інфекційні ураження хребта (туберкульоз, остеомієліт), порушення метаболізму (хвороба Педжета), захворювання сечостатевих органів, проекційні болі при порушеннях з боку внутрішніх органів (Мазуров В. І., Беляєва І. Б., 2003).
Хронічний біль не тільки значно виснажує фізіологічні та емоційні ресурси, а й призводить до розвитку нових патологічних процесів, пригнічує психіку, зумовлює депресію, порушення сну, є причиною імунної недостатності; він перетворюється на ушкоджувальний фактор, часто індукує генералізовані процеси, що негативно впливають на якість життя пацієнта. Тому лікування БНС на сьогодні залишається актуальною медико-соціальною проблемою, в основі якої лежать застосування немедикаментозних заходів і призначення адекватної фармакотерапії. До нефармакологічних методів відноситься організація повсякденної фізичної активності пацієнта. Таким хворим показано уникати ситуацій, що здатні провокувати загострення болю, при цьому небажано надмірно тривале обмеження навантажень. Дотримання постільного режиму доцільно протягом 2-3 днів, особливо за наявності корінцевого синдрому. Другим важливим заходом є іммобілізація хребта. Слід забезпечити тимчасову іммобілізацію відповідного відділу хребта за допомогою ортезів, поясів (корсетів) (Нікіфоров А. С., Мендель О. І., 2007; Левін О. С., 2004).
Фармакологічні методи, а саме препарати для лікування БНС, мають бути спрямовані на усунення джерела болю, відновлення ушкоджених тканин і ліквідацію периферичних компонентів болю. Найбільш виражений ефект при цьому мають препарати, що впливають на синтез простагландинів: ненаркотичні аналгетики, нестероїдні протизапальні препарати (НПЗП). Основні ефекти НПЗП пов’язують з трьома механізмами, що включають інгібування циклооксигенази (ЦОГ), ліпоксигенази та вільних кисневих радикалів. При виборі НПЗП для комплексного лікування БНС, крім аналгетичних властивостей, необхідно враховувати їхній вплив на хрящову тканину та супутню патологію (Шуба Н. М., 2007).
Мелоксикам – це НПЗП класу енолієвої кислоти. Механізм його дії пов’язаний з гальмуванням активності ЦОГ-2, яка бере участь у біосинтезі простагландинів та формуванні стійкого больового синдрому. Меншою мірою, ніж гальмування ЦОГ-2, мелоксикам інгібує й ЦОГ-1, яка бере участь у синтезі простагландину, регуляції кровотоку в нирках, захищає слизову оболонку шлунково-кишкового тракту (ШКТ). У зв’язку із цим мелоксикам рідше призводить до ураження ШКТ.
Поряд з інгібуванням активності й експресії ЦОГ-2 мелоксикам має ЦОГ-незалежні ефекти, які можуть визначати його протизапальну, аналгетичну та хондропротекторну активність, що в низці випадків є додатковим аргументом на користь застосування цього препарату. На відміну від індометацину мелоксикам у терапевтичній концентрації не збільшує синтез прозапальних цитокінів, зокрема інтерлейкіну (ІЛ-1), в культурі хондроцитів (Rainsford K. D., Ying C., Smith F. C., 1997), підвищує синтез протеогліканів в експлантаті остеоартрозного хряща, отриманого від хворих з різним ступенем тяжкості дегенеративного захворювання, і гальмує апоптоз хондроцитів (Blot L. et al., 2000). Крім того, мелоксикам пригнічує продукцію тромбоксану, це може знижувати ризик тромбоемболічних ускладнень, виникнення нестабільної стенокардії й інфаркту міокарда на 38,8%, що, відповідно, зменшує кількість реваскуляризаційних процедур на 26,7% (Altman R., Luciardi H. L., Muntaner J. et al., 2002).
Незважаючи на високу абсорбцію мелоксикаму з ШКТ (абсолютна біодоступність препарату становить 89%), його максимальна концентрація, а отже, й знеболювальний ефект досягається протягом перших 5-6 год, період напіввидення варіює в межах 15-20 год. Наявність цих властивостей і стала поштовхом до створення ородиспергуємої форми препарату. Оскільки всмоктування такої форми розпочинається вже в ротовій порожнині, вплив на больовий синдром розвивається значно швидше. Крім того, відомо, що мелоксикам підлягає екстенсивній біотрансформації в печінці, де за його метаболізм відповідають ізоензими CYP3А4 і CYP2C9 (які, в основному, знаходяться в стінці кишечнику та печінки відповідно). При сублінгвальному застосуванні препарату вплив цих ферментів значно нижчий, ніж у разі використання традиційних таблеток.
Враховуючи вищевикладене, було проведено дослідження оцінки ефективності застосування ородиспергуємої форми мелоксикаму у хворих із синдромом БНС.
Матеріали і методи
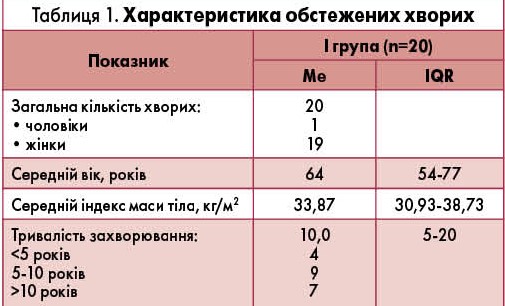
Дослідження було проведене на базі терапевтичного відділення № 1 Київської міської клінічної лікарні № 7. У ньому брали участь 40 хворих з БНС: 20 пацієнтів (основна група) приймали ородиспергуєму форму мелоксикаму, решта 20 (контрольна група) – оригінальний таблетований мелоксикам. Більш детальну характеристику хворих основної групи наведено в таблиці 1.
Критерії включення
- Діагноз остеохондрозу поперекового відділу хребта.
- Вік у межах 30-80 років.
- До початку дослідження пацієнти страждали від больових відчуттів не менш ніж 15-30 днів, а загальні симптоми захворювання відмічалися протягом не менш ніж півроку.
- Оцінка за візуальною аналоговою шкалою (ВАШ) ≥40 мм при ходьбі.
- Індекс Лекена від 4 балів.
Критерії виключення
- Гіперчутливість до досліджуваних препаратів.
- Біль при ходьбі за ВАШ <40 мм.
- Індекс Лекена <4 балів.
- Супутні захворювання: загострення виразкової хвороби шлунка та дванадцятипалої кишки; патологія органів кровотворення; тяжкі інфекційні захворювання; печінкова, ниркова недостатність; клінічно значущі стадії серцево-легеневої недостатності.
- Наявність злоякісних новоутворень.
- Відмова від участі в дослідженні.
- Участь у будь-якому іншому клінічному дослідженні.
Методи досліджень
- Загальноклінічні: збір скарг та анамнезу, об’єктивне обстеження, анкетні (ВАШ, заповнення пацієнтами адаптованих опитувальників Освестрі, Мак-Гілла, Роланда-Морріса).
- Лабораторні: показники ліпідного обміну (холестерин), вуглеводного обміну (глюкоза крові), рівень печінкових маркерів (білірубін, аланінамінотрансфераза (АЛТ), аспартатамінотрансферази – АСТ), креатиніну, сечової кислоти в крові, С-реактивного білка (СРБ).
- Інструментальні (рентгенологічне дослідження поперекового відділу хребта).
- Методи біомедичної статистики.
З метою об’єктивної оцінки больового синдрому та контролю ефективності терапії використовувалися такі методи обстеження: ВАШ та спеціальні анкети – больовий опитувальник Мак-Гілла, опитувальник Роланда-Морріса та Освестрі.
ВАШ – пластинка довжиною 10 см (100 мм), що складається з двох частин: рухомої та нерухомої. На ній з одного боку хворий відмічає ступінь інтенсивності болю (немає болю, слабкий, помірний, сильний, дуже сильний, нестерпний). На зворотному боці пластинки відображений еквівалент інтенсивності болю в сантиметрах (міліметрах), необхідний для оцінки результатів дослідження. Шкала визначає рівень сили болю.
Больовий опитувальник Мак-Гілла дає якісну характеристику болю (на сенсорному, емоційному рівні і за вираженістю). Сімдесят вісім найбільш вживаних прикметників, що описують біль, розподілені на 20 класів за висхідною значень. Перший клас (з 1-го по 13-й) дає характеристику болю на сенсорному рівні, другий (з 14-го по 18-й) – на емоційному, третій клас (19-20-й) допомагає визначити вираженість болю. Пацієнт повинен відмітити одне слово, що найбільш точно відображає його больові відчуття, в будь-яких (не обов’язково в кожному) з 20 класів. Вираховують 2 основні показники: перший – ранговий індекс болю (РІБ), тобто суму порядкових номерів (зверху вниз) вибраних слів у класах або їхню середньоарифметичну величину в балах, другий – кількість вибраних слів. Результати опитування можуть слугувати для оцінки не тільки болю, а й психоемоційного стану хворого.
Опитувальник Роланда-Морріса визначає порушення життєдіяльності і включає 18 пунктів, на які відповідає пацієнт (відмічаються тільки твердження, характерні для цього хворого). Лікар підраховує загальну кількість пунктів, які відмітив хворий. Порушення життєдіяльності спостерігається, якщо пацієнт вибрав більш ніж 7 пунктів.
Опитувальник Освестрі використовується при хронічному і рецидивуючому болю в спині, його заповнює пацієнт. Опитувальник дає можливість оцінити у балах вплив болю на самообслуговування, сон, соціальне життя, ходьбу, переміщення в просторі, здатність піднімати важкі предмети, тривалий час стояти і сидіти. Опитувальник представлений 10 розділами, в кожному з яких 6 пунктів. Хворий відмічає в кожному розділі тільки один пункт, що найбільше відповідає його стану. Лікар залежно від порядкового номеру квадратика (1, 2, 3, 4, 5, 6) проставляє бали (0, 1, 2, 3, 4, 5). Індекс відповідей дорівнює сумі балів 10 відповідей, помножених на 2. Максимальна кількість балів досягає 50, а максимальний відсоток дорівнює 100.
Для статистичної обробки даних застосовували програмно-математичний комплекс для персонального комп’ютера Microsoft Exсel 2007 (Microsoft) та комп’ютерні програми для статистичного аналізу й обробки даних «Біостатистика», STATISTICA® 6.0 (StatSoftInc., США), SPSS Statistics 20 (IBM, США).
Для лікування використано ородиспергуємий мелоксикам – Мовіксикам® ОДТ («Мові Хелс», Швейцарія) в дозі 15 мг сублінгвально 1 раз на добу після їди протягом 10 днів у 20 пацієнтів та оригінальний мелоксикам в дозі 15 мг 1 раз на добу після їди протягом 10 днів у 20 пацієнтів.
Результати та обговорення
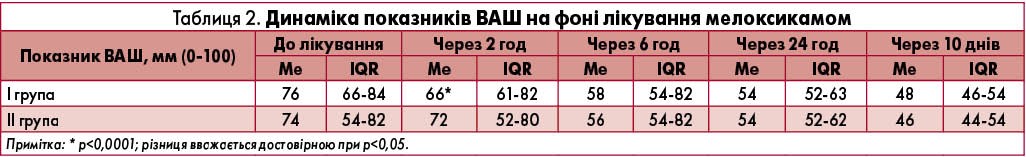
У результаті дослідження пацієнти відмічали зменшення БНС, покращення загального самопочуття та якості життя. При аналізі інтенсивності болю за ВАШ встановлено статистично достовірне (р<0,0001) зниження показників в обох групах (табл. 2). Проте слід зазначити, що аналгетичний ефект розвивався швидше (уже через 2 год) у І групі, де застосовували ородиспергуєму форму мелоксикаму, що, можливо, пов’язано зі швидшим всмоктуванням її в порожнині рота.
Оцінка впливу БНС на якість життя пацієнтів за допомогою опитувальника Освестрі виявила, що вже через 10 днів лікування показники статистично достовірно знизилися на 38,8% (табл. 3).
У порівнянні з оригінальним таблетованим препаратом після лікування показники опитувальника Освестрі статистично достовірно не відрізняються від таких для ородиспергуємого мелоксикаму. Через 10 днів лікування таблетованим мелоксикамом показники опитувальника Освестрі зменшилися на 40%.
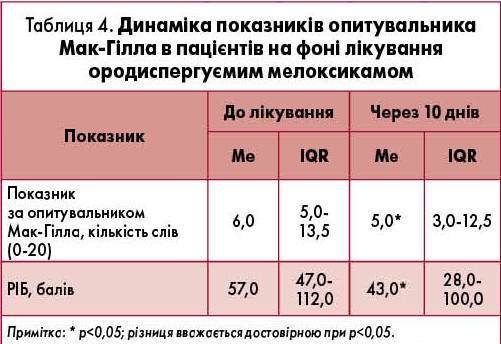
У ході аналізу якісної характеристики болю за допомогою опитувальника Мак-Гілла було відмічено, що показники статистично достовірно знизилися. Так, РІБ знизився на 24%, а кількість вибраних слів – на 16,6% (табл. 4).
При лікуванні таблетованим мелоксикамом показники РІБ зменшились на 29%, а кількість вибраних слів – на 20%, що співпадало з відповідними показниками для ородиспергуємого мелоксикаму.
За допомогою опитувальника Роланда-Морріса визначали ступінь порушення життєдіяльності пацієнтів. У результаті дослідження було виявлено статистично достовірне зниження цього показника на 33% через 10 днів лікування (табл. 5).
Через 10 днів лікування таблетованим мелоксикамом показники опитувальника Роланда-Морріса зменшилися на 34%, тобто в порівнянні з ородиспергуємою формою мелоксикаму мав місце аналогічний ефект.
Відмічено статистично достовірне зниження рівнів CРБ в обох групах: у І групі – на 30%, у ІІ групі – на 32%, що може вказувати на пригнічення запальної відповіді та свідчити про зіставну ефективність лікування в групах (табл. 6).
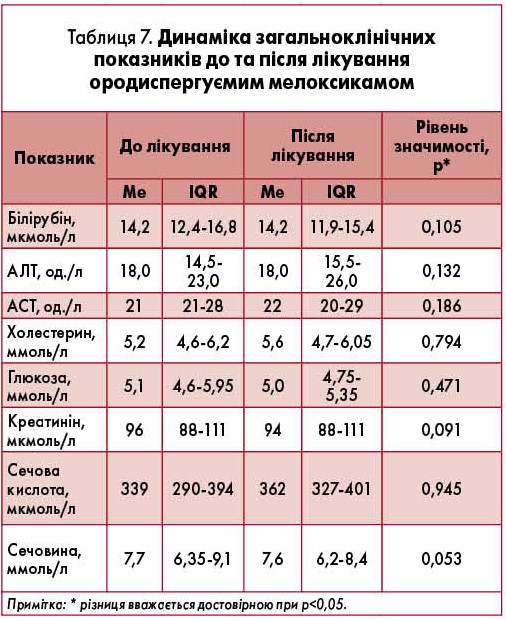
Не було відмічено динаміки лабораторних показників ліпідного обміну, білірубіну, печінкових маркерів, креатиніну в жодній із груп. Зазначимо, що в більшості пацієнтів до включення в дослідження ці показники були в межах норми (табл. 7).
Отже, ородиспергуємий мелоксикам показав швидкий аналгетичний ефект (уже через 2 год), а також аналогічний позитивний вплив при первинному синдромі БНС у порівнянні з оригінальним таблетованим мелоксикамом.
Висновки
Мовіксикам® ОДТ добре переноситься хворими, зручний у застосуванні (використовується 1 раз на добу).
У ході дослідження як ородиспергуємої форми мелоксикаму, так і перорального таблетованого мелоксикаму було виявлено статистично достовірне зниження показників за опитувальниками Освестрі, Роланда-Морріса, Мак-Гілла через 10 днів.
Через 10 днів дослідження обох форм препарату відмічено статистично достовірне зниження рівнів CРБ у плазмі крові – показника запальної відповіді.
Дослідження динаміки лабораторних показників, а саме ліпідного обміну, білірубіну, печінкових маркерів, креатиніну, показало відсутність негативних змін, що свідчить про безпечне застосування мелоксикаму в пацієнтів із супутньою патологією.
До переваг ородиспергуємої форми мелоксикаму слід віднести більш швидкий ефект, а саме зменшення больового синдрому в перші 2 години застосування (натомість при застосуванні звичайного таблетованого мелоксикаму подібна дія відмічалася через 6 годин), що дуже важливо при синдромі БНС.
Медична газета «Здоров’я України 21 сторіччя» № 18 (415), вересень 2017 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Після десятиліть, а часом і запеклих суперечок про переваги та недоліки застосування глюкокортикоїдів (ГК) досягнута певна конвергенція. Сучасні рекомендації лікування таких захворювань, як ревматоїдний артрит (РА), ревматична поліміалгія (РПМ) та васкуліт великих судин відображають поточний стан консенсусу терапії ГК. Однак залишаються відкритими питання щодо можливості тривалого лікування дуже низькими дозами ГК у пацієнтів із РА, а також успішності пошуку інноваційних ГК (лігандів ГК-рецепторів) із покращеним співвідношенням користь/ризик....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...





.jpg)