Успешный исход беременности: микронизированный прогестерон
Решение проблемы невынашивания беременности является одним из приоритетов современного здравоохранения. В программе Пленума Ассоциации акушеров-гинекологов Украины, проходившего 21-22 сентября 2017 г. в г. Одессе, особое место было уделено обсуждению превентивных мер, направленных на снижение риска потери плода и обеспечение успешного исхода беременности. В докладах научного форума неоднократно отмечалось, что использование микронизированного прогестерона является признанной лечебной и профилактической стратегией, включенной в международные рекомендации, протоколы ведения женщин в циклах вспомогательных репродуктивных технологий и в период беременности, с доказанной безопасностью для матери и плода.
 В докладе «Преждевременные роды: нереализованные возможности первой половины беременности» заведующий кафедрой акушерства и гинекологии Витебского государственного ордена Дружбы народов медицинского университета, доктор медицинских наук, профессор Сергей Николаевич Занько рассказал об особенностях ведения пациенток группы риска преждевременных родов (ПР).
В докладе «Преждевременные роды: нереализованные возможности первой половины беременности» заведующий кафедрой акушерства и гинекологии Витебского государственного ордена Дружбы народов медицинского университета, доктор медицинских наук, профессор Сергей Николаевич Занько рассказал об особенностях ведения пациенток группы риска преждевременных родов (ПР).
– Несмотря на огромный перечень факторов риска невынашивания и ПР, доказанными предикторами угрозы прерывания беременности являются преждевременные роды в анамнезе, короткая шейка матки, а также высокое внутриматочное давление (крупный плод, многоводие, многоплодие, особенно после экстракорпорального оплодотворения) при несостоятельной шейке матки.
Что же касается короткой шейки матки (синдрома короткой шейки матки), то с точки зрения патогенетического значения, тактики и отношения к этому феномену остается много неясного, вплоть до того, что сегодня мы не можем отрицать, что короткая шейка матки может быть как ранним признаком истмико-цервикальной недостаточности (ИЦН), так и/или самостоятельным явлением.
С внедрением в широкую клиническую практику метода ультразвуковой диагностики, особенно трансвагинальной методики, частота выявления этой патологии значительно увеличилась. По нашим данным, частота определения короткой шейки матки в общей популяции беременных в Республике Беларусь составляет около 25%. Эти цифры вполне сопоставимы со статистикой выявления в нашем регионе ИЦН в сроке беременности после 18 недель. Проспективные исследования показывают, что именно эти пациентки составляют большинство (более 80%) беременных, у которых в сроках 12-20 недель возникает самопроизвольный аборт, имеется клиника угрозы невынашивания, прогрессирующая картина короткой шейки матки и ИЦН.
Анализ факторов риска и возможных причин формирования короткой шейки матки показывает их несомненное сходство с таковыми при клинически выраженной ИЦН, что подтверждает сделанное выше предположение.
Группы риска развития синдрома короткой шейки матки
- Травмы шейки матки в анамнезе
- Дисплазия соединительной ткани
- Гиперандрогения
- Прогестероновая недостаточность
- Генитальный инфантилизм
- Беременность, наступившая после индукции гонадотропинами
Если расценивать это состояние как раннюю форму ИЦН, становится понятно, что его ранняя диагностика и коррекция являются перспективным направлением как профилактики и лечения ИЦН, так и снижения риска ПР в целом.
Высокая частота выявления синдрома короткой шейки матки, высокий риск развития на его фоне ИЦН и ПР обусловливают необходимость поиска новых методов коррекции этих состояний, особенно на сроках гестации 12-20 недель.
Для пациенток с синдромом короткой шейки матки терапевтическая активность необходима не в сроках беременности >22 недель, а 12-18 недель – в период активной плацентации.
В качестве основной особенности гормональной поддержки в период беременности докладчик отметил следующую (сославшись на ставшее хрестоматийным издание по фармакологии В.Г. Кукеса): вводимый гормон должен быть идентичным секретируемому в организме веществу по химической структуре и биологическому действию.
В связи с этим важным преимуществом препаратов микронизированного прогестерона (в частности, препарата Утрожестан®) является широкий спектр биологических эффектов, реализуемый благодаря наличию активных метаболитов. В настоящее время известно, что 5α/β-восстановленные метаболиты прогестерона могут оказывать значительное влияние на стабильность беременности, обеспечивая защиту плода от эксайтотоксичности вследствие острого гипоксического стресса.
В то же время строение молекул синтетических гормонов таково, что они прочно и надолго связываются с соответствующими рецепторами, это не может быть физиологичным в условиях быстро меняющейся ситуации при внутриутробном развитии плода.
Не менее значимым, по мнению белорусского эксперта, является преемственность в назначении сохраняющей терапии, а имеено, использование одного препарата прогестерона на протяжении всей беременности. К сожалению, на практике нередко приходится сталкиваться с тем, что пациенткам было назначено два препарата прогестагенов одновременно. Данная тактика не имеет какого-либо логического обоснования, так как клиническая эффективность терапии в этом случае не увеличивается, в то время как риски возможных осложнений – несомненно.
Вместе с тем важным преимуществом вагинальной формы прогестерона является возможность его преконцепционного применения, а также обеспечения преемственности сохраняющей терапии с ранних сроков до 36 недель беременности (с целью профилактики ПР у пациенток групп риска).
Также представляется важным напомнить о необходимости использования адекватных доз микронизированного прогестерона на ранних сроках беременности, к примеру препарата Утрожестан®, который заслуживает особого внимания, поскольку разрешен к применению у пациенток с клиникой угрозы выкидыша в двух режимах – вагинальном и пероральном, что дает возможность индивидуализировать выбор режима применения в целях улучшения качества оказания медицинской помощи в акушерстве.
Утрожестан у женщин с клиникой угрозы выкидыша и кровомазанием
При возникновении острых симптомов угрозы прерывания беременности (кровомазание – алые выделения, боль) рекомендуется использование до 600 мг микронизированного прогестерона в сутки с последующим переходом после купирования симптомов на дозу 400 мг, а после 12-16 недель – ее снижение до 200 мг.
Наличие кровянистых выделений не ограничивает вагинального применения и не снижает эффективности лечения.
С учетом стрессогенных факторов, сопутствующих угрозе невынашивания (P.A. Nepomnaschy et al., 2006), возможно сочетанное применение препарата Утрожестан® (400 мг вагинально и 200 мг перорально) для усиления анксиолитического действия микронизированного прогестерона.
 O новых данных в поддержку эффективности вагинальных форм микронизированного прогестерона у пациенток с высоким риском ПР рассказала в своем докладе профессор кафедры акушерства, гинекологии и медицины плода Национальной медицинской академии последипломного образования им. П.Л. Шупика (г. Киев), доктор медицинских наук Светлана Ивановна Жук.
O новых данных в поддержку эффективности вагинальных форм микронизированного прогестерона у пациенток с высоким риском ПР рассказала в своем докладе профессор кафедры акушерства, гинекологии и медицины плода Национальной медицинской академии последипломного образования им. П.Л. Шупика (г. Киев), доктор медицинских наук Светлана Ивановна Жук.
– На сегодняшний день имеется убедительное обоснование применения биоидентичного прогестерона с целью снижения риска ПР. В частности, достоверно известно, что прогестерон оказывает прямое действие на миометрий, а именно:
- обеспечивает локальную вазодилатацию и «покой» матки (снижение сократительной способности миометрия) через синтез оксида азота в децидуальной оболочке;
- угнетает образование щелевых контактов;
- способствует расслаблению матки путем взаимодействия с мембранными и ядерными рецепторами.
Имеющиеся данные позволяют утверждать, что вагинальное применение микронизированного прогестерона на ранних сроках беременности достоверно (уровень доказательности I) снижает риск ПР. Логичным подтверждением данного положения является включение микронизированного прогестерона в Рекомендации Европейской ассоциации перинатальной медицины (2016) в качестве средства первой линии терапии у пациенток с высоким риском ПР.
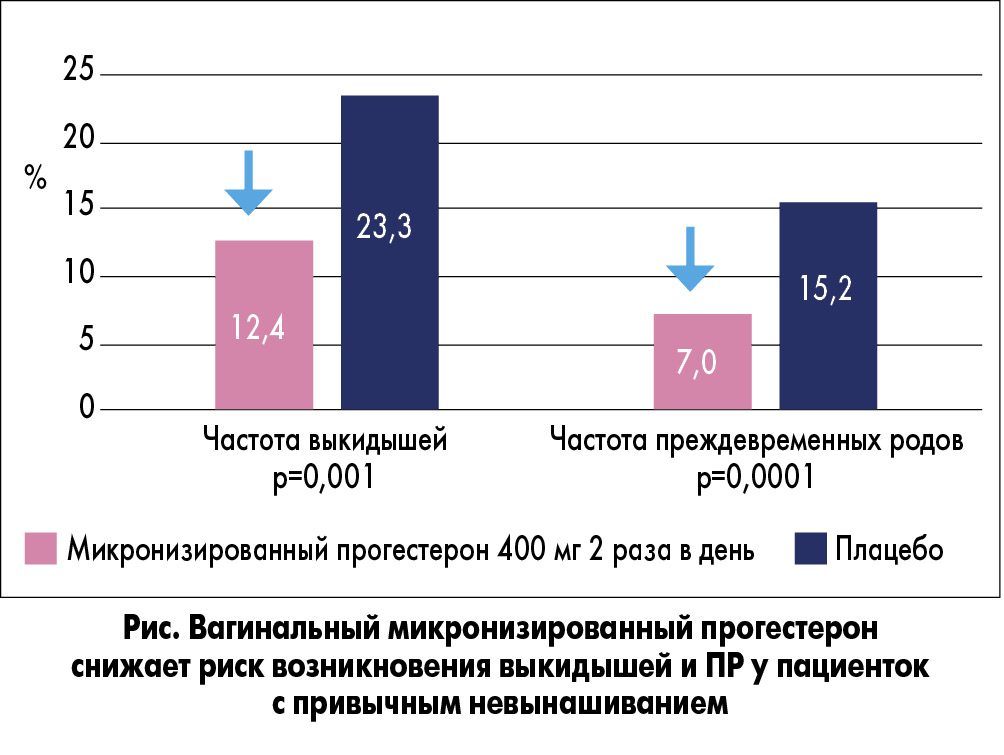
В 2017 г. медицинское сообщество получило новые данные, подтверждающие эффективность преконцепционного вагинального применения прогестерона у пациенток с привычным невынашиванием. В рандомизированном двойном слепом плацебо-контролируемом исследовании (A.M. Ismail и соавт.) приняли участие 700 женщин с привычным невынашиванием неясного генеза. Участницы были рандомизированы на две группы, получавшие микронизированный прогестерон вагинально в дозе 400 мг или плацебо 2 раза в сутки, с этапа прегравидарной подготовки и до 28-й недели беременности. Как показали результаты, частота случаев потери беременности в группе вагинального прогестерона была статистически достоверно ниже (р=0,001), чем в группе плацебо, и составила 12,4 против 23,3% соответственно (рис.). Кроме того, у пациенток группы вагинального прогестерона отмечено статистически значимое (в 2 раза!) снижение частоты вагинальных кровотечений в I триместре. На сегодняшний день с уверенностью можно утверждать, что данное исследование является наиболее крупным и качественно организованным из когда-либо проводимых по оценке эффективности применения прогестагенов у пациенток с привычным невынашиванием, и его результаты соответствуют уровню доказательности I.
Прегравидарная подготовка в группе риска привычного невынашивания
A. В группе риска привычного невынашивания терапия микронизированным прогестероном показана с прегравидарного этапа (за 2-3 месяца до планируемой беременности).
Б. Назначение гестагенной поддержки пациенткам с привычным невынашиванием без прегравидарного этапа (в случае начала терапии после наступившей беременности) характеризуется меньшей эффективностью.
В. Премущественный путь назначения прогестерона в группе привычного невынашивания – вагинальный, что связано с таргетной доставкой в матку с достижением синхронной трансформации эндометрия. Рекомендуемая доза с прегравидарного этапа – 400 мг.
 Академик Национальной академии медицинских наук Украины, заведующий отделом эндокринологии репродукции и адаптации Государственного учреждения «Институт эндокринологии и обмена веществ им. В.П. Комиссаренко НАМН Украины», доктор медицинских наук, профессор Александр Григорьевич Резников в своем докладе уделил особое внимание безопасности применения микронизированного прогестерона в период беременности.
Академик Национальной академии медицинских наук Украины, заведующий отделом эндокринологии репродукции и адаптации Государственного учреждения «Институт эндокринологии и обмена веществ им. В.П. Комиссаренко НАМН Украины», доктор медицинских наук, профессор Александр Григорьевич Резников в своем докладе уделил особое внимание безопасности применения микронизированного прогестерона в период беременности.
– С точки зрения безопасности Утрожестан® является одним из наиболее изученных прогестагенов, опыт применения которого в клинической практике насчитывает более 35 лет. Окончательным подтверждением безопасности применения препарата в отношении неонатальных исходов стали данные мультицентрового рандомизированного плацебо-контролируемого исследования, опубликованного в престижном международном издании The New England Journal of Medicine (А. Commorasamy, 2015). В рамках утвержденного протокола пациенткам с привычным невынашиванием неясного генеза Утрожестан® назначался интравагинально в дозе 800 мг в сутки с момента получения положительного теста на беременность до 12 недель беременности. С позиций доказательной медицины было продемонстрировано (уровень доказательности I), что применение препарата в I триместре беременности не было связано с риском врожденных аномалий у новорожденных по сравнению с группой плацебо.
По данным крупномасштабного исследования OPPTIMUM, поражение головного мозга плода в группе беременных, получавших Утрожестан® в дозе 200 мг с целью профилактики ПР, встречалось вдвое реже по сравнению с таковым в группе плацебо. Наблюдение за детьми до двухлетнего возраста не изменило выводов о безопасности препарата (Norman et al., 2016).
Общие вопросы безопасности системного использования препарата Утрожестан® по различным медицинским показаниям освещены в многочисленных научных публикациях. В частности, показано, что Утрожестан® не оказывает негативного влияния на массу тела, жировой и углеводный обмен, коагуляционный потенциал крови и артериальное давление.
Подготовил Антон Вовчек
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
Чи варто змінювати свої харчові звички під час вагітності? Довкола цієї теми є багато суперечностей і рекомендацій, у яких легко заплутатися. Команда платформи доказової інформації про здоров’я «Бережи себе» спільно з лікарем-дієтологом Тетяною Лакустою з’ясували, чим раціон жінки в цей період особливий та на що слід звернути увагу. ...
Хронічний тазовий біль (ХТБ) є поширеним патологічним станом, який відзначається у жінок будь-якого віку і супроводжується сексуальною дисфункцією, емоційною лабільністю, аномальними матковими кровотечами, порушенням сечовипускання, розладами з боку кишечника тощо. Пацієнтки, які страждають на ХТБ, часто скаржаться на симптоми тривоги та депресії, що негативно позначається на їхній повсякденній активності, включаючи зниження працездатності та погіршення якості життя [1]. Сьогодні проблема ХТБ є економічним тягарем, пов’язаним із прямими або непрямими медичними витратами, які в середньому в різних країнах світу оцінюються у 4,9 млрд доларів на рік [2]. Раціональна фармакотерапія,спрямована на полегшення та контроль симптомів болю, є ключовою стратегією боротьби із ХТБ...
Дефіцит заліза є найпоширенішим патологічним станом у світі та однією з п’яти основних причин інвалідності. У той час як низький показник феритину у сироватці крові є діагностичною ознакою залізодефіциту, підвищений його рівень визначається як гострофазовий маркер, що може реєструватися при запальних станах уже в І триместрі вагітності. Відповідно до сучасних настанов, проведення рутинного скринінгу на залізодефіцит у невагітних та вагітних жінок за відсутності ознак анемії не рекомендоване. З огляду на останні літературні дані ця рекомендація має бути переглянута...
Наказ Міністерства охорони здоров’я України від 25.08.2023 № 1533 ...