Эндоскопическая эндоназальная дакриоцисториностомия: успешный украинский опыт
Стремительное развитие медицинской науки в последние десятилетия, и особенно прикладной ее части, существенно изменило традиционные подходы к методам лечения той или иной патологии. Зачастую стирается четкая грань между зонами ответственности медицинских специалистов, а используемые методы лечения находятся на стыке двух и более специальностей. Такая тенденция сформировалась и в случае выбора метода лечения хронического дакриоцистита. Сегодня мы поговорим об относительно новом направлении в лечении данной патологии – эндоскопической эндоназальной дакриоцисториностомии (операции, выполняемой одновременно офтальмологом и оториноларингологом).
Следует отметить, что сама по себе методика эндоскопической дакриоцисториностомии – идея не новая. Однако в Украине выполняется достаточно небольшое количество подобных операций. Тем ценнее успешный опыт врачей многопрофильного медицинского центра (ММЦ) «Медикал Плаза» (г. Днепр), не так давно внедривших данную методику в свою клиническую практику. О проблемах хронического дакриоцистита (ХДЦ) в Украине, методах их решения и о технических особенностях оперативных вмешательств, проводимых при ХДЦ, рассказали специалисты ММЦ «Медикал Плаза».
 На вопросы, касающиеся актуальности ХДЦ, современных возможностей лечения и проблем, ассоциированных с оперативными вмешательствами при данной патологии, ответила ведущий специалист-офтальмолог ММЦ «Медикал Плаза» Анастасия Вадимовна Мурахтанова.
На вопросы, касающиеся актуальности ХДЦ, современных возможностей лечения и проблем, ассоциированных с оперативными вмешательствами при данной патологии, ответила ведущий специалист-офтальмолог ММЦ «Медикал Плаза» Анастасия Вадимовна Мурахтанова.
Что такое ХДЦ, как это заболевание проявляется и чем оно опасно?
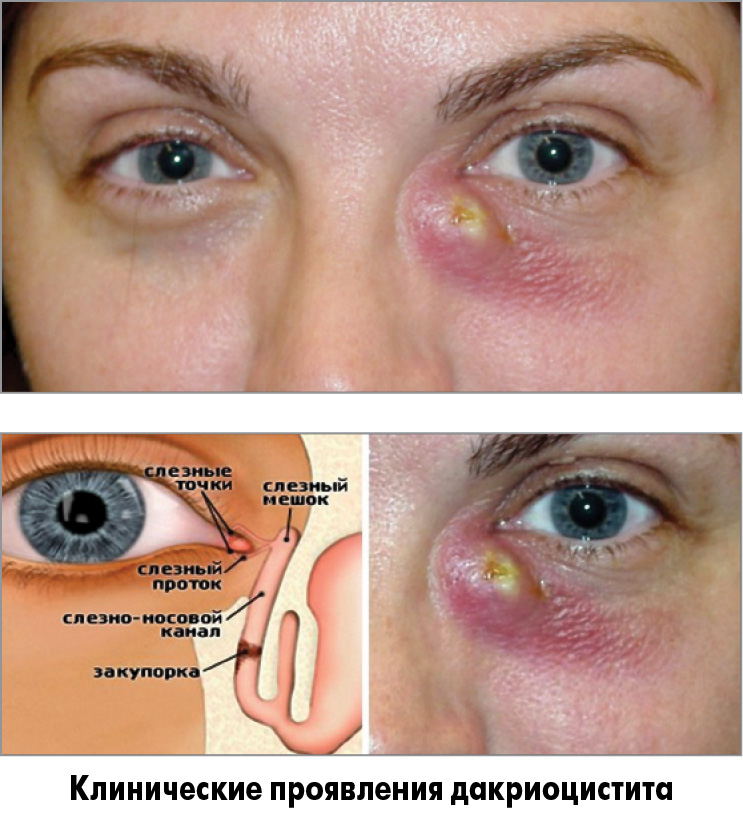
– В целом удельный вес заболеваний слезной системы в структуре общей офтальмологической патологии велик (до 25%) и, безусловно, социально значим. Очевидно, что слезная система, состоящая из слезопродуцирующего и слезоотводящего звена, лишь тогда может считаться нормально функционирующей, когда достигнуто состояние баланса в работе обеих составляющих. Воспаление слезного мешка и носослезного протока (собственно дакриоцистит), по данным литературы, является причиной нарушения слезоотведения не менее чем в 1/3 случаев. ХДЦ развивается вследствие облитерации (сужения) носослезного канала. Это способствует задержке слезы и размножению патогенных микроорганизмов в слезном мешке, что приводит к воспалению его слизистой оболочки. Причинами развития ХДЦ могут стать рецидивирующие инфекции, длительное нарушение носового дыхания, нарушение анатомической структуры носослезного канала (чаще всего при травмах). Механизм травматического воздействия может быть различным. Зачастую причиной ХДЦ являются травмы средней части лица.
ХДЦ характеризуется упорным слезотечением, припухлостью в области слезного мешка. При надавливании на область слезного мешка из слезных точек выделяется слизисто-гнойная или гнойная жидкость. Конъюнктива век, полулунная складка, слезное мясцо гиперемированы. При промывании слезных путей жидкость в полость носа не проходит. При длительном существовании ХДЦ может наступить сильное растяжение (эктазия) слезного мешка; в этих случаях кожа над эктазированным слезным мешком истончена и последний просвечивает через нее цианотичным оттенком. ХДЦ представляет постоянную опасность для глаза: гнойное отделяемое может легко инфицировать роговицу даже при ее поверхностных повреждениях и вызвать язву. Очевидно, что ХДЦ значительно влияет на качество жизни пациентов, их работу и внешний вид.
Каковы современные методы лечения ХДЦ?
– К сожалению, в лечении ХДЦ существует целый ряд проблем. Начинаются они еще с этапа диагностики. Очень часто пациентам длительно не выставляется диагноз ХДЦ, а производится лечение отдельных эпизодов «рецидивирующего дакриоцистита». Консервативное лечение оказывается мало- или неэффективным. Амбулаторные процедуры бужирования носослезного канала дают лишь временный эффект (если вообще дают), усугубляя при этом проблему слезоотведения за счет развития дополнительных перивоспалительных процессов склерозации. Массаж слезного мешка эффективен только в детской практике. Постоянные курсы противовоспалительной и антибактериальной терапии провоцируют развитие антибиотикорезистентности и негативно сказываются на составе слезной жидкости и состоянии конъюнктивы, роговицы, слизистых оболочек век и т. д.
Оперативные возможности офтальмологов в лечении ХДЦ также невелики. Чаще всего в офтальмологических стационарах производится операция т. н. «открытой» дакриоцисториностомии – наружным доступом (с разрезом мягких тканей). Эффективность такого метода может быть достаточно высокой, однако и минусов у данной операции очень много. Среди последних – высокая травматичность, необходимость в длительной реабилитации, развитие косметического дефекта лица (рубец, накожный свищ и др.). Кроме того, количество рецидивов после такой операции также достаточно велико. Это связано с тем, что во время открытой операции обычно сложно или даже невозможно сформировать полноценное соустье по причине отсутствия визуализационного контроля.
Также стоит упомянуть о таком заболевании, как эпифора (стойкое слезотечение), которое часто является проявлением «сухого» дакриоцистита, без гнойно-воспалительного процесса. Эпифора значительно усугубляет качество жизни пациента и практически не корректируется медикаментозно.
Сегодня многие офтальмологи отмечают преимущества эндоназальной эндоскопической дакриоцисториностомии, однако на практике в Украине такая операция производится достаточно редко.
В чем кроется причина сложившейся ситуации и каковы преимущества эндоназальной эндоскопической дакриоцисториностомии?
– Причина сложившейся ситуации заключается в том, что большинство офтальмологов не владеют техникой эндоскопической хирургии, а также недостаточно ориентируются в такой смежной области, как отоларингология со знанием всех аспектов архитектоники носовой полости. Кроме того, не стоит забывать, что эндоскопическое оборудование достаточно дорогостоящее, т. е. далеко не каждое стационарное отделение способно его приобрести лишь для того, чтобы производить достаточно редкую (на общем фоне оперативных вмешательств в офтальмологии) операцию. Идеальным в данном случае представляется вариант совместной работы с отоларингологами. Однако и здесь существует масса трудностей. Во-первых, небольшое количество офтальмологических стационаров могут похвастаться наличием отоларинголога в штате или целым ЛОР-отделением по соседству. Во-вторых, многие отоларингологи даже не слышали о таком диагнозе, как ХДЦ, не подозревая о своих возможностях помочь сотням пациентов. Сегодня, к счастью, ситуация меняется. Современная медицина имеет вектор мультидисциплинарности, а докторам разных специальностей становится проще найти общий язык. Так было и в нашей клинике. Имея множество пациентов с ХДЦ, которые в течение долгих лет лечились как амбулаторно, так и оперативно, и понимая, что реально мало чем могу им помочь, я предложила коллегам отоларингологам внедрить в нашем учреждении такую операцию, как эндоскопическая эндоназальная дакриоцисториностомия. Отрадно, что отоларингологи ММЦ «Медикал Плаза» откликнулись, благодаря чему мы имеем возможность бороться с ХДЦ, применяя современные оперативные методы.
Можете ли Вы привести клинический пример?
– Конечно. Буквально недавно к нам обратилась пациентка А., 56 лет. У нее был диагностирован ХДЦ. Несколько лет назад ей была произведена открытая дакриоцисториностомия, которая имела лишь кратковременный эффект. К нам больная поступила с полной блокадой носослезного канала, эктазированным слезным мешком и совершенной апатией после многолетнего и неуспешного лечения. Пациентке была проведена эндоскопическая эндоназальная дакриоцисториностомия; операцию мы выполнили совместно с оториноларингологом. Был создан искусственный путь оттока слезы в средний носовой ход, функциональность которого мы проверили непосредственно во время операции. Послеоперационный период прошел без осложнений. Уже через 2 дня пациентка выглядела совершенно по-другому. По истечении нескольких месяцев могу сообщить, что новый носослезный канал функционирует, пациентка довольна, отмечает кардинальное улучшение качества жизни.
 Своим взглядом на проблему ХДЦ, а также техническими моментами эндоскопической эндоназальной дакриоцисториностомии поделился ведущий оперирующий оториноларинголог, ринолог ММЦ «Медикал Плаза» Павел Владимирович Гутников.
Своим взглядом на проблему ХДЦ, а также техническими моментами эндоскопической эндоназальной дакриоцисториностомии поделился ведущий оперирующий оториноларинголог, ринолог ММЦ «Медикал Плаза» Павел Владимирович Гутников.
Как часто оториноларингологи в своей практике сталкиваются с больными ХДЦ?
– Признаться, не так уж и часто. Проблема заключается в том, что далеко не всегда и не везде удается наладить контакт между отоларингологами и офтальмологами. Пациенты с ХДЦ, как правило, обращаются к офтальмологам амбулаторного звена, которые либо пытаются лечить таких больных самостоятельно, либо направляют их в отделение хирургии глаза. Оперирующие офтальмологи, безусловно, в большинстве случаев могут прооперировать больных с ХДЦ, при этом речь идет об открытой дакриоцисториностомии. Я не буду останавливаться на возможных осложнениях данной операции, однако скажу, что они зачастую удерживают от ее проведения как врача, так и пациента. Посещая научные конференции и общаясь с коллегами из СНГ и Европы, могу сказать, что некоторые офтальмологи все-таки осваивают методику эндоскопической эндоназальной дакриоцисториностомии, но это скорее исключение, нежели правило. По сути, для проведения подобных операций врачу-офтальмологу нужно освоить «соседнюю» специальность, чтобы уверенно ориентироваться в непростой по анатомическому строению полости носа и владеть риноскопом. Не все врачи на это пойдут, да и приобрести оборудование для эндоскопической ринохирургии могут себе позволить далеко не все офтальмологические отделения.
Большинство из оперирующих отоларингологов, владеющих эндоскопическими навыками, знакомы с таким диагнозом, как ХДЦ, и уверены, что он не является сугубо офтальмологическим. В клиниках Европы между врачами двух профилей достигнут консенсус, эндоскопические дакриоцисториностомии проводятся совместно. В современной литературе существует масса статей, посвященных технике операции, описанию клинических случаев и отдаленных результатов лечения. Многие лор-конференции сегодня посвящены подобной проблеме целиком или содержат целые тематические секции о диагностике и лечении ХДЦ. Данная тенденция коснулась и Украины: можно говорить о том, что в ближайшее время эндоскопических эндоназальных дакриоцисториностомий будет больше.
Какую из техник эндоскопической эндоназальной дакриоцисториностомии используете в своей практике Вы?
– В целом оперативные вмешательства выполняются по общепринятым принципам функциональной эндоскопической хирургии полости носа и околоносовых пазух. Под общей анестезией скальпелем делается разрез слизистой оболочки латеральной стенки полости носа в области проекции слезного мешка размером 1х1 см в форме прямоугольника. Данный лоскут отсепаровывается вместе с надкостницей и укладывается в средний носовой ход. Таким образом, формируется доступ к костной стенке, отделяющей слезный мешок от полости носа. На втором этапе выполняется формирование костного окна: режущим бором производится удаление костного массива в зоне проекции слезного мешка.
Как только в костном окне появляется стенка сцлезного мешка, оставшийся тонкий слой кости осторожно удаляется с помощью алмазного бора.Применение алмазных боров помогает избежать травмы стенки слезного мешка, сгладить острые костные края, снижает риск повреждения сформированного мукопериостального лоскута.
Идентификацию слезного мешка производят при помощи зонда, введенного через нижнюю слезную точку по направлению к сформированному костному окну. На этом этапе операции нам обычно помогает офтальмолог, «встречаясь» с нашим зондом своим инструментом в слезном мешке.
Какова длительность реабилитационного периода и как часто в Вашей практике встречаются осложнения такой операции?
– Реабилитация, как правило, короткая. Пациент проводит в клинике буквально одни сутки. При выписке производится осмотр офтальмологом, в ходе которого проверяется проходимость нового канала. В нашей практике мы пока не сталкивались с рецидивами ХДЦ, осложнений не наблюдалось.
Таким образом, эндоскопическая техника дакриоцисториностомии позволяет проводить операцию практически бескровно, безболезненно, без развития дополнительных воспалительных явлений, с хорошими функциональными результатами в послеоперационном периоде. Радует, что сложные оперативные техники становятся доступнее, ведь эндоскопическую эндоназальную дакриоцисториностомию сегодня можно сделать в ММЦ «Медикал Плаза» (г. Днепр), получив по-настоящему комплексный подход от группы специалистов многопрофильного учреждения.
Подготовила Александра Меркулова
Медична газета «Здоров’я України 21 сторіччя» № 21 (418), листопад 2017 р.
СТАТТІ ЗА ТЕМОЮ
У всьому світі біль у горлі, зумовлений запальними захворюваннями горла (ЗЗГ), є найчастішою причиною звернень до лікарів загальної практики та оториноларингологів; із ним пов’язано ≈25% відвідувань лікаря. За даними Всесвітньої організації охорони здоров’я, >100 соматичних захворювань із провідним інфекційно-залежним і токсико-алергічним механізмом пов’язані саме із ЗЗГ. Здебільшого причина болю в горлі – гостре запалення інфекційного ґенезу: ГТ, ГФ і ГРВІ....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...
Стандарти медичної допомоги «Туберкульоз» розроблені на основі Клінічної настанови «Туберкульоз», яка ґрунтується на принципах доказової медицини з урахуванням сучасних міжнародних рекомендацій і підходів щодо профілактики, систематичного скринінгу, діагностики та лікування туберкульозу (ТБ) (у тому числі серед дітей і підлітків), відображених у клінічних настановах. Ознайомитися з клінічною настановою «Туберкульоз» можна за посиланням https://www.dec.gov.ua/mtd/tuberkuloz/....