Механизм действия гемостатических лекарственных препаратов
Продолжение. Начало в № 20.
Коагулянты
А. Коагулянты прямого действия
Фибриноген
Его применяют при гипо- и афибриногенемии, кровотечениях, возникших во время оперативных вмешательств, массивных кровотечениях в акушерстве и гинекологии. При воздействии тромбина на фибриноген происходит образование фибрина (конечного продукта процесса свертывания крови).
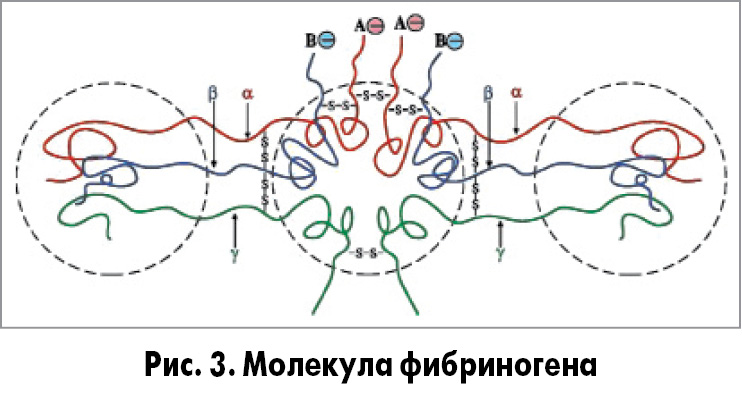
Механизм действия. Фибриноген (фактор I) состоит из трех пар неидентичных полипептидных цепей: Аα, Вβ и γ. Они соединены дисульфидными связями и образуют 3 домена, переплетенные между собой (рис. 3).
Тромбин (сериновая протеаза) отщепляет от фибриногена А- и В-пептиды, в результате чего образуется фибрин-мономер. Фибрин-мономер имеет участки, комплементарные другим молекулам фибрина, – центры связывания, между которыми образуются нековалентные связи. Это приводит к полимеризации молекул фибрина и формированию нерастворимого геля фибрина. Он непрочен из-за слабых нековалентных связей. Стабилизацию геля фибрина осуществляет фермент трансглутамидаза (фактор XIIIa).
Тромбин
Раствор тромбина применяется только местно для остановки кровотечений из мелких капилляров и паренхиматозных органов, из костной полости, десен, особенно при болезни Верльгофа, апластической и гипопластической анемии. При кровотечениях из крупных сосудов тромбин не применяется.
Механизм действия. Тромбин (фактор IIа) образуется в организме из протромбина (фактор II) при ферментативной активации тромбопластином (фактор III, протромбиназа). Лекарственный препарат тромбин, связываясь с фибриногеном, переводит его в нерастворимый фибрин.
Тромбин – гетеродимер, состоящий из А-цепи (36 аминокислот) и В-цепи (259 аминокислот), соединенных дисульфидной связью. Этот белок имеет важные структурные особенности: активная область расщепления (60- и γ-петли), центр, связывающий натрий, экзосайт I и экзосайт II. Экзосайт I расположен на В-цепи и участвует в связывании фибриногена [15].
Концентрат протромбинового комплекса
Концентрат протромбинового комплекса (КПК) используется для быстрой инактивации антагонистов витамина К. В практике используются 3 различных типа КПК: 4-факторный (4F), 3-факторный (3F) и активированный КПК. Функциональными прокоагулянтными компонентами в 4F-КПК являются витамин К-зависимые коагуляционные факторы II, VII, IX и X.
3F-КПК, в отличие от 4F-КПК, не содержит фактор VII.
Активированный КПК содержит протромбин (фактор II), факторы IX и Х (как 3F-КПК, 4F-КПК), но дополнительно в его состав входит фактор VII в активированной форме (VIIa).
Витамин К-зависимые факторы прокоагуляции (VII, IX, X, протромбин) и витамин К-зависимые антикоагулянтные белки (C и S) изображены как полосы, которые иллюстрируют их различные домены и глобулярные структуры, основанные на современных знаниях их трехмерной конфигурации [16,17] (рис. 4).
4F-КПК применяется при острых кровотечениях и в терапии у пациентов с врожденным или приобретенным дефицитом факторов свертывания [18]. 3F-КПК одобрен для применения во многих странах для лечения гемофилии В. Клинические исследования показывают, что 3F-КПК может также применяться у пациентов с приобретенной недостаточностью факторов протромбинового комплекса, вызванного приемом антагонистов витамина К, хотя и с менее благоприятным результатом, чем 4F-КПК [19-22]. Эффективность активированного КПК была продемонстрирована в нескольких клинических исследованиях [23].
В данном контексте следует отметить концентрат рекомбинантного активированного фактора VII (VIIa). Первоначально он был разработан для лечения кровотечения у пациентов с гемофилией, у которых продуцировались антитела к фактору VIII. В дальнейшем препарат использовали для предотвращения кровотечений, связанных с кардиоваскулярными хирургическими вмешательствами, травмами и внутричерепными кровоизлияниями [24]. В некоторых исследованиях подтвержден положительный эффект концентрата фактора VIIа при лечении витамин К-зависимых кровотечений [25-28]. В одной из недавних публикаций представлены данные об успешном использовании рекомбинантного фактора VIIa и 3F-КПК в лечении внутричерепного кровоизлияния [29]. Оно заключается в доставке необходимого количества уже активированного фактора VIIa к месту повреждения сосуда.
КПК представляют собой смесь частично очищенных витамин К-зависимых коагуляционных факторов. Их получают из плазмы крови человека и затем лиофилизируют. Содержание КПК, указанное на упаковке лекарственных препаратов 3F-КПК и 4F-КПК, определяется содержанием фактора IX в международных единицах активности (IU) на 1 мг белка согласно рекомендациям Европейской фармакопеи.
Активность активированного КПК выражается в произвольных единицах. Прием некоторых КПК, доступных до середины 90-х годов прошлого века, был ассоциирован с повышенным риском тромбоза [30]. Данные, опубликованные C. Grundman и соавт. [31], подтверждают, что перегрузка протромбином вызывает дисбаланс факторов свертывания и является основным тромбогенным триггером при терапии КПК. В соотвествии с этим баланс уровней коагуляционных факторов может оказывать существенное влияние на безопасность терапии КПК [32]. Относительное количество всех прокоагулянтных витамин К-зависимых факторов свертывания в КПК и плазме практически идентично. Это относится и к протеину С. Однако для белка S их уровни значительно ниже, чем в плазме. Протромбин является наиболее распространенным К-зависимым коагуляционным фактором, в то время как фактор VII присутствует только в следовых количествах как в плазме, так и в 4F-КПК.
Согласно рекомендациям Европейского общества анестезиологов (ESA, 2013) для быстрого ингибирования эффекта пероральных антикоагулянтов перед операцией предлагается использовать КПК (уровень доказательства А) (табл.).
Было показано, что 3F- и 4F-КПК более эффективно, чем рекомбинантный фактор VIIa и свежезамороженная плазма, воздействуют на образование тромбина и уменьшение кровопотери при хирургических вмешательствах и травме независимо от того, применялся ли перед этим варфарин [33, 34].
Б. Коагулянты непрямого действия
Викасол. Фитоменадион
Их применяют при геморрагическом синдроме, связанном с гипопротромбинемией, кровотечениях после ранений, травм и хирургических вмешательств, в составе комплексной терапии дисфункциональных маточных кровотечений, меноррагий.
Механизм действия. Эти лекарственные препараты представляют собой синтетические аналоги витамина К, а их фармакологическое действие обусловлено характерными для него свойствами.
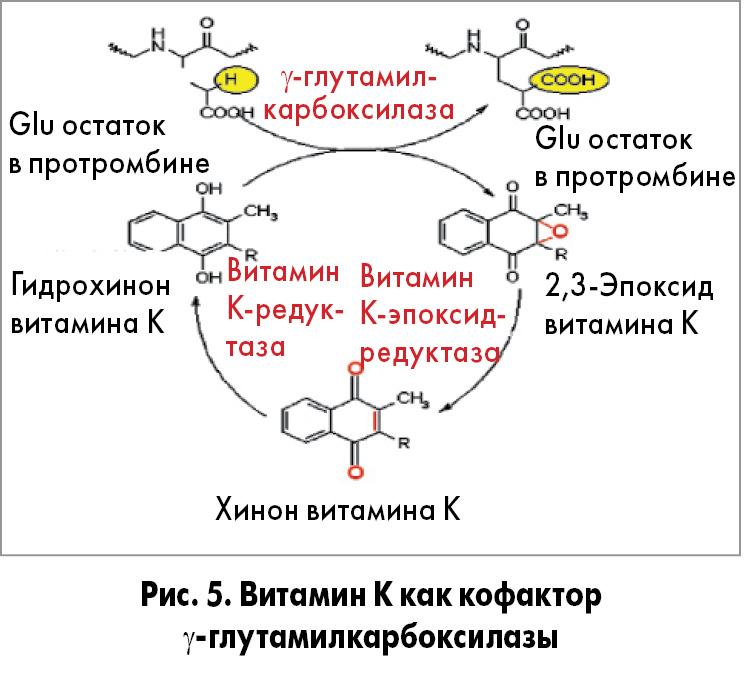
Витамин К присутствует в организме в виде гидрохинона, эпоксида и хинона, постоянно преобразующихся друг в друга. Метаболическая роль витамина К заключается в том, что он является кофактором γ-глутамилкарбоксилазы. Этот фермент осуществляет посттрансляционную модификацию белка, катализируя карбоксилирование глутаминовых остатков (Glu) в белках в γ-карбоксиглутаминовые (Gla) в присутствии О2 и НСО3/СО2. Активным кофактором для γ-глутамилкарбоксилазы является восстановленная форма витамина К – гидрохинон. В процессе карбоксилирования витамин К-зависимых белков гидрохинон преобразуется в эпоксид [35,36] (рис. 5).
При карбоксилировании остатка глутаминовой кислоты в различных белках последние приобретают способность связывать ионы кальция. Так происходит активирование протромбина, факторов свертывания VII, IX и X.
Протамина сульфат
Протамина сульфат применяют для нейтрализации действия избыточного экзогенного гепарина, кровотечениях вследствие передозировки гепарина, перед операцией у больных, принимающих гепарин с лечебной целью, после операций на сердце и кровеносных сосудах с экстракорпоральным кровообращением.
Механизм действия. Протамина сульфат – специфический антагонист гепарина (1 мг протамина сульфата нейтрализует 80-120 ЕД гепарина в крови). Протамина сульфат (основание), связываясь с гепарином (кислотой), образует стабильное соединение и вызывает разрушение комплекса гепарина с антитромбином III, что приводит к снижению антикоагулянтной активности гепарина. Эффект протамина сульфата наблюдается уже через несколько минут после введения. Комплексообразование обусловлено обилием катионных групп (за счет аргинина), которые связываются с анионными центрами гепарина.
Гемостатические средства на основе желатина, коллагена, целлюлозы
Желатиновая губка
Первый желатиновый гемостатик был использован в 1945 г. С 1999 г. используются гемостатики в виде пасты из матричных желатиновых компонентов, полученных из говяжьего или свиного сырья с добавлением CaCl2 и человеческого или животного тромбина. Локальный гемостатический эффект основан на активации тромбоцитов, попадающих в поры губки, формировании на ее поверхности тромбоцитарного агрегата и образовании фибринового сгустка. Данные средства применяют при капиллярных, паренхиматозных и венозных кровотечениях в стоматологии, малой проктологии, абдоминальной хирургии, отоларингологии и гинекологии. Желатиновые гемостатики подтвердили свою эффективность при сложных кровотечениях, возникающих при резекциях почек, селезенки, печени [38]. Они обеспечивают немедленный и продолжительный гемостаз без необходимости лигирования [39], существенно усиливают гемостаз в паренхиме и уменьшают вероятность возникновения послеоперационных геморрагических осложнений.
Коллагеновая губка
В 1970 г. М. Hait [40] впервые применила коллаген в качестве гемостатического агента. Коллаген является структурным белком. При кровотечении он быстро вступает во взаимодействие с тромбоцитами в субэндотелии, что приводит к активации их адгезивно-агрегационных свойств [41]. Данный механизм используется при применении коллагена в качестве местного гемостатика. Кроме того, при использовании коллагеновой губки гемостаз происходит еще и за счет гигроскопического эффекта. Коллагеновые губки применяют с целью достижения гемостаза при кровотечении из паренхиматозных органов (печени, селезенки, поджелудочной и щитовидной желез, почек, легких). Могут рекомендаваться как профилактическая мера в случае образования лимфатических, желчных и жидкостных фистул.
Окисленная целлюлоза
Впервые окисленная целлюлоза в качестве гемостатического агента была использована в 1942 г. V. Frantz [42]. Ее активное применение в клинической практике началось с 60-х гг. прошлого столетия [43]. Материал из окисленной регенерированной целлюлозы при контакте с кровью создает кислую среду (рН=2,5-3,0), усиливающую гемостаз благодаря впитывающей способности оксицеллюлозы. В кислой среде собственные тромбоциты и разрушившиеся эритроциты, выделившие кислый гематин, служат каркасом для образования тромбоцитарного сгустка.
Ингибиторы фибринолиза
Ингибиторы протеиназ плазмы
Апротинин
Апротинин – природный ингибитор протеолитических ферментов, получаемый из легких крупного рогатого скота, тучные клетки которых содержат повышенное его количество. Активность белка измеряется в антитрипсиновых (АтЕ) или калликреиновых ингибирующих единицах (КИЕ, 1 АтЕ соответствует 1,33 КИЕ). Апротинин обратимо взаимодействует с разнообразными протеазами плазмы крови и тканей, формируя стехиометрические комплексы.
Апротинин был открыт в 1930 г. исследовательской группой Мюнхенского университета, выделившей ингибитор калликреина из бычьей ткани и поджелудочной железы коровы. В 1936 г. Куниц и Нортрап выделили ингибитор трипсина из бычьей поджелудочной железы. В 1959 г. ингибитор бычьего трипсина начал применяться в Германии в терапии больных панкреатитом. В конце 1960-х гг. было установлено, что ингибитор калликреина и ингибитор трипсина (апротинин) – идентичны. Учитывая тот факт, что калликреин является воспалительным медиатором, были разработаны протоколы для оценки способности апротинина уменьшать воспаление легких, спровоцированного сердечно-легочным шунтированием.
Результаты исследования, опубликованного в 1987 г., продемонстрировали очевидное снижение риска геморрагий у пациентов, перенесших повторную операцию на открытом сердце, которым был назначен апротинин в высокой дозировке [44].
Дальнейшее изучение показало, что апротинин ингибирует плазмин и поддерживает гомеостаз гликопротеинов тромбоцитов. Апротинин назначался прежде всего пациентам с наиболее высоким риском периоперационного кровотечения вследствие повторного шунта коронарной артерии, больным, по разным причинам не прошедшим процедуру переливания крови, и адептам религиозной организации «Свидетели Иеговы».
Механизм действия. Апротинин – полипептид, состоящий из 58 аминокислот и имеющий молекулярную массу 6512 дальтон.
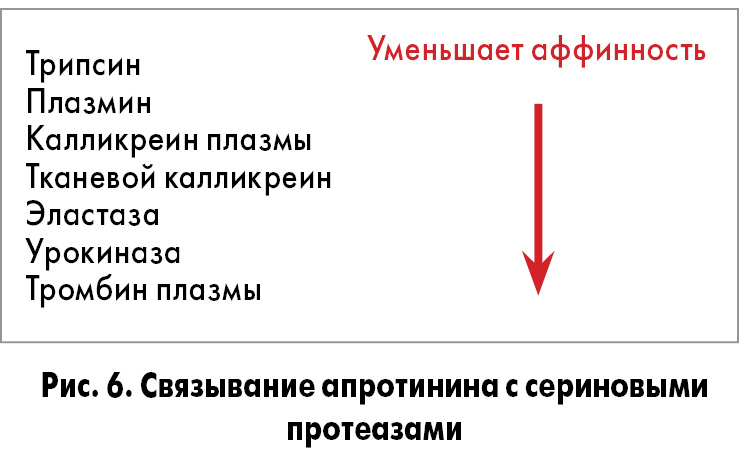
Апротинин ингибирует сериновые протеиназы человека в широком диапазоне концентраций (рис. 6).
Апротинин связывается с трипсином, плазмином и калликреином легче и в гораздо более низких концентрациях, чем с урокиназой или тромбином. Константа ингибирования (Ki) приблизительно в 500 млн раз выше для тромбина [45]. При этом апротинин снижает фибринолитическую активность крови, тормозит фибринолиз и оказывает гемостатическое действие при коагулопатиях.
Ингибиторы плазмина
ε-Аминокапроновая кислота
Аминокапроновую кислоту применяют для остановки и профилактики кровотечений, обусловленных повышенной фибринолитической активностью крови, гипо- и афибриногенемиями. Ее назначают при оперативных вмешательствах на органах, богатых активаторами фибринолиза (легкие, мозг, матка, предстательная, щитовидная и поджелудочная железы, надпочечники), после операций на сердце и сосудах, при экстракорпоральном кровообращении, ожоговой болезни, преждевременной отслойке плаценты, осложненном аборте, маточных кровотечениях, операциях в области уха, горла, носа, носовых кровотечениях, заболеваниях внутренних органов с геморрагическим синдромом (желудочно-кишечные кровотечения, кровотечения из мочевого пузыря и др.). Аминокапроновую кислоту применяют также для предупреждения вторичной гипофибриногенемии при массивных переливаниях консервированной крови.
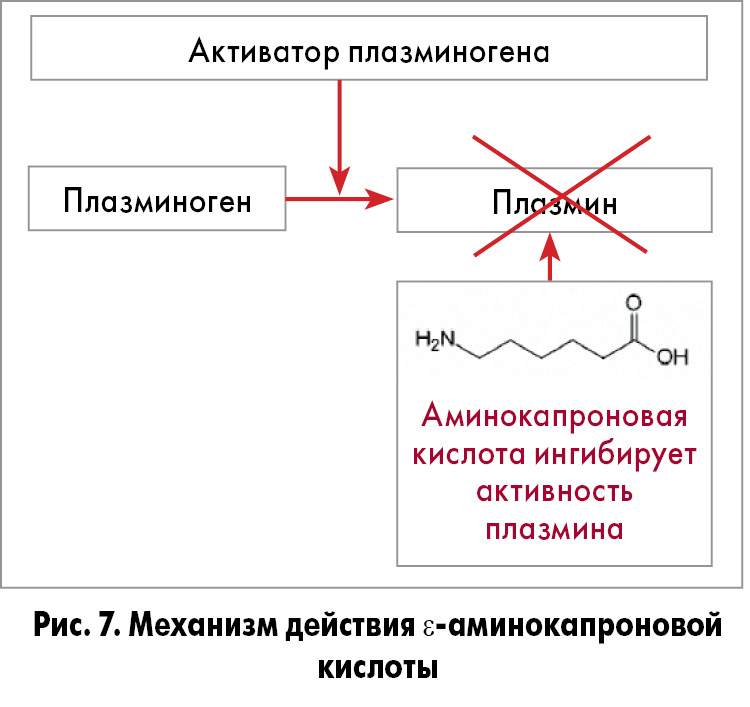
Механизм действия. ε-Аминокапроновая кислота – синтетическое производное лизина. С 60-х гг. XX века исследователи сфокусировали свое внимание на ее терапевтических свойствах как кровоостанавливающего средства [46, 47]. ε-Аминокапроновая кислота – один из антифибринолитических агентов, она ингибирует протеолитическую активность плазмина и превращение плазминогена в плазмин [48] (рис. 7).
Кроме того, ε-аминокапроновая кислота:
- тормозит активирующее действие стрептокиназы, урокиназы и тканевых киназ на фибринолиз;
- нейтрализует эффекты калликреина, трипсина и гиалуронидазы;
- уменьшает проницаемость капилляров;
- стимулирует образование тромбоцитов;
- сенсибилизирует тромбоцитарные рецепторы к тромбину, тромбоксану А2 и другим эндогенным агрегантам.
Транексамовая кислота
Транексамовая кислота – гемостатический препарат, ингибитор фибринолиза. Специфически подавляет активацию плазминогена и его превращение в плазмин. Обладает местным и системным гемостатическим эффектом при кровотечениях, вызванных повышенной активностью фибринолиза.
Показания к применению транексамовой кислоты – профилактика и лечение кровотечений вследствие повышения общего (злокачественные новообразования поджелудочной или предстательной железы, операции на органах грудной клетки, послеродовые кровотечения, ручное отделение плаценты, лейкоз, заболевания печени) и местного (маточные, носовые, желудочно-кишечные кровотечения, гематурия, кровотечения после простатэктомии) фибринолиза.
Механизм действия. Транексамовая кислота – синтетическое производное лизина. Ее антифибринолитическое действие заключается в обратимом блокировании участков связывания лизина на молекуле плазминогена, что приводит к предотвращению деградации фибрина. Транексамовая кислота блокирует тканевой активатор плазминогена (t-PA) и его превращение в фибринолизин (плазмин), а также препятствует соединению плазмина и t-PA с фибрином. Вследствие этого происходит подавление деградации фибрина плазмином (рис. 8).
Помимо антифибринолитического действия транексамовая кислота нормализует функцию тромбоцитов и проницаемость капилляров.
В результате кровотечения нарушаются метаболические процессы, работа сердца и функционирование жизненно важных органов (мозг, печень, почки), а состояние пострадавшего стремительно ухудшается. В этой связи использование доступных средств для остановки кровотечения и информация о появлении новых перспективных гемостатиков позволят врачам различных специальностей эффективно бороться с таким жизнеугрожающим состоянием, как кровопотеря.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 21 (418), листопад 2017 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....