Лечение артериальной гипертензии: как достичь точки безопасности?

 За последние пять лет были получены новые данные в области диагностики и лечения артериальной гипертензии (АГ) и обновлены международные рекомендации по ведению пациентов с этим заболеванием. В 2013 году вышли в свет рекомендации Европейского общества кардиологов (ЕОК); в 2017-м – руководство Американской коллегии кардиологов по лечению АГ. В соответствии с приказом Министерства здравоохранения (МЗ) Украины № 1422 от 2017 года украинские врачи могут использовать в своей деятельности любые международные рекомендации из утвержденного перечня. Поэтому далеко не праздным является вопрос: на какие рекомендации по лечению АГ следует опираться сегодня практическому врачу?
За последние пять лет были получены новые данные в области диагностики и лечения артериальной гипертензии (АГ) и обновлены международные рекомендации по ведению пациентов с этим заболеванием. В 2013 году вышли в свет рекомендации Европейского общества кардиологов (ЕОК); в 2017-м – руководство Американской коллегии кардиологов по лечению АГ. В соответствии с приказом Министерства здравоохранения (МЗ) Украины № 1422 от 2017 года украинские врачи могут использовать в своей деятельности любые международные рекомендации из утвержденного перечня. Поэтому далеко не праздным является вопрос: на какие рекомендации по лечению АГ следует опираться сегодня практическому врачу?
Именно этот вопрос стал темой нашей беседы с и.о. заведующей отделом гипертонической болезни ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» (г. Киев), доктором медицинских наук Ларисой Анатольевной Мищенко.
? Лариса Анатольевна, на какие нормативные документы необходимо сегодня ориентироваться украинским практикующим врачам в диагностике и лечении АГ?
– В качестве основного нормативного документа следует рекомендовать действующий Унифицированный клинический протокол первичной, вторичной и третичной (специализированной) медицинской помощи пациентам с АГ (приказ МЗ Украины № 384 от 24 мая 2012 года). Конечно, за прошедшие пять лет появились новые данные в области диагностики и лечения АГ, однако алгоритмы действий, описанные в протоколе, не утратили актуальности. К сожалению, многие принципиальные моменты, обозначенные в этом документе, по сей день остаются вне поля зрения врачей. Это приводит к недооценке риска пациентов с АГ, неадекватной терапии и в итоге к сохранению высокого уровня сердечно-сосудистой (СС) заболеваемости в нашей стране. В настоящее время необходимо ставить перед собой реальные цели и четко соблюдать протокол, утвержденный МЗ Украины, – это могло бы существенно повлиять на ситуацию относительно диагностики и лечения АГ в нашей стране.
? Какие принципиальные моменты чаще всего упускают практикующие врачи на этапе диагностики АГ?
– Как ни странно, те, которые четко обозначены в протоколе и выполнение которых вполне доступно на уровне первичного звена здравоохранения. Чаще всего врачи пренебрегают расчетом скорости клубочковой фильтрации (СКФ), который необходим для оценки функции почек. Рекомендованная Международным обществом нефрологов формула для расчета СКФ (CKD-EPI) не позволяет провести расчет вручную, однако электронные калькуляторы позволяют сделать это в течение считанных минут. Немного больше времени займет расчет СКФ вручную по формуле Кокрофта-Гаулта, однако это альтернативный вариант при отсутствии доступа к электронным ресурсам.
Недостаточно используются и возможности, связанные с ультразвуковым исследованием (УЗИ) сонных артерий. Не имея информации, которую предоставляют все эти исследования, врач не может адекватно оценить риск больного и, следовательно, назначить эффективную терапию. Кстати, и сама по себе оценка риска с использованием системы стратификации риска для пациентов с АГ или шкалы SCORE проводится не так уж часто, и кроме недооценки риска для выработки правильной стратегии лечения врачи упускают возможность наглядно продемонстрировать имеющиеся риски пациентам и сделать их своими партнерами в профилактике серьезных осложнений.
Одним из важнейших вопросов на этапе диагностики является определение характера АГ (первичная или вторичная). Распространенность вторичной АГ составляет 5-10%, и заподозрить ее можно уже на этапе оказания первичной медицинской помощи.
Это важный момент, поскольку при условии своевременного выявления и лечения причины вторичная АГ, в отличие от первичной, излечима. Однако, как правило, пациентов с вторичной АГ направляют в стационар или в высокоспециализированный центр для выяснения причины стойкого высокого артериального давления (АД) после многих месяцев безуспешных попыток его снижения.
По данным официальной статистики, в Украине начиная с 2000 года наблюдается снижение частоты случаев вторичной АГ, что свидетельствует о недостаточной выявляемости указанного состояния.
? Когда врач должен заподозрить вторичную АГ и какие обследования необходимо назначить пациенту?
– Заподозрить вторичную АГ можно в следующих случаях:
– внезапное развитие АГ со значительным повышением значений систолического АД (САД) >180 мм рт. ст.;
– возраст пациента <30 или >60 лет;
– внезапное ухудшение течения заболевания после достижения контроля АД;
– резистентность к медикаментозной терапии (неэффективность тройной комбинации, включая диуретик);
– злокачественное течение АГ.
Во всех перечисленных случаях больного необходимо направить в учреждение вторичного звена здравоохранения.
Наиболее частыми причинами вторичной АГ являются:
- почечные:
– ренопаренхиматозные заболевания почек;
– стеноз почечных артерий.
- эндокринные:
– патология надпочечников (первичный альдостеронизм, феохромоцитома, гиперкортицизм);
– патология щитовидной железы (тиреотоксикоз).
Следует отметить, что наиболее распространенной причиной эндокринной АГ является первичный альдостеронизм. Его диагностируют у 14-23% пациентов с резистентной АГ (G.E. Umpierrez et al., 2007; E. Florczak et al., 2013), а вероятность этой патологии увеличивается по мере утяжеления гипертензии. Тем не менее эта частая форма эндокринной АГ остается одной из самых плохо выявляемых причин вторичной гипертензии.
Отдельно следует сказать о резистентной АГ. Перед тем как констатировать резистентность к лечению, необходимо убедиться, что пациент регулярно принимает как минимум три антигипертензивных препарата, включая диуретик, в оптимальных дозах без изменения кратности приема препаратов. Для сокращения сроков выявления вторичной АГ, во‑первых, необходимо нацеливать пациента на своевременные визиты для контроля лечения (2-3 нед от начала или от момента коррекции терапии). Если показатели АД по-прежнему выше нормы даже после двукратной коррекции терапии (повышение дозы, назначение комбинации препаратов, в том числе тройной комбинации с включением диуретика), есть основания заподозрить вторичную АГ и назначить дополнительные исследования, а также направить пациента к кардиологу. Тактика врача и необходимые обследования в таких случаях четко обозначены в украинском протоколе.
В качестве дополнительных методов обследования рекомендуются:
- оценка уровня креатинина в плазме крови с расчетом клиренса креатинина или СКФ;
- определение уровня белка в суточной порции мочи;
- глюкозотолерантный тест;
- офтальмоскопия глазного дна;
- УЗИ сердца и почек;
- расчет лодыжечно-плечевого индекса АД;
- осуществление суточного амбулаторного контроля АД.
? В новом руководстве Американской коллегии кардиологов наблюдается возврат к более жестким целям в снижении АД. Как следует расценивать позицию американских экспертов и можем ли мы ожидать пересмотра целевых показателей АД в сторону ужесточения в европейском руководстве 2018 года?
– В рекомендациях ЕОК 2013 года наблюдалась тенденция к смягчению целевых уровней АД по сравнению с предыдущей версией. Так, у больных сахарным диабетом (СД) рекомендовано снижать АД до уровня ≤140/85 мм рт. ст.; у лиц пожилого возраста с исходным САД >160 мм рт. ст. целесообразным считается его снижение до <140 мм рт. ст. только при условии хорошей переносимости такого снижения. У пациентов с плохой переносимостью допускается снижение САД до 140-150 мм рт. ст. Для общей популяции больных АГ были по-прежнему рекомендованы уровни АД <140/90 мм рт. ст.
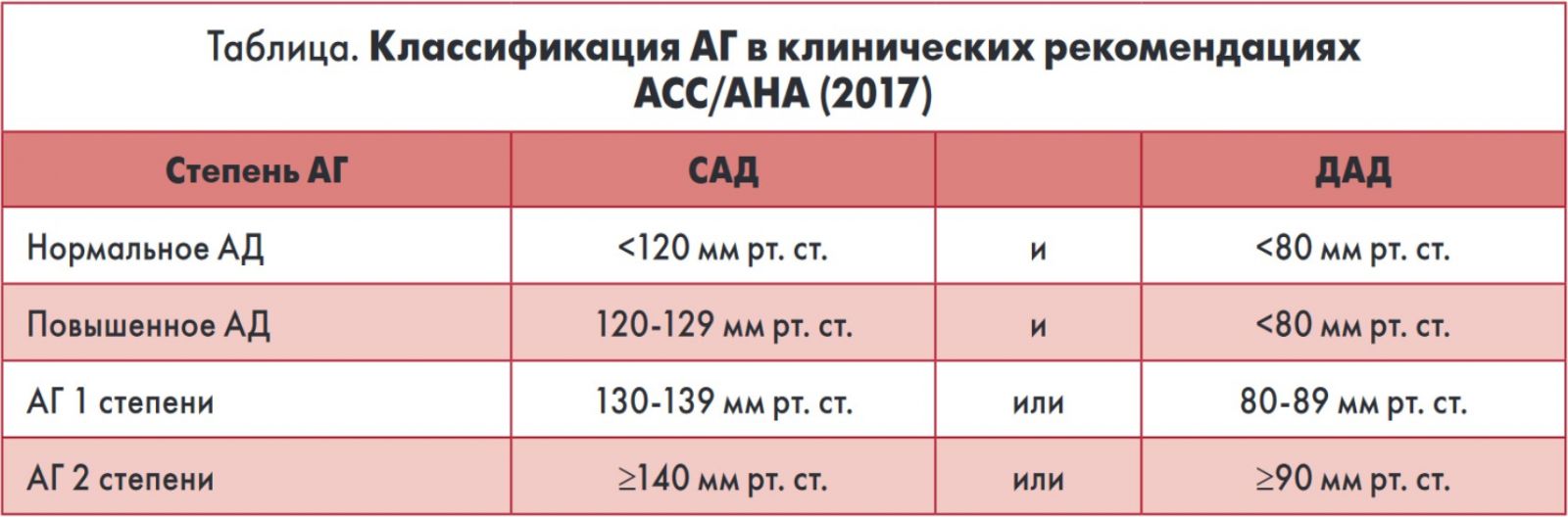
В новых американских рекомендациях по диагностике и лечению АГ (2017) не только ужесточены целевые уровни АД, но и предложена новая классификация заболевания. В соответствии с этими рекомендациями уровень АД >120/80 мм рт. ст. уже считается повышенным (применяется термин «высокое нормальное АД»), а АГ 1 степени констатируется при цифрах 130-139/80-89 мм рт. ст. (табл.).
Согласно этим рекомендациям, решение об инициации медикаментозной антигипертензивной терапии следует принимать с учетом риска развития СС-осложнений. Медикаментозное лечение показано всем пациентам с диагностированным СС-заболеванием (ССЗ) атеросклеротической природы и уровнем АД ≥130/80 мм рт. ст. с целью вторичной профилактики, а также пациентам с высоким риском (>10% по шкале ASCVD) развития ССЗ атеросклеротической природы и уровнем АД ≥130/80 мм рт. ст. с целью первичной профилактики.
Позиция американских экспертов основана на широкой доказательной базе (результатах проспективных эпидемиологических исследований и нескольких больших метаанализов), согласно которым уровень АД ≥120/80 мм рт. ст. приводит к достоверному увеличению риска развития ишемической болезни сердца (ИБС) и инсульта. Причем риск этих осложнений увеличивается на 10-50% при АД 120-129/80-84 мм рт. ст. и на 50-100% при АД 130-139/85-89 мм рт. ст. Одним из исследований, давшим толчок к пересмотру взглядов на целевые уровни АД, стало исследование SPRINT, в котором участвовали пациенты с АГ >60 лет без СД. У этих больных снижение САД <120 мм рт. ст. обеспечивало более выраженное снижение кардиоваскулярного риска. Следует отметить, однако, что в указанном исследовании изучали только эффекты при снижении САД <120 мм рт. ст. и <140 мм рт. ст., но не оценивали влияние на СС-риск снижения САД до <130 мм рт. ст. Таким образом, «точкой безопасности» можно считать уровень АД 120/80 мм рт. ст. Полученные данные – серьезный повод для того, чтобы начать говорить об изменившихся нормах в отношении СС-риска.
Будут ли пересмотрены дефиниции АГ и целевые уровни АД в сторону ужесточения в новой версии рекомендаций ЕОК по лечению АГ – весьма интригующий вопрос. С одной стороны, в европейских рекомендациях по СС-профилактике (2016) указывается, что, принимая во внимание данные последних исследований, представляется целесообразным контроль АД на уровне 130-139/80-85 мм рт. ст. и, возможно, ближе к нижней границе у всех категорий пациентов с АГ.
В то же время многие европейские эксперты достаточно скептически отнеслись к результатам исследования SPRINT, что было связано с особенностями его дизайна. Кроме того, продолжаются дискуссии по поводу целесообразности более жесткого подхода к снижению АД у некоторых категорий пациентов, например, с клинически манифестированными заболеваниями атеросклеротической природы.
По результатам крупного международного регистра CLARIFY снижение САД <120 мм рт. ст. и ДАД <69 мм рт. ст. у пациентов с ИБС и АГ приводит к существенному увеличению риска развития СС-осложнений. В исследовании LEAD c участием пациентов с АГ и заболеванием периферических артерий снижение САД <120 мм рт. ст. также было сопряжено с повышением СС-риска.
О том, каким будет окончательное решение экспертов ЕОК в отношении целей в снижении АД, мы узнаем уже через несколько месяцев, когда будут представлены новые рекомендации по ведению пациентов с АГ.
Согласно действующему украинскому протоколу, диагноз АГ устанавливается при уровне офисного АД ≥140/90 мм рт. ст., а целевыми в общей популяции больных АГ являются цифры <140/90 мм рт. ст. На мой взгляд, эти целевые уровни сохранят актуальность для нашей страны в ближайшей перспективе, ведь даже эти показатели достигаются не более чем у 15% пациентов с АГ в городской популяции.
Сегодня нашей приоритетной задачей является повышение эффективности лечения пациентов с АГ, то есть увеличения числа пациентов, которые достигают и поддерживают целевой уровень АД.
? Актуальными для рутинной клинической практики остаются вопросы ведения особых категорий больных, в лечении которых чрезвычайно трудно балансировать на грани пользы и риска. К таковым относятся, например, пациенты с изолированной систолической АГ (ИСАГ) и больные СД.
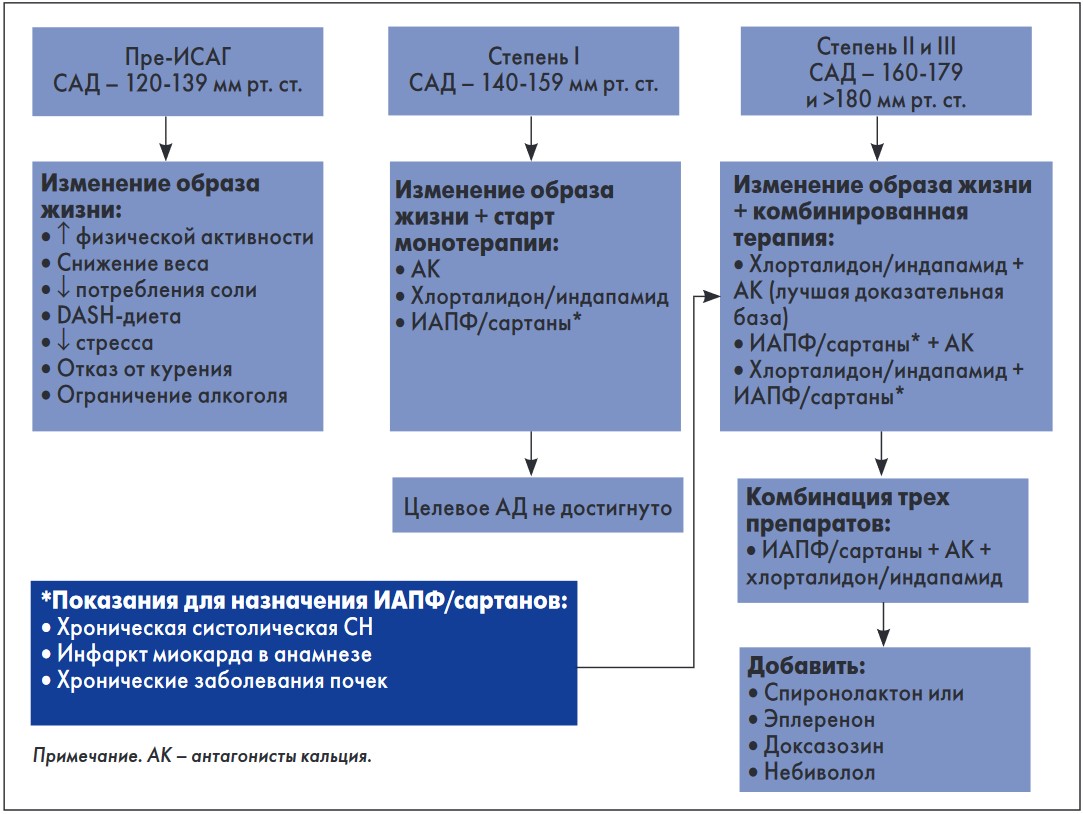
– В 2016 году американские авторы предложили алгоритм лечения ИСАГ (рис. 1), в соответствии с которым препаратами выбора у таких пациентов являются блокаторы кальциевых каналов (БКК) и тиазидные диуретики. Блокаторы ренин-ангиотензиновой системы (РАС) назначают в качестве прогноз-модифицирующих препаратов при наличии в анамнезе заболевания почек, хронической сердечной недостаточности (СН) и инфаркта миокарда.
Рис. 1. Алгоритм лечения ИСАГ
Согласно этому алгоритму, у пациентов с прегипертензией (САД – 120-139 мм рт. ст.) необходимо использовать все возможности немедикаментозной терапии. Это относится и к молодым пациентам с ИСАГ: часто они обращаются с жалобами на плохую переносимость даже небольшого увеличения АД. Важно нацелить таких пациентов на модификацию образа жизни (отказ от курения, ограничение потребления соли, увеличение уровня физической активности, контроль веса), а также на организацию нормального распорядка дня, снижение уровня стресса, обеспечение полноценного сна и в целом на активную профилактику всех факторов риска.
Как правило, эти меры оказываются достаточными для того, чтобы нормализовать показатели САД без медикаментозного вмешательства.
Однако чаще всего ИСАГ диагностируется в пожилом возрасте, когда снижать АД необходимо очень осторожно. Как мы уже говорили, если пациент плохо переносит выраженное снижение АД, то следует стремиться к цифрам 140-150 мм рт. ст., и этот уровень является целевым для больных старше 80 лет. Выраженное снижение АД у пожилых больных, уже имеющих атеросклеротическое поражение сосудов и, чаще всего, клинически манифестированные ССЗ, сопряжено с увеличением риска осложнений. Это касается и пациентов с СД. В 2017 году эксперты Американской ассоциации диабета (ADA) опубликовали руководство по ведению пациентов с СД и АГ. В нем в качестве общей терапевтической цели рекомендован уровень АД <140/90 мм рт. ст.; у пациентов без серьезных сопутствующих заболеваний или с высоким риском инсульта можно стремиться к снижению до <130/80 мм рт. ст. В этих же рекомендациях допускается повышение целевых цифр САД для пожилых больных СД – 145-160 мм рт. ст. Указывается также, что для них характерен высокий риск ортостатической гипотензии. По моему мнению, в этих рекомендациях в наибольшей степени использован индивидуализированный подход к лечению пациентов с АГ.
? В каких ситуациях целесообразно назначать комбинацию антигипертензивных препаратов без предварительной монотерапии?
– Однозначно следует назначить комбинацию антигипертензивных препаратов пациентам с высоким и очень высоким кардиоваскулярным риском, даже если уровень САД <160 мм рт. ст. Пациентам с высоким САД (>160 мм рт. ст.) независимо от степени риска также следует назначить двойную комбинацию с первых шагов лечения. Такой подход повысит шансы на быстрое достижение целевых цифр АД и снизит риск побочных эффектов препаратов. При высоком исходном уровне АД и высоком риске комбинированное лечение следует назначать немедленно, при этом выбирать современные препараты с убедительной доказательной базой, хорошо зарекомендовавшие себя в клинической практике.
Согласно рекомендациям ЕОК 2013 года и действующему украинскому протоколу, рациональными являются комбинации ингибиторов ангиотензинпревращающего фермента (ИАПФ) / блокаторов рецепторов ангиотензина ІІ с диуретиками и БКК.
? Как сделать выбор между комбинациями блокатор РАС + диуретик и блокатор РАС + БКК?
– На мой взгляд, рациональным является классический патогенетический подход, в соответствии с которым пациентам с признаками задержки жидкости целесообразно назначить диуретик для увеличения выделения натрия и уменьшения объема циркулирующей крови, то есть для влияния на объемзависимые механизмы повышения АД. Пациенты с субклиническими поражениями органов-мишеней, клиническими признаками атеросклероза (ИБС, заболевания периферических артерий) получат больше преимуществ при применении комбинаций блокаторов РАС и БКК, обладающих выраженными кардио- и вазопротекторными свойствами. В Украине чаще всего назначают комбинации ИАПФ и БКК – эффекты их сочетанного применения, хорошо изученные в крупных клинических исследованиях, служат основанием для выбора такой терапии во многих ситуациях. Как было установлено в ходе исследования ACCOMPLISH, синергизм и взаимное потенцирование органопротекторных эффектов ИАПФ и БКК обеспечили более выраженное влияние на исходы (СС-смертность и СС-осложнения) у пациентов с АГ по сравнению с комбинацией ИАПФ и тиазидного диуретика. В этом исследовании использовали один из лучших представителей группы БКК – амлодипин. Именно амлодипин назначали в сочетании с ИАПФ в тех «классических» исследованиях в области АГ, результаты которых и сегодня не утратили актуальности: ACCOMPLISH, ASCOT-BPLA, ALLHAT. Амлодипин обладает доказанным антиатеросклеротическим эффектом (исследование CAMELOT), что делает его препаратом выбора для лечения пациентов с АГ и сопутствующей ИБС.
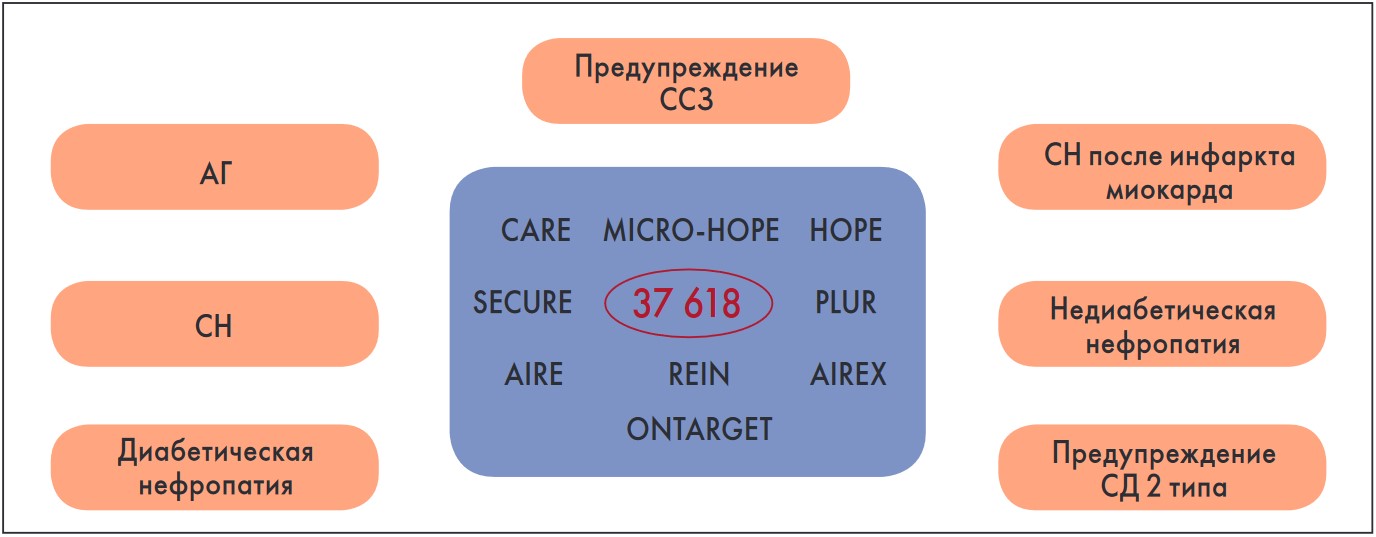 Рис. 2. Доказанная эффективность ИАПФ рамиприла в улучшении прогноза пациентов
Рис. 2. Доказанная эффективность ИАПФ рамиприла в улучшении прогноза пациентов
Неудивительно, что одной из наиболее распространенных фиксированных комбинаций ИАПФ и БКК является комбинация рамиприла и амлодипина. Рамиприл – препарат, который вывел группу ИАПФ на совершенно новые позиции в лечении пациентов с АГ высокого риска после проведения исследования НОРЕ. Рамиприл был изучен в большом количестве исследований, по результатам которых он может рассматриваться в качестве препарата выбора у самых разных категорий пациентов с АГ с различными сопутствующими заболеваниями и состояниями (рис. 2). Отмечу, что рамиприл – один из двух представителей группы ИАПФ с доказанным влиянием на исходы у больных ИБС. В исследованиях показано, что применение рамиприла и амлодипина в виде фиксированной комбинации:
- обеспечивает более выраженное снижение офисного и амбулаторного АД по сравнению с монотерапией амлодипином (R. Miranda et al., 2008);
- повышает частоту достижения целевых уровней АД при неуспешной предыдущей антигипертензивной терапии;
- увеличивает СКФ у пациентов с поражением почек;
- оказывает благоприятное влияние на метаболические показатели – липидный спектр и уровень глюкозы (J. Tomcsany et al., 2013).
Таким образом, фиксированная комбинация рамиприла и амлодипина – это оптимальный выбор для большинства пациентов с АГ, с которыми мы сталкиваемся в повседневной практике.
На украинском фармацевтическом рынке зарегистрирована фиксированная комбинация рамиприла и амлодипина – препарат Тритаце®-А (компания Sanofi). Применение комбинированного препарата Тритаце®-А, содержащего рамиприл, означает возможность обеспечения именно тех важных эффектов, которые были получены в исследовании НОРЕ. Амлодипин в составе фиксированной комбинации будет способствовать усилению антигипертензивного действия, суммации и потенцированию органопротекторных эффектов, дополнительному снижению риска развития СС-осложнений.
Подготовила Наталья Очеретяная