Можливості ердостеїну в лікуванні кашлю
Захворювання бронхолегеневої системи становлять собою важливу медико-соціальну проблему через високий рівень їхньої поширеності, інвалідизації та смертності в світовій популяції [1]. В умовах патологічного впливу екзогенних ушкоджувальних факторів порушується процес створення бронхіального секрету та його рух в проксимальному напрямі [2]. Відтак актуальним є проведення муколітичної терапії зі стимуляцією виведення слизу, розрідженням, зменшенням її утворення, регідратацією [3, 4]. Сьогодні, завдяки впровадженню рекомендацій ERS, ATS, оновленню програм GOLD із лікування хронічного обструктивного захворювання легень (ХОЗЛ) та рекомендацій GINA із лікування бронхіальної астми, створенню настанов Українського товариства пульмонологів і фтизіатрів, лікарі отримали чіткий алгоритм дії, спрямований на лікування і запобігання загостренням цих захворювань [5]. У переліку патогенетичних препаратів важливе місце посідають і муколітичні засоби.
Наразі маємо доволі велику кількість препаратів муколітичної дії, однак антагоністична дія на вільні радикали кисню й здатність перешкоджати пригніченню α1-антитрипсину місцево в бронхіальному дереві найбільше властива саме ердостеїну. Характерною лише для цього препарату рисою, за даними літератури, є здатність зменшувати ступінь бактеріальної адгезії до клітин бронхіального епітелію [6, 7].
Ердостеїн використовують як засіб, що сприяє розрідженню мокротиння, активізує мукоциліарний кліренс, підвищує концентрацію антибіотика в мокротинні.
Нещодавно на базі ДЗ «Дніпропетровська медична академія МОЗ України» і КЗ «Дніпропетровська міська багатопрофільна клінічна лікарня № 4» Дніпропетровської обласної ради» нами було проведено дослідження з вивчення ефективності ердостеїну в лікуванні кашлю. Метою дослідження було вивчення терапевтичної ефективності та безпеки лікарського засобу ердостеїну (Муцитус) у комплексному лікуванні гострого (ГБ) та хронічного бронхіту (ХБ).
У дослідження було залучено 37 пацієнтів (1-ша група) з ГБ (n=10) чи загостренням ХБ (n=23) та ХОЗЛ (n=4). У контрольну групу порівняння (2-га група) увішло 12 осіб із ГБ (n=5) чи загостренням ХБ (n=7). В основній групі було 22 чоловіки та 15 жінок віком від 44 до 67 років, середній вік учасників дослідження становив 54,3±1,3 року. У контрольну групу були залучені 9 чоловіків і 3 жінки віком від 40 до 66 років (середній вік – 53,9 ±1,4 року).
Критеріями включення пацієнтів у дослідження були:
- чоловіки й жінки віком від 18 до 65 років;
- діагноз ГБ або ХБ у стадії загострення;
- наявність ≥10 приступів кашлю у денний період упродовж останньої доби перед початком дослідження (епізодом кашлю вважали ≥3 послідовні кашлеві поштовхи, не розділені вдихом);
- загальний бал за Bronchitis Severity Score (BSS) ≥5 (із 20 можливих);
- інформована письмова згода пацієнта на участь у дослідженні.
Пацієнтам 1-ї групи призначали досліджуваний препарат ердостеїну (Муцитус), капсули 300 мг, який вони приймали всередину по 1 капсулі 2 рази на день. Курс лікування становив 8 днів. Пацієнти 2-ї групи муколітичні засоби не отримували.
У ході дослідження також не призначали інші муколітичні засоби, глюкокортикостероїди, М-холіноблокатори.
Усім учасникам були виконані такі обстеження: об’єктивне обстеження (загальний огляд хворого, визначення частоти серцевих скорочень (ЧСС), артеріального тиску (АТ), оцінка суб’єктивних скарг, аускультація серця і легень), оцінка вираженості кашлю, оцінка вираженості симптомів бронхіту за BSS, дослідження функції зовнішнього дихання (ФЗД), загальний аналіз крові та сечі, біохімічний аналіз крові, загальний аналіз мокротиння.
Ефективність застосування ердостеїну визначали за зміною частоти приступів кашлю, яку обчислювали як відношення середньої кількості приступів кашлю на 8-му добу терапії до початкової кількості приступів на 1-шу добу. Результат вважали ефективним, якщо зменшення частоти приступів кашлю на 8-му добу терапії становило ≥70% від початкового значення.
Безпеку ердостеїну оцінювали на підставі даних моніторингу за станом пацієнта, частоти і характеру розвитку побічних реакцій, даних лабораторного обстеження, оцінки суб’єктивного стану хворого.
На початку дослідження всі хворі скаржилися на підвищення температури тіла до 37,2-37,4 °C, приступи кашлю в денний та нічний період, виділення мокротиння. Для виключення діагнозу пневмонії всім пацієнтам було проведено рентгенографічне обстеження органів грудної клітки. Найчастішими рентгенологічними ознаками виявилися посилення та збагачення легеневого малюнку більше у прикореневих відділах легень, судинні та перибронхіальні зміни.
При вислуховуванні легень на тлі «жорсткого» везикулярного дихання у хворих 1-ї та 2-ї груп вислуховувалися «сухі» хрипи. У 9 (32%) хворих 1-ї групи – «вологі» хрипи біля кутів лопаток, у 3 (25%) хворих 2-ї групи – «вологі» хрипи.
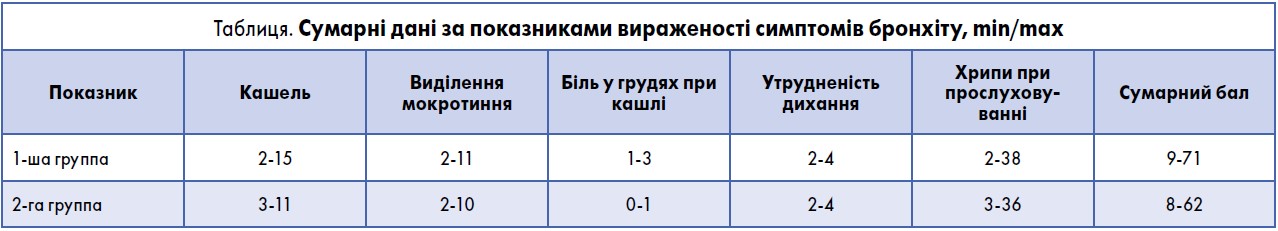
Для оцінки тяжкості перебігу бронхіту використовували шкалу BSS, яка містить перелік таких симптомів: кашель; виділення мокротиння; біль у грудях при кашлі; утруднення дихання; хрипи при прослуховуванні. Оцінювання здійснювали за 5-бальною шкалою, у якій 0 балів відповідало відсутності проявів, 4 бали – максимальному вираженню проявів. Так, утруднення дихання спостерігалось у 100% хворих обох груп. Денні приступи кашлю від 12 до 16 на добу відмічали хворі обох груп у 100% випадків. Ураховувались епізоди порушення нічного сну, пов’язані з кашлем (0 балів відповідало відсутності порушення; 1 бал – незначному порушенню; 2 бали – помірні, періодичні пробудження, пов’язані з кашлем; 3 – виражені, часті пробудження, пов’язані з кашлем). У хворих 1-ї групи епізоди порушення нічного сну становили від 5 до 9 балів, 2-ї групи – від 4 до 11 балів.
Оцінку ефективності кашлю здійснювали за такими критеріями: 0 балів – кашель відсутній; 1 бал – нетривалий продуктивний кашель із відхаркуванням мокротиння; 2 бали – тривалий продуктивний кашель із відхаркуванням мокротиння; 3 бали – тривалий непродуктивний кашель. У хворих 1-ї групи ефективність кашлю становила від 15 до 30 балів, 2-ї групи – від 12 до 26 балів.
Також визначали кількість виділеного мокротиння: 0 балів означало, що мокротиння не виділяється; 1 бал – виділяється до 30 мл; 2 бали – 30-50 мл; 3 бали – >50 мл. У хворих 1-ї групи кількість виділеного мокротиння варіювала від 2 до 11 балів, 2-ї групи – від 2 до 10 балів.
Що стосується болю в грудях при кашлі, то він спостерігався в 4 хворих 1-ї групи і в 1 пацієнта 2-ї групи.
Сумарні дані за показниками вираженості симптомів бронхіту за шкалою BSS представлені в таблиці.
Проведені лабораторні дослідження: загальні аналізи крові та сечі, біохімічний аналіз крові. Слід зазначити, що в обстежених пацієнтів виявлені відхилення, але в межах референтних значень показників (підвищення кількості лейкоцитів, швидкості осідання еритроцитів (ШОЕ) тощо). Під час і наприкінці лікування лабораторні показники не продемонстрували негативних змін у жодному випадку.
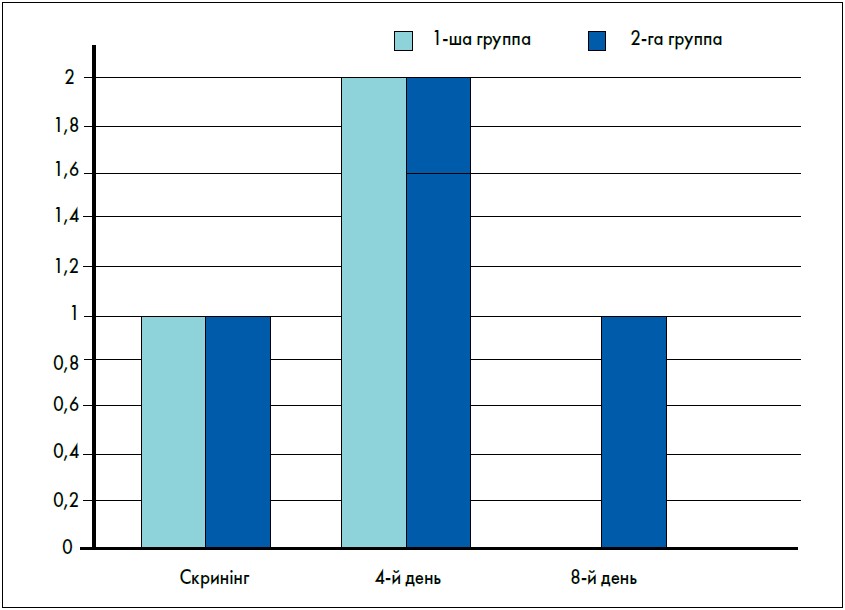
При проведенні оцінки даних загальних аналізів мокротиння виявлено, що в більшості хворих воно білого чи сірого кольору, у 4 хворих 1-ї групи та в 1 хворого 2-ї – зеленувате, прожилок крові не було, встановлено збільшення кількості лейкоцитів, подекуди від 23 до 40 в полі зору, відносно незначна кількість альвеолярних макрофагів, клітини епітелію бронхів. Мокротиння було підвищеної в’язкості, у більшості хворих (близько 70%) обох груп виділялося утруднено. У період лікування хворі 1-ї групи, які отримували Муцитус, відзначали значне поліпшення відкашлювання та відходження мокротиння, яке ставало дедалі менш в’язким і виділялося вільно. Після 8-го дня загального лікування виділення мокротиння практично припинилося, хворі повідомляли про значне покращення свого стану. Водночас учасники 2-ї групи, які не отримували муколітичні засоби, продовжували скаржитися на утруднене виділення мокротиння, що відходило невеликими порціями при переважній більшості приступів кашлю. Після 8-го дня лікування стан хворих 2-ї групи теж покращився, але менш виражено, ніж у хворих 1-ї групи, продовжували спостерігатись епізоди кашлю з виділенням незначної кількості мокротиння. Показник виділення мокротиння обчислювався за 5-бальною системою (0-4), динаміку представлено на рисунку 1.
Рис. 1. Динаміка показника виділення мокротиння (в балах) під час лікування препаратом Муцитус (1 -ша група) і без застосування муколітичних засобів (2-га група)
Пацієнтам проводили дослідження ФЗД за допомогою спірографії. Виявлені зміни свідчили про наявність певної бронхообструкції, насамперед пов’язаної з набряком слизової оболонки бронхів і виділенням мокротиння. У 18% хворих 1-ї групи та 12% учасників 2-ї групи разом із бронхообструктивними були виявлені рестриктивні явища. Проте висновок про трансформацію ХБ у ХОЗЛ може виявитися хибним і потребує подальшого дообстеження хворих після завершення гострого чи хронічного процесу.
Проведене лікування сприяло покращенню стану пацієнтів обох груп. Так, у них спостерігалися нормалізація температури тіла, зникнення утрудненості дихання й болю в грудях при кашлі. Показник середнього бала кашлю за підсумками лікування зменшився у хворих обох груп, однак був більш вираженим у хворих 1-ї групи (рис. 2).
Рис. 2. Динаміка приступів кашлю ( mediana) під час лікування препаратом Муцитус (1 -ша група) і без застосування муколітичних засобів (2-га група)
Під час дослідження не було зареєстровано серйозних негативних наслідків, і лише у 2 пацієнтів 1-ї групи, які приймали ердостеїн, відмічалися неприємні відчуття в ділянці шлунку після прийому препарату, однак це не стало причиною його відміни.
Слід зазначити, що в ході спостереження не було зареєстровано випадків, коли б досліджуваний препарат Муцитус (ердостеїн) негативно позначився на рівні АТ чи ЧСС. Після завершення лікування у хворих обох груп не встановлено небажаних відхилень цих показників порівняно з початковими значенями. Також не було виявлено негативних явищ з боку інших органів і систем.
В усіх хворих, які приймали Муцитус (ердостеїн), переносимість лікування була задовільною.
За результатами дослідження було зроблено такі висновки:
- Досліджуваний препарат Муцитус (ердостеїн) – ефективний засіб для лікування пацієнтів із ГБ і ХБ у фазі загострення. Підтвердженням ефективності лікування стало зменшення частоти приступів кашлю на 8-му добу терапії на більш як 70% від початкового значення.
- При аналізі симптомів хвороби за показниками ефективності кашлю, порушеннями нічного сну, пов’язаними з кашлем, виділеною кількістю мокротиння можна стверджувати, що було досягнуте значне зниження вираженості показників симптомів кашлю в пацієнтів обох груп, однак у пацієнтів 1-ї групи, які приймали Муцитус (ердостеїн), покращення було більш вираженим. У більшості випадків зменшення симптомів кашлю спостерігалося після 4-го дня лікування.
- Після завершення курсу лікування визначали кількість пацієнтів без приступів кашлю. У 1-й групі таких було 16 (43,2%), у 2-й – лише 5 (41,6%).
- Упродовж лікування побічні негативні реакції під час прийому Муцитусу (ердостеїну) зафіксовані не були, переносимість препарату оцінили як «добру».
- Препарат Муцитус (ердостеїн) можна рекомендувати для застосування як ефективний і безпечний муколітичний засіб.
Література
1. World report on ageing and health [Електронний ресурс] // World Health Organization. – 2015. – Режим доступу до ресурсу: http://www.who.int/ageing/publications/world-report‑2015/en/.
2. Родіонова В.В., Вільянська О.М. Аналіз особливостей перебігу бронхолегеневих захворювань у робітників шкідливих виробництв // Врач. дело. –2006. – № 1-2. – С. 34-38.
3. The effect of long-term treatment with erdosteine on chronic obstructive pulmonary disease: the EQUAUFE Study / Moretti M., Bottrighi P., Dallari R. et al. // Drugs Exp. Clin. Res. – 2004. – Vol. 30. – № 4. – P. 143-152.
4. Aubier М., Berdah L. Multicenter, controlled, double-blind study of the efficacy and tolerance of Vectrine (erdostein) versus placebo in the treatment of stabilized chronic bronchitis with hypersecretion // Rev. Mai. Respir. –1999. – Vol. 16. – № 4. – P. 521-528.
5. Global Initiative for Chronic Obstructive Lung Disease (GOLD) The Global Strategy for tre Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease (2018 report) www.goldcopd.org.
6. Clinical effects of erdosteine in the treatment of acute respiratory tract diseases in children / Balli F., Bergamini B., Calistru R. et al. // Int J. Clin. Pharmacol. Ther. – 2007. – Vol. 45. – № 1. – P. 16-22.
7. Mucolytic and antitussive effects of erdosteine / Hosoe H., Kaise T., Ohmori K. et al. // J. Pharm. Pharmacol. – 1999. – M. 51. – P. 959-66.
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (42), лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....