Сучасні інгаляційні глюкокортикостероїди в терапії бронхообструктивного синдрому: фокус на флутиказон
Бронхіальна астма (БА) та хронічне обструктивне захворювання легень (ХОЗЛ), попри величезні досягнення респіраторної медицини, залишаються актуальною медико-соціальною проблемою у всьому світі. За даними Всесвітньої організації охорони здоров’я, загальна кількість хворих на БА становить близько 300 млн осіб і до 2025 року збільшиться ще на 100 млн. Водночас на ХОЗЛ страждають 210 млн осіб, а до 2020 року, за прогнозами фахівців, смертність від цієї патології займатиме 3-тє місце серед усіх причин смерті. Незважаючи на те що ці захворювання вважаються самостійними нозологічними одиницями, їх об’єднує наявність бронхообструктивного синдрому (БОС), який є універсальним проявом хронічного запалення дихальних шляхів (ДШ). Пошук оптимальних методів досягнення контролю БА та ХОЗЛ, попередження загострень та смертності є актуальним завданням як в спеціалізованій, так і в загальній медичній практиці.
Проблеми сучасної терапії загострень БА та ХОЗЛ
Незважаючи на прогрес у клінічній фармакології бронхолітиків та протизапальних препаратів, сьогодні спостерігається зростання кількості тяжких форм і частоти загострень БА та ХОЗЛ, а також збільшення соціально-економічного навантаження на національні системи охорони здоров’я всіх країн світу без виключення (Global Strategy for Diagnosis, Managementand Prevention of COPD (GOLD)-2017, 2018). Наразі ми маємо досить великий арсенал препаратів для лікування БА та ХОЗЛ, у тому числі – в період загострень, проте не можемо говорити навіть про часткову перемогу в цьому питанні. Ситуацію, що склалася, певною мірою відображає щорічна публікація таких широковідомих і важливих документів, як гайдлайни GINA (Global Initiative for Asthma) та GOLD, адже саме постійна потреба в оновленні знань про етіологію, патогенез і засоби ефективного контролю БА та ХОЗЛ свідчить про актуальність питання для світового респіраторного та алергологічного товариств. У чому ж полягає проблема контролю над БОС?
Сьогодні дуже поширеною є думка про те, що однією з основних причин виникнення такої ситуації є повсюдна недооцінка лікарями й хворими тяжкості стану чи наявності загострення як БА, так і ХОЗЛ. У цьому сенсі показовими й цікавими є результати дослідження, проведеного у 2006 році J.M. Fitzgerald і співавт. за участю 893 хворих на БА та 463 лікарів. Так, було встановлено, що кількість пацієнтів із контрольованою астмою за об’єктивними показниками досягала 47% порівняно з кількістю таких пацієнтів за суб’єктивною оцінкою самих хворих і лікарів (97 і 90% відповідно). При цьому понад 50% пацієнтів успішність контролю визначали за частотою та кількістю використання медикаментів і рівнем якості життя. Щодо лікарів, то 30% із них брали до уваги відсутність нічних симптомів, близько 20% оцінювали проміжки часу між загостреннями, і тільки 1% із них керувався критеріями офіційних клінічних рекомендацій. Автори дослідження зробили висновок, що, незважаючи на розробку і вдосконалення методів лікування астми у відповідності до міжнародних рекомендацій, лікарі не використовують їх у повному обсязі. До того ж непокоєння авторів рекомендацій GINA та GOLD викликає низький рівень порозуміння між лікарями та пацієнтами, що страждають на БА та ХОЗЛ. Ця проблема набула глобального характеру, що пояснюється наявністю певних труднощів у лікуванні «хронічних» пацієнтів. Досить важко переконати їх у необхідності постійного прийому базисних препаратів, а також пояснити важливість вчасного інформування лікуючого лікаря про перші ознаки загострення чи втрати контролю над симптомами хвороби. Проблема ефективної терапії бронхообструктивних захворювань ускладнюється ще й тим, що хворі, а іноді й лікарі не завжди об’єктивно оцінюють тяжкість стану. Згідно з даними масштабного дослідження AIR, проведеного в США, Західній Європі та Японії, від 50 до 75% хворих на легку БА (2 денних і 2 нічних симптоми на місяць) потребували частішого застосування швидкодіючих фармакологічних препаратів, що свідчило про неповний контроль захворювання внаслідок недостатньо об’єктивної оцінки свого стану (K.F. Rabeetal, 2004). Схожа ситуація спостерігається і в лікуванні ХОЗЛ. За даними, отриманими L. Langsetmo і співавт. (2008), приблизно у 50% випадків загострень ХОЗЛ пацієнти взагалі не звертаються за медичною допомогою. При цьому кожне наступне загострення ХОЗЛ асоціюється з підвищенням ризику смерті, особливо впродовж першого тижня після погіршення респіраторних симптомів (S. Suissaetal, 2012).
Отже, лікування БА та ХОЗЛ пов’язано з переліком певних проблем, з-посеред яких однією з провідних є неадекватна оцінка стану хворого, причому як самим пацієнтом, так і лікарем. Змінити ситуацію на краще можна завдяки більш повному використанню лікарями сучасних інструментів контролю над захворюванням, задекларованих на сторінках рекомендацій GINA та GOLD. Украй важливим є також своєчасне діагностування наявності загострення БА чи ХОЗЛ та адекватне купірування бронхообструктивного і запального синдромів; це є ефективним методом запобігання не тільки виникнення загострень у майбутньому, але й випадків смерті від наслідків хвороби.
Місце ІГКС у терапії БА та ХОЗЛ: загальна характеристика
Загальними рисами БА та ХОЗЛ є наявність хронічного запального процесу в ДШ. Схожість патогенетичних процесів при цих нозологіях зумовлює й подібні підходи до лікування, а саме – застосування таких протизапальних і бронхолітичних засобів, які дозволяють успішно й оперативно встановлювати контроль над запаленням та розвитком бронхоконстрикції.
Наразі найефективнішими протизапальними препаратами для терапії БА та ХОЗЛ (у тому числі – загострень) є інгаляційні глюкокортикостероїди (ІГКС). Успішне багаторічне використання цієї групи препаратів докорінно змінило тактику й розширило можливості лікування БА та ХОЗЛ. Обґрунтуванням необхідності застосування ІГКС є їхня виражена протизапальна активність. Це дуже важлива характеристика для базисної терапії та незамінна – для екстреної. Адже призначення ІГКС у період загострення БА та ХОЗЛ надає можливість забезпечити контроль над БОС завдяки купіруванню запалення у ДШ шляхом зниження запальної інфільтрації, зменшення кількості еозинофілів і мастоцитів, продукції цитокінів і медіаторів запалення. Використання ІГКС може також сприяти відновленню пошкодженої структури бронхіального епітелію, що є важливим фактором профілактики майбутніх загострень.
Як відомо, ІГКС є препаратами вибору за наявності так званого еозинофільного запалення, характерного першочергово для БА. При цьому в пацієнтів із ХОЗЛ ключова роль у запаленні ДШ належить макрофагам і нейтрофілам. На відміну від еозинофілів ці клітини менш чутливі до дії ІГКС, хоча у свій час було доведено, що застосування цієї групи препаратів призводить до достовірного зменшення кількості нейтрофілів та лімфоцитів у ДШ (R. Jenetal, 2012). Існує думка, що стероїдна резистентність хронічного запалення ДШ у хворих на ХОЗЛ є причиною використання більш високих доз ІГКС, ніж при БА.
Разом із тим необхідно підкреслити, що під час загострення ХОЗЛ спостерігається збільшення кількості еозинофілів. Тобто навіть ті пацієнти, у яких ефективність ІГКС як базисної терапії виявилась обмеженою, потребують призначень інгаляційних кортикостероїдів у період загострень.
Таким чином, ІГКС – дуже важливий компонент більшості базисних схем лікування БА та ХОЗЛ. При цьому ефективність ІГКС у лікуванні останнього поза періоду загострення може бути обмеженою через превалювання нейтрофільного запалення над еозинофільним. Однак збільшення кількості еозинофілів у хворих на ХОЗЛ у період загострення є вагомою причиною для того, щоб вважати ІГКС препаратами вибору для купірування БОС у разі як БА, так і ХОЗЛ.
Ефективність ІГКС: від чого залежить?
Терапія за допомогою ІГКС на тлі БОС покращує або нормалізує функцію легень, зменшує потребу в бронхолітиках і, у більшості випадків, усуває необхідність використання системних ГКС. При цьому клінічна ефективність терапії ІГКС залежить від активної речовини, дози, форми й засобу доставки препарату в ДШ, терміну початку й тривалості лікування, тяжкості перебігу або загострення БА та ХОЗЛ, комплаєнсу хворого. Загалом ГКС являють собою ліпофільні молекули, які легко проникають крізь клітинну мембрану в цитоплазму, де зв’язуються з цитоплазматичними ГКС-рецепторами, внаслідок чого знижується синтез цитокінів, хемокінів, ферментів і рецепторних білків, залучених до патогенезу як БА, так і ХОЗЛ.
Час настання клінічного ефекту від ІГКС залежить від кількох факторів, і одним із найважливіших є ліпофільність. Ліпофільні препарати здатні швидше проникати крізь фосфоліпідні мембрани клітин ДШ і мають більш високу спорідненість до ГКС-рецепторів. (P.H. Ratneretal, 2006). Сьогодні в рутинній клінічній практиці широко застосовується сучасний ліпофільний представник покоління ІГКС – флютиказону пропіонат (ФП).
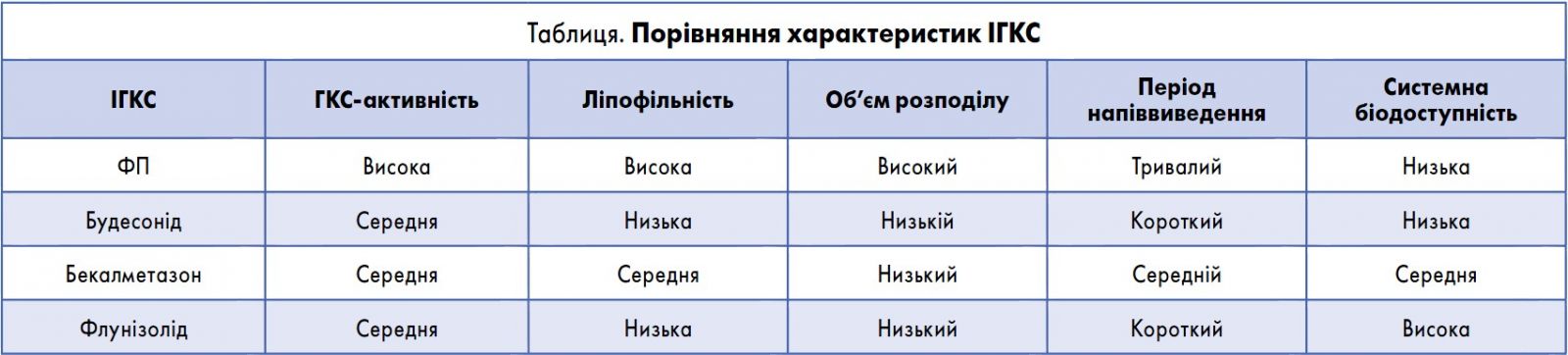
Відомо, що місцева протизапальна активність і можливі системні ефекти ІГКС визначаються спорідненістю (афінністю) до ГКС-рецепторів. Ключовою перевагою ФП у цьому сенсі є набагато більша афінність і тривалий зв’язок із ГКС-рецепторами порівняно з аналогами (Н. Derendorf, 1997) (табл.).
Слід зазначити, що при інгаляції з використанням дозованого аерозольного інгалятора в легені потрапляє лише близько 20% номінальної дози ІГКС, тоді як 80% осідає в ротовій порожнині, а потім проковтується. Саме ці «20%» не дозволяють широко застосовувати ІГКС у період загострень, коли є потреба в швидкому ефекті та високих концентраціях. Натомість вважається, що застосування системних ГКС не тільки пришвидшить, а й підвищить ефективність лікування БОС. Проте використання системних ГКС (особливо у високих дозах) може мати численні негативні наслідки у вигляді побічних явищ, що виникають на тлі ін’єкційного чи перорального прийому стероїдних препаратів. До того ж не варто забувати, що «… всмоктування ліків через слизову оболонку дихальних шляхів відбувається в 20 разів швидше, ніж при прийомі таблетованих форм…» (Г.Д. Тарасова, 2007). Отже, таблетовані форми ГКС як засоби купірування БОС за наявності сумнівних переваг водночас мають доведені серйозні недоліки. І хоча системні ГКС завжди вважалися стандартом надання допомоги при загостреннях БОС, у дослідженні G.J. Rodrigo і співавт. (2005) було продемонстровано, що повторне застосування інгаляційного ФП має рівноцінну клінічну ефективність та більшу безпечність у порівнянні із довенним введенням системного ГКС. При цьому терапевтична перевага інгаляційного ФП була особливо значущою в пацієнтів із більш тяжкою формою бронхообструкції. Схожі результати продемонструвало дослідження, яке було здійснене С.С. Солдатченко, С.Г. Донич та І.П. Ігнатоніс. Автори показали, що терапія тяжких загострень БА небулізованим флютиказоном (2-4 мг/добу) рівноцінна лікуванню системними стероїдами за дією на функціональні параметри, а за впливом на клінічні показники та зменшення ризику побічних ефектів навіть перевершує їх.
Можливості підвищення ефективності використання ФП у рутинній клінічній практиці
Згідно з оновленими міжнародними рекомендаціями визначення БА та ХОЗЛ як гетерогенних захворювань враховує ключову роль хронічного запалення ДШ та БОС у патофізіології цих захворювань і залишає ці фактори найважливішими мішенями для фармакотерапії. ФП можна вважати сьогодні одним із найактивніших протизапальних препаратів у терапії БОС. Так, ФП внесений до усіх міжнародних (GINA‑2017, GOLD‑2018) і національних (накази МОЗ України № 128, № 555, № 868) стандартів і входить до переліку життєво необхідних препаратів.
У міжнародних настановах небулізований ФП рекомендований як альтернатива системним ГКС у лікуванні загострень бронхообструктивних захворювань. У нашій країні в щоденній клінічній практиці для терапії загострень та досягнення контролю БА та ХОЗЛ широко використовується небулізований ФП (Небуфлюзон®, ФК «Юрія-Фарм»). Застосування препарату за допомогою небулайзера забезпечує високий показник потрапляння ФП у легені (близько 85-90% від використаної дози в залежності від небулайзера доставки, що використовується). Для ФП, який має практично нульову біодоступність та, відповідно, високий профіль безпеки, ефективність лікування визначається тільки типом пристрою доставки препарату й технікою проведення інгаляції. Доведено, що застосування інгаляційних препаратів для терапії БОС через небулайзер веде до суттєвого й швидкого покращення легеневої функції (рівень доказів А). Важливою перевагою небулайзерної терапії є легкість використання та доступність процедури як в умовах лікувального закладу, так і вдома.
Важливо також пам’ятати, що потрапляння лікарських речовин при небулайзерній терапії відбувається пасивно, а значить, необхідність робити глибокий вдих нівелюється, що є важливим позитивним фактором у разі лікування дітей, літніх та малоконтактних пацієнтів.
Отже, використання небулайзера не тільки забезпечує високу ефективність лікування БОС під час загострення БА та ХОЗЛ, а й дозволяє лікуватися в комфортних умовах, не витрачаючи при цьому зайвих коштів.
Висновки
- Адекватна терапія загострень бронхообструктивних захворювань залишається актуальною проблемою і для пацієнта, і для лікаря.
- На сьогодні ІГКС – це золотий стандарт терапії БА та ХОЗЛ, адже раннє призначення й тривале застосування цих препаратів допомагає знизити ризик смертності та кількість загострень.
- Сучасні компресорні небулайзери доставки дозволяють підібрати оптимальне поєднання діючої речовини та інгалятора для кожного пацієнта з БА або ХОЗЛ.
- Клас ІГКС представлений різними препаратами, що різняться за своєю протизапальною активністю, своїми фармакокінетичними і фармакоекономічними характеристиками, профілем безпеки.
- За всіма наведеними характеристиками ФП має безумовні переваги, які були доведені в ході багаторічних масштабних клінічних досліджень, а це, звичайно, має важливе значення в загальній та спеціалізованій медичній практиці.
Підготувала Олена Риженко
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 1 (42), лютий 2018 р.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....