Особливості коморбідного перебігу хронічного панкреатиту та вірусного гепатиту С у загальноклінічній практиці
.jpg) Хронічний панкреатит (ХП) є однією з найактуальніших проблем у сучасній гастроентерології. Його лікування становить значні труднощі через низьку ефективність, що призводить до погіршення якості життя пацієнтів найбільш працездатного віку. Відзначається загальносвітова тенденція до збільшення захворюваності на панкреатит, при цьому в різних країнах середній вік пацієнтів на момент встановлення діагнозу зменшився з 50 до 39 років, а первинна інвалідизація хворих сягає 15%. В останні роки все більше уваги приділяється інфекційному агенту, вплив якого може призвести до розвитку запального процесу в підшлунковій залозі (ПЗ) [4]. Причинами запалення можуть бути епідемічний паротит, вірус гепатиту, ентеровіруси, аденовірус, віруси Коксакі, мікоплазмоз, сальмонельоз, гельмінтоз та інші інфекції [5]. На сьогодні є мало даних про вплив на ПЗ інфекційних агентів. Особливо актуальним питанням є ураження ПЗ вірусами гепатиту, поширеність якого останнім часом значно зросла.
Хронічний панкреатит (ХП) є однією з найактуальніших проблем у сучасній гастроентерології. Його лікування становить значні труднощі через низьку ефективність, що призводить до погіршення якості життя пацієнтів найбільш працездатного віку. Відзначається загальносвітова тенденція до збільшення захворюваності на панкреатит, при цьому в різних країнах середній вік пацієнтів на момент встановлення діагнозу зменшився з 50 до 39 років, а первинна інвалідизація хворих сягає 15%. В останні роки все більше уваги приділяється інфекційному агенту, вплив якого може призвести до розвитку запального процесу в підшлунковій залозі (ПЗ) [4]. Причинами запалення можуть бути епідемічний паротит, вірус гепатиту, ентеровіруси, аденовірус, віруси Коксакі, мікоплазмоз, сальмонельоз, гельмінтоз та інші інфекції [5]. На сьогодні є мало даних про вплив на ПЗ інфекційних агентів. Особливо актуальним питанням є ураження ПЗ вірусами гепатиту, поширеність якого останнім часом значно зросла.
 Значна медична і соціальна небезпека широкого розповсюдження хронічного гепатиту зумовлена тим, що у 25-30% осіб захворювання прогресує і призводить до формування фіброзу та цирозу печінки [2]. У разі захворювання на вірусний гепатит С (ВГС), для якого притаманний безсимптомний (безжовтяничний) перебіг із подальшим розвитком хронічного процесу у 80% пацієнтів, ситуація набагато складніша, порівняно з іншими гепатитами. Відсутність серйозних протиепідемічних заходів, таких як вакцинація проти гепатиту С, а також переважно безсимптомний перебіг захворювання спричиняють щорічне зростання кількості інфікованих у всьому світі.
Значна медична і соціальна небезпека широкого розповсюдження хронічного гепатиту зумовлена тим, що у 25-30% осіб захворювання прогресує і призводить до формування фіброзу та цирозу печінки [2]. У разі захворювання на вірусний гепатит С (ВГС), для якого притаманний безсимптомний (безжовтяничний) перебіг із подальшим розвитком хронічного процесу у 80% пацієнтів, ситуація набагато складніша, порівняно з іншими гепатитами. Відсутність серйозних протиепідемічних заходів, таких як вакцинація проти гепатиту С, а також переважно безсимптомний перебіг захворювання спричиняють щорічне зростання кількості інфікованих у всьому світі.
Морфологічні зміни у печінці при хронічному гепатиті С (ХГС) нерідко не відповідають клініко-біохімічним, і навіть цироз печінки може мати безсимптомний перебіг. Найчастіше від моменту зараження до появи перших ознак інфекції минає тривалий латентний період.
Виокремлено низку факторів, які чинять негативний вплив на природний перебіг ХГС: вік понад 40 років до інфікування, чоловіча стать, раса (не європеоїдна), зловживання алкоголем, ожиріння, порушення обміну заліза, метаболічний синдром [3]. ХГС має широкий діапазон клінічних проявів – від форм з мінімальною активністю процесу до тяжких прогресуючих з розвитком цирозу та первинної гепатоцелюлярної карциноми.
У частини пацієнтів ХГС формується після перенесеного гострого гепатиту С. При цьому чітко прослідковується закономірність: гострий гепатит – хронічний гепатит – цироз – цироз-рак печінки. У решти хворих в анамнезі відсутній епізод гострої інфекції. ХГС тривалий час має перебіг за типом персистуючого з мінімально вираженими клінічними та біохімічними ознаками активності процесу, що є причиною пізньої діагностики [3].
В Україні також значно зросла поширеність патології травної системи за останні роки. Так, поширеність хронічного гепатиту з 2008 по 2012 рік збільшилась у 2,2 раза, патології ПЗ – у 3,2 раза. За даними Центру медичної статистики Міністерства охорони здоров’я (МОЗ) України за 2006-2013 рр., частота госпіталізації при хронічному перебігу панкреатиту зросла на 30,2%. При цьому у більшості пацієнтів гастроентерологічних клінік діагностують декілька захворювань, а одним із захворювань, які найчастіше є супутніми хронічному гепатиту та цирозу печінки, є ХП [1]. Недостатня розробка заходів первинної та вторинної профілактики ХП мотивує до глибшого вивчення механізму його розвитку на тлі ВГС, а також до розробки нових підходів до профілактики, лікування та реабілітації.
Матеріали та методи
Обстежено 57 пацієнтів із ХП та супутнім ВГС, які перебували на диспансерному обліку в центрі первинної медико-санітарної допомоги м. Тернополя і гастроентерологічному відділені Тернопільської міської клінічної лікарні № 2 (1-ша група). До групи порівняння включили 20 хворих на ХП (2-га група). Джерелом інформації слугували медичні карти амбулаторного хворого (ф. 025/o) і медичні карти стаціонарного хворого (ф. 003/o). Для встановлення клінічного діагнозу ХП та ВГС всім хворим проведено обстеження згідно з протоколами, затвердженими наказами МОЗ України від 10.09.2014 № 638 та від 18.07.2016 № 729.
Середній вік учасників дослідження становив 53,5 ± 22,5 року. Переважали пацієнти працездатного віку. Діагноз ХП та ВГС верифікували на підставі даних анамнезу захворювання, клінічних проявів і результатів досліджень. Загальноклінічні та біохімічні обстеження проводили хворим на ХП у фазі загострення та нестійкої ремісії, хворим на ВГС – у фазі стійкої ремісії. Було проаналізовано результати копрологічного дослідження у пацієнтів обох груп. Одна патологічна ознака оцінювалася як 1 бал. Для інтерпретації результатів УЗД ПЗ використовували критерії візуалізації за Марсельсько-Кембриджською класифікацією ХП.
 Отримані дані статистично опрацьовано за допомогою програми Microsoft Excel. Обчислювали середні арифметичні величини (М) із середніми квадратичними відхиленнями (m). Перевірку гіпотез про достовірність різниці двох середніх (р) виконували за допомогою t-критерію Стьюдента. Результати вважали достовірними при рівні їх статистичної значущості р <0,05.
Отримані дані статистично опрацьовано за допомогою програми Microsoft Excel. Обчислювали середні арифметичні величини (М) із середніми квадратичними відхиленнями (m). Перевірку гіпотез про достовірність різниці двох середніх (р) виконували за допомогою t-критерію Стьюдента. Результати вважали достовірними при рівні їх статистичної значущості р <0,05.
Результати
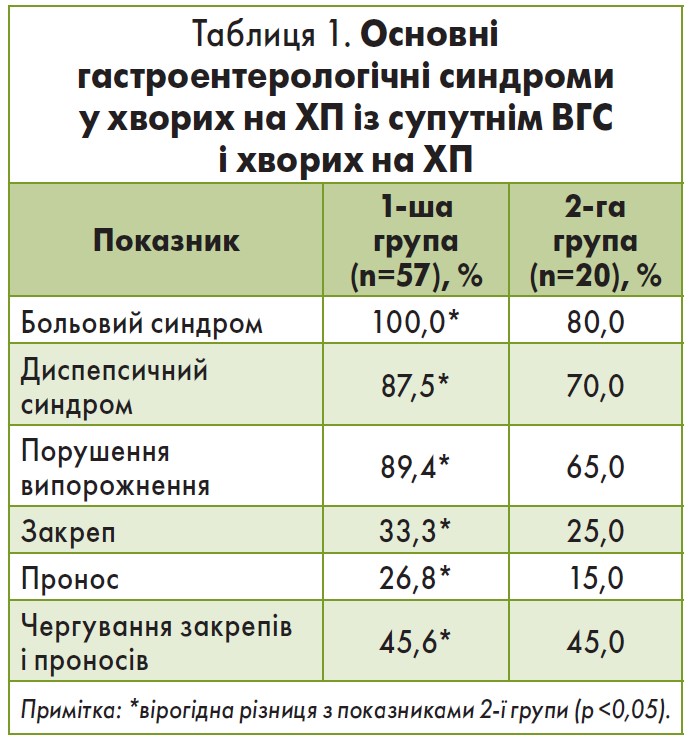
У клінічному перебігу ХП із супутнім ВГС провідне місце займали больовий, диспепсичний синдроми та порушення випорожнення, що були вираженішими, ніж у групі порівняння (табл. 1).
У крові хворих на ХП із супутнім ВГС виявили анемію легкого ступеня, зниження рівня альбуміну, гіпербілірубінемію, гіперхолестеринемію, підвищення рівня ферментів аланінамінотрансферази (АЛТ) та аспартатамінотрансферази (АСТ), амілази, у сечі – підвищення рівня діастази (табл. 2).
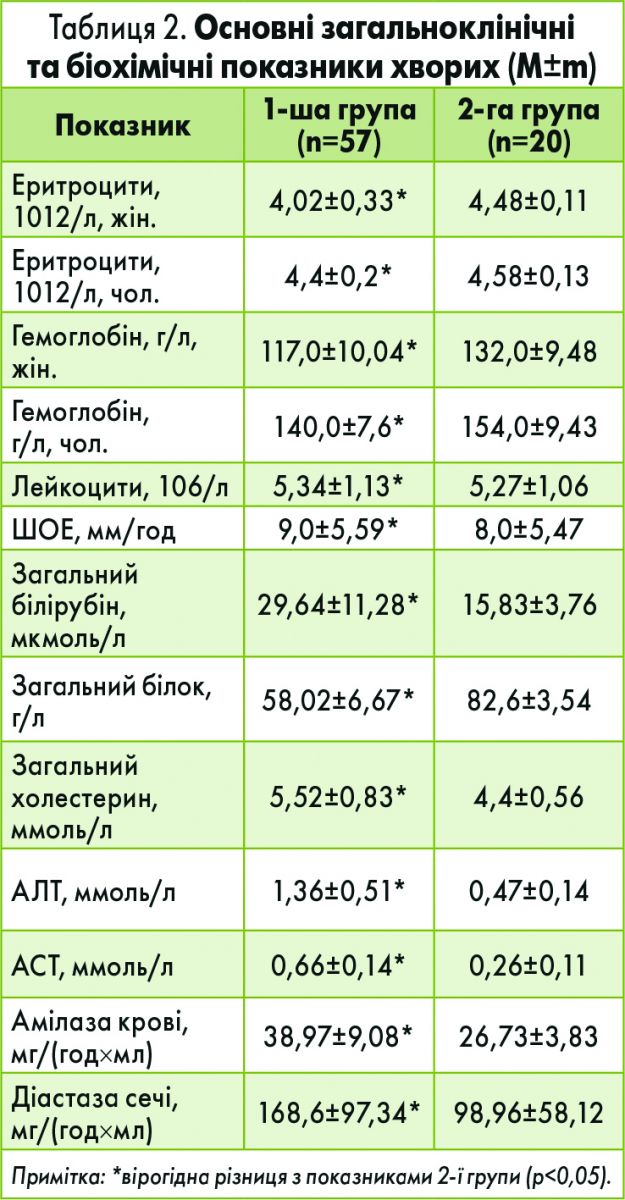 Зміни показників крові свідчили про наявність у хворих на ХП із супутнім ВГС більш значущих порушень різних ланок обміну речовин, ніж у 2-й групі.
Зміни показників крові свідчили про наявність у хворих на ХП із супутнім ВГС більш значущих порушень різних ланок обміну речовин, ніж у 2-й групі.
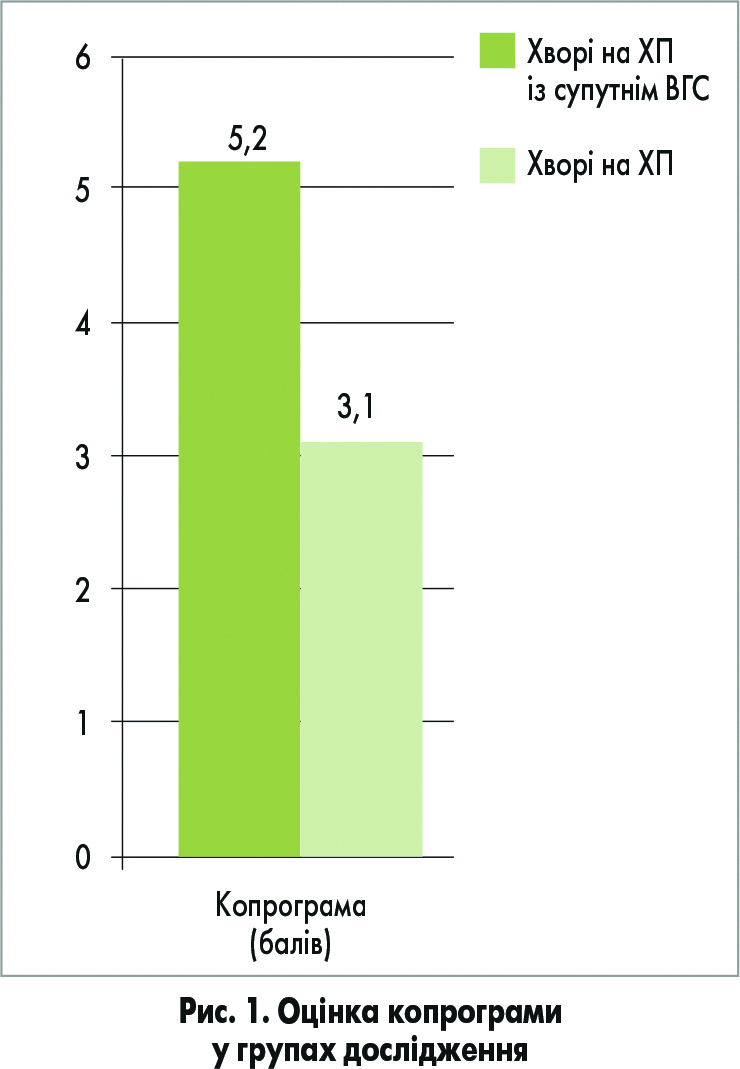
У хворих на ХП із супутнім ВГС оцінка копрограми склала 5,20±0,82 бала, а в пацієнтів із ХП – 3,10±0,32 бала (рис. 1). У двох досліджуваних групах переважала стеаторея 2 типу.
При аналізі копрограм хворих на ХП із супутнім ВГС було відмічено значно вираженіші, ніж у групі порівняння, патологічні зміни, що довело негативний вплив ВГС на клінічний перебіг ХП. Це було констатовано на підставі значно гірших показників, більш вираженого запального синдрому й ознак дисбіозу.
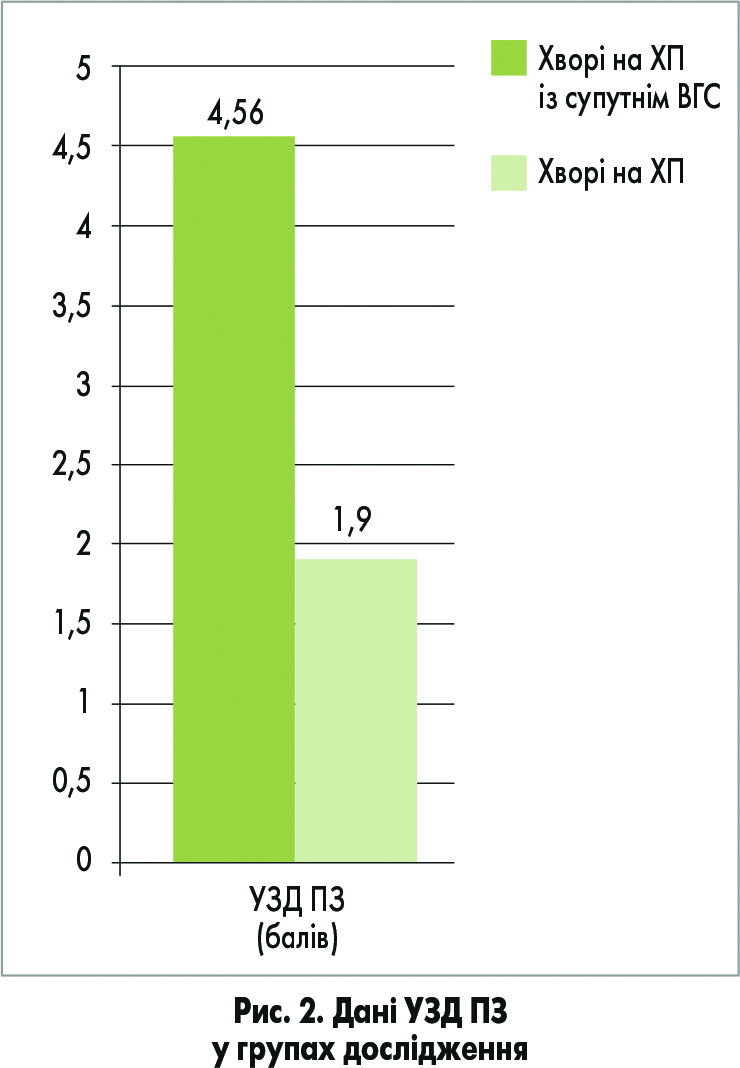
Аналіз результатів УЗД ПЗ показав, що глибина структурних змін ПЗ у групі хворих ХП із супутнім ВГС становила 4,56±0,55 бала, що відповідало процесу середнього ступеня тяжкості. У контрольній групі ступінь ураження становив 1,90±0,30 бала (рис. 2).
Порівняння цих параметрів (p <0,05) дозволило констатувати достовірно глибші структурні зміни у ПЗ (за даними УЗД) хворих із супутнім ВГС.
Таким чином, вищенаведені дані доводять, що наявність ВГС у фазі ремісії ускладнює клінічний перебіг ХП і погіршує лабораторно-інструментальні параметри у пацієнтів із таким коморбідним поєднанням.
Висновки
 За даними оцінки клінічних синдромів, супутній ВГС ускладнював клінічний перебіг ХП. Оцінка змін показників крові свідчить про наявність більш значущих порушень різних ланок обміну речовин у хворих на ХП із супутнім ВГС, ніж у групі порівняння. На основі аналізу результатів копрограми було встановлено, що у хворих на ХП супутній ВГС погіршував перебіг ХП, про що свідчить істотна вираженість патологічних змін (виявлено значно гірші показники, більш виражені запальний синдром і дисбактеріоз). У пацієнтів із ХП і супутнім ВГС відзначено глибші структурні зміни у ПЗ порівняно з такими у хворих на ХП, що свідчить про негативний вплив ВГС на орган.
За даними оцінки клінічних синдромів, супутній ВГС ускладнював клінічний перебіг ХП. Оцінка змін показників крові свідчить про наявність більш значущих порушень різних ланок обміну речовин у хворих на ХП із супутнім ВГС, ніж у групі порівняння. На основі аналізу результатів копрограми було встановлено, що у хворих на ХП супутній ВГС погіршував перебіг ХП, про що свідчить істотна вираженість патологічних змін (виявлено значно гірші показники, більш виражені запальний синдром і дисбактеріоз). У пацієнтів із ХП і супутнім ВГС відзначено глибші структурні зміни у ПЗ порівняно з такими у хворих на ХП, що свідчить про негативний вплив ВГС на орган.
Література
1. Пасиешвили Л.М., Заздравнов А.А. Роль вирусной инфекции в поражении поджелудочной железы у больных ишемической болезнью сердца // Врачебная практика. – 2001. – № 4. – С. 43-45.
2. Решетилов Ю.И., Токаренко А.И., Дмитриева С.Н., Кузнецова Л.Ф., Сурмило Н.Н., Проценко Н.Н., Клавдиева Е.Ю., Кремзер А.А. Инфекции и их место среди других причин возникновения панкреатита // Cучасна гастроентерологія. – 2002. – № 2 (8). – С. 24-29.
3. Гаврилюк А.О. Наслідки хронічних вірусних гепатитів В, С та В+С // Клінічна та експериментальна патологія. – 2015. – Т XIV. – № 4. – С. 203-208.
4. Лапасов С.Х. Диагностика, лечение и профилактика хронического гепатита С в условиях первичного звена медицинской помощи (обзор литературы) // Здобутки клінічної і експериментальної медицини. – 2017. – № 2 (30). – С. 13-21.
5. Губергриц Н.Б. Современные возможности лечения сочетания хронического гепатита и хронического панкреатита токсической этиологии // Участковый врач. – 2015. – № 6. – С. 23-25.
Медична газета «Здоров’я України 21 сторіччя» № 5 (426), березень 2018 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...
Синдром подразненого кишечнику (СПК) є одним з найпоширеніших захворювань органів травлення (до 20% серед дорослого населення). Характерними ознаками СПК є хронічний абдомінальний біль, порушення дефекації, метеоризм. Дотепер остаточно не з’ясована етіологія цього стану, проте доведено роль низки різнопланових, взаємопов’язаних між собою факторів у його розвитку. До них відносять: дисфункцію осі «мозок – кишечник», вісцеральну гіперчутливість, моторні порушення, підвищену проникність кишечнику, запалення низького ступеня, дисбіоз....
Гепатоцелюлярна карцинома (ГЦК) – злоякісне новоутворення в печінці, що розвивається з гепатоцитів. Рання діагностика і початок лікування пацієнтів із ГЦК запобігає виникненню тяжких ускладнень і покращує якість життя пацієнтів. Медична допомога пацієнтам із ГЦК потребує міждисциплінарної співпраці та інтегрованого ведення хворих мультидисциплінарною командою фахівців, яка займається або спеціалізується на злоякісних новоутвореннях печінки. Саме цьому сприятимуть положення Стандарту медичної допомоги «Гепатоцелюлярна карцинома»....