Сочетание дупликатурной кисты желудка и эктопии поджелудочной железы: трудности предоперационной диагностики и необходимость хирургического лечения врожденных аномалий развития
Удвоение пищеварительного тракта является крайне редкой врожденной аномалией, возникающей в любой части желудочно-кишечного тракта, наблюдаемое в 1 случае на 100 тыс новорожденных. Наиболее часто дупликатурные кисты развиваются в тонкой кишке (47-70%), реже они наблюдаются в толстой кишке (20%), пищеводе (17%), двенадцатиперстной кишке (2-12%) и желудке (4-8%) [1]. В большинстве наблюдений подобные аномалии выявляются в детском возрасте, значительно реже – у взрослых. В некоторых наблюдениях дупликатурные кисты желудка сочетаются с другими аномалиями развития внутренних органов, в частности поджелудочной железы (ПЖ). При этом дупликатурные кисты, как правило, являются случайной интраоперационной находкой при вмешательствах, предпринятых по поводу другой хирургической патологии, в то время как точный предоперационный диагноз устанавливается крайне редко. В данной статье описан случай лечения пациента с выявленным на предоперационном этапе сочетанием дупликатурной кисты желудка и эктопии ПЖ.
Клинический случай
Больной Б., 33 лет, поступил в клинику Института в плановом порядке 15.03.2018 с жалобами на боли, чувство тяжести в эпигастрии и правом подреберье, тошноту, периодически – рвоту, слабость.
Из анамнеза – в 2013 году впервые отметил появление тяжести в эпигастрии и правом подреберье, в связи с чем неоднократно был осмотрен хирургом и гастроэнтерологом по месту жительства. Так же неоднократно выполненные инструментальные исследования по месту жительства (УЗИ органов брюшной полости, компьютерная томография – КТ) имели противоречивые данные: киста гепатодуоденальной связки, киста холедоха, киста головки ПЖ, киста печени. Упомянул о приступах перенесенного острого панкреатита. В течение последних двух месяцев отмечает значительное ухудшение состояния: появление болей, тошноты, рвоты съеденной пищей.
С диагнозом «киста печени» был направлен в клинику института.
При поступлении состояние больного оценено как средней тяжести. Больной находится в сознании. Пациент нормостенического телосложения, несколько пониженного питания. В легких прослушивается везикулярное дыхание. Тоны сердца ясные, ритмичные. Пульс симметричный, удовлетворительного наполнения и напряжения. Частота сердечных сокращений – 76 уд/мин, артериальное давление – 130/80 мм рт. ст. Симптом Пастернацкого отрицателен с обеих сторон. Мочеиспускание свободное. Диурез достаточный.
Язык влажный, обложен у корня беловатым налетом. Живот правильной формы, участвует в акте дыхания. Пальпаторно – живот мягкий, доступен глубокой пальпации, умеренно болезнен в правом подреберье. Печень – у края реберной дуги, селезенка не увеличена.
Дополнительные образования в брюшной полости не определяются. Перитонеальных знаков нет. Аускультативно – активная перистальтика, «шума плеска» нет. Дефекация – без особенностей. Лабораторные показатели – без отклонений от возрастной нормы.
По данным УЗИ в брюшной полости определяется кистозное образование, исходящее либо из стенки желудка, либо из двенадцатиперстной кишки, либо киста холедоха.
По данным КТ с контрастным усилением в правом подпеченочном пространстве, тесно прилегая к стенке антрального и пилорического отделов желудка, визуализируется кистозное образование размером 60×26×55 мм с неравномерно выраженной капсулой толщиной до 8 мм, которое исходит, вероятнее всего, из стенки желудка. Стенка кисты незначительно накапливает контрастное вещество.
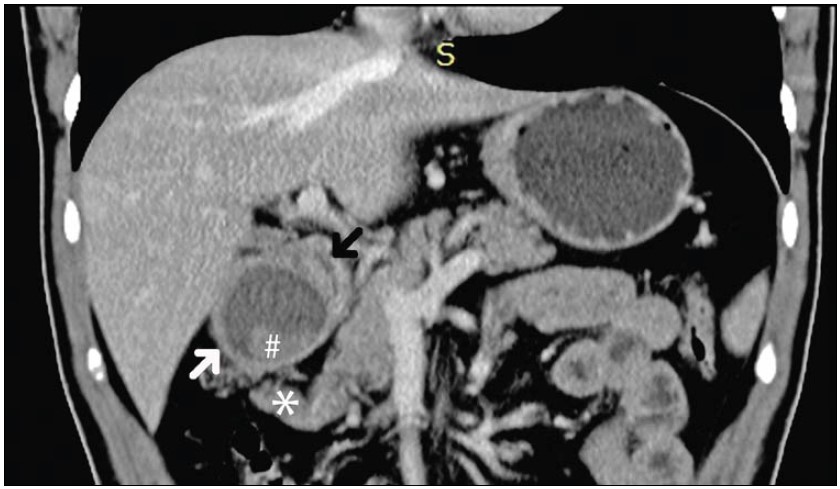
Рис. 1. Компьютерная томография больного Б., 33 лет.
Дупликатурная киста желудка (белая стрелка), которая не имеет связи с просветом желудка (черная стрелка), с наличием в ее просвете сгустка крови (#), по нижнему контуру которой проходит эктопированная ПЖ (*)
В просвете кисты – гиперденсный фрагмент размером до 35×23 мм, плотностью около 60 HU, с неровными четкими контурами, без признаков накопления контрастного вещества (вероятнее всего – сгусток крови). Выходной отдел желудка и луковица двенадцатиперстной кишки деформированы, их просвет сужен. Верхний полюс образования прилегает к желчному пузырю и висцеральной поверхности 5-го сегмента печени.
По нижнему краю образования определяется участок мягкотканной плотности, по структуре и характеру контрастирования соответствующий ткани ПЖ (эктопированная ПЖ), размером до 35×40 мм, связанный с передней поверхностью ПЖ перешейком толщиной до 10 мм. В толще фрагмента видны ветви панкреатодуоденальной артерии (рис. 1, 2).
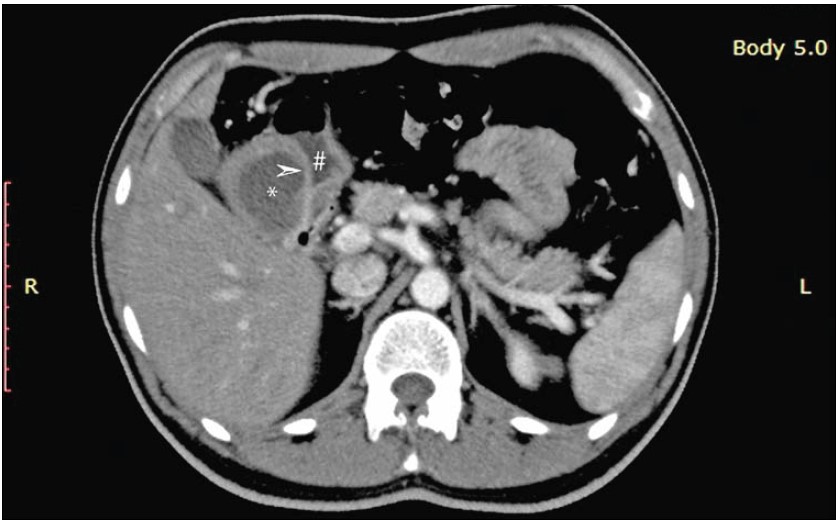
Рис. 2. Компьютерная томография больного Б., 33 лет. Наличие перегородки из слизистой оболочки (белая стрелка) между просветом кисты (*) и просветом желудка (#)
Заключение КТ. Кистозное образование брюшной полости. КТ-картина более соответствует дупликатурной кисте желудка с признаками внутрикистозного кровоизлияния на фоне эктопированной ПЖ.
 По данным эндоскопического исследования желудка определяется сдавление извне антрального отдела желудка округлым образованием, закрывающим выходное отверстие желудка по типу клапана. Признаки эритематозной гастропатии. Пройти эндоскопом в двенадцатиперстную кишку не удалось.
По данным эндоскопического исследования желудка определяется сдавление извне антрального отдела желудка округлым образованием, закрывающим выходное отверстие желудка по типу клапана. Признаки эритематозной гастропатии. Пройти эндоскопом в двенадцатиперстную кишку не удалось.
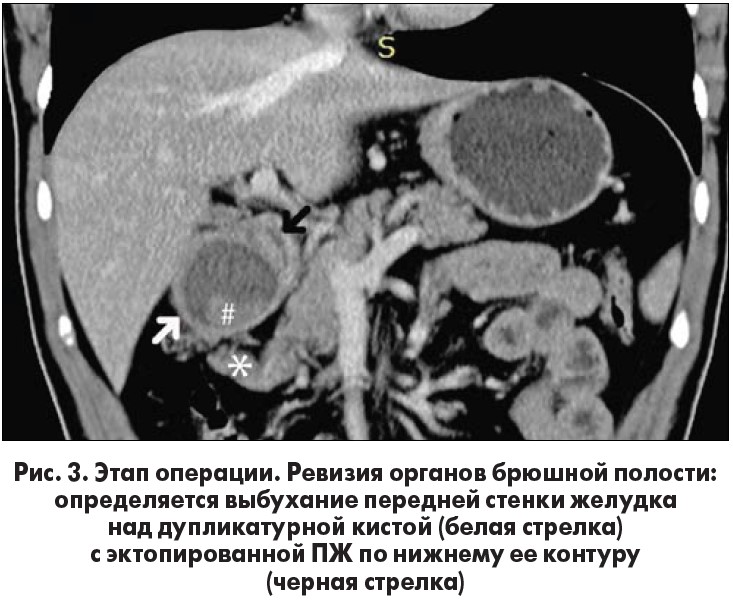
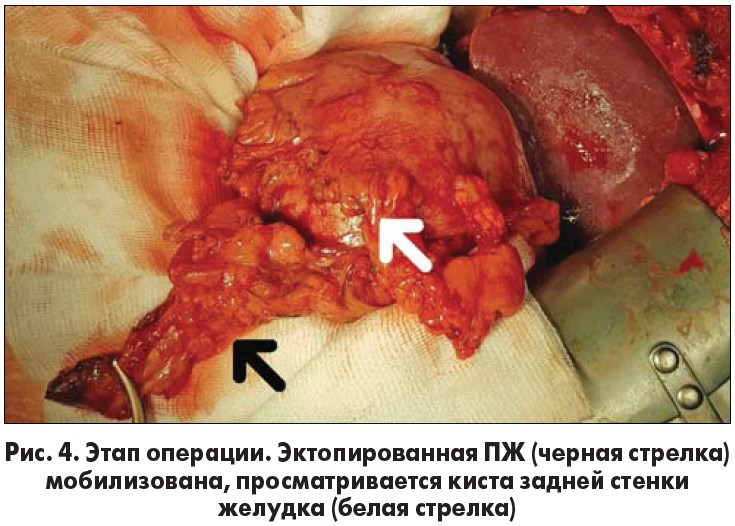
После предоперационной подготовки больной был прооперирован в плановом порядке 20.03.2018 г. Выполнена верхнесрединная лапаротомия. При ревизии: в антральном отделе желудка, распространяясь на привратник и исходя из задней стенки, определяется округлое кистозное образование размером 8×7 см, деформирующее выходной отдел желудка, по нижнему контуру которого определяется эктопированная ПЖ размером 5×3 см, исходящая из верхнего края головки ПЖ. Последняя интимно связана с кистозным образованием стенки желудка.
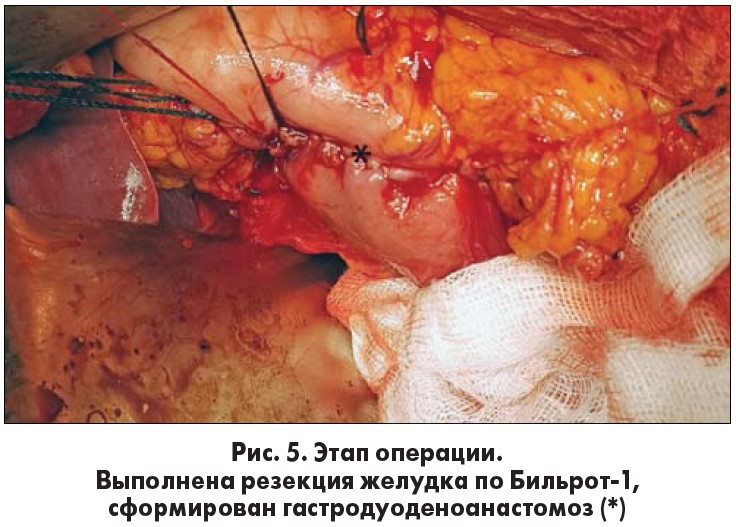
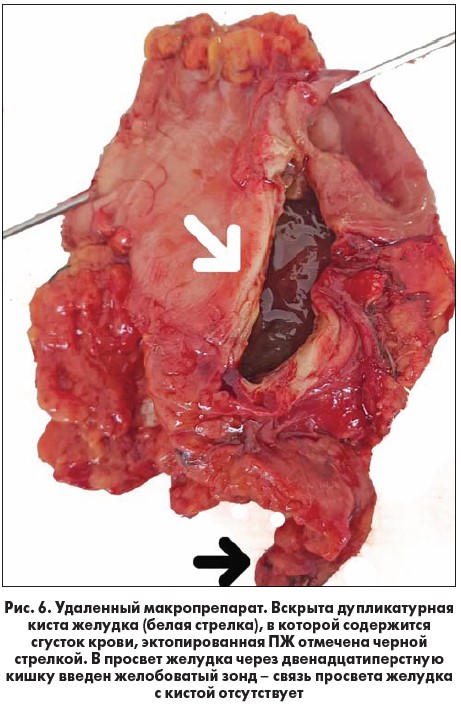
Вследствие больших размеров кистозного образования и связи его мышечного слоя с мышечными волокнами привратника по задней стенке локальное иссечение дупликатурной кисты не представляется возможным. Была выполнена резекция желудка по Бильрот‑1 с резекцией эктопированной ПЖ (рис. 3-6). В двенадцатиперстную кишку трансназально введен зонд № 18. Рана ушита с оставлением в брюшной полости двух перчаточно-трубчатых дренажей.
 Послеоперационный период протекал без осложнений. Назодуоденальный зонд удален на 5-е послеоперационные сутки, дренажные конструкции – на 6-е. Раны зажили первичным натяжением. Пациент был выписан в удовлетворительном состоянии под наблюдение хирурга по месту жительства на 10-е послеоперационные сутки.
Послеоперационный период протекал без осложнений. Назодуоденальный зонд удален на 5-е послеоперационные сутки, дренажные конструкции – на 6-е. Раны зажили первичным натяжением. Пациент был выписан в удовлетворительном состоянии под наблюдение хирурга по месту жительства на 10-е послеоперационные сутки.
Гистологическое исследование препарата из удаленных тканей показало, что стенка кисты состоит из элементов стенки желудка с признаками атрофического гастрита, структура эктопированной ПЖ соответствует структуре нормальной ПЖ. Больной осмотрен через 1 месяц – жалоб не предъявляет, диету не соблюдает.
Обсуждение
Удвоение органов желудочно-кишечного тракта – сравнительно редкая патология, которая может локализоваться на всем его протяжении от ротовой полости до прямой кишки, однако наиболее часто выявляется в тонкой кишке [2]. При этом дупликатурные кисты желудка являются наиболее редкими, они встречаются примерно в 0,001% случаев среди общей популяции и составляют 4% от наблюдений всех дупликатур желудочно-кишечного тракта [3]. Большинство дупликатурных кист желудка выявляются в детстве, поскольку приобретают симптомное течение. При этом в 67% случаев они выявляются в возрасте до 1 года, в то время как в возрасте старше 12 лет – менее чем в 25% наблюдений.
 Данная аномалия развития вдвое чаще отмечается у женщин [4]. Необходимо отметить, что большинство дупликатурных кист желудка располагаются по большой кривизне желудка либо по его задней стенке [4, 5]. В 80% случаев дупликатурные кисты не имеют связи с желудком, в остальных случаях фиксируется тубулярное сообщение с просветом желудка [2].
Данная аномалия развития вдвое чаще отмечается у женщин [4]. Необходимо отметить, что большинство дупликатурных кист желудка располагаются по большой кривизне желудка либо по его задней стенке [4, 5]. В 80% случаев дупликатурные кисты не имеют связи с желудком, в остальных случаях фиксируется тубулярное сообщение с просветом желудка [2].
Сочетание дупликатур желудка и ПЖ является крайне редкой врожденной аномалией и встречается в основном у девочек, при этом выявляется данная патология в возрасте до 9 лет, поскольку рано манифестирует явлениями острого панкреатита.
Дупликатурные кисты желудка определяются по следующим критериям: внутри они выстланы желудочным эпителием; снаружи имеют мышечный слой; их кровоснабжение осуществляется из артерий желудка [4].
Мнения по поводу возникновения дупликаций желудка противоречивы. Так, согласно теории J.L. Bremer (1944), развитие дупликатурных кист желудка является следствием нарушения реканализации и слияния продольных рядов, из-за чего возникают предпосылки для слияния подслизистого и мышечного слоев желудка, что приводит к формированию у плода дупликатурной кисты на 2-3-м месяце внутриутробной жизни [6].
 С другой стороны, теория N.G.B. McLetchie и соавт. (1954) объясняет формирование дупликатурных кист желудка тем, что слияние нотохорда и эмбриональной энтодермы может происходить медленнее, чем удлинение окружающих структур, вызывая их тракцию [7]. Другие теории основаны на абортивном дублировании, наличии персистирующего эмбриологического дивертикула, а также на гипоксических и травматических событиях внутриутробного периода жизни эмбриона [2].
С другой стороны, теория N.G.B. McLetchie и соавт. (1954) объясняет формирование дупликатурных кист желудка тем, что слияние нотохорда и эмбриональной энтодермы может происходить медленнее, чем удлинение окружающих структур, вызывая их тракцию [7]. Другие теории основаны на абортивном дублировании, наличии персистирующего эмбриологического дивертикула, а также на гипоксических и травматических событиях внутриутробного периода жизни эмбриона [2].
Симптомы дупликатурных кист желудка вариабельны и неспецифичны. К ним можно отнести: блуждающие боли в животе ноющего характера, вздутие живота, тяжесть в эпигастрии, тошноту, рвоту, анемию, потерю веса, дисфагию и диспепсию. Кроме того, при больших размерах образования его возможно выявить методом пальпации, при этом также могут выявляться признаки полной обструкции выходного отдела желудка [2, 8].
При сочетании дупликатурных кист желудка и эктопированной ПЖ повышается риск развития острого панкреатита, особенно в случае связи кисты с просветом желудка. Это может быть вызвано либо кровотечением в просвет главного панкреатического протока вследствие пенетрации стенки кисты в ПЖ, либо секретированием слизи аберрантным желудочным эпителием, который может распространяться в панкреатический проток.
Вследствие этих процессов затрудняется отток панкреатического сока вплоть до полной обструкции протока ПЖ с развитием острого панкреатита [4]. Кроме того, дупликатурные кисты желудка имеют потенциал к злокачественной трансформации [2].
Диагностика дупликатурных кист желудка включает в себя в первую очередь инструментальное исследование. Наиболее информативными методами как обычной, так и дифференциальной диагностики являются эндоскопическое УЗИ, КТ и магнитно-резонансная томография, позволяющие не только визуализировать кисту, но и определить ее связь со стенкой желудка.
Поскольку дупликатурные кисты желудка часто имитируют злокачественные либо доброкачественные поражения ПЖ, нейроэндокринные опухоли либо гастроинтестинальные стромальные опухоли, то достаточно часто диагностический алгоритм включает в себя определение онкомаркеров – РЭА и СА 19-9. Вместе с тем необходимо отметить, что изменения уровня онкомаркеров может быть различным: изолированное повышение уровня одного из онкомаркеров, нормальный уровень онкомаркеров при малигнизации кисты, повышение уровня указанных онкомаркеров при отсутствии злокачественной трансформации дупликатурной кисты [3, 5, 8].
Лечение данной аномалии – только хирургическое с учетом возможности злокачественной трансформации, риска кровотечения или инфицирования, перфорации либо перекрута кисты, а также обструкции выходного отдела желудка, которое заключается в полном удалении кисты. При наличии эктопированной ПЖ также необходимо ее удаление [2-4]. В большинстве случаев возможна резекция кисты без вскрытия просвета желудка с ушиванием дефекта в серозно-мышечном слое [2-5, 8]. Формирование цистоеюноанастомоза не является операцией выбора вследствие высокого риска стенозирования соустья [2].
Заключение
Таким образом, описанное наблюдение сочетания дупликатурной кисты желудка с эктопией ПЖ является крайне редко встречающейся аномалией в абдоминальной хирургии взрослых пациентов. Сложность диагностики, особенности анатомической локализации, отсутствие четкой клинической симптоматики еще больше усложняют постановку диагноза на предоперационном этапе, что может приводить к необоснованному объему хирургического вмешательства (вплоть до панкреатодуоденальной резекции).
В нашем наблюдении большие размеры дупликатурной кисты не позволяли выполнить ее локальное иссечение в пределах стенки желудка, что потребовало выполнения резекции желудка вместе с эктопированной ПЖ с хорошим ближайшим результатом. Описанный клинический случай демонстрирует важность тщательного дооперационного обследования с целью установления точного диагноза, что позволяет правильно планировать объем хирургического пособия.
Литература
1. Weitman E., Al Diffalha S., Centeno B., Hodul P. An isolated intestinal duplication cyst masquerading as a mucinouscystic neoplasm of the pancreas. A case report and review of the literature. International Journal of Surgery Case Reports 2017; 39: 208-211.
2. Passos I.D., Chatzoulis G., Milias K. et al. Gastric duplication cyst (gdc) associated with ectopic pancreas: Case report and review of the literature review. International Journal of Surgery Case Reports 2017; 31: 109-113.
3. Bailey C.E., Fritz M.A., Webb L. et al. Gastric duplication cyst masquerading as a mucinous pancreatic cyst: case report and literature review. Ann R Coll Surg Engl 2014; 96: 88-90.
4. Christians K.K., Pappas S., Pilgrim C., Tsai S., Quebbeman E. Duplicate pancreas meets gastric duplication cyst: A tale of two anomalies. International Journal of Surgery Case Reports 2013; 4: 735-9.
5. Maeda H., Okabayashi T., Nishimori I. et al. Diagnostic challenge to distinguish gastric duplication cyst from pancreatic cystic lesions in adult. Int. Medicine 2007: 1101-4. DOI: 10.2169/internalmedicine.46.0009.
6. Bremer J.L. Diverticula and duplications of the intestinal tract. Archives of Pathology 1944; 38: 132-5.
7. McLetchie N.G.B., Purves J.K., Saunders C.H. The genesis of gastric and certain intestinal diverticula and enterogeneous cysts. Journal of Surgery, Gynecology and Obstetrics 1954; 99: 135-41.
8. D’Journo X.B., Moutardier V., Turrini O. et al. Gastric duplication in an adult mimicking mucinous cystadenoma of the pancreas. J Clin Pathol 2004; 57: 1215-18.
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 2 (32), травень 2018 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...