Поширеність атипових патогенів у пацієнтів із кашлем та позалікарняною пневмонією: метааналіз
Кашель – одна з найчастіших причин звернення до лікаря. У загальнотерапевтичній практиці кашель у більшості випадків пов’язаний з вірусною інфекцією, проте приблизно 5% пацієнтів із цим симптомом мають позалікарняну пневмонію (ПП). Крім вірусів і Streptococcus pneumoniae, ПП спричиняють атипові бактеріальні патогени, зокрема Mycoplasma pneumoniae, Chlamydophila pneumoniae та Legionella pneumophila. До атипових збудників пневмонії також належить Bordetella pertussis. Останніми роками частота виявлення цих збудників у пацієнтів з інфекціями нижніх дихальних шляхів (ІНДШ) зростає.
Інфекція M. pneumoniae проявляється різними клінічними симптомами, вона є однією з основних причин спалахів ІНДШ. C. pneuminae (не слід плутати з Chlamydia psittaci, яка також є збудником респіраторних інфекцій, але передається птахами) частіше уражає дітей, однак також може спричинити тяжке захворювання у дорослих. Дослідження свідчать, що інфекція C. pneumoniae асоціюється з розвитком раку легенів та бронхіальної астми. Легіонельоз, або хворобу легіонерів, спричиняє L. pneumophila, ії найчастіше діагностують у пацієнтів віком старше 50 років.
Цей мікроорганізм перебуває у навколишньому середовищі, інфекція пов’язана із вдиханням водного аерозолю з таких джерел, як джакузі або кондиціонери. Нещодавно було встановлено, що ризик інфекції L. pneumophila підвищується за спекотної та вологої погоди. B. pertussis є високовірулентним патогеном, що асоціюється з тяжким і тривалим захворюванням у дітей. Попри те що B. pertussis – єдиний атиповий патоген, для якого існує вакцина, частота випадків інфекції B. pertussis зростає починаючи з 1955 року.
Оскільки всі вказані збудники є нечутливими до β-лактамів і можуть спричиняти тяжкі ускладнення, важливо з’ясувати їх поширеність. Отже, мета цієї роботи – за допомогою метааналізу визначити частоту виявлення атипових патогенів у двох групах хворих: у пацієнтів із кашлем, гострим бронхітом або ІНДШ в амбулаторних умовах та у пацієнтів із діагностованою ПП.
Методи
У базі даних MEDLINE проведено пошук проспективних досліджень (мова публікації – англійська або німецька), які містили результати тестування для виявлення M. pneumoniae, C. pneumoniae, L. pneumophila або B. pertussis в амбулаторних пацієнтів із кашлем, гострим бронхітом або ІНДШ, а також у госпіталізованих хворих із ПП. Для того щоб отримати актуальні дані щодо поширеності цих збудників, пошук обмежили дослідженнями, в яких збір даних здійснено, головним чином, після січня 2000 року. У метааналіз включено дослідження тільки високої методологічної якості, які відповідають таким критеріям: послідовний набір пацієнтів із загальної популяції; проспективний збір даних; використання точних діагностичних тестів.
Результати
Пошук за ключовими словами «M. pneumoniae», «C. pneumoniae» та «L. pneumophila» надав 449 абстрактів, окремий пошук за «B. pertussis» – ще 226 абстрактів; із них до підсумкового аналізу увійшли 50 повнотекстових статей.
Поширеність M. pneumoniae, C. pneumoniae та L. pneumophila
Дані щодо поширеності M. pneumoniae, C. pneumoniae та L. pneumophila містили 30 досліджень за участю дорослих пацієнтів і 10 досліджень за участю дітей.
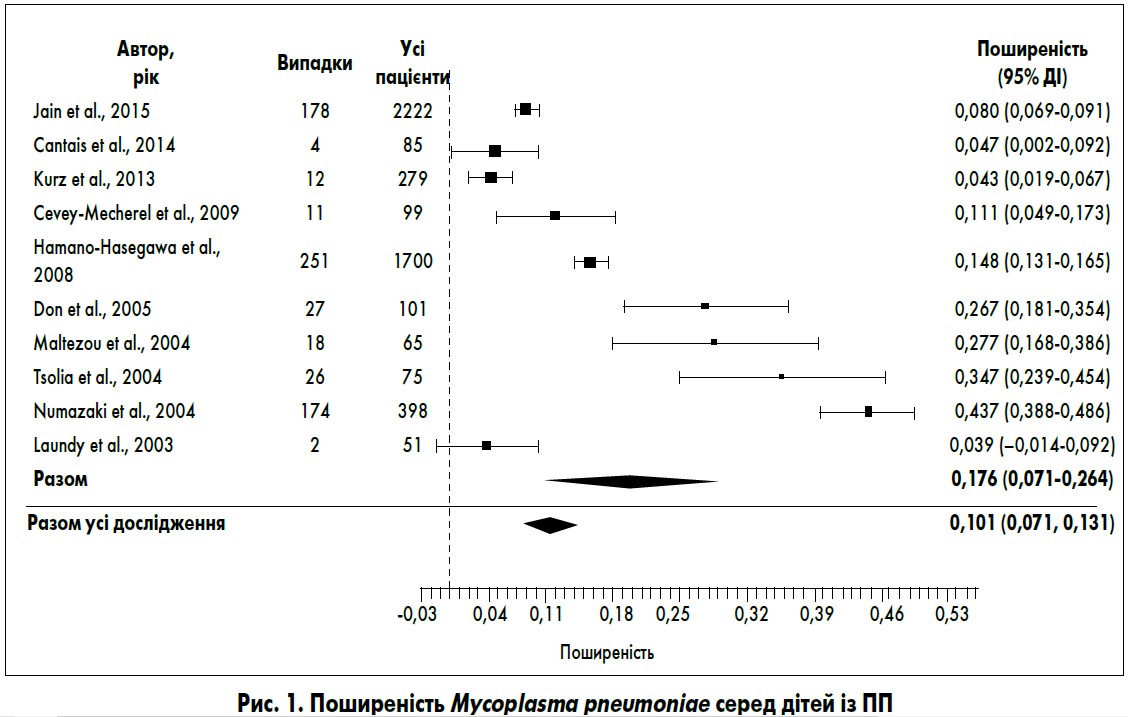
Позалікарняна пневмонія. На рис. 1 і 2 представлено дані щодо поширеності M. pneumoniae та C. pneumoniae у дітей із ПП. Загальна частота виявлення M. pneumoniae становила 10,1% (95% довірчий інтервал – ДІ – 7,1-13,1%). Поширеність M. pneumoniae у дітей була вищою (17,6%; 95% ДІ 8,7-26,4%), ніж у дорослих (7,2%; 95% ДІ 5,2-9,3%). Висока гетерогенність цього показника у дітей пов’язана з відомою циклічністю спалахів інфекції M. pneumoniae (кожні 4-6 років).
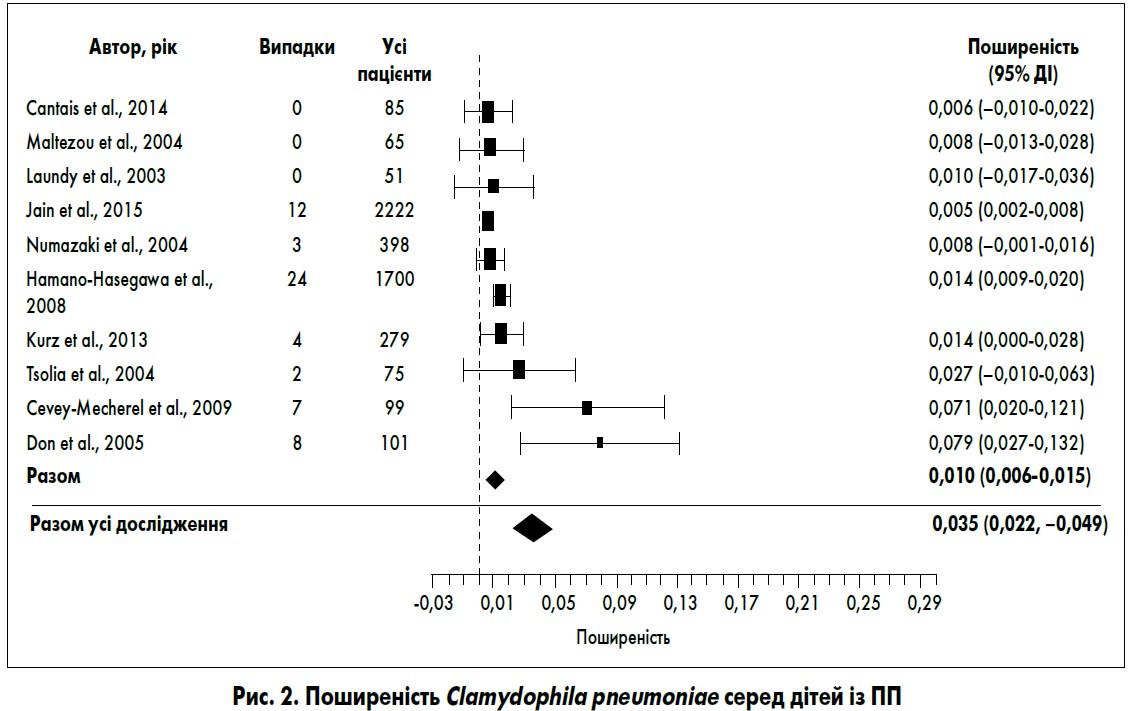
Загальна частота виявлення C. pneumoniae у пацієнтів із ПП становила 3,5% (95% ДІ 2,2-4,9%). Інфекція C. pneumoniae частіше зустрічалась у дорослих (4,3%; 95% ДІ 2,4-6,2%) порівняно з дітьми (1,0%; 95% ДІ 0,6-1,5%), хоча у 2 дослідженнях за участю дітей поширеність цього патогена перевищувала 5%. На відміну від M. pneumoniae, частота інфекції C. pneumoniae не змінювалась залежно від року проведення дослідження.
L. pneumophila у дітей із ПП виявляли досить рідко (<0,1%). Серед дорослих пацієнтів із ПП L. pneumophila була причинним патогеном у 2,8% випадків. Наявні дані також свідчать, що L. pneumophila виявляють не лише у тяжкохворих, як це вважалося раніше.
Інші ІНДШ. Поширеність атипових патогенів у пацієнтів з ІНДШ, у яких пневмонія була виключена, вивчали у 3 дослідженнях. Поширеність M. pneumoniae становила 7/316 (2,2%), 13/129 (10,0%) та 78/523 (14,9%); C. pneumoniae була виділена у хворих у двох дослідженнях – у 2/316 (0,6%) та 3/523 (0,6%) пацієнтів.
Поширеність B. pertussis
У 8 дослідженнях визначали поширеність B. pertussis в амбулаторних пацієнтів із тривалим або сильним кашлем. Три дослідження включали дорослих і дітей, 4 дослідження – лише дітей. Дані щодо поширеності B. pertussis у цій популяції представлені на рис. 3.
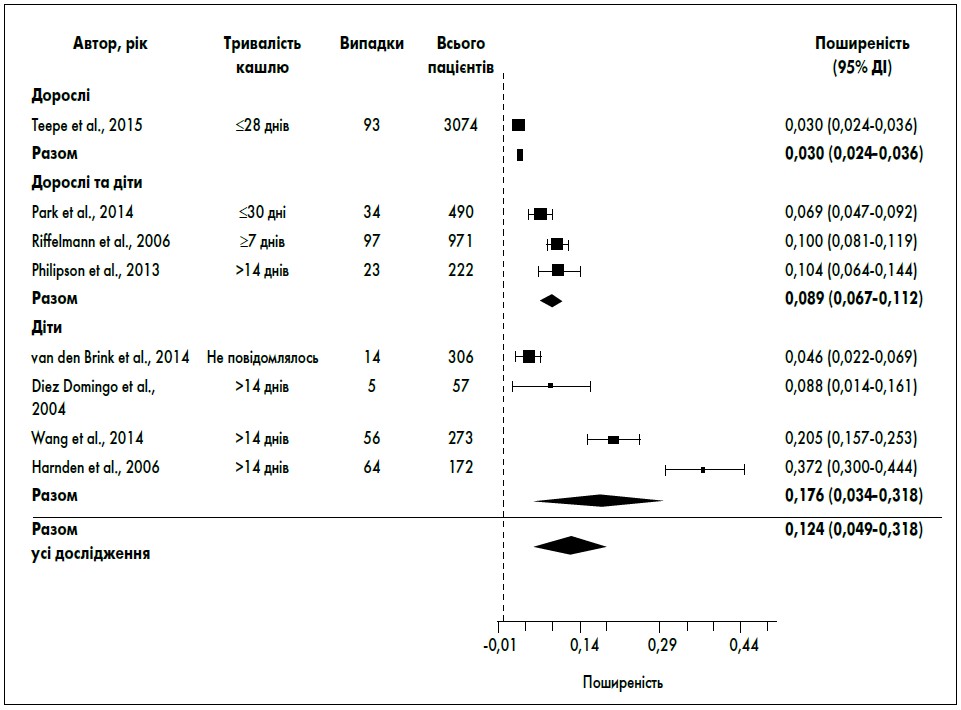 Рис. 3. Поширеність Bordetella pertussis серед амбулаторних пацієнтів із тривалим кашлем або непневмонійними ІНДШ
Рис. 3. Поширеність Bordetella pertussis серед амбулаторних пацієнтів із тривалим кашлем або непневмонійними ІНДШ
Загальний показник становив 12,4% (95% ДІ 4,9-19,8%). У масштабному європейському проспективному дослідженні за участю дорослих пацієнтів із кашлем тривалістю до 28 днів поширеність B. pertussis становила 3% (95% ДІ 2,4-3,6%). У дослідженнях, в які включали лише дітей, B. pertussis зустрічалася значно частіше (17,6%; 95% ДІ 3,4-31,8%) порівняно з дослідженнями за участю дорослих і дітей (8,9%; 95% ДІ 6,7-11,2%).
Серед 26 країн із наявними даними щодо захворюваності на інфекцію B. pertussis найвищий показник зафіксований в Австралії (105,0 випадків на 100 тис. населення на рік), найнижчий – в Угорщині (0,05 випадку на 100 тис. на рік). Серед 30 країн, в яких визначали поширеність L. pneumophila, найвища захворюваність спостерігалась у Словенії (4,02 на 100 тис. на рік), найнижча – у Польщі (0,02 на 100 тис. на рік). Значна різниця показників у різних країнах, імовірно, зумовлена особливостями національних систем епідеміологічного нагляду.
Обговорення
Серед дорослих пацієнтів із ПП у 14% із них захворювання спричинили атипові патогени: у 7% – M. pneumoniae, у 4% – C. pneumoniae та у 3% – L. pneumophila. Серед дітей із ПП 18% мали інфекцію M. pneumoniae та 1% – інфекцію C. pneumoniae, тоді як L. pneumophila зустрічалась дуже рідко (лише в одного з 1765 пацієнтів). Серед пацієнтів із тривалим кашлем інфекція B. pertussis визначена у 9% дорослих і 18% дітей.
Докази гіподіагностики
У США щороку діагностують 5,6 млн випадків ПП, із них 1,1 млн потребують госпіталізації. Рутинні лабораторні дослідження ідентифікують лише 3700 випадків інфекції, спричиненої L. pneumophila, або 0,06% усіх випадків ПП. Проведений систематичний огляд показав, що за умови відповідного тестування всіх пацієнтів із ПП поширеність L. pneumophila становить 3% (від 1 до 10%). Ці дані узгоджуються з результатами нещодавно проведеного у США дослідження, в якому було встановлено, що 1,9% випадків ПП у госпіталізованих дорослих пацієнтів пов’язані з L. pneumophila. Якщо 2% усіх випадків ПП спричинені L. pneumophila, то щороку у США таких випадків буде приблизно 112 тис. Отже, більшість випадків інфекції L. pneumophila (понад 100 тис. щороку) не діагностують. Тож клініцисти під час діагностики ПП мають враховувати важливість цього патогена і частіше призначати пацієнтам відповідні дослідження (зазвичай визначення антигену в сечі), особливо за недостатньої відповіді на стартову антибіотикотерапію β-лактамом.
Щорічна захворюваність на гострий бронхіт та інші ІНДШ (крім пневмонії) у США становить 400 випадків на 10 тис. дорослих, при цьому частота виявлення B. pertussis, за епідеміологічними даними, становить 1,5 на 10 тис. осіб. Натомість проведений систематичний огляд показав, що 18% епізодів непневмонійних ІНДШ у дітей і 9% у дорослих спричинені B. pertussis. Отримані дані свідчать, що понад 90% випадків інфекції B. pertussis не діагностують. Це дуже важливо, оскільки члени родини та близькі родичі є джерелом інфекції у 75-83% випадків кашлюку в дітей. Окрім того, імунітет після вакцинації проти кашлюку зникає через 5 років.
Інфекція С. pneumoniae традиційно вважалася такою, яка частіше зустрічається у дітей. Втім, за даними систематичного огляду, поширеність цього патогена становить 4% серед дорослих пацієнтів і 1% серед дітей із ПП.
Діагностику респіраторних інфекцій, спричинених атиповими патогенами, можна покращити багатьма способами, зокрема, приділяючи більше уваги анамнезу хвороби. Крім того, рекомендується частіше призначати пацієнтам специфічні дослідження (зокрема, експрес-тести) для виявлення атипових збудників.
Висновки
Проведений метааналіз показав, що атипові бактеріальні патогени є поширеними збудниками ПП у широкій популяції пацієнтів, зокрема у дорослих і дітей, і що B. pertussis є частою причиною тривалого кашлю. Отримані результати свідчать про важливість точної діагностики та своєчасного адекватного лікування (призначення антибіотиків з активністю проти атипових збудників), що дасть змогу запобігти тяжким ускладненням, скоротити витрати та сповільнити поширення антибіотикорезистентності.
Список літератури знаходиться в редакції.
Стаття друкується у скороченні.
Marchello C. et al. Prevalence of Atypical Pathogens in Patients With Cough and Community-Acquired Pneumonia: A Meta-Analysis. Ann Fam Med. 2016 Nov; 14(6): 552-566.
Переклав з англ. Олексій Терещенко
Від редакції
У 1920-х роках, коли почали застосовувати антибіотики, в Європі був описаний новий тип пневмонії. Він характеризувався легкими симптомами з подальшим розвитком запалення легенів різного ступеня тяжкості, позалегеневими симптомами та відсутністю відповіді на терапію антибіотиками, на відміну від типової пневмококової пневмонії з гострим початком, лихоманкою та характерними рентгенологічними проявами. На той час мікоплазми, хламідії та легіонели не вважали бактеріями, тож таку пневмонію називали «небактеріальною».
За визначенням Z.A. Mimish та співавт. (2007), «атипова пневмонія» є атиповою тому, що її спричиняють нетипові мікроорганізми (не Streptococcus pneumoniae, Haemophilus influenzae та Moraxella catarrhalis, а інші); це можуть бути певні бактерії, віруси, гриби та найпростіші. Крім того, захворювання, спричинене атиповим збудником, зазвичай має нетипові клінічні прояви:
- відсутність відповіді на β-лактами;
- відсутність ознак і симптомів дольової консолідації на початку захворювання;
- відсутність лейкоцитозу;
- позалегеневі симптоми, пов’язані з причинним мікроорганізмом;
- помірна кількість мокротиння або його відсутність;
- відсутність альвеолярного ексудату;
- незважаючи на загальну хворобливість та симптоми з боку верхніх дихальних шляхів (високу лихоманку, головний біль, сухий подразнювальний кашель), загальні фізикальні прояви є незначними – пацієнт виглядає краще, ніж про це свідчать симптоми.
У сучасній медичній літературі під атиповими бактеріями насамперед розуміють респіраторні патогени – Mycoplasma pneumoniae, Chlamydophila pneumoniae, Legionella pneumoniae та Bordetella pertussis. В обговорюваному дослідженні C. Marchello та співавт. встановили значну поширеність цих мікроорганізмів у пацієнтів із кашлем – як самостійним діагнозом, так і пов’язаним із гострим бронхітом (ГБ) або позагоспітальною пневмонією (ПП). У дитячій популяції з атиповими респіраторними бактеріями асоційований майже кожний 5-й випадок захворювання.
Слід зазначити, що виокремлення атипових респіраторних збудників на підставі незвичної клінічної картини є досить умовним, оскільки вони можуть спричиняти захворювання, якe нагадує типову пневмококову пневмонію. І навпаки, інфікування «типовими» S. pneumoniae або H. influenzae може проявлятися малосимптомною пневмонією, особливо у щеплених пацієнтів.
Натомість важливою клінічною особливістю атипових збудників є те, що всі вони є резистентними до β-лактамів. Це пов’язано з відсутністю пептидоглікану у клітинній стінці, облігатним внутрішньоклітинним паразитуванням або здатністю виживати всередині клітин макроорганізму.
Значна поширеність атипових бактерій у пацієнтів із ГБ і ПП, продемонстрована в дослідженні C. Marchello та співавт., свідчить про доцільність застосування в емпіричній терапії антибіотиків зі спектром активності, який включає ці збудники. Крім того, таким антибіотикам також має бути притаманна активність проти «типових» респіраторних патогенів – S. pneumoniae, H. influenzae та M. catarrhalis. У педіатричній практиці цим вимогам відповідають лише сучасні макроліди, передусім азитроміцин.
У багатьох сучасних настановах азитроміцин рекомендовано як першу лінію терапії ПП, особливо за наявності ознак інфекції атиповими патогенами або алергії на β-лактами. У Великій Британії 35-42% дітей з ПП отримують лікування макролідами (S.J. Bowen et al., 2013; L.K. Handy et al., 2017).
Деякі автори не вважають доцільним призначати макроліди при ПП через зростання поширеності резистентних до макролідів штамів S. pneumoniae та M. catarrhalis. Проте слід враховувати, що резистентність до макролідів in vitro не тотожна клінічній резистентності.
Мікроорганізм вважають резистентним до антибіотика, якщо мінімальна інгібувальна концентрація (МІК; найнижча концентрація антибіотика, необхідна для пригнічення росту мікроорганізму in vitro) є вищою за граничну концентрацію (так звану breakpoint). Останню визначають на підставі сироваткової концентрації антибіотика при його застосуванні в терапевтичних дозах.
Особливістю макролідів є те, що у вогнищі запалення їх концентрація значно перевищує сироваткову, причому серед макролідів найвищу концентрацію у тканинах створює азитроміцин. Після перорального прийому азитроміцину в дозі 500 мг концентрація препарату у тканинах легенів у 40 разів, а в альвеолярних макрофагах – у 500 разів – перевищує сироваткову концентрацію (M. Lucchi et al., 2008).
Ця унікальна властивість азитроміцину, а також його активність проти атипових збудників забезпечує високу клінічну ефективність препарату в лікуванні ПП.
У дослідженні R. Kogan та співавт. порівняли клінічну ефективність азитроміцину, еритроміцину та амоксициліну в лікуванні ПП ймовірної бактеріальної етіології в дітей віком від 1 міс до 14 років. У підгрупі пацієнтів із типовою пневмонією нормалізація рентгенографічної картини на 7-й день лікування спостерігалася значно частіше при застосуванні азитроміцину порівняно з амоксициліном (81,0 vs 60,9%; р=0,009). У дітей з атиповою пневмонією після 14 днів лікування азитроміцином рентгенографічна картина нормалізувалась у 100% випадків (еритроміцином – у 81%). Крім того, азитроміцин забезпечував більш швидке полегшення кашлю.
Що стосується ГБ, сьогодні з’являється дедалі більше доказів на користь важливої ролі у розвитку захворювання атипових бактерій, особливо у дітей. Результати багатоцентрового проспективного дослідження J.Y. Park та співавт. (2016) показали, що у пацієнтів із позалікарняним ГБ та адекватним для аналізу зразком мокротиння у 58% випадків ідентифікують бактерії, зокрема, у 15% випадків – атипові бактеріальні збудники.
У Кокранівському метааналізі порівняли ефективність азитроміцину та амоксициліну або амоксициліну/клавуланату стосовно клінічної невдачі, ерадикації збудника та частоти побічних ефектів у хворих на інфекції нижніх дихальних шляхів (M. Laopaiboon et al., 2015). Загалом препарати показали подібні результати, проте у підгрупі пацієнтів із ГБ, які отримували лікування азитроміцином, імовірність клінічної невдачі була на 37% нижчою.
Таким чином, результати дослідження C. Marchello та співавт. доповнюють зростаючу доказову базу щодо важливої ролі атипових бактерій як збудників ГБ та ПП. З огляду на високу поширеність атипових патогенів у дітей та підвищені вимоги до безпечності терапії у педіатричних пацієнтів азитроміцин можна розглядати як ефективний препарат першого вибору для емпіричного лікуванні дітей із тривалим кашлем, гострим бронхітом та нетяжкою пневмонією.
Азитроміцин має такі переваги: активність проти всіх основних типових і атипових респіраторних бактерій, низьку частоту побічних явищ, додаткові корисні ефекти (протизапальний, противірусний, імуномодулювальний), наявність педіатричних лікарських форм, доступність (у разі застосування генеричних препаратів), а також можливість призначення 1 раз на добу коротким курсом, що підвищує прихильність до лікування дітей та їх батьків.
Тематичний номер «Педіатрія» №2 (45), червень 2018 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....
Алергічний риніт (АР) є поширеним запальним захворюванням верхніх дихальних шляхів (ВДШ), особливо серед педіатричних пацієнтів. Ця патологія може знижувати якість життя, погіршувати сон та щоденну продуктивність. Метою наведеного огляду є надання оновленої інформації щодо епідеміології АР та його діагностики, з урахуванням зв’язку з бронхіальною астмою (БА). ...
Американська академія педіатрії (AAP) оновила рекомендації щодо контролю грипу серед дитячого населення під час сезону 2023-2024 рр. Згідно з оновленим керівництвом, для профілактики та лікування грипу в дітей необхідно проводити планову вакцинацію з 6-місячного віку, а також своєчасно застосовувати противірусні препарати за наявності показань. ...
Поширеність і вплив алергічних захворювань часто недооцінюють [1]. Ключовим фактором алергічної відповіді є імуноглобулін (Ig) Е, присутній на поверхні тучних клітин і базофілів. Взаємодія алергену з IgЕ та його рецепторним комплексом призводить до активації цих клітин і вивільнення речовин, у тому числі гістаміну, які викликають симптоми алергії [2]. Враховуючи ключову роль гістаміну в розвитку алергічних реакцій, при багатьох алергічних станах, включаючи алергічний риніт і кропив’янку, пацієнту призначають антигістамінні препарати [3, 4]....