Гіперурикемія як плацдарм коморбідності: фокус на терапевтичні цілі та зменшення кардіоваскулярного ризику
За матеріалами науково-практичної конференції «Споріднені групи системних хвороб сполучної тканини: визначення статусу та менеджмент на підставі міжнародних стандартів» (22-23 березня, м. Київ)
Сучасні дані щодо впливу гіперурикемії (ГУ) на органи та системи дають змогу розглядати цей стан як міждисциплінарну проблему. Питанням взаємозв’язку ГУ й серцево-судинних (СС) ускладнень було присвячене одне з наукових засідань конференції.

Віце-президент, академік НАМН України, президент Асоціації ревматологів України, директор ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (м. Київ), доктор медичних наук, професор Володимир Миколайович Коваленко зазначив, що ГУ та подагра асоційовані з метаболічними порушеннями (цукровий діабет 2 типу, метаболічний синдром), порушенням ниркової функції (початок і прогресування ниркової хвороби, уролітіаз), СС-ускладненнями та смертністю з будь-яких причин.
ГУ констатують, коли рівень сечової кислоти (СК) становить >400 мкмоль/л. При такому рівні СК розпочинається її кристалізація з відкладанням кристалів у різних органах (у тому числі в суглобах), унаслідок чого формуються тофуси. Нині ГУ розглядають як невід’ємну складову метаболічного синдрому разом із дисліпідемією, порушенням толерантності до глюкози, надлишковою вагою й артеріальною гіпертензією (АГ).
Ролі ГУ як чинника кардіоваскулярного ризику, патогенетичним механізмам її розвитку та сучасним можливостям лікування була присвячена доповідь доктора медичних наук, професора кафедри терапії та ревматології Національної медичної академії післядипломної освіти ім. П.Л. Шупика (м. Київ) Неоніли Михайлівни Шуби.
 Відомо, що існує прямий зв’язок між ГУ та підвищенням артеріального тиску, тож ГУ сьогодні вважається незалежним чинником ризику розвитку АГ. СК гальмує утворення оксиду азоту в судинах, водночас посилюючи синтез активних форм кисню, запалення та проліферацію клітин гладенької мускулатури судин при гальмуванні росту клітин ендотелію, тобто істотно погіршує функцію останнього. Ендотеліальна дисфункція, у свою чергу, не тільки призводить до підвищення рівня артеріального тиску, а й сприяє формуванню атеросклеротичних бляшок на стінках судин, тобто спричиняє розвиток і прогресування атеросклеротичного процесу, з яким тісно пов’язаний ризик виникнення інфарктів, інсультів та інших атеротромботичних ускладнень.
Відомо, що існує прямий зв’язок між ГУ та підвищенням артеріального тиску, тож ГУ сьогодні вважається незалежним чинником ризику розвитку АГ. СК гальмує утворення оксиду азоту в судинах, водночас посилюючи синтез активних форм кисню, запалення та проліферацію клітин гладенької мускулатури судин при гальмуванні росту клітин ендотелію, тобто істотно погіршує функцію останнього. Ендотеліальна дисфункція, у свою чергу, не тільки призводить до підвищення рівня артеріального тиску, а й сприяє формуванню атеросклеротичних бляшок на стінках судин, тобто спричиняє розвиток і прогресування атеросклеротичного процесу, з яким тісно пов’язаний ризик виникнення інфарктів, інсультів та інших атеротромботичних ускладнень.
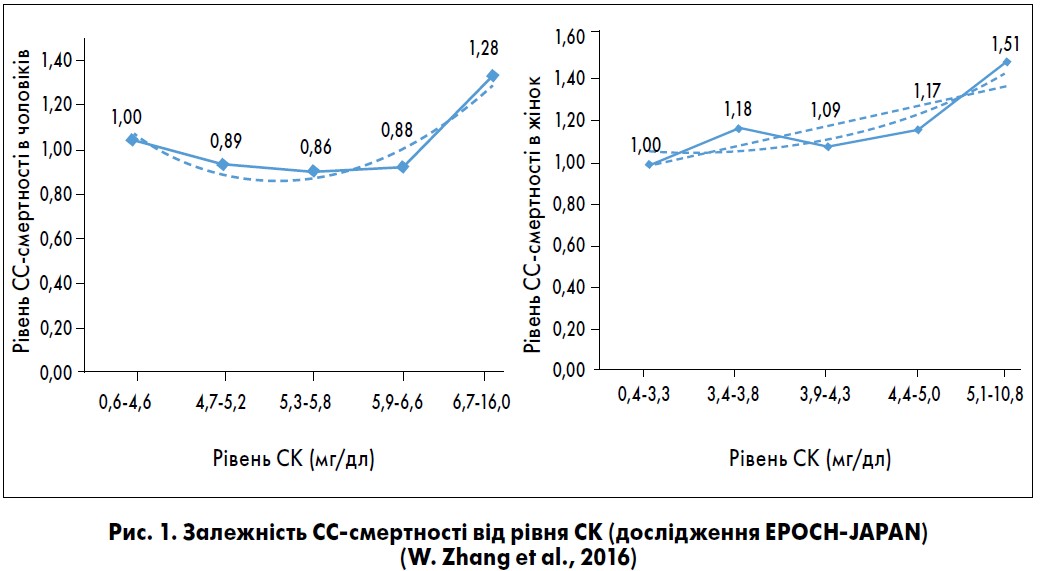
Відповідно до аналізу даних 36 313 осіб (15 628 чоловіків і 20 685 жінок у віці 35-89 років без історій інсульту, ішемічної хвороби серця чи раку на початку дослідження) з наглядових когорт Японії (дослідження EPOCH-JAPAN), найвищі рівні СК були пов’язані зі збільшенням смертності від СС-захворювань – ССЗ (W. Zhang et al., 2016) (рис. 1).
Наразі визначено декілька механізмів виникнення ГУ. Наприклад, цей процес може запускатися в результаті виснаження АТФ і неорганічного фосфату в ході метаболізму фруктози, призводячи до посиленої деградації пуринових нуклеотидів і, як наслідок, до продукування СК.
Важливе питання, що часто залишається поза межами уваги лікарів, – фармакоіндукована ГУ. Зокрема, ГУ може виникати на тлі прийому тіазидних діуретиків, які широко використовують у лікуванні АГ, а також нестероїдних протизапальних препаратів (НПЗП), низьких доз ацетилсаліцилової кислоти, котра також широко використовується в лікуванні кардіологічних хворих.
Слід пам’ятати, що важливим чинником ризику розвитку подагри є хронічна хвороба нирок (ХХН), й навпаки, подагра є причиною порушення ниркової функції. Поширення випадків ХХН (на стадії ≥2) у пацієнтів із рівнями СК ≥594,9 мкмоль/л (10 мг/дл) та в пацієнтів із подагрою становить 86 і 53% відповідно.
Встановлено, що в нирках СК спричиняє збільшення продукування реніну та зменшення продукування оксиду азоту, наслідком чого є інтерстиціальне запалення, мікросудинне розрідження й аферентна артеріолопатія в сполученні з інтерстиціальним фіброзом. Що стосується лікування ГУ, то в усіх випадках за наявності подагричного артриту й тофусів медикаментозна терапія є обов’язковою незалежно від рівня СК.
При підвищеному рівні СК за відсутності ускладнень рекомендується зміна способу життя; при рівні СК >420 мкмоль/л необхідними є зміна способу життя й уратознижувальна терапія (УЗТ), яка є також обов’язковою складовою профілактики уролітіазу (рис. 2). Для лікування подагри використовують дві групи препаратів – урикозуричні й урикостатичні. Щодо першої групи, то в Україні доступний лише лозартан, який не є специфічним препаратом і має призначатися лише за умови наявності основних показань. Серед урикостатичних препаратів слід відзначити фебуксостат (селективний інгібітор ксантиноксидази) та алопуринол (неселективний інгібітор ксантиноксидази).
.jpg) Завідувач кафедри внутрішньої медицини № 2 Тернопільського державного медичного університету ім. І.Я. Горбачевського, доктор медичних наук, професор Світлана Іванівна Сміян зауважила, що одним із важливих чинників ризику розвитку подагри є ожиріння. У великому проспективному епідеміологічному дослідженні ARIC (Atherosclerosis Risk in Communities) було встановлено, що ожиріння та збільшення маси тіла пов’язані зі збільшенням ризику виникнення подагри в жінок.
Завідувач кафедри внутрішньої медицини № 2 Тернопільського державного медичного університету ім. І.Я. Горбачевського, доктор медичних наук, професор Світлана Іванівна Сміян зауважила, що одним із важливих чинників ризику розвитку подагри є ожиріння. У великому проспективному епідеміологічному дослідженні ARIC (Atherosclerosis Risk in Communities) було встановлено, що ожиріння та збільшення маси тіла пов’язані зі збільшенням ризику виникнення подагри в жінок.
Отож лікарі повинні знати, що ожиріння як у ранньому, так і в середньому віці є незалежним чинником ризику розвитку цього захворювання.
Лектор зазначила, що діагноз подагри нібито не становить жодних труднощів, а рекомендації з її лікування є зрозумілими, але ж частота випадків розвитку подагричного артриту та інших ускладнень подагри в усьому світі залишається високою. Світові експерти намагаються визначити причини цієї ситуації.
Зокрема, результати опитування випускників медичних закладів Австралії свідчать про те, що їхні знання щодо лікування подагри, особливо хронічної, є недостатніми (М. Terrill, J. Riordan, 2018).
У Великій Британії менеджмент подагри ревматологами нібито відповідає сучасним стандартам, однак менш ніж половина пацієнтів досягають цільової концентрації СК (≤360 або <300 мкмоль/л) протягом 12 міс (E. Roddy et al., 2018). Отже, ревматологи повинні зосередитися на оптимізації УЗТ для досягнення цільових рівнів СК. Окрім впливу на рівень СК, УЗТ має низку інших позитивних ефектів: покращує ендокринний дисбаланс у жировій тканині, знижує в ній інфільтрацію макрофагами та зменшує інсулінорезистентність.
Сучасні рекомендації щодо корекції ГУ передбачають модифікацію чинників ризику, а саме:
- нормалізація маси тіла й обмеження надходження пуринів з їжею;
- зменшення споживання пива; газованих, алкогольних напоїв, а також напоїв, що містять фруктозу;
- збільшення споживання вітаміну С;
- зниження доз або припинення терапії тіазидними діуретиками;
- зниження рівня СК до цільових значень, до яких слід прагнути відразу після встановлення діагнозу;
- оцінювання загального ризику розвитку СС-патології.
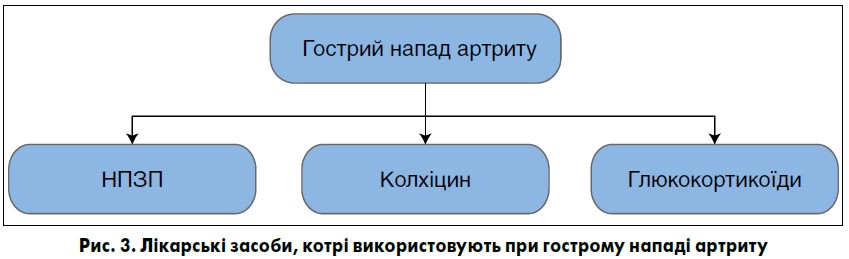
Зберігають актуальність проблеми, пов’язані з лікуванням гострого подагричного артриту. Відповідно до клінічних рекомендацій Американського коледжу лікарів, при гострому подагричному артриті рекомендовано призначати низькі дози колхіцину (до 2 мг/добу), НПЗП та/або глюкокортикоїди (внутрішньосуглобово, перорально, внутрішньом’язово) залежно від супутніх захворювань і ризику розвитку побічних ефектів (А. Qaseem et al., 2017) (рис. 3).
УЗТ (алопуринол і фебуксостат) знижує рівень СК, але ініціальна терапія не зменшує ризику загострень подагри протягом перших 6 міс, оскільки на тлі різкого зниження рівня СК спостерігаються тимчасові локалізовані резорбції та відкладання кристалів СК у хрящах і м’яких тканинах. Водночас частота нападів подагри залежить від вихідного рівня СК у крові: чим вище рівень, тим вище частота нападів. Застосування низьких доз колхіцину (0,6 мг 2 р/добу) чи НПЗП >8 тиж зменшує ризик нападів подагри, але після припинення терапії частота гострих нападів збільшується приблизно вдвічі.
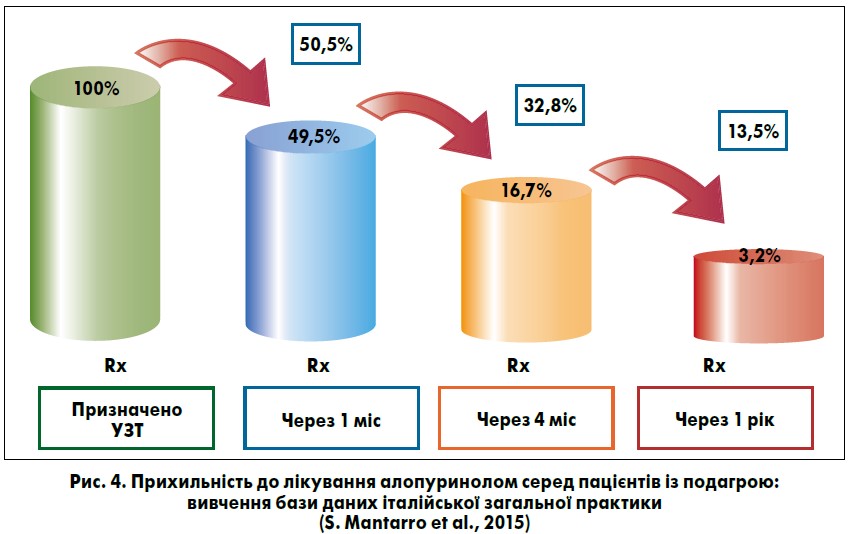
Усе це слід роз’яснювати пацієнтові, адже такий партнерський підхід сприяє покращенню прихильності до лікування. Це важливий момент, оскільки 70% хворих переривають терапію протягом першого року; з них 88% припиняють терапію в 3-місячний термін (R. Halpern et al., 2009).
Професор С.І. Сміян наголосила, що поширеною помилкою лікарів під час ініціації УЗТ є призначення препаратів у фіксованій дозі та відмова від титрування до досягнення цільових рівнів СК. Тим часом для профілактики загострень при подагрі рекомендовано застосування колхіцину протягом перших 6 міс у дозі 0,5-1 мг/добу, котру слід зменшити в пацієнтів із порушенням функції нирок. Ефективною тактикою є поступове збільшення дози урикозуричного препарату (фебуксостату) на тлі прийому низької дози колхіцину – це зменшує частоту нападів порівняно з монотерапією фебуксостатом у фіксованій дозі. З іншого боку, поступове збільшення дози фебуксостату може також бути альтернативою низьким дозам колхіцину при проведенні УЗТ.
Щодо вибору конкретного препарату для проведення УЗТ, то алопуринол призначається найчастіше, але прихильність пацієнтів до його постійного прийому є дуже низькою. Аналіз італійської бази даних загальної практики показав, що частка пацієнтів, які продовжують приймати алопуринол через 1 рік після призначення препарату, становить близько 3% (S. Montarro et al., 2015) (рис. 4). Дані, накопичені сьогодні щодо фебуксостату, свідчать, що цей препарат має низку переваг.
Фебуксостат – молекула з непуриновою основою – пригнічує окислену та відновлену форми ксантиноксидази, тоді як алопуринол інгібує тільки її відновлену форму. На відміну від алопуринолу, що виводиться лише нирками, фебуксостат має подвійний шлях виведення (печінкою та нирками у співвідношенні майже 50/50). Завдяки цьому фебуксостат не потребує корекції дози в пацієнтів із легким і помірним порушенням функції нирок, а також у хворих похилого віку.
У серпні 2017 року Управління з контролю якості продуктів харчування та лікарських засобів США (FDA) переглянуло інформацію щодо призначення фебуксостату: його використання в дозі 40 мг/добу схвалено у хворих із кліренсом креатиніну 25-29 мл/хв.
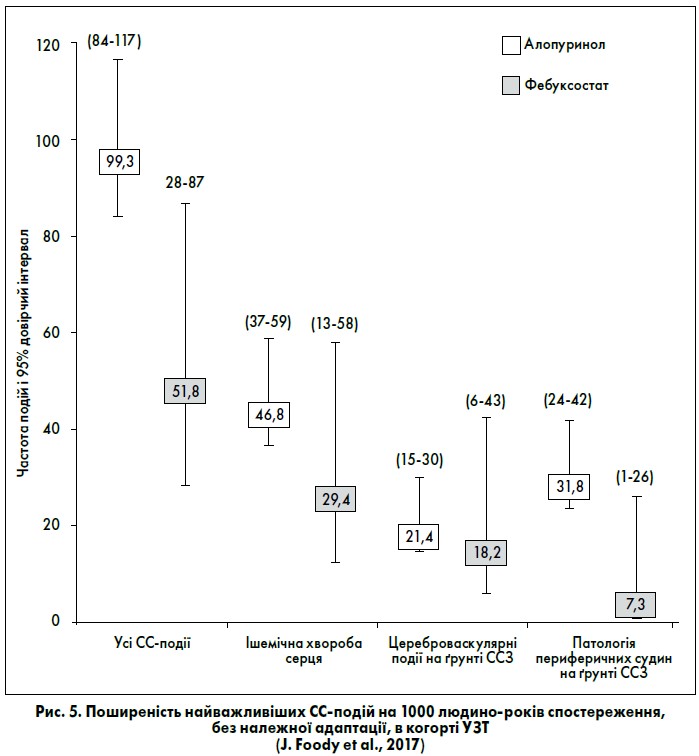 Встановлено, що пацієнти з подагрою та середньо-тяжким і тяжким перебігом ХХН і ССЗ при ініціації лікування фебуксостатом мають нижчий ризик розвитку основних СС-подій (на 48%) порівняно з пацієнтами, які отримують терапію алопуринолом (J. Foody et al., 2017) (рис. 5). Це може бути пов’язано з більшою клінічною ефективністю фебуксостату, що забезпечує нижчий рівень СК, а також із виразнішими плейотропними ефектами (зниження оксидантного стресу, зменшення ендотеліальної дисфункції тощо).
Встановлено, що пацієнти з подагрою та середньо-тяжким і тяжким перебігом ХХН і ССЗ при ініціації лікування фебуксостатом мають нижчий ризик розвитку основних СС-подій (на 48%) порівняно з пацієнтами, які отримують терапію алопуринолом (J. Foody et al., 2017) (рис. 5). Це може бути пов’язано з більшою клінічною ефективністю фебуксостату, що забезпечує нижчий рівень СК, а також із виразнішими плейотропними ефектами (зниження оксидантного стресу, зменшення ендотеліальної дисфункції тощо).
Фебуксостат також має очевидні переваги щодо зручності застосування: препарат застосовують незалежно від прийому їжі 1 р/добу, до того ж його одночасний прийом із НПЗП, гіпотіазидом і варфарином не потребує корекції дози. Це важливо, оскільки пацієнти з подагрою часто потребують такої терапії у зв’язку з коморбідною кардіологічною патологією.
Отже, фебуксостат відкриває нові можливості корекції ГУ, а саме:
- більша ефективність при вихідному високому рівні СК (≥600 мкмоль/л);
- значно вища ефективність при застосуванні у хворих із порушенням функції нирок;
- значно більше можливостей щодо досягнення та підтримання цільових рівнів СК у хворих із тофусним подагричним артритом.
В Україні, як і в Європі, фебуксостат випускається під торговою маркою Аденурік®. Наприкінці доповіді професор С.І. Сміян зробила акцент на тому, що в пацієнтів із подагрою часто трапляються ХХН і ССЗ, що зумовлює збільшення ризику передчасної смерті. Тому в усіх хворих на подагру слід систематично оцінювати ризик розвитку реноваскулярних і СС-ускладнень.
Отже, пацієнти з подагрою під час первинного медико-санітарного обслуговування мають отримувати лікування відповідно до сучасних рекомендацій. Кожен пацієнт має бути обізнаним щодо свого стану та розуміти важливість постійного отримання ліків, дотримання дієти й модифікації способу життя. Лікарі, у свою чергу, мають прагнути до досягнення терапевтичних цілей у лікуванні подагри та будувати з пацієнтами партнерські взаємовідносини.
Підготувала Олександра Демецька
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 3 (58) червень 2018 р.
СТАТТІ ЗА ТЕМОЮ Ревматологія
Сечова кислота (СК) – кінцевий продукт метаболізму пуринів, який здебільшого синтезується в печінці та виводиться нирками і кишечником [1, 2]. Гіперурикемія – підвищений рівень СК у сироватці крові – є метаболічною основою подагри, одного з найпоширеніших запальних артритів. У середні віки подагра вважалася хворобою надмірності аристократії, нині її поширеність зростає у всьому світі через зміни в харчуванні, переважання в дієті оброблених продуктів, фруктози та збільшення поширеності ожиріння [3]....
Глюкокортикоїди (ГК), які використовуються з початку 1950-х рр., стали невід’ємною частиною лікування ревматоїдного артриту (РА) [1]. Ключовою перевагою ГК є швидке настання ефекту, особливо порівняно з класичними синтетичними хворобомодифікувальними антиревматичними препаратами (ХМАРП) на кшталт метотрексату. Відповідно, ГК мають привабливий профіль для лікування спалахів хвороби або для застосування в ролі засобів для бридж-терапії на ранніх стадіях РА в очікуванні ефекту класичних синтетичних ХМАРП. Ця стратегія широко використовується після публікації результатів дослідження COBRA в 1997 р. [2]. ...
Гостре розтягнення зв’язок гомілковостопного суглоба (ГРЗГС) є поширеним, інвалідизувальним, клінічно значущим захворюванням, щодо якого по медичну допомогу щороку звертається >1 млн пацієнтів [1]; асоціюється зі значним соціально-економічним тягарем [2]. Майже 16-40% випадків ГРЗГС – спортивна травма, а час одужання є дуже важливим для спортсменів, професіоналів та осіб, котрі готуються до великих змагань. Найпоширенішими (85%) є латеральні (бічні) розтягнення зв’язок гомілковостопного суглоба; особливо часто ушкоджується передня таранно-гомілкова зв’язка – зазвичай унаслідок високошвидкісної інверсії та внутрішньої ротаційної травми [3]; ≈40% розтягнень гомілковостопного суглоба мають ризик хронізації. Характерними ознаками ГРЗГС є біль під час навантаження, нестабільність гомілковостопного суглоба та проблеми з рухливістю [4-6]....
Наприкінці жовтня минулого року Всеукраїнська асоціація ревматологів України провела науково-практичну конференцію, до якої було залучено фахівців різних галузей медицини, як-от ревматологія, загальна практика (сімейна медицина), терапія, кардіологія, медицина невідкладних станів, неврологія, функціональна й ультразвукова діагностика. Захід відбувся у змішаному форматі (онлайн / офлайн). До участі в конференції було запрошено не лише вітчизняних спікерів із різних регіонів України, а і закордонних, зокрема з Канади, США та Великої Британії. ...