Багатосудинне аортокоронарне шунтування з міні-доступу через передню ліву торакотомію: як розвивається нова методика повної реваскуляризації міокарда
 За півтора року з часу, коли в Україні було проведене перше багатосудинне аортокоронарне шунтування з міні-доступу через передню ліву торакотомію, за новою методикою вже прооперовано більш ніж 170 пацієнтів віком від 34 до 86 років, зокрема з постінфарктною аневризмою, низькою фракцією викиду (<25%), цукровим діабетом, системним атеросклерозом, легеневими захворюваннями, масою тіла понад 150 кг. Як динаміка раннього післяопераційного періоду та подальшої реабілітації, так і результати спостереження за пацієнтами через півроку та рік після кардіохірургічного втручання дають підстави говорити про ефективність методики. Напрацюваннями української кардіохірургії вже зацікавилися за кордоном.
За півтора року з часу, коли в Україні було проведене перше багатосудинне аортокоронарне шунтування з міні-доступу через передню ліву торакотомію, за новою методикою вже прооперовано більш ніж 170 пацієнтів віком від 34 до 86 років, зокрема з постінфарктною аневризмою, низькою фракцією викиду (<25%), цукровим діабетом, системним атеросклерозом, легеневими захворюваннями, масою тіла понад 150 кг. Як динаміка раннього післяопераційного періоду та подальшої реабілітації, так і результати спостереження за пацієнтами через півроку та рік після кардіохірургічного втручання дають підстави говорити про ефективність методики. Напрацюваннями української кардіохірургії вже зацікавилися за кордоном.
У медичній спільноті тривають дискусії стосовно мініінвазивних методик у кардіохірургії, зокрема щодо багатосудинного аортокоронарного шунтування з міні-доступу. Проте пацієнти, яким було зроблено операцію на серці, називають переваги таких втручань очевидними: лікування супроводжується мінімальним фізичним дискомфортом, не порушує надовго звичного ритму людини і дозволяє швидко повернутися до активного життя. Усвідомлення факту щадної операції з малою травмою помітно впливає і на психологічний стан та настрій хворих. Практика показує, що у разі мініінвазивного втручання на серці пацієнт швидше і легше приймає рішення про операцію, краще почувається в перші дні після неї, налаштований раніше вставати з ліжка, рухатися, ходити, займатися дихальними вправами. На 4-5-ту добу він не тільки фізично, але й психологічно готовий вийти з-під нагляду лікаря і поїхати додому. На початку впровадження мініінвазивної процедури багатосудинного коронарного шунтування термін перебування пацієнта у стаціонарі був довшим: 5-7 діб. Однак методика продовжує розвиватися і вдосконалюватися, що дозволяє, зокрема, досягти і такого результату лікування, при якому оптимальний післяопераційний період становить чотири ліжко-дні.
Що ж іще змінилося протягом півтора року, і як це вплинуло на саму методику та ефективність її застосування? До хірургічного арсеналу команди, яка проводить багатосудинне коронарне шунтування з міні-доступу, додалася м’язозберігальна торакотомія. Грудні м’язи пацієнта як у разі мініінвазивного коронарного шунтування, так і під час інших мініінвазивних кардіохірургічних операцій більше не розрізаються, а розділяються по волокнах, що суттєво вплинуло на швидкість фізичного відновлення пацієнтів. Завдяки щадній техніці на 4-5-й день після операції пацієнт без зусиль і болю виконує весь об’єм рухів руками: розводить їх у сторони, піднімає над головою, заводить за голову. Дискомфорт відсутній і при покашлюванні. Тобто хірургам вдалося прибрати ще один негативний досвід, з яким стикалися пацієнти після операції на серці, – скутість рухів і болісні відчуття у ділянці рани між ребрами. Крім того, використання м’язозберігальної техніки зменшує ймовірність тріщин ребер, що також могло викликати дискомфорт.
Розмір міжреберного розрізу зменшився з 10-12 до 6-7 см. З освоєнням і вдосконаленням методики мініінвазивного багатосудинного коронарного шунтування такого невеликого вікна між ребрами вже достатньо, щоб «нашити» стільки шунтів, скільки показано пацієнту. Сьогодні спеціалісти працюють за обставин, коли рана помітно вужча за ширину руки хірурга, що, між іншим, є критерієм мініінвазивної кардіохірургії, оскільки доводиться користуватися виключно інструментами. Оперування в умовах вузької рани дозволило удосконалити методику багатосудинного коронарного шунтування з міні-доступу, завдяки якому вдалося значно покращити експозицію операційного поля: якщо під час втручань рік тому воно знаходилося на відстані 8-10 см від шкіри, то сьогодні її скоротили до 4-8 см. Покращення хірургічної експозиції дало можливість не тільки майже вдвічі зменшити розріз, але й відмовитися від спеціальних подовжених хірургічних інструментів, використання яких, по-перше, вимагало більшої зосередженості фахівця і створювало додаткове навантаження, а по-друге, потребувало спеціальних навичок, що могло б ускладнити процес освоєння методики іншими кардіохірургами у майбутньому. Наразі під час мініінвазивних втручань на серці застосовують стандартні кардіохірургічні інструменти.
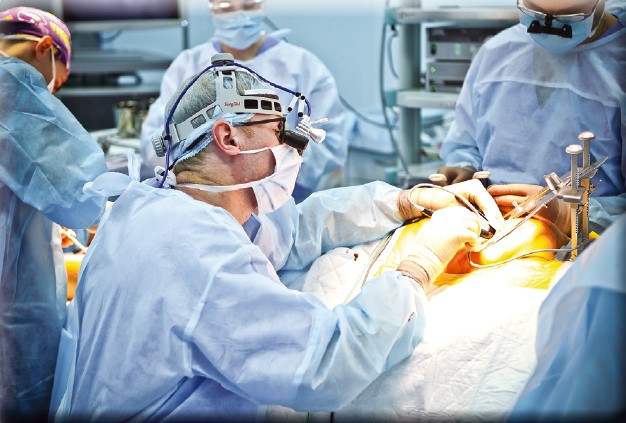 Час операції скоротився з 5-6 до 3-4 годин. Як і при багатосудинному коронарному шунтуванні з використанням стернотомії, втручання, під час якого нашиваються, наприклад, три шунти, в середньому триває 3-3,5 години. Якщо на першому етапі впровадження мініінвазивної методики вона програвала класичному методу зі стернотомією у тривалості операції, то сьогодні це питання остаточно закрите. Варто зауважити, що завдяки ретельному аналізу та оптимізації з наступним відпрацюванням кожного етапу, втручання стало не тільки коротшим, але й комфортнішим як для кардіохірургів, так і для всієї команди. Якщо півтора року тому кожна операція багатосудинного коронарного шунтування з міні-доступу сприймалася бригадою як екстраординарний випадок і виклик, сьогодні вона стала щоденною звиклою справою. Це, між іншим, свідчить про повторюваність методики – освоїти її зможе будь-хто з кардіохірургів із відповідною підготовкою. У контексті власне лікувального процесу скорочення тривалості втручання також відіграє важливу роль щодо якості та швидкості післяопераційного відновлення пацієнта.
Час операції скоротився з 5-6 до 3-4 годин. Як і при багатосудинному коронарному шунтуванні з використанням стернотомії, втручання, під час якого нашиваються, наприклад, три шунти, в середньому триває 3-3,5 години. Якщо на першому етапі впровадження мініінвазивної методики вона програвала класичному методу зі стернотомією у тривалості операції, то сьогодні це питання остаточно закрите. Варто зауважити, що завдяки ретельному аналізу та оптимізації з наступним відпрацюванням кожного етапу, втручання стало не тільки коротшим, але й комфортнішим як для кардіохірургів, так і для всієї команди. Якщо півтора року тому кожна операція багатосудинного коронарного шунтування з міні-доступу сприймалася бригадою як екстраординарний випадок і виклик, сьогодні вона стала щоденною звиклою справою. Це, між іншим, свідчить про повторюваність методики – освоїти її зможе будь-хто з кардіохірургів із відповідною підготовкою. У контексті власне лікувального процесу скорочення тривалості втручання також відіграє важливу роль щодо якості та швидкості післяопераційного відновлення пацієнта.
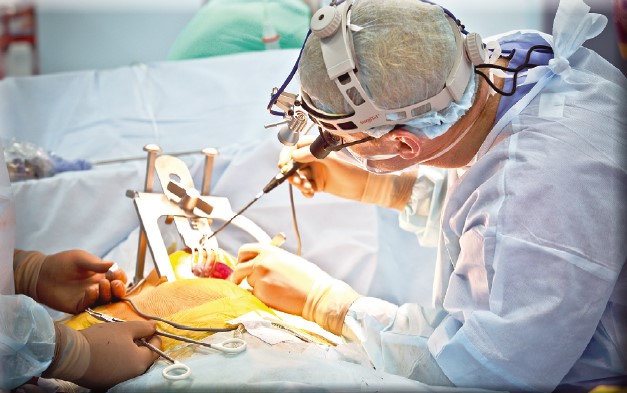
 Удосконалилися методи роботи анестезіолога та перфузіолога. У разі мініінвазивної кардіохірургії, як і в будь-якому складному напрямі медицини з високими компетенціями, особливу цінність мають командна робота і прагнення кожного члена бригади досягти максимального результату на своєму етапі операції. Вагомий внесок в удосконалення методики зроблено анестезіологом. Так само, як хірург не може всунути руку в рану і змушений працювати тільки інструментами, так і анестезіолог оцінює роботу серця та кожної із двох легень не візуально, заглянувши у рану, а за допомогою всього набору моніторів та датчиків. Прийоми, які є в різних напрямах медицини, наприклад однолегенева вентиляція або вентиляція з підвищеним тиском у кінці видоху, використовуються у кожній мініінвазивній операції на серці, причому поєднуються між собою залежно від етапу процедури. А деякі анестезіологічні техніки, які щодня застосовують у мініінвазивній кардіохірургії, взагалі не мають аналогів в інших напрямах медицини.
Удосконалилися методи роботи анестезіолога та перфузіолога. У разі мініінвазивної кардіохірургії, як і в будь-якому складному напрямі медицини з високими компетенціями, особливу цінність мають командна робота і прагнення кожного члена бригади досягти максимального результату на своєму етапі операції. Вагомий внесок в удосконалення методики зроблено анестезіологом. Так само, як хірург не може всунути руку в рану і змушений працювати тільки інструментами, так і анестезіолог оцінює роботу серця та кожної із двох легень не візуально, заглянувши у рану, а за допомогою всього набору моніторів та датчиків. Прийоми, які є в різних напрямах медицини, наприклад однолегенева вентиляція або вентиляція з підвищеним тиском у кінці видоху, використовуються у кожній мініінвазивній операції на серці, причому поєднуються між собою залежно від етапу процедури. А деякі анестезіологічні техніки, які щодня застосовують у мініінвазивній кардіохірургії, взагалі не мають аналогів в інших напрямах медицини.
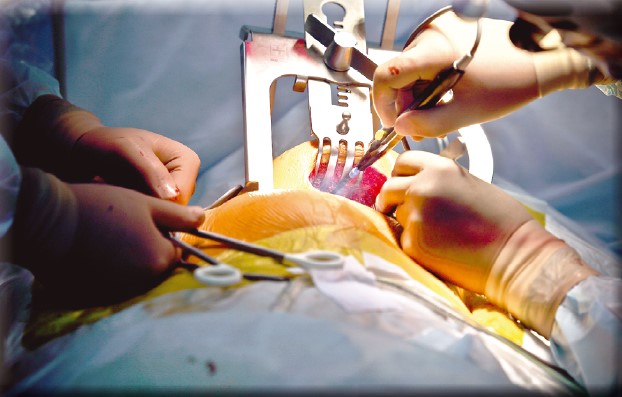
Для перфузіолога, який забезпечує підтримку серцевої діяльності під час мініінвазивної операції, вдалося зробити так, що в тій малій рані, де оперує хірург, немає жодних інших трубок чи канюль. Усі магістралі, артеріальні та венозні лінії мають окремі доступи, більшість заводяться в судини пункційно з мінімальною травмою для пацієнта. При катетеризації судин використовується ультразвукова візуалізація, що має особливе значення для попередження різних «сліпих» ускладнень.
Максимально повна візуалізація. Успішні мініінвазивні операції на серці стали можливими передусім завдяки розвитку засобів візуалізації та їхньому активному впровадженню у процес хірургічного лікування. Головний девіз бригади, яка рухається в напряму мініінвазивної кардіохірургії: «Ніколи наосліп!» Мається на увазі як висококласна візуалізація під час підготовки до втручання, що дає спеціалістам чітку й повну картинку того, що відбувається у серці, так і візуальний контроль максимальної кількості процесів упродовж самої операції. Важливим є те, що в команді Центру кардіохірургії ММ «Добробут», яка розвиває сьогодні в Україні методику мініінвазивного коронарного шунтування, працюють фахівці, які володіють не тільки методом тривимірної ехокардіографії, але й ЕхоКГ Live 4D, коли 3D-зображення клапанів серця продовжує рухатися у часі. Чим більше кардіохірург знає про серце пацієнта, тим менше ризиків ускладнень, враховуючи, що спеціаліст працює в умовах вузької рани і має обмежений доступ до серця. Варто зазначити, що в жодній зі 170 проведених операцій багатосудинного коронарного шунтування з міні-доступу через передню ліву торакотомію не було конверсії, тобто не знадобилися екстрена стернотомія або розширення хірургічного доступу для завершення процедури.
 Завдання сучасної кардіохірургії вже не обмежуються ефективністю та безпекою лікування – зростає запит пацієнтів і на меншу травматичність операцій на серці. Якщо кілька років тому головною вимогою до кардіохірургічного втручання було отримання позитивного результату без ускладнень, то сьогодні важливі й такі питання, як відсутність болю, мінімум обмежень, максимально короткий період відриву від звичного життя. Мініінвазивна кардіохірургія повністю відповідає сучасним тенденціям. Уже з другого дня після операції спостерігається відчутна різниця між прооперованими з використанням стернотомії та після втручання, зробленого через міні-доступ. Пацієнти першої групи починають звикати до щадного способу життя на найближчі два місяці та почуваються скутими, «обмеженими». Друга ж група має повну свободу руху і налаштована на швидке одужання. За 2-3 тижні різниця збільшується: поки перша група продовжує «берегтися» і дотримуватися численних обмежень, друга повертається до легких домашніх справ, офісної роботи на неповний день і керування автомобілем. Через місяць пацієнти після операції з міні-доступу продовжують працювати, повертаються в басейн, спортзал, можуть подорожувати, не мають обмежень щодо домашньої роботи; у тих, яким був виконаний розріз грудної кістки, до того часу проходить тільки половина процесу зростання грудини. Зменшення травматичності – це якраз те, що може дати пацієнту мініінвазивна кардіохірургія.
Завдання сучасної кардіохірургії вже не обмежуються ефективністю та безпекою лікування – зростає запит пацієнтів і на меншу травматичність операцій на серці. Якщо кілька років тому головною вимогою до кардіохірургічного втручання було отримання позитивного результату без ускладнень, то сьогодні важливі й такі питання, як відсутність болю, мінімум обмежень, максимально короткий період відриву від звичного життя. Мініінвазивна кардіохірургія повністю відповідає сучасним тенденціям. Уже з другого дня після операції спостерігається відчутна різниця між прооперованими з використанням стернотомії та після втручання, зробленого через міні-доступ. Пацієнти першої групи починають звикати до щадного способу життя на найближчі два місяці та почуваються скутими, «обмеженими». Друга ж група має повну свободу руху і налаштована на швидке одужання. За 2-3 тижні різниця збільшується: поки перша група продовжує «берегтися» і дотримуватися численних обмежень, друга повертається до легких домашніх справ, офісної роботи на неповний день і керування автомобілем. Через місяць пацієнти після операції з міні-доступу продовжують працювати, повертаються в басейн, спортзал, можуть подорожувати, не мають обмежень щодо домашньої роботи; у тих, яким був виконаний розріз грудної кістки, до того часу проходить тільки половина процесу зростання грудини. Зменшення травматичності – це якраз те, що може дати пацієнту мініінвазивна кардіохірургія.
Напрацювання української кардіохірургії у напряму мініінвазивних операцій на серці, зокрема багатосудинного аортокоронарного шунтування з міні-доступу, зацікавили фахівців багатьох провідних кардіохірургічних центрів світу. Новою методикою в Україні вже цікавляться світові лідери коронарної хірургії, такі як Девід Таггарт (David Taggart), професор з Оксфорду Нів Ед (Niv Ed), президент Міжнародної асоціації мініінвазивної кардіохірургії (ISMICS) та ін. Доповіді, присвячені новій мініінвазивній процедурі коронарного шунтування, були представлені на кількох міжнародних медичних конференціях 2018 р., зокрема на XXVIII Конгресі Всесвітньої асоціації серцево-судинних і торакальних хірургів у Любляні і ХХІІ Конгресі Пангеленського товариства торакальних та серцево-судинних хірургів в Афінах за участю ISMICS. Закордонні колеги – учасники з’їздів висловили бажання відвідати найближчим часом Україну, щоб отримати більше інформації про методику.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (60) листопад 2018 р.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Як відомо, кальцій бере участь у низці життєво важливих функцій. Хоча більшість досліджень добавок кальцію фокусувалися переважно на стані кісткової тканини та профілактиці остеопорозу, сприятливий вплив цього мінералу є значно ширшим і включає протидію артеріальній гіпертензії (передусім у осіб молодого віку, вагітних та потомства матерів, які приймали достатню кількість кальцію під час вагітності), профілактику колоректальних аденом, зниження вмісту холестерину тощо (Cormick G., Belizan J.M., 2019)....
Торакалгія – симптом, пов’язаний із захворюваннями хребта. Проте біль у грудній клітці може зустрічатися за багатьох інших захворювань, тому лікарям загальної практики важливо проводити ретельну диференційну діагностику цього патологічного стану та своєчасно визначати, в яких випадках торакалгії необхідна консультація невролога. В березні відбувся семінар «Академія сімейного лікаря. Біль у грудній клітці. Алгоритм дій сімейного лікаря та перенаправлення до профільного спеціаліста». Слово мала завідувачка кафедри неврології Харківського національного медичного університету, доктор медичних наук, професор Олена Леонідівна Товажнянська з доповіддю «Торакалгія. Коли потрібен невролог»....
Рівень ліпопротеїну (a) >50 мг/дл спостерігається в ≈20-25% населення і пов’язаний із підвищеним ризиком серцево-судинних захворювань (ССЗ) [1]. Ліпопротеїн (a) задіяний в атерогенезі та судинному запаленні, а також може відігравати певну роль у тромбозі через антифібринолітичну дію і взаємодію із тромбоцитами [2, 3]. Дієта та фізична активність не впливають на рівень ліпопротеїну (a); специфічної терапії для його зниження також не існує. Підвищений ризик ССЗ, пов’язаний з ліпопротеїном (а), залишається навіть у пацієнтів, які приймають статини [4]. Саме тому існує критична потреба в терапії для зниження цього ризику, особливо в первинній профілактиці. ...
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....




