Клінічний випадок туберкульозу опорно-рухового апарату в дитини
 Туберкульоз – одне з найдавніших та найпоширеніших інфекційних захворювань людства, що спричиняється Micobacterium tuberculosіs, у переважній більшості уражає легені або має позалегеневу локалізацію (кістково-суглобова система, лімфатична система, внутрішні органи).
Туберкульоз – одне з найдавніших та найпоширеніших інфекційних захворювань людства, що спричиняється Micobacterium tuberculosіs, у переважній більшості уражає легені або має позалегеневу локалізацію (кістково-суглобова система, лімфатична система, внутрішні органи).
Туберкульоз супроводжує людство впродовж його існування і дотепер залишається однією з найактуальніших проблем сучасної медицини в усьому світі. Сучасна епідеміологічна ситуація з туберкульозу викликає глобальне занепокоєння, оскільки орієнтовно 2 млрд жителів планети Земля інфіковані мікобактеріями туберкульозу, з них приблизно 20 млн – хворі, і щорічно з’являється 7-10 млн нових випадків захворювання. Від туберкульозу помирає більше людей, ніж від інших інфекційних і паразитарних захворювань, разом узятих, а смертність сягає близько 3 млн на рік [4]. Сьогодні туберкульоз уражає не лише соціально неблагополучні верстви населення, поширеність даного захворювання настільки велика і стрімко зростає, що потребує інформованості та настороженості представників усіх галузей медичної сфери. Одним з основних методів боротьби з цією недугою є підвищення ефективності ранньої діагностики.
Розвиток та актуальні питання туберкулінодіагностики
Історія цього захворювання бере початок за декілька століть до нашої ери. Перші згадки про туберкульоз, а саме сліди туберкульозного ураження хребців, знайдені в залишках скелета людини, що проживала на території Німеччини 8000 років до н. е. Туберкульозні зміни виявлено також в єгипетських муміях, віднесених до 2000 р. до н. е. [6]. У єгипетських ієрогліфах, старих перських книгах та індійських ведах є описи хвороби, що нагадує туберкульоз. Найдревніший відомий нам опис (кінець V – початок IV ст. до н. е.) клінічних проявів і патогенезу цієї хвороби належить давньогрецькому лікарю Гіппократу, який описував туберкульоз легень як найпоширенішу хворобу того часу. У XV-XVII ст. туберкульоз набув значного поширення, особливо серед бідних прошарків населення, чому сприяла антисанітарія, скупченість людей, незадовільне харчування, часті війни та міграція, низький рівень медичної допомоги. В XVII ст. 20-30% усіх смертей припадало на туберкульоз, що перевищувало смертність під час епідемій холери, тифу та воєнних дій.
ХІХ ст. ознаменувалося значущими відкриттями на шляху до подолання туберкульозу. В 1882 р. німецький бактеріолог Роберт Кох вперше довів інфекційну природу туберкульозу, виділивши збудника в чистій культурі, який було названо на його честь – паличка Коха, а великий дослідник отримав Нобелівську премію. Альбер Кальметт вперше запропонував діагностичну реакцію на туберкулін, оскільки Р. Кох вважав його засобом для лікування. Дитячий лікар з Відня Ш. Пірке у 1907 р. запропонував шкірну пробу з туберкуліном для виявлення інфікованих людей. Він увів поняття «алергія» та став основоположником туберкулінодіагностики.
Протитуберкульозна вакцина була створена в 1919 р. французькими вченими А. Кальметтом і К. Гереном – звідси й її назва: Bacille Calmette – Guerin = BCG = БЦЖ. У 1921 р. вакцину БЦЖ вперше застосували у новонародженої дитини. У 1924 р. у Франції було вакциновано вже понад 300 новонароджених, матері яких хворіли на туберкульоз. Пізніше штам БЦЖ завозили у різні країни, готували вакцину, щеплювали дітей і підтверджували її ефективність.
У 1943 р. Зелман Ваксман і його співробітник Альберт Шац відкрили стрептоміцин – антибіотик з високою активністю проти M. tuberculosіs і порівняно низькою токсичністю. 20 листопада 1944 р. стрептоміцин був уперше застосований для лікування хворого на туберкульоз у критичному стані. Відкриття стрептоміцину стало початком антибактеріальної ери в лікуванні туберкульозу. З 1954 р. почали використовувати такі препарати, як ізоніазид і тібон, з 1967 р. – один із найефективніших протитуберкульозних засобів – рифампіцин [6].
Незважаючи на стрімкий розвиток у сфері фтизіатрії, з 90-х років XX ст. у світі спостерігається неухильне зростання захворюваності на туберкульоз. У 1993 р. ВООЗ оголосила туберкульоз «глобальною загрозою для здоров’я» і закликала докласти всіх зусиль, щоб зупинити поширення цієї небезпечної хвороби. Офіційно епідемію туберкульозу в Україні ВООЗ оголосила в 1995 р., оскільки кількість хворих перевищила 1% населення країни. Зростання реєстрованого показника захворюваності на туберкульоз почалося ще з 1991 р.; у 2000 р. він сягнув рівня 90,7 випадка на 100 тис. населення (зростання в 2,6 раза), свого «піку» захворюваність на туберкульоз досягла у нашій країні в 2005 р., коли показник збільшився втричі порівняно з доепідемічним періодом (майже до 100 випадків на 100 тис населення), а у 2011 р. показник захворюваності на туберкульоз становив 67,2 на 100 тис населення [3, 6]. На сучасному етапі Україна віднесена до групи країн з високим рівнем захворюваності на туберкульоз, і напружена епідеміологічна ситуація до сьогодні залишається невирішеною.
Говорячи про позалегеневі форми туберкульозного ураження, найважливіше місце за поширеністю та актуальністю посідає ураження кісток і суглобів. На даний час у країнах СНД у структурі захворюваності на позалегеневий туберкульоз кістково-суглобові ураження становлять від 20,8 до 48,6%, а частка вперше виявлених запущених і ускладнених форм кістково-суглобового специфічного процесу сягає 52,7-80,0% [1]. В Україні туберкульоз кісток та суглобів посідає друге місце (2,6%) поміж усіх клінічних форм цієї хвороби і перше місце (45,5%) – серед туберкульозу позалегеневих локалізацій. Із загальної структури захворюваності на туберкульоз: 56,6% становить туберкульоз органів дихання, 18,4% – туберкульоз кісток і суглобів, 9,6% – туберкульоз периферійних лімфатичних вузлів [6].
Туберкульозне ураження кісток і суглобів у дітей у зв’язку з почастішанням останніми роками випадків цього захворювання знову набуває актуальності. На жаль, виявлення позалегеневого туберкульозу, як правило, є складним завданням, оскільки клінічна картина характеризується значним поліморфізмом. Це вдається тільки після виключення всіх інших захворювань із такими самими ознаками. При специфічних артритах захворювання розвивається та прогресує поступово, на відміну від неспецифічного гнійного ураження суглоба, дитина продовжує користуватися кінцівкою, незважаючи на біль.
Клінічна картина
Клінічна картина туберкульозу опорно-рухового апарату виражається симптомами, які обумовлені локалізацією фокуса ураження та симптомами туберкульозної інтоксикації.
Розрізняють 3 фази розвитку туберкульозу кісток і суглобів:
1. Преартритична (преспондилітична), або фаза первинного навколосуглобового оститу. Специфічне туберкульозне запалення починається в метафізах і епіфізах довгих трубчастих кісток із порушенням функції суглоба й наявністю в ньому рідини (реактивний синовіт). Розвиваються туберкульозні грануляції, що замінюють у певній ділянці кісткову тканину. Процес поширюється до компактного шару кістки і спричиняє її руйнування (деструкцію). У цій стадії захворювання, яка іноді продовжується декілька тижнів або місяців, клінічна симптоматика маловиражена або відсутня. Хворого можуть турбувати постійний біль у суглобі, втомлюваність, напруження м’язів. Поряд із цим можливі нерізко виражені явища інтоксикації – загальна слабкість, пітливість, знижений апетит, періодично – субфебрильна температура тіла. При рентгенологічному дослідженні спостерігається вогнище деструкції у суглобовому кінці кістки, що утворює суглоб.
2. Артритична (спондилітична) фаза починається поширенням процесу на синовіальну оболонку і кісткові поверхні суглоба. У цій фазі крім загальних симптомів, які посилюються, чітко виражені місцеві (що залежать від локалізації туберкульозного процессу) – виникають припухлість і обмеження рухомості суглоба. Згодом, при ураженні хрящової поверхні, з’являється біль, напруження м’язів, почервоніння, значно зменшується обсяг рухів. Рентгенологічно можемо спостерігати поширення процесу на позасуглобову поверхню кістки з ураженням прилеглих тканин, виникненням натічних абсцесів і нориць, наявність пристінного вогнища деструкції, в тому числі з кортикальним секвестром, спостерігається виражений остеопороз, звуження суглобової щілини, нечіткість/нерівність контурів поверхні суглобів, глибока бічна деструкція із слабовираженою периостальною реакцією.
3. У постартритичній (постспондилітичній) фазі настає стабілізація процесу, симптомів інтоксикації немає, але залишаються деформації скелета, фіброзний, а згодом – кістковий анкілоз суглоба. Хронічний деструктивний артрит – тяжке ураження суглоба з субтотальним або тотальним руйнуванням поверхні суглоба, значною деформацією, контрактурою, що зумовлює неповноцінність кінцівки.
У зв’язку з некерованим стрімким ростом кількості людей, інфікованих мікобактеріями туберкульозу, дане захворювання є не лише медичною, а й соціальною проблемою сьогодення. Основними несприятливими факторами на шляху до своєчасного виявлення діагнозу кістково-суглобового туберкульозу є недостатній рівень знань і низька настороженість щодо туберкульозу в лікарів. Головними в ранній діагностиці кістково-суглобового туберкульозу є клінічні прояви, анамнез і правильне проведення клінічного обстеження хворого, які дають змогу своєчасно запідозрити специфічний запальний процес у кістці [3].
Клінічний випадок
Розглянемо клінічний випадок туберкульозу опорно-рухового апарату в дитячому віці з метою відображення актуальності своєчасної діагностики туберкульозу та складності диференційної діагностики суглобового синдрому.
Хлопчик С., 2 років, поступив у відділення молодшого дитинства ДУ «ІПАГ НАМНУ» з метою уточнення діагнозу та вибору тактики лікування зі скаргами на набряк і болісність лівого гомілковостопного суглоба, кульгавість.
Анамнез життя: хлопчик народився здоровим, шляхом кесаревого розтину, від І вагітності, І пологів, які перебігали без ускладнень, маса тіла при народженні – 3170 г, зріст – 52 см. Ріс та розвивався відповідно до віку. Профілактичні щеплення проведено всі згідно з віком, у тому числі БЦЖ у пологовому будинку.
З анамнезу відомо, що дитина захворіла 3 міс тому, коли мати після перенесенного дитиною ГРВЗ вперше відмітила в неї набряк лівого гомілковостопного суглоба та кульгання; також, зі слів матері, за декілька днів до появи набряку хлопчик травмував ногу. Через 2 тиж дитина була госпіталізована за місцем мешкання. Під час обстеження не виявлено змін у загальному аналізі крові, біохімічному дослідженні. Антинуклеарні антитіла (АНА) та скринінг захворювань сполучної тканини – негативні.
Встановлений діагноз: «реактивний артрит лівого гомілковостопного суглоба». Отримували лікування цефтриаксоном 10 днів, ібупрофеном, без суттєвого ефекту, у зв’язку з тривалістю синовіту понад 6 тиж, направлений на консультацію в ДУ «ІПАГ НАМНУ» для виключення ювенільного ідіопатичного артриту або призначення базисної хворобомодифікуючої терапії.
Під час госпіталізації стан дитини середньої тяжкості. Кульгає, на ліву ногу не стає. Температура тіла не підвищена. Шкірні покриви та видимі слизові оболонки бліді, помірно зволожені, на спині спостерігається 5-6 папул діаметром до 0,8 см. Лімфатичні вузли безболісні, збільшені передньошийні зліва (1×1 см), паховий зліва (1,5×1 см). Катаральних явищ немає. Видимі слизові оболонки чисті.
Перкуторний звук над легенями – ясний легеневий звук, аускультативно дихання везикулярне. Серцеві тони ритмічні, звучні. Частота серцевих скорочень (ЧСС) – 105 уд./хв. Живіт м’який, доступний глибокій пальпації, не болючий. Печінка виступає з-під правої реберної дуги на 0,5 см, селезінка не пальпується. Фізіологічні відправлення не порушені. М’язовий тонус збережений.
При огляді лівий гомілковостопний суглоб набряклий, шкіра над латеральною поверхнею суглоба ціанотична, пальпується еластичне утворення розміром до 2×1 см. Інші суглоби інтактні. Рухи в повному обсязі.
Під час госпіталізації дитина була всебічно обстежена.
Загальний аналіз крові: гемоглобін – 104 г/л, еритроцити – 4,0×1012/л, колірний показник – 0,8, лейкоцити – 6,7×109/л, еозинофіли – 12%, паличкоядерні нейтрофіли – 6%, сегментоядерні нейтрофіли – 39%, лімфоцити – 38%, моноцити – 5%, тромбоцити – 210×109/л, швидкість осідання еритроцитів (ШОЕ)– 3 мм/год.
Біохімічне дослідження крові: білірубін – 10,8 мкмоль/л, тимолова проба – 2,0 Од, лужна фосфатаза – 277 Од/л, аланінамінотрансфераза – 20 Од/л, аспартатамінотрансфераза – 37 Од/л, сечовина – 3,4 мкмоль/л, загальний білок – 61,6 г/л, С-реактивний білок (СРБ)– негативний.
Загальний аналіз сечі: без змін.
Імунологічні дослідження: АНА – негативні, РФ – негативний, HLA B27 – негативний.
РНГА з ієрсиніозним, псевдотуберкульозним діагностикумами – негативні. Реакція Райта – негативна.
Виявлені антигени аденовірусу, респіраторно-синцитіального вірусу методом флуоресцентної мікроскопії за COONS.
Бактеріологічне дослідження слизових оболонок ротоглотки: висіяні Staphylococcus еpidermidis – скудний ріст, Neisseria sicca – помірний ріст, Corynebacteria хerosis – скудний ріст.
ЕКГ: синусова аритмія, ЧСС – 126 уд./хв, нормальне положення електричної осі серця, помірні обмінні зміни в міокарді.
УЗД органів черевної порожнини: печінка збільшена в розмірах: передньозадній розмір правої частки – 86 мм, лівої частки – 37 мм, край печінки гострий, контури рівні, чіткі, ехогенність паренхіми не змінена, відмічається помірне стовщення стінок внутрішньопечінкових жовчних ходів і судин системи портальної вени. Портальна вена – без особливостей. Жовчний міхур овальної форми, не збільшений у розмірах, стінка не ущільнена, не потовщена, вміст анехогенний. Підшлункова залоза візуалізується частково, незначно збільшена в розмірах: головка – 14 мм, тіло – 10 мм, ехогенність тканини звичайна, структура однорідна з поодинокими лінійними гіперехогенними структурами. Селезінка збільшена у розмірах – 71×27 мм, структура без особливостей. Нирки розташовані типово, не збільшені, ехогенність паренхіми обох нирок не змінена, чашечколоханкова система без особливостей. Візуалізуються мезентеріальні лімфатичні вузли розміром до 11 мм, звичайної структури.
Копрограма: слабо позитивна реакція Грегерсена (у динаміці – негативна), крохмальні зерна у великій кількості.
Дитина консультована вузькими спеціалістами: оториноларингологом (патології не виявлено), офтальмологом (патології не виявлено).
УЗД гомілковостопних суглобів: контури кісток чіткі, рівні, не порушені. Суглобова порожнина зліва розширена до 11 мм, заповнена однорідним вмістом. Ознак пошкодження сухожилків, зв’язок не виявлено. Бурси не розширені. Плантарні фасції не потовщені. Зліва в ділянці латеральної кісточки візуалізується утворення 17,0×8,0 мм, неоднорідної структури, з чіткими контурами. При колірному доплерівському картуванні підсилення кровотоку в тканинах гомілковостопних суглобів не виявлено.
Висновок: ультразвукові ознаки ексудативного синовіту лівого гомілковостопного суглоба, кісти лівого гомілковостопного суглоба.
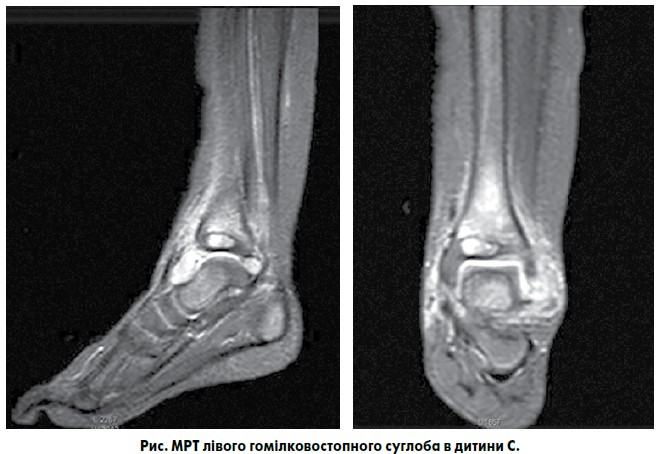 Оскільки в дитини мало місце моноартикулярне ураження, обов’язковим було проведення МРТ лівого гомілковостопного суглоба (рис.). Субхондрально, субкортикально, в епіфізі великогомілкової кістки, а також у таранній кістці (переважно в ділянці шийки, меншою мірою – у ділянці головки та тіла) візуалізуються чітко окреслені вогнища підвищення МР-сигналу на STIR, умовним розміром 12×13×6 мм та 23×16×13 мм відповідно, що оточені обідком склерозу (імовірніше, зумовлені осередками остеолітичної деструкції). По краніальній поверхні шийки таранної кістки та по вентральній поверхні епіфіза великогомілкової кістки визначаються локальні ділянки порушення цілісності кортикального шару діаметром приблизно 6 та 3 мм відповідно, що сполучають вищеописані вогнища остеолітичної деструкції з оточуючими м’якими тканинами та, можливо, з порожниною суглоба. В метадіафізі великогомілкової кістки визначається поширена ділянка трабекулярного набряку кісткового мозку. Визначається дифузний набряк параартикулярних м’яких тканин (більше в латеральних та вентральних відділах). У порожнині гомілковостопного суглоба візуалізується патологічна кількість рідини.
Оскільки в дитини мало місце моноартикулярне ураження, обов’язковим було проведення МРТ лівого гомілковостопного суглоба (рис.). Субхондрально, субкортикально, в епіфізі великогомілкової кістки, а також у таранній кістці (переважно в ділянці шийки, меншою мірою – у ділянці головки та тіла) візуалізуються чітко окреслені вогнища підвищення МР-сигналу на STIR, умовним розміром 12×13×6 мм та 23×16×13 мм відповідно, що оточені обідком склерозу (імовірніше, зумовлені осередками остеолітичної деструкції). По краніальній поверхні шийки таранної кістки та по вентральній поверхні епіфіза великогомілкової кістки визначаються локальні ділянки порушення цілісності кортикального шару діаметром приблизно 6 та 3 мм відповідно, що сполучають вищеописані вогнища остеолітичної деструкції з оточуючими м’якими тканинами та, можливо, з порожниною суглоба. В метадіафізі великогомілкової кістки визначається поширена ділянка трабекулярного набряку кісткового мозку. Визначається дифузний набряк параартикулярних м’яких тканин (більше в латеральних та вентральних відділах). У порожнині гомілковостопного суглоба візуалізується патологічна кількість рідини.
Суглобовий хрящ суміжних суглобових поверхонь гомілковостопного суглоба візуалізується не чітко. П’ятково-малогомілкова зв’язка, передня та задня таранно-малогомілкові зв’язки, міжгомілкові зв’язки візуалізуються в типовому місці, хід волокон зв’язок не порушений. Дельтоподібна зв’язка візуалізується не чітко. Видимі відрізки сухожилків м’язів гомілки нормальні за шириною, направленням і характеристиками МР-сигналу. Ахіллів сухожилок має нормальні розміри, направлення та характеристики МР-сигналу.
Висновок: МРТ-картина може відповідати остеомієліту (імовірно, підгостра або хронічна стадія) великогомілкової та таранної кістки; синовіту гомілковостопного суглоба.
Для виключення остеомієліту дитина консультована гнійним хірургом НДСЛ «Охматдит»: остеомієліт виключений на підставі поступового початку хвороби, відсутності тяжкого стану дитини та інтоксикаційного синдрому, відсутності гіпертермії та виражених лабораторних ознак запалення (нормальні ШОЕ, СРБ, відсутність лейкоцитозу), відсутності патогномонічних для остеомієліту змін (гіперемії та гіпертермії над ураженим місцем, наявності лише незначного набряку). Проведення діагностичної пункції кістки визнане недоцільним.
Для виключення новоутворення пацієнт оглянутий дитячим онкологом та проведене референтне консультування МРТ. Злоякісні новоутворення кісток виключені, вирішено, що описані зміни лівого гомілковостопного суглоба (виражене розростання синовіальної тканини з поширенням на кістки з їх контактною деструкцією) можуть спостерігатися при синовіомі. У разі виключення інших причин гіперплазії синовіальної оболонки рекомендована морфологічна верифікація процесу.
Незважаючи на тривалість синовіту, на підставі відсутності характерних локальних проявів із прогресією суглобового синдрому та лабораторних ознак активності запального процесу, негативних маркерів ювенільних артритів, виявлених ранніх деструктивних змін кісток, що переважали над змінами суглоба, ювенільний ідіопатичний артрит у дитини можна було виключити.
На основі детального аналізу клінічних проявів (відсутність температурної реакції, ціанотичність шкіри над ураженим суглобом, відсутність локальної гіпертермії, наявність пальпованого утворення, відсутність ефекту від призначення нестероїдних протизапальних препаратів, відсутність підвищення ШОЕ, СРБ, лейкоцитозу), зафіксованих на МРТ деструктивних змін кістки та проведених обстежень (виявлення на МРТ підозрілих на холодний натічний абсцес змін) було припущено туберкульозне ураження опорно-рухового апарату.
Дитина була проконсультована ортопедом Київської міської дитячої клінічної туберкульозної лікарні.
Заключення: «Вперше діагностований туберкульоз (08.11.2017) дистального епіфіза лівої великогомілкової кістки, таранної кістки лівої стопи; з деструкцією; не підтверджений бактеріологічно; мазок не досліджували; культуральне дослідження не провели; не підтверджений гістологічно; резистентність до препаратів І ряду не досліджували. Категорія 1. Когорта 4 (2017)».
Призначене лікування: за схемою 5HREZ (ізоніазид, рифампіцин, етамбутол, піразинамід), фіксація лівого гомілковостопного суглоба, рентгенологічний контроль через 2 міс після проведеного лікування з наступним вирішенням необхідності оперативного втручання. Рекомендоване проведення реакції Манту через 3 міс після початку лікування. Дитина виписана під спостереження та лікування фтизіатра за місцем проживання.
При повторному дослідженні МРТ лівого гомілковостопного суглоба через 3 міс: на серії нативних МР-сканів лівого гомілковостопного суглоба дистальні відділи велико- та малогомілкової кісток звичайної форми та розмірів. Медіальна й латеральна кісточки типової конфігурації. У передніх відділах метафіза великогомілкової кістки латерально візуалізується неправильної форми осередок патологічно зміненого МР-сигналу (гіперінтенсивний на Т2-33, у режимах IR, Fat Sat, різко гіпоінтенсивний на Т1-33) з умовними розмірами до 15,0×11,0×12,0 мм. Вогнище з нерівними, у багатьох місцях нечітко вираженими гіпоінтенсивними контурами. По передній поверхні кістки візуалізується поширена ділянка подібних змін з умовними розмірами до 17,0×5,0×14,0 мм (зона періостальних змін). У зовнішніх сегментах епіфіза визначається неправильно овальної форми осередок із подібними до вищеописаних патологічними змінами розмірами до 9,0×4,5×7,0 мм. У передніх відділах даної ділянки визначаються поодинокі дрібні (1-2 мм) фокуси порушення цілісності кортикального шару кістки.
По передній поверхні шийки таранної кістки візуалізується ділянка деструкції кортикального шару розміром до 10,0×7,0 мм (умовно). Параперіостально визначається осередок зміненого МР-сигналу (гіперінтенсивний на Т2-33, IR, Fat Sat, гіпоінтенсивний на Т1-33) негомогенної структури, з умовними розмірами до 16,0×12,0×19,0 мм. Суміжні ділянки кістки з поширеним набряком, дрібними фокусами кістоподібної дегенерації.
Порожнина гомілковостопного суглоба виражено розширена, містить негомогенний (з гіпоінтенсивним детритом) випіт. Суглобовий хрящ визначається фрагментарно, стоншений, контури нерівні, нечіткі. Ширина дистального міжгомілкового синдесмозу в середніх сегментах – 2,0-3,8 мм, МР-сигнал гіперінтенсивний (Т2-33, IR, Fat Sat).
Форма, хід і товщина латеральних зв’язок звичайні, цілісність не порушена, МР-сигнал типовий. Дельтоподібна зв’язка звичайної конфігурації, без ознак ушкодження, без патологічних змін сигнальних характеристик. Хід і безперервність міжкісткових зв’язок не порушені. Таранно-п’ятковий та таранно-човникоподібний суглоби звичайної форми, ширина суглобових щілин не змінена.
Ахіллів сухожилок не ушкоджений, МР-сигнал типовий. Сухожилки м’язів-згиначів пальців і заднього великогомілкового м’яза звичайної форми, товщини та інтенсивності МР-сигналу, контури рівні, чіткі. Підошовний апоневроз і п’ятково-човникоподібна зв’язка – без патології. Тарзальний канал не змінений. Судини та нерви – без особливостей.
Висновок: МР-ознаки специфічного (враховуючи анамнез – туберкульозного) остеомієліту великогомілкової та таранної кістки з деструкцією кортикального шару, поширеною періостальною реакцією. Синовіт гомілковостопного суглоба.
Реакція Манту через 3 міс була негативна, що могло свідчити про анергію.
Оскільки туберкульоз є опортуністичною інфекцією, що притаманна імунодефіцитним станам, і розвиток його спостерігався у дитини в молодшому віці за відсутності явного контакту з хворим на туберкульоз, проведене імунологічне дослідження: ІgА – 0,96 г/л, IgМ – 0,62 г/л, IgG – 8,15 г/л, IgЕ – 30,43 МО/мл, комплемент (С3-компонент) – 1 г/л, комплемент (С4-2 компонент) – 0,19. Субпопуляції лімфоцитів: Т-лімфоцити (CD3+, CD19+) – 65,2%, Т-хелпери/Т-індуктори (CD4+, CD8+) – 36,9%, T-супресори/Т-цитотоксичні клітини (CD4-, CD8+) – 24,3%, імунорегуляторний індекс (СD4+, CD8-/CD4-, СВ8+) – 1,5, цитотоксичні клітини (CD3+, CD56+) – 0,8%, NK-клітини (CD3-, CD56+) – 3,8%, В-лімфоцити (CD3-, CD19+) – 28,4%, моноцити/макрофаги (CD14) – 7,7%, загальний лейкоцитарний антиген (СD45) – 99,4%. Фагоцитарна активність нейтрофілів (НСТ-тест): елементарна – 84, індукована – 161, фагоцитарний індекс – 1,9; проліферативна активність лімфоцитів – 1,31; циркулюючі імунні комплекси (великі) – 8, циркулюючі імунні комплекси (середні) – 71, циркулюючі імунні комплекси (дрібні) – 171.
Дитина консультована імунологом, на момент обстеження даних за імунодефіцит не виявлено.
Слід зазначити, що в діагностиці кістково-суглобового туберкульозу головними залишаються клінічні прояви. Використання сучасних методів інструментальної діагностики дає змогу досить рано виявити деструктивні зміни кісток і прискорити призначення специфічного лікування. Проте, незважаючи на удавану більшістю лікарів рідкісність туберкульозу сьогодні, він може зустрітися у рутинній практиці педіатра. Тому кожен випадок суглобового синдрому в пацієнтів дитячого віку потребує ретельного підходу до діагностики для своєчасного та правильного встановлення діагнозу й уникнення необґрунтованого призначення цитотоксичних засобів.
Література
1. Голка Г. Г., Істомін А. Г., Голка Т. Г. та ін. Діагностика кістково-суглобового туберкульозу на сучасному етапі розвитку медицини (огляд літератури). Травма. – 2013. – Т. 14. – № 1. Режим доступу: http://www.mifua.com/archive/article/35452.
2. Данилов О.А., Рибальченко В.Ф., Акмоллаєв Д.С. та ін. Суглобовий синдром у дітей із хірургічною і соматичною патологіями. Хірургія дитячого віку. – 2012. – № 3. С. 62-75. Режим доступу: file:///C:/Users/%D0%A2%D0%B0%D0%BD%D1%8F/Downloads/Khdv_2012_3_13.pdf.
3. Савула М. М. Навчальний посібник з туберкульозу: навч. посіб. – Тернопіль: Укрмедкнига, 2002. – 168 с.
4. Скачко Б.Г. Тубекульоз. Профілактика. Лікування. Реабілітація. – К.: ВСВ Медицина, 2006. – 120 с. (Серія «Шлях до здоров’я»).
5. Туберкульоз в Україні: аналітично-статистичний довідник. Авт. кол. Н.М. Нізова, О.В. Павлова, А.М. Щербінська, О.М. Стельмах / Відп. ред. Н.М. Нізова, М.В. Голубчіков. – К.: ДЗ Центр медичної статистики МОЗ України, 2015. – 31 с.
6. Фещенко Ю.І., Мельник В.М. Історія вчення про туберкульоз: науково-практичне видання. Нац. ін-т фтизіатрії і пульмонології ім. Ф.Г. Яновського. – Київ: Ліра-К, 2016. – 144 с.
Клінічна імунологія. Алергологія.
Інфектологія, 2018, №5
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 4 (34), грудень 2018 р.
СТАТТІ ЗА ТЕМОЮ Хірургія, ортопедія та анестезіологія
Дисфагія є поширеним явищем у пацієнтів відділення інтенсивної терапії (ВІТ), але вона часто залишається недостатньо розпізнаною та неконтрольованою, незважаючи на те що пов’язана з небезпечними для життя ускладненнями, тривалим перебуванням у ВІТ та госпіталізацією. Запропонований у статті експертний висновок щодо діагностики й лікування дисфагії розроблений на основі доказових клінічних рекомендацій та думок лікарів-практиків. Автори рекомендують прийняти ці клінічні алгоритми для надання стандартизованої та високоякісної допомоги, яка передбачає своєчасний систематичний скринінг, оцінку та лікування дисфагії в екстубованих пацієнтів і пацієнтів із трахеостомою у ВІТ. ...
Больовий синдром при хронічних ранах є рутинним явищем хірургічної практики. Рана вважається такою, що тривало не загоюється, якщо, незважаючи на відповідну терапію та достатній термін лікування (4-6 міс), відсутні або практично відсутні ознаки загоєння. Неопіоїдні та опіоїдні анальгетики є основними препаратами, що застосовуються для лікування больового синдрому при ранах. На науково-практичній конференції «Міждисциплінарний підхід у лікуванні коморбідних хірургічних пацієнтів», що відбулася наприкінці 2023 року, тему менеджменту хронічної ранової хвороби представив у доповіді «Контроль болю в хірургії ран та трофічних дефектів м’яких тканин різної етіології» завідувач кафедри хірургії та судинної хірургії Національного університету охорони здоров’я України ім. П.Л. Шупика (м. Київ), доктор медичних наук, професор Сергій Іванович Саволюк. Ключові слова: ранова хвороба, трофічна виразка, ВАК-терапія, больовий синдром, нестероїдні протизапальні препарати, Дексалгін®....
Актуальність проблеми переломів на сьогодні не залишає сумнівів, зокрема в контексті старіння населення та поширеності остеопорозу. Кальцій та вітамін D, виконуючи ключову роль у формуванні та підтриманні щільності кісткової тканини, є необхідними елементами для успішної профілактики переломів, особливо у вразливих груп населення. Також важливим є достатній рівень кальцію та вітаміну D в організмі для оптимального зрощення переломів і посттравматичної зміни кісток. У цьому контексті велике значення має вибір конкретного комплексу Са + D із позицій ефективності, безпеки та високого комплаєнсу. Ключові слова: остеопороз, крихкість кісток, кальцій, вітамін D, профілактика переломів. ...
З установленням центральних венозних катетерів (ЦВК) пов’язані різноманітні ускладнення, включаючи ті, що зумовлені безпосередньо введенням і/або доступом, через який уводиться катетер, а також віддалені (>1 тижня) ускладнення, такі як дисфункція катетера, стеноз або тромбоз центральної вени та розвиток інфекції. Кількість і тяжкість ускладнень зростають зі збільшенням розміру катетера, кількості використовуваних катетерів та часу їх перебування в організмі. У статті наведено огляд сучасних даних щодо ускладнень, пов’язаних із ЦВК, а також стратегії їх профілактики та лікування. Ключові слова: центральний венозний катетер, ускладнення, пункція артерії, пневмоторакс, тромбоз центральної вени, інфекції кровотоку, дисфункція катетера. ...




