Глікований гемоглобін, маса тіла й артеріальний тиск у пацієнтів із ЦД 2 типу при лікуванні дапагліфлозином в умовах первинної медичної допомоги: ретроспективне дослідження
Дапагліфлозин – селективний інгібітор натрієзалежного котранспортера глюкози 2 типу – знижує реабсорбцію глюкози в нирках, викликаючи глюкозурію, покращує контроль рівня глікемії, стимулює зниження маси тіла й артеріального тиску (АТ) [1].
Плацебо-контрольовані рандомізовані клінічні дослідження (РКД) і порівняльні дослідження показали, що дапагліфлозин є ефективним як для пацієнтів із цукровим діабетом (ЦД) 2 типу, що раніше не лікувалися [2, 3], так і в ролі додаткового препарату для хворих із недостатнім глікемічним контролем на тлі прийому метформіну [1, 4-6], ситагліптину (з метформіном або без нього) [7], похідних сульфонілсечовини (з метформіном або без нього) [8, 9] та інсуліну [10]. Дапагліфлозин виявляє аналогічну ефективність при застосуванні у складі подвійної терапії з метформіном або інсуліном та у складі потрійної терапії разом з іншими пероральними цукрознижуючими препаратами (ПЦЗП) [1, 4-8, 10, 11].
Проте клінічні випробування не завжди є репрезентативними стосовно пацієнтів, які лікуються в умовах рутинної клінічної практики. Наприклад, близько 39% хворих на ЦД 2 типу лише через вік не можуть брати участь у дослідженнях із суворими критеріями відбору [12]. Результати застосування препаратів у більш широкій популяції дають змогу оцінити обсерваційні дослідження.
Метою цього обсерваційного дослідження була характеристика особливостей пацієнтів із ЦД 2 типу, що лікуються на первинній ланці медичної допомоги у Великій Британії, яким уперше було призначено дапагліфлозин (10 мг). У ході дослідження проводили кількісну оцінку змін глікованого гемоглобіну (HbA1с), маси тіла й АТ учасників після початку лікування дапагліфлозином. Окрім того, було проведено огляд інформації стосовно причин доповнення інсуліну дапагліфлозином і змін дози інсуліну при такому доповненні.
Методи
Дані пацієнтів для цього ретроспективного обсерваційного дослідження були отримані з бази даних Clinical Practice Research Datalink (CPRD), що охоплює медичні картки понад 12 млн пацієнтів з усієї Великої Британії [13]. Критеріями включення в дослідження були перше призначення дапагліфлозину в період із листопада 2012 р. по вересень 2014 р.; наявність ЦД 2 типу, підтверджена відповідним кодом; реєстрація в медичному закладі впродовж щонайменше 6 міс до початку прийому дапагліфлозину; перебування на обліку протягом щонайменше 3 міс після початку лікування. Для виявлення причин призначення дапагліфлозину та супутніх змін доз інсуліну застосовувався спеціальний опитувальник.
Отримані дані були проаналізовані за допомогою статистичних методів програмного забезпечення SAS 9.2 (США) та згруповані відповідно до часового проміжку з моменту початку прийому дапагліфлозину (14-90, 91-180, >180 днів). Дані представлені як середнє значення ± стандартне відхилення чи медіана (квартилі) та 95% довірчі інтервали (ДІ). Також були застосовані методи логістичної регресії з визначенням відношення шансів.
Результати
У дослідження було включено 1732 пацієнти (57,9% чоловіків та 42,1% жінок). Середній вік учасників становив 57,5±10,5 року. Вихідний середній рівень HbA1с дорівнював 80,1±17,9 ммоль/моль (9,5%), середня вага – 103,1±22,9 кг. Час від моменту встановлення діагнозу ЦД 2 типу в середньому становив 9,5±6,0 року. У 36,9% пацієнтів була виявлена ретинопатія, у 20,4% – нейропатія, у 9,8% – нефропатія.
Лікування дапагліфлозином
Упродовж перших 3 міс після початку лікування дапагліфлозин частіше за все застосовували як компонент потрійної терапії разом з іншими ПЦЗП (у 27,7% пацієнтів), подвійної терапії з метформіном (25,1%) або як доповнення до інсулінотерапії (19,2%). Протягом 3 міс до призначення дапагліфлозину застосовувався широкий спектр інших ПЦЗП. Зокрема, у хворих, які на момент обстеження підлягали потрійній терапії, найпоширенішими варіантами попереднього лікування були метформін + інгібітор дипептидилпептидази‑4 (ДПП‑4) (21,5%); метформін + препарат сульфонілсечовини (19,8%); метформін, препарат сульфонілсечовини та інгібітор ДПП‑4 (20,6%). Хворі, що на час проведення дослідження підлягали подвійній терапії, раніше приймали метформін у вигляді монотерапії (43,9%), метформін + інгібітор ДПП‑4 (19,8%), метформін + препарат сульфонілсечовини (11,7%). Більшість пацієнтів приймали по 10 мг дапагліфлозину (86,1%), решта – по 5 мг. Середня тривалість лікування на момент проведення дослідження становила 10,8 міс (329 днів, 95% ДІ 302,0-361,0).
Причини для доповнення інсуліну дапагліфлозином
217 пацієнтів отримували дапагліфлозин як доповнення до інсулінотерапії. Відповідно до результатів анкет-опитувальників лікарів загальної практики, для більшості інсулінозалежних пацієнтів (93,1%) причиною призначення дапагліфлозину був незадовільний контроль глікемії. Найчастішим підґрунтям для вибору дапагліфлозину замість інтенсифікації інсулінотерапії було уникнення збільшення маси тіла та інсулінорезистентності, рідше – вибір пацієнта, ризик розвитку гіпоглікемії, точка зору інших клініцистів.
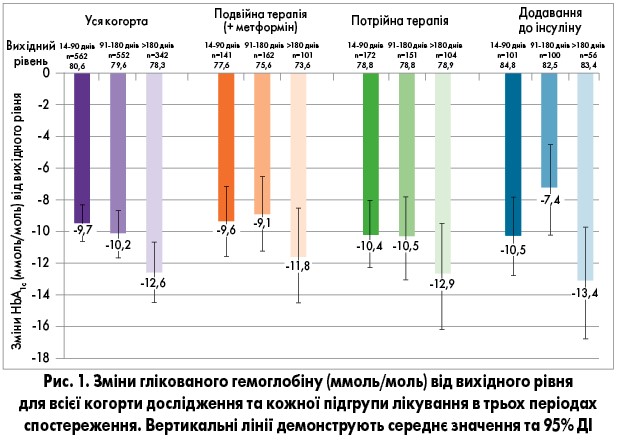
Зміна рівня HbA1с під дією дапагліфлозину
Середній показник HbA1с учасників дослідження знизився на 9,7 ммоль/моль (95% ДІ 8,5-10,9) через 14-90 днів після початку прийому препарату; на 10,2 ммоль/моль (95% ДІ 8,9-11,5) через 91-180 днів; на 12,6 ммоль/моль (95% ДІ 11,0-14,3) після 180 днів терапії: 0,89% (95% ДІ 0,78-0,99); 0,93% (95% ДІ 0,81-1,05); 1,16% (95% ДІ 1,01-1,31) відповідно (рис. 1). Тенденція до виразнішого зниження рівня HbA1c у міру продовження терміну лікування спостерігалася в більшості підгруп пацієнтів. У хворих верхнього тертиля за вихідним рівнем HbA1c (≥85 ммоль/моль) через 14-90 днів лікування рівень HbA1c знизився виразніше, ніж у пацієнтів нижнього тертиля (вихідний рівень ≤70 ммоль/моль): -17,7 ммоль/моль (95% ДІ від -20,1 до -15,4); -1,62% (95% ДІ від -1,84 до -1,41) та -2,6 ммоль/моль (95% ДІ від -8,8 до -1,3); -0,24% (95% ДІ від -0,35 до -0,12) відповідно.
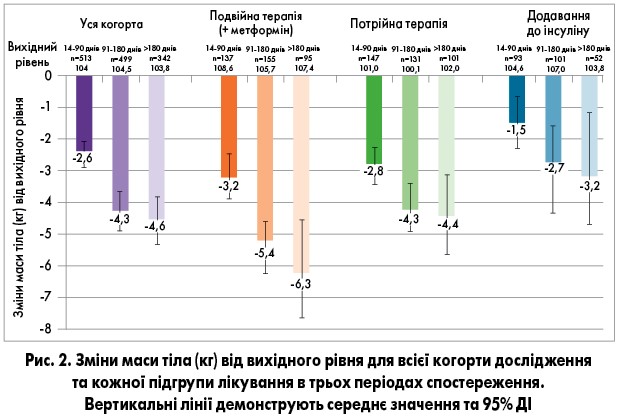
Зміна маси тіла під дією дапагліфлозину
Середнє зменшення маси тіла становило 2,6 кг (95% ДІ 2,3-2,9) через 14-90 днів після початку прийому дапагліфлозину, 4,3 кг (95% ДІ 3,8-4,7) через 91-180 днів та 4,6 кг (95% ДІ 4,0-5,2) після 180 днів терапії (рис. 2). Отже, збільшення тривалості лікування супроводжувалося виразнішим зменшенням маси тіла.
Зміна дози інсуліну після прийому дапагліфлозину
Змін дози інсуліну не було зареєстровано у 33,3% пацієнтів, 17,6% потребували її збільшення, а 49,1% – зменшення. У хворих, які отримували лише інсулін пролонгованої дії, середня доза інсуліну знизилася на 8,3 одиниці (95% ДІ 1,8-14,8), а в пацієнтів групи інсуліну короткотривалої та пролонгованої дії – на 17,8 одиниці (95% ДІ 8,4-27,2).
Зміна АТ після прийому дапагліфлозину
Виміри в період 14-90 днів після початку прийому дапагліфлозину показали, що рівні систолічного та діастолічного АТ учасників знизилися відносно початкових на 4,5 (95% ДІ 3,2-5,8) та 2,0 (95% ДІ 1,2-2,9) мм рт. ст. відповідно. Аналогічне зниження АТ спостерігалося через 91-180 днів та в період після 180 днів терапії в усіх підгрупах лікування.
Обговорення
У дослідженні взяли участь пацієнти, відповідні за віком і тривалістю ЦД учасникам аналогічних РКД, але з гіршим вихідним рівнем глікемічного контролю та більшою масою тіла. Зниження рівня HbA1с на 9,7-12,6 ммоль/моль (0,89-1,16%), маси тіла на 2,6-4,6 кг та АТ на 1,6-5,5/0,3-3,4 мм рт. ст., отримане під дією дапагліфлозину в цьому дослідженні, відповідає результатам клінічних випробувань препарату [1, 4-8, 10, 11].
Значне зменшення концентрації HbA1c в цьому обсерваційному дослідженні можна частково пояснити високим вихідним рівнем показника. Подібний феномен спостерігається в більшості випробувань цукрознижуючих препаратів [1, 3, 9, 14]. Причинами цього можуть бути, зокрема, більш виразна глюкозурія за умови вищого рівня глюкози в крові та певні статистичні ефекти.
Тенденція до зниження HbA1c пропорційно тривалості лікування також узгоджується з даними довготривалих РКД [5]. Однак регресійний аналіз демонструє, що в пацієнтів із нижчими вихідними значеннями HbA1c ймовірність досягнення цільових показників є більшою, ніж у хворих із високими стартовими показниками.
Регресійний аналіз показав, що для досягнення цільового рівня HbA1c ≤58,5 ммоль/моль (7,5%) слід лікуватися дапагліфлозином упродовж ≥181 дня. Проте цей результат може відображати те, що в пацієнтів із хорошою відповіддю на терапію спостерігається краща прихильність до лікування.
У хворих старечого віку й осіб із дуже тривалим ЦД досягнення хорошої терапевтичної відповіді за показником HbA1c є менш імовірним, що може бути пов’язано з погіршенням функції нирок.
У попередніх РКД у пацієнтів, які впродовж 24 тиж отримували дапагліфлозин (10 мг) як додатковий препарат до стартової терапії метформіном (іноді в сполученні з похідними сульфонілсечовини чи інсуліном), відзначалося значне зниження маси тіла: на 1,5-2,1 кг (з відрахуванням ефекту плацебо) [1, 9, 11]. У триваліших випробуваннях через 24 тиж фіксувалася стабілізація маси тіла [4, 11].
Дослідження виявило зниження маси тіла на 5,4 кг (у разі додавання дапагліфлозину до метформіну), на 4,3 кг (до потрійної терапії) та на 2,7 кг (до інсуліну) через 3-6 міс і ще виразніше зниження ваги в разі тривалості лікування понад 6 міс (на 6,3; 4,4 та 3,2 кг відповідно). Цей порівняно добрий результат пов’язаний із відносно високими вихідними значеннями індексу маси тіла (ІМТ) у цьому дослідженні. Подібний феномен було описано McGovern і співавт., які показали, що вищі вихідні показники ІМТ супроводжуються більшою втратою ваги [15]. У цьому дослідженні зниження ІМТ на ≥3 та ≥5% асоціювалося з лікуванням дапагліфлозином упродовж >91 дня та з подвійною терапією дапагліфлозином і метформіном.
Гіпертонічна хвороба, котра є звичайним явищем у пацієнтів із ЦД 2 типу, суттєво підвищує ризик розвитку мікро- та макросудинних ускладнень [16]. Асоційоване з дапагліфлозином зниження АТ у цьому дослідженні було практично однаковим у всіх підгрупах і узгоджувалося з результатами інших випробувань. Наприклад, Weber і співавт. встановили, що прийом дапагліфлозину супроводжувався істотним зниженням систолічного АТ у порівнянні з плацебо (скориговане середнє зменшення становило -11,90 та -7,62 мм рт. ст. від вихідного рівня відповідно) [16]. У популяції дослідження спостерігалося менш виражене зниження АТ, що, ймовірно, пояснюється наявністю гіпертонічної хвороби лише в 58% пацієнтів.
Медіана тривалості лікування в цьому дослідженні становила 10,8 міс, що загалом узгоджується із задовільною переносимістю лікарського засобу. Отримані результати підтверджують, що підґрунтям для призначення дапагліфлозину пацієнтам на інсулінотерапії є не лише незадовільний глікемічний контроль, а й формування інсулінорезистентності, запобігання зростанню маси тіла та гіпоглікемії.
Це дослідження мало кілька обмежень, які значною мірою відображають джерело проаналізованої інформації, наприклад відсутність можливості контролю прихильності до лікування; ймовірність неточностей стосовно дати першого призначення дапагліфлозину (оскільки дані проаналізованої бази не охоплюють препарати, призначені на вторинній ланці медичної допомоги); помилки та неточності в даних анкет-опитувальників. Однак отримані результати узгоджуються із закономірностями, виявленими в ході клінічних спостережень III фази. Цей аналіз переважно характеризував перший рік лікування дапагліфлозином.
У РКД частота гіпоглікемії за умови додавання дапагліфлозину до метформіну чи призначення його в режимі монотерапії була подібна до такої у групі плацебо [1]. Через більш ніж 2 роки лікування також не виявлялося відмінностей за ризиком розвитку гіпоглікемії при застосуванні дапагліфлозину в комбінації з інсуліном [19].
Висновок
Дослідження за участю пацієнтів, яким призначали дапагліфлозин на первинній ланці медичної допомоги у Великій Британії, показало, що після прийому дапагліфлозину (10 мг) знижувалися показники HbA1с, маси тіла й АТ. Отримані результати узгоджуються з даними програми клінічних досліджень дапагліфлозину.
Список літератури знаходиться в редакції.
Стаття друкується в скороченні.
Wilding J., et al. Glycated Hemoglobin, Body Weight and Blood Pressure in Type 2 Diabetes Patients Initiating Dapagliflozin Treatment in Primary Care: A Retrospective Study.
Diabetes Therapy. 2016; 7 (4): 695-711. DOI: 10.1007/s13300-016-0193-8.
Переклала з англ. Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 5 (450), березень 2019 р.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....