Карбапенеми і карбапенем-резистентна інфекція: що після карбапенемів?
 Карбапенеми відіграють надзвичайно важливу роль у сучасному арсеналі антибіотиків. Із багатьох сотень різних бета-лактамів карбапенеми мають найширший спектр активності та потужності стосовно грампозитивних і грамнегативних бактерій. У результаті вони часто використовуються як препарати останньої лінії («антибіотики останньої надії»), особливо в пацієнтів із надважкими формами інфекції або за підозри на резистентну флору [7, 28, 30]. K. Bush і співавт. (2016) зазначили, що впродовж 10 років у 65% випадків лікування інфекції застосовувалися бета-лактамні антибіотики, в тому числі в 11,2% – карбапенеми. Частота призначення останніх у США збільшилася за 10 років на 86% [6].
Карбапенеми відіграють надзвичайно важливу роль у сучасному арсеналі антибіотиків. Із багатьох сотень різних бета-лактамів карбапенеми мають найширший спектр активності та потужності стосовно грампозитивних і грамнегативних бактерій. У результаті вони часто використовуються як препарати останньої лінії («антибіотики останньої надії»), особливо в пацієнтів із надважкими формами інфекції або за підозри на резистентну флору [7, 28, 30]. K. Bush і співавт. (2016) зазначили, що впродовж 10 років у 65% випадків лікування інфекції застосовувалися бета-лактамні антибіотики, в тому числі в 11,2% – карбапенеми. Частота призначення останніх у США збільшилася за 10 років на 86% [6].
На жаль, останніми роками поява патогенних мультирезистентних мікроорганізмів стала серйозною загрозою для всього класу карбапенемів. У низці нещодавніх досліджень доведено, що стійкість до карбапенему постійно зростає у всьому світі [1, 3, 8, 16, 18, 24, 29]. Незважаючи на загрозливу тенденцію, наше розуміння того, як найкраще використовувати ці сполуки, нині переосмислюється, особливо щодо інгібування лактамаз. У цьому контексті медичною спільнотою розглядається можливість застосування нових схем і режимів впровадження в практику нових захищених карбапенемів [7, 21, 28, 29].
У глобальному масштабі спостерігається постійне збільшення частоти антибіотикорезистентних грамнегативних інфекцій, у тому числі продуцентів карбапенемаз. Карбапенемази включають різні бета-лактамази, які можуть гідролізувати карбапенеми, а також пеніциліни, з варіабельним гідролізом цефалоспоринів та азтреонаму. Зазвичай активність цих ферментів не пригнічується традиційними інгібіторами бета-лактамаз (клавулановою кислотою, тазобактамом і сульбактамом) [23].
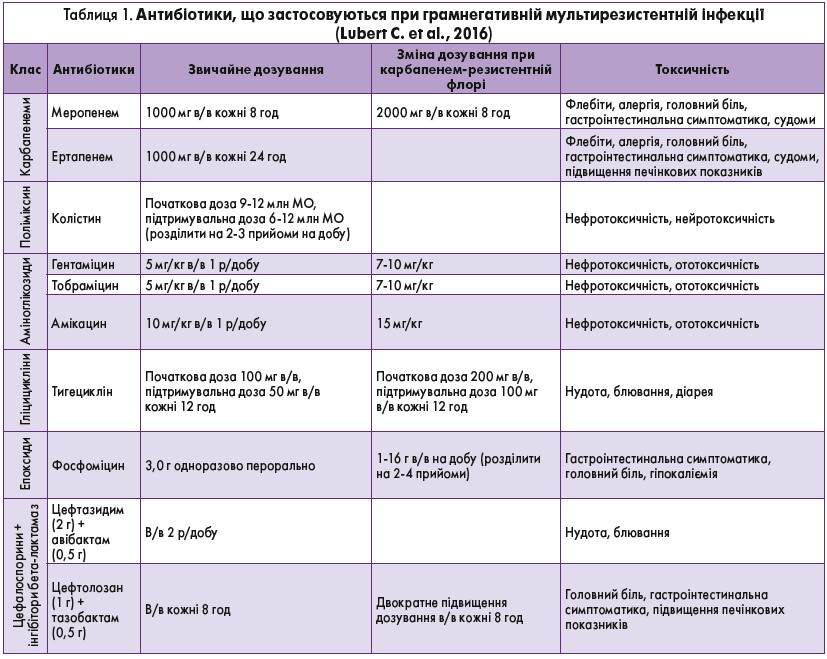
Лише декілька антимікробних агентів безпечні та ефективні при лікуванні цих інфекцій, розроблення та впровадження в практику нових, більш потужних агентів не встигає за швидкістю виникнення і поширення резистентності. Багатопрофільні резистентні фенотипи, стійкі до дії цефалоспоринів, аміноглікозидів і фторхінолонів, характерні для більшості карбапенем-стійких ізолятів. Тому клініцисти стикаються зі складними рішеннями щодо оптимізації терапії таких пацієнтів [19]. У таблиці 1 наведено основні антибіотики, що застосовуються при мультирезистентній інфекції.
Наприкінці 1960-х рр., коли з’явилися штами, які продукують бета-лактамази, що призвело до втрати ефективності пеніциліну, розпочався серйозний активний пошук сполук – інгібіторів бета-лактамаз. Нарешті наприкінці 1970-х рр. було винайдено перші інгібітори лактамаз, такі як оліванова кислота, яка продукується грампозитивною бактерією Streptomyces clavuligerus. Через хімічну нестабільність і погане проникнення в клітину бактерії ця сполука не мала перспективи застосування в клінічній практиці. Незабаром після цього були виявлені два нові інгібітори лактамази: клавуланова кислота з бактерій S. clavuligerus, перший клінічно активний інгібітор бета-лактамаз, і тієнаміцин з бактерій S. cattleya. Тієнаміцин був першим карбапенемом і в кінцевому підсумку став базисною сполукою для всіх інших карбапенемів. З часом у медичну практику впроваджено карбапенеми, які включали агенти проти синьогнійної палички, метицилінрезистентного стафілокока (MRSA) (наприклад, катіонні та дитіокарбамат-карбапенеми), карбапенеми для перорального застосування, тринім-карбапенеми, подвійні хінолоніл-карбапенеми та ін. [7].
Унаслідок значної варіабельності карбапеназорезистентні грамнегативні бактерії (КРГНБ) асоціюються з незадовільними результатами лікування, в тому числі зі збільшенням показників смертності, повторних госпіталізації та вартості лікування. Смертність від інвазивних інфекцій, спричинених КРГНБ, становить від 26 до 44%. Варіанти лікування КРГНБ обмежені, оскільки резистентність до різних класів антимікробних препаратів пов’язана з різними механізмами резистентності, включно з ефлюксними насосами, ферментативною деградацією, мутаціями поринів та зміною мішеней, які зазвичай наявні на додаток до дії карбапенемаз. Як наслідок, відсутній очікуваний ефект препаратів першого ряду, і терапевтичними варіантами залишаються лише старі токсичні речовини, такі як поліміксини й аміноглікозиди [23].
R.H. Rida і співавт. (2018) провели дослідження з виявлення резистентних до карбапенему штамів серед 210 клінічних ізолятів та грамнегативних бактерій (ГНБ), виділених із поверхонь середовища медичних закладів (150 ізолятів) і повітря (110 ізолятів). Загальна частка випадків резистентності КРГНБ становила 12,1% (30/247). Стійкість до іміпенему дорівнювала 8,1% (20/247), натомість до ертапенему та меропенему – 3,5% (8/226) та 0,8%(2/247) відповідно. Найбільшу частоту резистентних штамів верифіковано у відділеннях інтенсивної терапії (52,9%). Карбапенем-резистентні ізоляти серед Enterobacteriaceae відзначили у 13,2% випадках, Klebsiella spp.– 14,4%, E. coli – у 9,8%. У 23,3% ізолятів були позитивними тести на наявність метало-бета-лактамаз. Усі ізоляти з Enterobacteriaceae мали індекс резистентності до антибіотиків >0,2, а в Pseudomonas – у середньому 0,2. ГНБ були виділені зі зразків повітря в 17,2% і 14% з навколишнього середовища відповідно. Автори зазначили, що 18,5% грамнегативних штамів були отримані зі зразків, зібраних вранці, тоді як 8,7% – зі зразків, зібраних опівдні. Це дає можливість зробити припущення, що часовий проміжок між очищенням і тестуванням є провідним чинником, і привертає увагу до важливості регулярного прибирання. Частка карбапенем-резистентних ГНБ, виділених з мазків поверхонь медичних закладів, дорівнювала 25%, що може стати в подальшому одним із чинників, які ускладнюють лікування нозокоміальних інфекцій. Оскільки ці поверхні є резервуарами перехресної трансмісії інфекцій, дезінфікуючі засоби для прибирання слід ретельно перевіряти за якістю та концентрацією [26]. Подібні дані і думки висвітлені в роботі Лернера і співавт. (2013) [16].
У Німеччині Комітет з гігієни і профілактики інфекції в лікувальних закладах (KRINKO) рекомендує класифікувати Enterobacteriaceae (насамперед, E. coli і K. pneumoniae), неферментуючі штами P. aeruginosa та A. baumannii на категорії 3- і 4-мультирезистентні ГНБ (3-MRGN і 4-MRGN), згідно з антибіотикограмами, відповідно до таких 4 груп антибіотиків: фторхінолонів, піперациліну/тазобактаму, цефалоспоринів III покоління і карбапенемів, оскільки наведені сполуки є принципово важливими антибіотиками для лікування грамнегативних проблемних збудників. Так, категорія 4-MRGN бактерій не чутлива до всіх 4 груп антибіотиків, відповідно 3-MRGN – до трьох груп, 2-MRGN – до двох, останню рекомендують застосовувати у немовлят і дітей [30].
Європейський центр профілактики та боротьби із захворюваннями (ECDC) наводить низку чинників ризику колонізації КРГНБ:
- перебування в лікарні (принаймні одну ніч) за попередні 12 міс;
- пацієнти на діалізі або хіміотерапії впродовж попередніх 12 міс;
- відома попередня колонізація КРГНБ;
- тривалі контакти (догляд, лікування) за пацієнтом з колонізацією КРГНБ.
Інші відомі чинники ризику – локальна поширеність збудників, вік, цукровий діабет, лікування в РАВ, інвазивні процедури та попереднє застосування цефалоспоринів, фторхінолонів або карбапенемів.
Якщо верифікуються один або декілька із цих критеріїв, ECDC рекомендує ізолювати пацієнта до отримання негативних результатів скринінгу. Профілактична ізоляція осіб – потенційних носіїв бактерій 4-MRGN після можливого контакту із системою охорони здоров’я в країнах з високим рівнем ендемічності або з доведеним носійством є ефективною складовою алгоритму лікування. Найважливіший час – період тривалістю принаймні 24 год між початком забору бактеріальної культури та отриманням результатів чутливості. Проте сучасні експрес-тести дозволяють значно скоротити час очікування. Згідно з даними літератури, практично важко досягти профілактичної ізоляції на загальнодержавній основі [28, 30].
З категорії 3-MRGN у більшості випадків Enterobacteriaceae є чутливими до карбапенемів (препарати вибору при тяжких інфекціях). Залежно від вогнища та ступеня тяжкості інфекції після підтвердження чутливості можна використовувати такі препарати, як триметоприм/сульфаметоксазол, нітрофурантоїн, фосфоміцин, аміноглікозиди і, можливо, навіть тетрацикліни. У випадку верифікації неферментуючих бактерій ситуація ускладнюється, вибір антибактеріального препарату залежить від антибіотикограми.
Стосовно лікування категорії 4-MRGN позитивним моментом є те, що 4-MRGN верифікується рідко, але асоціюється з високими показниками смертності (понад 30%). Вони стійкі до карбапенемів, піперациліну/тазобактаму, цефалоспоринів ІІІ покоління і хінолонів. Унаслідок майже тотальної стійкості вкрай ускладнюється лікування пацієнтів з важкими системними інфекціями. Запропоновано низку варіантів лікування КРГНБ, вибір рекомендується проводити відповідно до даних антибіотикограми: комбінована терапія з тигецикліном, поліміксином, двома карбапенемами [14, 30].
Останній варіант – застосування подвійних карбапенемів – трактується як одна з опцій лікування важких карбапенем-резистентних інфекцій. Для лікування КРГНБ запропоновано комбінацію двох синергічних карбапенемів (ертапенем плюс меропенем, дорипенем або іміпенем), окремо або в поєднанні з іншими антибіотиками. У контексті інфекцій, спричинених резистентними штамами мікроорганізмів, особливо стійких до карбапенемів, значення подібної схеми застосування двох карбапенемів, одним з яких є ертапенем, доведено результатами досліджень. Ертапенем використовується як індикатор активності карбапенемази внаслідок його швидшого гідролізу порівняно з іншими препаратами групи карбапенемів. Оскільки карбапенемази мають підвищену спорідненість до ертапенему, останній вважається найменш дієвим агентом проти карбапенем-резистентних ізолятів, які продукують карбапенемазу, і відіграє роль субстрату захисту активності інших карбапенемів [1, 10, 11, 15, 31]. Ці властивості є підставою до застосування комбінованої терапії карбапенемами [1, 14].
Утім, хоча ці дані є обнадійливими, вони обмежуються дослідженнями in vitro, звітами про окремі випадки захворювань та обмеженими серіями випадків [13, 22]. Проблема верифікації і лікування інфекцій, спричинених КРГНБ, потребує подальших досліджень. Наявні дані в більшості випадків отримані in vitro і трактуються за різними критеріями. Порогові значення досліджуваних ізолятів класифікуються як стійкі, часто відрізняються від інших міжнародних стандартів. Наприклад, ізолят можна класифікувати як стійкий відповідно до клінічних та лабораторних стандартів конкретного закладу (інституту, лабораторії тощо), але він трактується як проміжний згідно зі стандартами іншого. За визначенням, «проміжний» означає, що висока доза терапії може бути успішною. Для того щоб рекомендації мали силу, дослідження слід проводити за однотипним сценарієм, з визначенням чутливості відповідних збудників до максимальної кількості антибіотиків, які використовуються, в тому числі разом з виявленням механізмів резистентності. Дані більшості досліджень ґрунтуються на результатах невеликої когорти пацієнтів. Навіть у дослідженнях із чітко визначеними основними препаратами порівняння часто фігурують інші антибіотики як супутні ліки [30].
Ключові напрями сучасної стратегії лікування КРГНБ‑інфекцій такі:
- для 4-MRGN доступні різні речовини, серед них аміноглікозиди, фосфоміцин, колістин, тигекциклін, нові комбінації інгібіторів бета-лактамаз із цефалоспоринами та карбапенемами;
- на сьогодні доказові дані про лікування цих інфекцій наводяться переважно за результатами досліджень in vitro та ретроспективних клінічних досліджень; рекомендації, таким чином, мають обмежену силу;
- необхідні нові проспективні рандомізовані клінічні дослідження з порівняння різних методів лікування при інфекціях, спричинених патогенами з подібним механізмом резистентності;
- при визначенні схеми антибіотикотерапії слід керуватися даними антибіотикограми;
- у випадках важких інфекцій, за можливості, залучати фахівців з інфекційних хвороб, мікробіологів і фармакологів [30].
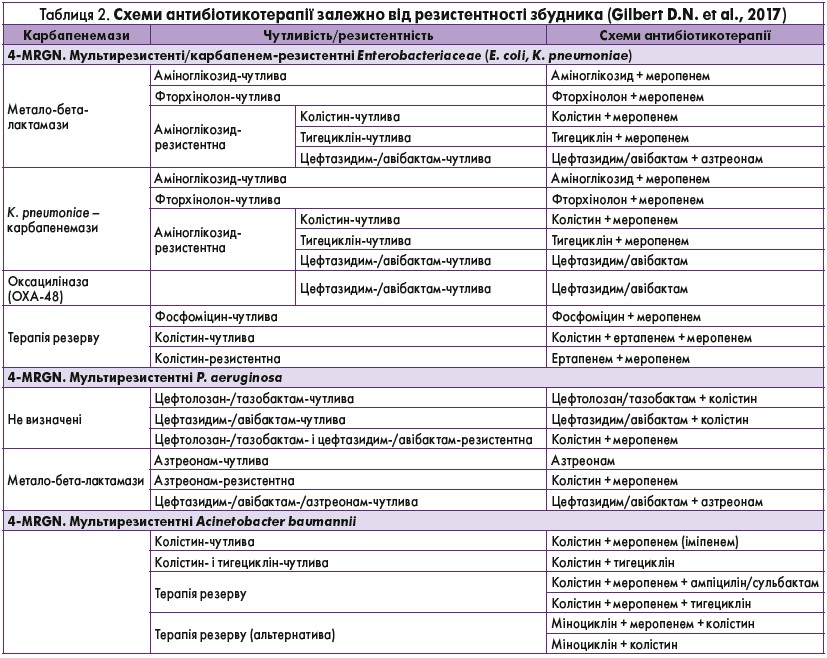
Можливі схеми лікування інфекції 4-MRGN наведені в таблиці 2.
Нещодавня поява резистентних до колістину ГНБ призвела до відновлення інтересу стосовно комбінацій антибіотиків з тривалий час існуючими середниками для лікування тяжких клінічних випадків [5]. L. Okdah і співавт. (2018) провели дослідження in vitro з порівняння активності комбінацій колістину із сульфадіазином, сульфаметоксазолом, триметопримом/сульфаметоксазолом, триметопримом і встановили, що вищий показник синергізму має комбінація колістин + сульфадіазин (92,7%) стосовно резистентних до колістину штамів бактерій. Інші комбінації мали значно нижчий рівень ефективності, в комбінаціях колістин + сульфаметоксазол, колістин + триметоприм і колістин + триметоприм/сульфаметоксазол ефект синергізму становив 33,3; 47,3 і 31,5% відповідно. Згідно з отриманими результатами автори зазначили, що комбінація колістин + сульфадіазин може бути виправданою в пацієнтів з полірезистентною бактеріальною інфекцією, які не підлягають лікуванню лише колістином [21].
Стійкість до колістину, поліпептидного препарату, який використовується як засіб останньої інстанції проти інфекцій, спричинених мультирезистентними ГНБ та штамами з розширеною медикаментозною резистентністю, включно зі стійкими до карбапенему ізолятами Enterobacteriaceae (КРЕ), різко звужує можливості та вибір варіантів лікування і навіть може призвести до трансформації збудників у панрезистентні штами. T. Brennan-Krohn і співавт. (2018) досліджували синергічну активність колістину в комбінації з 19 антибіотиками стосовно 20 ізолятів Enterobacteriaceae, з-поміж яких 15 були продуцентами карбапенемаз. Встановлено, що 18 із 19 комбінацій продемонстрували синергічний ефект проти ≥2 ізолятів, а 4 найефективніші комбінації (колістин у поєднанні з лінезолідом, рифампіцином, азитроміцином та фузидиновою кислотою) виявили свою активність проти ≥90% штамів. Автори зазначили, що колістин у комбінації з низкою антибіотиків демонструє синергізм проти резистентних до колістину штамів. Це свідчить про те, що він може чинити субінгібіторну проникаючу дію на зовнішню мембрану ГНБ навіть в ізолятах, які до нього резистентні. Це дозволяє припустити, що комбінована терапія колістином може бути багатообіцяючим перспективним напрямом лікування пацієнтів, інфікованих грамнегативними патогенами з розширеною резистентністю до колістину [5].
З іншого боку, дані досліджень свідчать про ефективність поєднання високих доз меропенему з колістином або тигецикліном для лікування інфекцій, спричинених КРГНБ. Наведені асоціації антибіотиків знижують смертність у пацієнтів із небезпечними для життя системними інфекціями, але переваги меропенему можна очікувати лише в разі значень мінімальної інгібуючої концентрації (MIК), близьких до рівня чутливості резистентних бактерій. Умови, які спричиняють появу КРГНБ, – постійний селективний тиск попередніх курсів антибактеріальної терапії та госпітальний шлях трансмісії. Колістин залишається основою антимікробної хіміотерапії для КРГН‑інфекцій [9]. З огляду на тривожне зростання резистентності до колістину в регіонах з високими ендемічними показниками необхідно вирішити питання коректного використання цього препарату в регіонах, де часто спостерігаються КРГН‑інфекції [14].
Попри зростання антибіотикорезистентності бактерій у всьому світі карбепенеми і далі демонструють кращий антимікробний спектр in vitro, ніж доступні пеніциліни, цефалоспорини та комбінації бета-лактамів з інгібіторами бета-лактамаз. Назагал іміпенем, паніпенем та дорипенем є високоактивними стосовно грампозитивних бактерій. Меропенем, ертапенем і дорипенем ефективніші проти грамнегативних штамів. Є деякі відмінності між карбапенемами, Так, ертапенем має дещо обмежений спектр дії, оскільки він не такий активний, як іміпенем або меропенем, проти P. аeruginosa. Меропенем не такий потужний, як іміпенем або дорипенем, проти A. baumannii. Дорипенем характеризується нижчими МІК, ніж іміпенем та меропенем, проти P. aeruginosa й A. baumannii. Дорипенем найменш чутливий серед карбапенемів до гідролізу карбапенемазами, у порівнянні з іміпенемом гідроліз дорипенему повільніший у межах від 2 до 150 разів. Унікальність застосування меропенему полягає в тому, що при поєднанні з клавулановою кислотою він ефективно впливає на М. tuberculosis – бактерію, яка зазвичай не є чутливою до бета-лактамів. Ця здатність інгібувати активність або повністю знищувати M. tuberculosis, ймовірно, є властивістю інших карбапенемів, оскільки дослідження в цій царині тривають [4, 10, 11, 17].
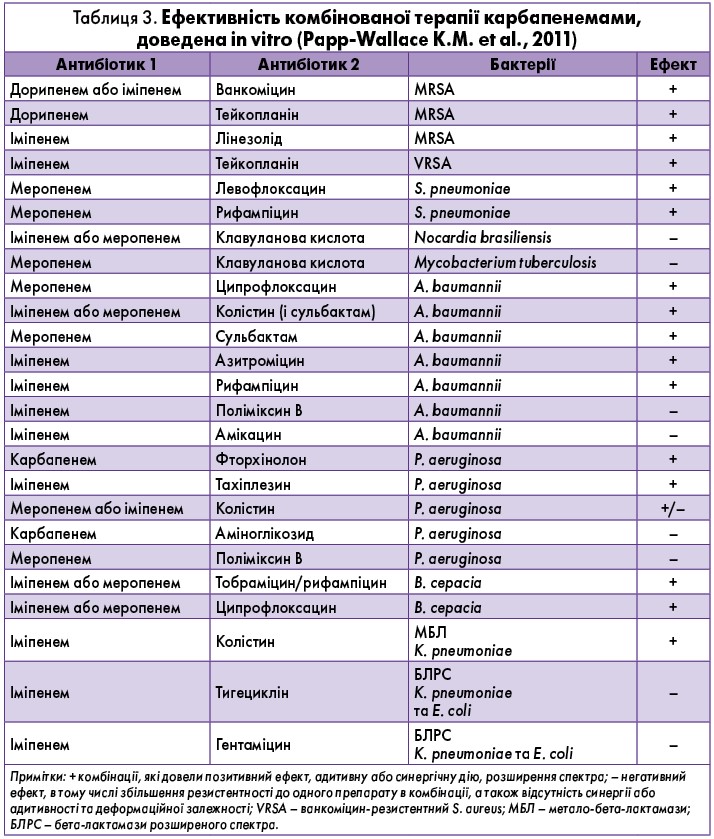
Карбапенеми можна також комбінувати з іншими антимікробними препаратами для лікування тяжких інфекцій. Комбінована терапія є предметом інтенсивного інтересу, оскільки виникнення мультирезистентних патогенів часто вимагає лікування пацієнтів кількома антибіотиками одночасно [5, 7]. Перелік комбінацій антибактеріальних препаратів, які досліджували in vitro, наведено в таблиці 3.
Деякі комбінації демонструють позитивні впливи, такі як розширення спектра дії або додатковий ефект синергізму. Побічними проявами в разі комбінованої терапії є підвищена стійкість бактерій до одного з препаратів, які застосовуються в комбінації, а також відсутність синергізму або адитивності. Обговорення і дискусія щодо переваг та недоліків комбінованої терапії карбапенами дотепер тривають у літературних джерелах [7].
Більшість наявних карбапенемів характеризуються низьким рівнем біодоступності при прийомі всередину, тому застосовуються в основному внутрішньовенно, іміпенем/циластатин та ертапенем також можна вводити внутрішньом’язово. Як і у випадку з іншими бета-лактамами, всі карбапенеми переважно екскретуються нирками. Карбапенеми виявляють унікальні фармакологічні властивості й зазвичай використовуються для лікування ускладнених бактеріальних інфекцій. Карбапенеми часто комбінуються з препаратами, прицільно активними стосовно грампозитивних бактерій, у випадках емпіричного лікування пацієнтів із серйозними госпітальними інфекціями невизначеної бактеріальної етіології [21]. Як і інші антибактеріальні агенти, у невеликої кількості пацієнтів вони можуть спричиняти явища нефро-, нейротоксичності й імуномодуляції, змінювати мікрофлору кишечнику та призводити до селекції карбапенем-резистентних штамів бактерій.
Пероральні карбапенеми вводяться в організм у вигляді проліків для покращення всмоктування в шлунково-кишковому тракті. Ці проліки активуються ферментами організму людини в стінці кишки або печінці. Переваги пероральних карбапенемів – можливість лікування в позалікарняних умовах та уникнення недоліків парентерального введення, як-от неможливість самостійного здійснення ін’єкції пацієнтом, необхідність суворого дотримання правил асептики й антисептики, дискомфорт лікування.
Тебінем/півоксил – перший пероральний карбапенем, який застосовується в Японії. Препарат активний стосовно грампозитивних бактерій, а також Enterobacteriaceae, не впливає на MRSA і P. aeruginosa; добре всмоктується в кишечнику, період напіврозпаду становить 0,3-0,5 год. Тебіпенем широко застосовують для лікування ЛОР‑інфекцій і в педіатричній практиці [2].
Подальша розробка нових карбапенемів, у тому числі для перорального введення з підвищеною проникністю крізь бактеріальну зовнішню мембрану, – це ще один напрям досліджень. Альтернативні інгібітори з різними хімічними властивостями в поєднанні з карбапенемами – ключ для протидії метало-бета-лактамазам [7, 22]. Комплексне опрацювання одночасно парентеральних та оральних композицій одного й того ж нового карбапенему, що дозволяє перейти від парентеральної до пероральної терапії, може сприяти ранньому лікуванню в амбулаторних умовах, знизити його вартість та зменшити ризик перехресної стійкості до наявних парентеральних карбапенемів при нозокоміальних патогенах [22].
Тривалість антибактеріальної терапії персистуючих хірургічних інфекцій залишається невизначеною, більшість довідників рекомендує період лікування від 7 до 10 днів. Збільшення термінів застосування антибіотиків є незалежним чинником трансформації інфекції і зростання смертності. В епоху мультирезистентності емпірична терапія має бути дуже виваженою [27].
Слід зазначити, що наявність системних захворювань при ускладнених хірургічних інфекціях не вимагає тривалого курсу антимікробної терапії при досягненні контролю над джерелом інфекції. У більшості хірургічних хворих з надмірно тривалим застосуванням карбапенемів було виконано багато повторних операцій, що свідчить про труднощі контролю джерела інфекції. Фактично в усіх пацієнтів з перитонітом та надмірно тривалим застосуванням карбапенемів контроль джерела інфекції був неадекватним, що є одним з основних чинників незадовільних результатів лікування. Тривале антимікробне лікування широкого спектра не сприяє контролю за джерелами хірургічної інфекції. З’являється все більше доказів того, що тривала антибактеріальна терапія не є корисною для критично хворих пацієнтів і її негативні прояви можуть перевищувати малоймовірні переваги для пацієнта [4, 17, 18, 25, 27, 31].
Обнадійливими є дані клінічних досліджень нових антибіотиків групи карбапенемів. M. Castanheira і співавт. (2017) оцінювали ефективність нового захищеного карбапенему, меропенему/ваборбактаму, стосовно 14 304 грамнегативних клінічно значимих ізолятів, у тому числі резистентних до карбапенемів штамів Enterobacteriaceae, зібраних у різних частинах світу впродовж 2014 року. Доведено, що меропенем/ваборбактам інгібує 99,1 та 99,3% із 10 426 штамів Enterobacteriaceae при концентрації ≤1 і ≤2 мкг/мл відповідно, натомість меропенем інгібує 97,3 і 97,7% цих ізолятів при однакових концентраціях. Найвищу активність меропенему/ваборбактаму стосовно карбапенем-резистентних і полірезистентних ізолятів спостерігали в США, обмежену активність стосовно штамів, продукуючих метало-бета-лактамази й оксацилінази, – у більшості країн Азіатсько-Тихоокенського регіону та Європи. Автори зазначили, що активність меропенему/ваборбактаму була подібною до такої меропенему стосовно P. aeruginosa, Acinetobacter spp., сучасних ізолятів Enterobacteriaceae, зібраних у всьому світі. Водночас активність досліджуваної комбінації була вищою в порівнянні з такою меропенему та більшості інших агентів стосовно ізолятів, які продукують карбапенемази (останні часто є полірезистентними) [20]. На додачу до меропенему/ваборбактаму ще три агенти, активні проти КРГНБ, досліджуються на останній клінічній стадії: іміпенем/релебактам, плазоміцин (аміноглікозид) і цефідеркол (цефалоспорин) [23]. Тривають дослідження нової групи карбапенемів – тринемів. Тринем-карбапенеми – це трициклічні бета-лактами, які мають подібну до пеніцилінів, цефалоспоринів хімічну структуру (наприклад, санфетринем). Характерною їх особливістю є можливість разом з фагоцитами проникати в клітини, а отже, знищувати внутрішньоклітинних збудників [7].
Ще одним з напрямів подолання КРГНБ є багатопрофільне індивідуальне лікування пацієнтів. Слід зауважити, що інфекції, зумовлені КРГНБ, більше не обмежуються тільки когортами пацієнтів високого ризику (гематологічні злоякісні новоутворення, захворювання легень, трансплантації органів). Дедалі частіше ці інфекції виникають у пацієнтів в інших відділеннях. Відзначається надзвичайна потреба в координованих міждисциплінарних зусиллях і тісній співпраці експертів різного профілю, що мають бути спрямовані на розробку раціональних схем антимікробної терапії на основі швидкої верифікації чутливості бактерій і феномену їх резистентності. Це сприятиме своєчасному початку ефективної терапії та дозволить запобігти непотрібному призначенню антибактеріальних засобів резерву [9].
Неоднорідність патогенних мікроорганізмів (різні види, що широко відрізняються профілем резистентності) та різноманітність супутніх чинників, наявних у пацієнтів, разом із різними ефектами взаємодії ліків ускладнюють формулювання загальних рекомендацій щодо лікування. Більшість авторів посилаються на відсутність високоякісних даних рандомізованих клінічних досліджень, тому кожен конкретний фактор, який залежить як від пацієнта, так і від характеристики патогенів, слід оцінювати індивідуально. Рекомендується, коли це можливо, для лікування тяжких інфекцій, спричинених резистентними до карбапенему ГНБ, застосовувати ≥2 антибіотики з доведеною in vitro ефективністю. Слід враховувати спектр ефекту і місце дії, показання та протипоказання. Одним з антибіотиків може бути карбапенем, класифікований як проміжний. У цьому випадку препарат застосовується в максимально допустимій дозі [12]. Зазначається, що для лікування пацієнтів, інфікованих мультирезистентними збудниками, слід залучати міждисциплінарну групу – фахівців з інфекційних хвороб, мікробіологів та клінічних фармакологів. Відповідальність команди полягатиме в коригуванні лікування антибіотиками в конкретного пацієнта на основі клінічних висновків (тяжкість захворювання, супутня патологія), оцінка мікробіологічної ефективності, фармакодинаміки та фармакокінетики [30].
Отже, зростаюча частота стійких грамнегативних інфекцій в цілому зумовила критичну потребу в нових антибактеріальних засобах. Широке застосування карбапенемів і зростання кількості полірезистентних штамів бактерій вказують на необхідність пошуку шляхів запобігання некоректного та надмірного використання представників цього класу антибіотиків, контролю інфекції та скринінгу резистентності до карбапенемів на постійній основі [16, 26]. Зусилля слід спрямувати на глобальні програми зі сповільнення феномену резистентності бактерій шляхом винайдення не тільки нових антибіотиків, а й нових інгібіторів бета-лактамаз широкого спектра, які пригнічували б функцію більшості проблемних ферментів, у тому числі цефалоспоринази, карбапенемаз та ін. [6, 9]. Останні суттєво обмежують терапевтичні можливості антибактеріального лікування.
Висновки
Карбапенеми відіграють надзвичайно важливу роль у сучасному арсеналі антибіотиків. За останні роки поява патогенних мультирезистентних мікроорганізмів, у тому числі до карбапенемів, стала серйозною загрозою для цього класу антибіотиків.
У контексті інфекцій, спричинених резистентними штамами мікроорганізмів, особливо стійких до карбапенемів, набувають значення схеми застосування двох карбапенемів, ефективність яких доведена результатами досліджень, оскільки один з карбапенемів відіграє роль субстрату захисту активності іншого, що є підґрунтям до застосування комбінованої терапії карбапенемами.
Необхідні нові проспективні рандомізовані клінічні дослідження з порівняння різних методів лікування патогенів з подібним механізмом резистентності. При визначенні схем антибактеріальної терапії слід керуватися даними антибіотикограми. У випадках тяжких інфекцій, спричинених КРГНБ, за можливості, застосовувати мультидисциплінарний підхід до алгоритму лікування.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 5 (450), березень 2019 р.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....