Заместительная терапия при гемофилии: безопасность и эффективность
В ежегодной научно-практической конференции «Перспективы диагностики и лечения гематологических заболеваний», которая состоялась 14-15 апреля в г. Киеве, приняли участие ведущие отечественные и зарубежные эксперты. Европейским опытом лечения гемофилии (ГФ) с украинскими коллегами поделился президент Европейской ассоциации гемофилии и нарушений гемостаза (EAHAD), руководитель отдела гематологии отделения гемостаза и тромбозов Университетской клиники Святого Луки (г. Брюссель, Бельгия), член Королевского терапевтического колледжа (г. Эдинбург, Великобритания), профессор Седрик Германс.
 В докладе были освещены основные вопросы лечения пациентов с ГФ: диагностика данной патологии, определение уровня VIII-IX факторов в крови, генетическое обследование, выбор концентратов и режимов для оптимальной заместительной терапии как по требованию, так и для профилактического лечения, выявление и контроль ингибиторов, выявление патологии опорно-двигательной системы на ранних стадиях; наблюдение и лечение в центрах комплексного медицинского обслуживания (центрах гемофилии).
В докладе были освещены основные вопросы лечения пациентов с ГФ: диагностика данной патологии, определение уровня VIII-IX факторов в крови, генетическое обследование, выбор концентратов и режимов для оптимальной заместительной терапии как по требованию, так и для профилактического лечения, выявление и контроль ингибиторов, выявление патологии опорно-двигательной системы на ранних стадиях; наблюдение и лечение в центрах комплексного медицинского обслуживания (центрах гемофилии).
Терапия пациентов с ГФ – сложная задача, решение которой требует участия многих специалистов, создания мультидисциплинарных команд. Пациенты с гемофилией при госпитализации в любое отделение стационара и/или при хирургическом вмешательстве должны иметь доступ к оптимальной заместительной терапии. Необходимо обеспечить тесное взаимодействие между всеми участниками лечебного процесса.
ГФ представляет собой проблему не только для пациента и его семьи, но и для системы здравоохранения в целом. Обеспечение пациентов с ГФ факторами свертывания крови отражает развитие общества: при уровне потребления фактора <1 МЕ на душу населения наблюдается сокращение продолжительности жизни пациентов с ГФ; при 1 МЕ отмечается незначительное увеличение продолжительности жизни таких пациентов, при 2-4 МЕ можно говорить о надлежащем контроле кровотечений, плановых оперативных вмешательствах, вторичной профилактике кровотечений. При показателях 5-7 МЕ становятся возможными первичная профилактика кровотечений и индукция иммунной толерантности у пациентов с ингибиторными формами ГФ (Evatt B. L., 2002).
В последнее время в европейских странах отмечается тенденция к росту потребления концентратов факторов свертывания на 5-10% в год, связанная с увеличением количества пациентов, получающих профилактическое лечение, инвазивные процедуры, а также со старением населения, улучшением качества диагностики и лечения ГФ. Ассортимент концентратов расширяется, на рынке появились концентраты с продленным периодом полувыведения – так называемые extended life concentrate. Подобные изменения ожидаются и в украинском здравоохранении, особенно сейчас, когда страна стремится к внедрению европейских стандартов качества диагностики и лечения заболеваний.
В настоящее время у пациентов с ГФ применяются различные режимы введения концентратов: заместительная терапия по требованию, профилактическое введение и регулярные инфузии (в основном при хирургических вмешательствах).
На сегодняшний день при заместительной терапии по требованию при остром гемартрозе рекомендуется начальное введение фактора VIII в дозе 25-40 МЕ/кг, что подтверждается результатами недавних клинических исследований. Применение высоких доз (50 МЕ/кг) может потребоваться при более обширных кровотечениях, например посттравматических. Заместительную терапию следует начинать как можно раньше и проводить до получения удовлетворительного результата (степень доказательности B, уровень III, то eсть описательные исследования, в частности сравнительные и исследования по типу «случай – контроль») (Hermans C. et al., 2011).
Профилактическое введение фактора считается оптимальным методом лечения пациентов с тяжелой ГФ А и В (Srivastava et al., 2007). Единого мнения в отношении оптимального режима профилактики на сегодня нет. С учетом периода полураспада (9-13 ч) доступных в настоящее время концентратов фактора VIII требуется 2-3 введения в неделю. Принцип профилактики предусматривает поддержание активности факторов VIII/IX в плазме крови на уровне >1% для исключения спонтанных кровотечений, в том числе гемартрозов. Больные должны самостоятельно вводить концентрат в дозе 20-40 МЕ/кг в режиме 3 р/нед или 1 раз в 2 дня. Поддержание концентрации фактора свертывания в плазме крови на уровне 2-5% достаточно для большинства пациентов и позволяет вести полноценную социально активную жизнь.
Профилактическое лечение начинают в возрасте около 1 года (первичная профилактика), до появления либо после первого эпизода кровотечения. При данном виде профилактики становится возможным нормальное психосоциальное развитие ребенка без посторонней опеки. Ранняя (в возрасте около 5 лет) и поздняя (около 10 лет) вторичная профилактика позволяет обеспечить нормальную повседневную деятельность и физическую активность. Вторичная профилактика у подростков и взрослых замедляет развитие артропатии и наступление инвалидности. У взрослых краткосрочная профилактика и лечение по требованию обеспечивают предупреждение опасных для жизни кровотече-ний. Не следует откладывать профилактику. У пациентов с ГФ, не получающих профилактического лечения, внутричерепное кровоизлияние случается в 20-50 раз чаще, чем у здоровых людей. Общая частота внутричерепных кровоизлияний у больных ГФ варьирует в пределах от 2,2 до 7,5%. Профилактика также может предупреждать спонтанные жизнеугрожающие кровотечения (Antunes S. V. et al., 2003).
В настоящее время научно обосновано раннее начало профилактического лечения. Так, в рандомизированном клиническом исследовании M. J. Marco-Johnson и соавт. (2007) была показана эффективность профилактики в предупреждении кровотечений у пациентов с тяжелой формой ГФ. Мальчики (n=65) с тяжелой ГФ А в возрасте до 30 мес были рандомизированы на 2 группы: для проведения регулярных инфузий рекомбинантного фактора VIII (профилактическое лечение, n=32) и для высокодозовой терапии по требованию (при кровотечении) в дозе ≥80 МЕ/кг (n=33). Первичной конечной точкой было повреждение костной или хрящевой ткани голеностопных, коленных, локтевых суставов, определяемое с помощью рентгенографии или магнитно-резонансной томографии. По достижении возраста 6 лет нормальная структура костей и хрящей суставов отмечалась у 93% мальчиков из группы профилактического лечения и у 55% из группы терапии по требованию. При этом общее число кровотечений за год в среднем составило 18 эпизодов на фоне лечения по требованию и 1,9 случая при использовании профилактического лечения. Высокие титры ингибиторов фактора VIII отмечались только у 2 мальчиков в группе профилактической терапии. Таким образом, у пациентов с тяжелой формой ГФ А профилактическое лечение позволяет предотвратить повреждение суставов и уменьшить частоту кровоизлияний, в том числе жизнеугрожающих (Manco-Johnson M.J. et al., 2007).
В ретроспективном исследовании оценивали эффективность профилактики в сокращении случаев кровотечений у мальчиков, получавших терапию по требованию. Было показано, что общее количество случаев кровотечения в год составило 31,1, в то время как на фоне профилактического лечения – всего 2,8. Таким образом, за указанный период профилактическая терапия позволила снизить число кровотечений практически на 90% (Smith et al., 1996).
У пациентов с ГФ по достижении 18 лет вероятность возникновения гемартроза сохраняется, при этом переход к лечению по требованию приведет к появлению гемартрозов и развитию гемофильной артропатии, в результате все преимущества вложенных в детстве финансовых и человеческих ресурсов будут потеряны как для пациента, так и для государства в целом.
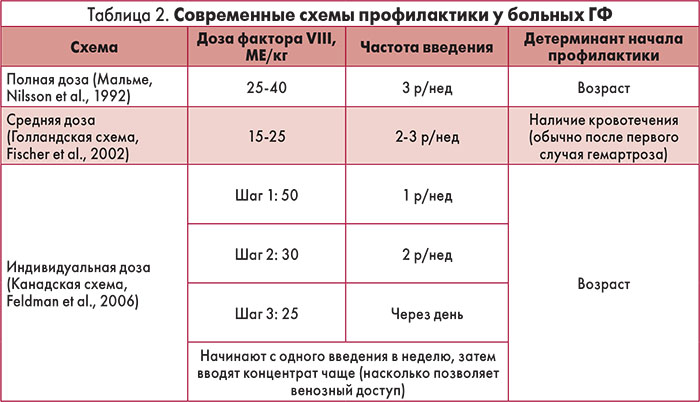
Начало профилактики во взрослом возрасте результативно в аспекте снижения риска гемартроза и улучшения функции суставов. В исследовании Collins и соавт. (2009) установлено, что через 6 мес после перевода пациента с режима по требованию на профилактическое лечение значительно снизилось число эпизодов кровотечений за 1 год (табл. 1).
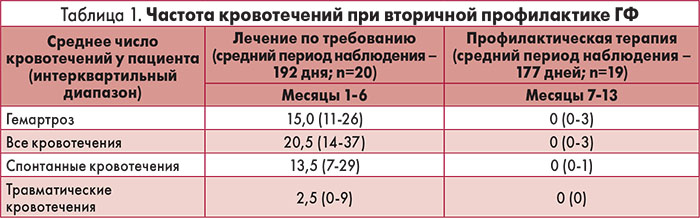
В настоящее время предложено несколько схем профилактической терапии пациентов с ГФ (табл. 2).
Вторичная профилактика малыми дозами (фактор VIII – 10 ед./кг 2 р/нед; фактор IX – 20 ед./кг 1 р/нед) снижает частоту возникновения гемартроза у детей с тяжелой и среднетяжелой формой ГФ (Wu R. et al., 2011). Профилактическое введение малых доз факторов свертывания особенно актуально в условиях ограниченных ресурсов здравоохранения. Всем детям, больным ГФ, необходимо начинать регулярную профилактику в возрасте 1-2 лет. Если позволяет венозный доступ, лучше вводить 15 МЕ/кг 3 р/нед, чем 50 МЕ/кг 1 р/нед.
Появление ингибиторов – еще одна проблема в лечении ГФ. Ингибиторы фактора VIII обнаруживаются у 15-35% пациентов с ГФ А. Как было показано в исследовании CANAL (n=366), профилактическая терапия снижает риск появления ингибиторов. По результатам данной работы, в сравнении с лечением по требованию в случае ранней профилактики вероятность образования ингибиторов уменьшалась на 60%. Ранняя интенсивная терапия повышала риск их появления (Gouw S. C. et al., 2007).
Наиболее высокий риск развития ингибиторов наблюдается в первые 20 дней лечения. Если в течение этого срока не отмечено появление ингибиторов фактора VIII, то в дальнейшем риск их возникновения считается низким. С учетом этой особенности была разработана схема профилактического введения фактора VIII в течение первых 20-50 дней. Такой подход позволяет свести к минимуму вероятность появления ингибиторов к вводимому фактору VIII. Об этом свидетельствуют результаты исследования K. Kurnik и соавт. (2009) с участием 26 ранее не леченных пациентов с тяжелой ГФ А, получавших терапию согласно вышеизложенной схеме. В контрольной группе 30 пациентов получали стандартную профилактическую схему в дозе 40-50 МЕ/кг 3 р/нед. Существенных различий (в тяжести ГФ, расовой принадлежности, мутации гена фактора VIII и др.), которые могли бы повлиять на риск возникновения ингибиторов, между группами не отмечено. После лечения ингибиторы фактора VIII были обнаружены у 14 из 30 пациентов контрольной группы и только у 1 из 26 лиц, получавших профилактическое лечение в первые 20-50 дней экспозиции (Kurnik K. et al., 2009).
В последние годы в литературе активно обсуждается вопрос относительно риска появления ингибиторов в зависимости от типа вводимого фактора (плазменный или рекомбинантный). В вышеупомянутом ретроспективном когортном исследовании CANAL вероятность возникновения ингибиторов при введении фактора VIII независимо от его типа была одинаковой и не повышалась при переходе с одного типа на другой. Не обнаружено различий между риском появления ингибиторов и типом вводимого фактора и в исследовании RODIN (Gouw S. C. et al., 2013). В метаанализ, проведенный A. Iorio и соавт. (2010), были включены 24 исследования с участием в общей сложности 2024 больных ГФ типа А. По результатам данной работы, различия между плазменным и рекомбинантным факторами в отношении повышения риска развития ингибиторов отсутствуют. Аналогичные результаты получены и в метаанализе Franchini и соавт. (2012), в который были включены 25 проспективных исследований (n=800). Тип фактора VIII (плазменный или рекомбинантный) не влиял на риск развития ингибиторов у пациентов с тяжелой ГФ А. В исследовании эффективности препарата РеФакто® АF (Lusher J. M. et al., 2005) приняли участие ранее не леченные пациенты с ГФ (n=101), средний возраст которых составил 8 мес. Появление ингибиторов фактора VIII отмечалось у 32 участников с исходной концентрация фактора VIII <2% и у 19 (31%) из 62 пациентов с исходной концентрацией фактора VIII <1%. Из 32 пациентов, у которых возникли ингибиторы, у 16 обнаруживался высокий титр ингибиторов (≥5 БЕ), у остальных 16 (16%) – низкий (<5 БЕ). Ингибиторы появлялись в крови больных в среднем через 12 дней (от 3 до 49). Таким образом, до сих пор не получено никаких доказательств существования различий в иммуногенности между плазменным и рекомбинантным факторами.
В последнее время в здравоохранении все более актуальными становятся вопросы персонификации терапии – индивидуальный подход к каждому пациенту, это касается и лечения ГФ. Помимо периода полураспада фактора VIII, частоты дозирования, минимальной концентрации фактора VIII, индивидуальную частоту кровотечений определяют и другие факторы. Однако все же период полураспада фактора VIII – главный параметр, позволяющий определить индивидуальный фармакокинетический профиль и спрогнозировать время до достижения минимального (1%) уровня дефицитного фактора (Collins P. W. et al., 2010). К персонификации терапии следует также отнести и рекомендацию проводить профилактическое лечение в первые 20-50 дней экспозиции фактора у пациентов, у которых в дальнейшем планируется терапия по требованию.
Ключевое значение имеет выбор эффективного и наиболее безопасного концентрата для лечения. В терапии ГФ применяют факторы свертывания, полученные из плазмы, и препараты рекомбинантных факторов. Профиль безопасности фактора оценивается по таким показателям, как вероятность появления ингибиторов, риск передачи возбудителей инфекции и возникновения нежелательных явлений (побочных эффектов) при введении концентрата.
Сегодня в Европе применяются преимущественно препараты рекомбинантных факторов. Необходимо отметить, что гемостатическая эффективность и ингибиторная безопасность плазменных и рекомбинантных препаратов равны, тогда как инфекционная безопасность вторых значительно выше. Производство плазменных препаратов сегодня ориентировано на максимальную инфекционную безопасность, что позволило значительно снизить вероятность инфицирования пациентов вирусами гепатита В и С, ВИЧ. О передаче указанных возбудителей при введении разрешенных к использованию препаратов, полученных из плазмы, не сообщалось с 1985 г.
Вместе с тем появляются данные о новых вирусах, которые могут передаваться с плазменными концентратами реципиенту, таких как парвовирус В19, возбудитель болезни Крейтцфельдта-Якоба. В последние годы были открыты новые безоболочечные ДНК-содержащие вирусы: в 2010 г. – полиомавирус 6 и 7, полиомавирус, вызывающий триходисплазию, бокавирус 4; в 2011-2012 гг. – полиомавирус 9, в 2012 г. – парвовирус и др. В этом году появилось большое количество публикаций о вирусе Зика – флавивирусе, переносимом комарами. После анализа фактических данных научное сообщество пришло к выводу, что вирус Зика вызывает микроцефалию у новорожденных и синдром Гийена-Барре. Продолжается изучение связи между данным вирусом и рядом неврологических синдромов. Вирус Зика передается людям в тропических регионах через укусы зараженных комаров рода Aedes, возможна также трансмиссия половым путем. Изучаются и другие пути передачи инфекции, одним из которых, вероятно, может быть трансфузия препаратов крови.
Вирусы без оболочки, возможно, резистентны к методам обработки растворителем/детергентом и пастеризации. Полиомавирусы, которые имеют размер 40-50 нм, и парвовирусы 18-26 нм устойчивы к большинству способов фильтрации. Данные патогены могут быть удалены при помощи нанофильтрации.
Парвовирус В19, вызывающий нефатальное гриппоподобное заболевание (чаще у детей), устойчив к методам инактивации и элиминации с помощью доступных процедур. Анализ с помощью амплификации нуклеиновых кислот может быть недостаточно информативным относительно предупреждения передачи парвовируса В19. Распространенность В19 среди доноров крови составляет 1%. Вероятность положительного анализа на парвовирус В19 на 70% выше у лиц, получающих только препараты плазмы, по сравнению с пациентами, у которых используют любой вид концентрата. На сегодня не доказано, что парвовирусы способны вызывать серьезные хронические заболевания у пациентов без иммунодефицита. В то же время у ВИЧ-инфицированных и лиц с ослабленным иммунитетом они способны провоцировать более серьезные последствия. Недавние исследования показали, что вирусы B19V и PARV4 могут передаваться через донорскую кровь и препараты плазмы (Sharp C. P. et al., 2012; Soucie J. M., 2013). В данном случае важна не тяжесть вызываемого вирусом заболевания, а тот факт, что патоген проникает в конечный препарат, минуя все методы очистки при производстве концентрата. Сегодня концентраты фактора VIII, полученные из плазмы, могут содержать возбудителей еще не выявленных инфекций. Во Франции, в Бельгии и Великобритании плазменные препараты практически не применяются.
Инфекционная безопасность препаратов рекомбинантных факторов гораздо выше. Она достигается последовательными производственными процессами: определением безопасности клеточной линии, устранением экзогенных белков, элиминацией и инактивацией вирусов для снижения риска вирусной контаминации.
Рекомбинантные факторы отличаются по таким параметрам, как:
• трансфицированные клетки (клетки яичника китайского хомяка, клетки почек новорожденного хомяка, человеческие эмбриональные клетки почек);
• трансфицированные последовательности;
• клеточная культура (добавление белков человеческого или животного происхождения; непрерывный и периодический процесс);
• процедуры очистки – иммуноаффинность: синтетические лиганды и моноклональные антитела (специфичность и аффинность); количество стадий (нанофильтрация);
• конечный состав (альбумин, сахароза).
Процесс производства каждого рекомбинантного концентрата фактора VIII отличается в зависимости от поколения препарата. Концентраты первого поколения характеризуются наличием животных и человеческих белков в клеточных культурах, человеческого альбумина в готовом препарате; второго поколения – наличием животных и человеческих белков в клеточных культурах и отсутствием человеческого альбумина в готовом препарате; третьего поколения – отсутствием животных и человеческих белков в клеточных культурах, промежуточных или готовых препаратах. Примером рекомбинантного фактора с максимальной степенью очистки и применением уникального процесса нанофильтрации является РеФакто® АF, зарегистрированный в Украине с 2012 г. В результате улучшения производственной очистки препарат не содержит экзогенных человеческих и животных белков, а нанофильтрация на завершающих стадиях производства обеспечивает высокую инфекционную безопасность РеФакто® АF. Альбумин не содержится ни в клеточной культуре, ни в конечном продукте.
Следует отметить, что рекомбинантные факторы в некоторых странах имеют более низкую стоимость (удорожание плазменных препаратов связано с необходимостью многоуровневой очистки от инфекционных агентов).
Необходимость замены одного фактора свертывания другим может возникнуть при рекомендации лечащего врача, по желанию пациента, ввиду ограниченного наличия фактора, в том числе в связи с тендерными закупками. Перевод пациента с плазменного препарата на рекомбинантный должен проводиться после достоверной оценки риска возникновения ингибиторов (возраст пациента, иммунологические индикаторы, предшествующее лечение, личный или семейный анамнез появления ингибиторов). Переход может осуществляться с плазменного препарата на рекомбинантный или с одного рекомбинантного фактора на другой.
При замене препарата необходимо обеспечить надлежащее медицинское наблюдение за пациентом: оценить переносимость нового средства, провести анализ на наличие ингибиторов (до и после замены). Не следует переводить больного на новый препарат в период активности иммунной системы – в первые 50 дней экспозиции, на стадии иммунной толерантности (пациент может получать старый препарат). Травмы и операции также ограничивают возможность изменения терапевтической схемы. Немаловажным является максимально полное информирование пациента и его семьи о новом препарате и его преимуществах.
В исследовании M. Rubinger и соавт. (2008) оценивалась частота появления ингибиторов фактора VIII у больных ГФ А после перехода на рекомбинантный фактор VIII. В исследовании приняли участие 460 взрослых и детей с ГФ А. Тестирование образцов крови на наличие ингибиторов фактора VIII проводилось в начале исследования (до перехода на рекомбинантный фактор VIII), через 12 и 24 мес. Только четверо больных имели исходный положительный титр ингибиторов. После замены препарата на рекомбинантный через 12 и 24 мес ингибиторы были обнаружены лишь у этих 4 пациентов, новых случаев появления ингибиторов в течение 2 лет терапии не отмечалось. Результаты данного исследования позволяют предположить, что замена концентрата фактора VIII на рекомбинантный не связана с риском возникновения ингибиторов.
В другом исследовании при переводе пациентов с одного препарата на другой ингибиторы появились только у одного из 96 участников с отрицательным анамнезом. До его перехода на альтернативное лечение рекомбинантным фактором VIII прошло только 3 дня экспозиции. Данные о повторном появлении ингибиторов у 16 пациентов, у которых они ранее были обнаружены, отсутствуют. Обобщенные результаты двух исследований указывают на низкий риск появления ингибиторов после начала приема рекомбинантного фактора VIII у ранее получавших лечение пациентов (Bacon C. L., 2011).
В заключение профессор Седрик Германс перечислил 10 европейских принципов лечения и перспективы диагностики ГФ (Colvin B. T., Astermark J., Fischer K. et al., 2008).
Необходимы:
1) центральная организация, занимающаяся вопросами ГФ и взаимодействующая с центрами на местном уровне;
2) национальные реестры больных ГФ;
3) центры комплексного медицинского обслуживания и центры лечения ГФ;
4) сотрудничество в области лечения ГФ;
5) безопасные и эффективные концентраты, обеспечивающие надлежащий уровень лечения;
6) амбулаторное лечение и доставка;
7) профилактическое лечение;
8) услуги специалистов и скорая помощь;
9) контроль появления ингибиторов;
10) обучение и научно-исследовательская работа.
Будущее диагностики ГФ – за пренатальным генетическим консультированием и генетическим обследованием, анализом факторов свертывания. Носители ГФ должны находиться под систематическим наблюдением, и их состояние должно мониторироваться с помощью надлежащих методов.
Подготовила Мария Маковецкая
Напечатано при поддержке Представительства «Файзер Эйч.Си.Пи. Корпорейшн» в Украине
WUKREF0316011
Медична газета «Здоров’я України 21 сторіччя» № 15-16 (388-389), серпень 2016 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...