Диетические рекомендации для пациентов с распространенными компенсированными заболеваниями печени
Несмотря на отсутствие в нашей стране полноценных эпидемиологических данных касательно наиболее часто встречающихся заболеваний печени, есть все основания считать их чрезвычайно распространенными среди украинского населения. В 2014 г. в Украине насчитывалось почти 309 тыс. больных хроническим гепатитом (ХГ) и более 48 тыс. пациентов с циррозом печени [1].
Для оценки распространенности неалкогольной жировой болезни печени (НАЖБП) можно использовать данные ВОЗ по важнейшим факторам риска неинфекционных заболеваний в Европейском регионе, в том числе в Украине [2]. В настоящее время более 50% взрослых украинцев имеют избыточную массу тела (из них 21% страдают ожирением); у 45% отмечается повышенное артериальное давление. Таким образом, при ориентировочной оценке распространенности метаболического синдрома (МС) можно говорить как минимум о 35-40% взрослого населения [3].
НАЖБП является постоянным спутником МС и встречается у 2/3 пациентов [4]. По подсчетам, количество таких больных в нашей стране составляет не менее 8 млн (!) человек. В группе риска — и пациенты с алкогольной жировой болезнью печени (АЖБП), число которых оценивают приблизительно в несколько миллионов, учитывая высокое — на уровне 13,9 л — количество потребления чистого алкоголя на душу населения в год [2].
Современные терапевтические стратегии при заболеваниях печени включают этиотропное лечение, коррекцию образа жизни, диетотерапию и применение гепатопротекторов.
Для подготовки персонифицированных рекомендаций по питанию необходимо учитывать следующие ключевые моменты:
- нутритивный статус на текущий момент;
- обычный рацион питания больного;
- особенности патологии печени;
- эффективность диетических ограничений в соответствии с принципами доказательной медицины.
Следует предоставить пациенту индивидуальные, понятные и легко выполнимые рекомендации. Исключение продуктов и блюд должно быть обоснованным, предписанная диета не должна лишать больного удовольствия от употребления пищи.
Оценка нутритивного статуса пациента с патологией печени
Такая оценка включает несложные и, как правило, легкодоступные методы. Определение нутритивного статуса должно проводиться всем без исключения больным для обеспечения поступления адекватного количества энергии и основных питательных веществ.
Анамнез
Необходимо детальное изучение особенностей набора/снижения массы тела. Динамика антропометрических данных имеет важное значение при любой патологии печени. Для АЖБП, вирусных гепатитов и циррозов обычно характерно снижение веса, его непреднамеренная потеря на ≥10% от исходного уровня считается тяжелой. При циррозе печени на динамику массы тела может влиять задержка натрия и воды.
Физикальное обследование
Самостоятельная оценка роста и веса может быть неточной; целесообразно взвешивать больных на приеме; измерять рост, окружность талии и определять индекс массы тела (ИМТ). Следует обязательно указывать наличие отеков и асцита, которые, безусловно, влияют на показатели массы тела. Физикальное обследование включает оценку мышечной массы (обычно квадрицепсов и дельтовидных мышц) и количества подкожного жира (в области трицепсов и грудной клетки).
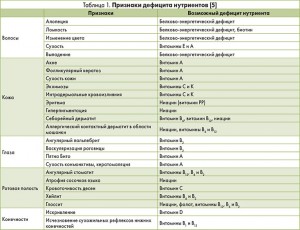
Во время осмотра могут быть выявлены признаки дефицита нутриентов (табл. 1).
Общая оценка нутритивного статуса на основании физикального обследования позволяет классифицировать пациентов на имеющих адекватный статус питания, умеренный и тяжелый дефицит питания. Один из вариантов совокупности компонентов для такой оценки включает: ИМТ, окружность средней трети руки и воспроизведение рациона питания за сутки [6].
Анализ обычного рациона питания пациента
В обычных условиях достаточно потратить 5-10 мин для самостоятельного воспроизведения пациентом времени приема, вида и количества принятой пищи и напитков за предыдущий день или записать эти данные со слов больного. Рекомендуется использовать форму, приведенную в таблице 2.
Анализ сведений, предоставленных больным, позволяет внести изменения в привычный рацион, снизив потребление нежелательных продуктов и блюд и, наоборот, увеличив содержание в рационе здоровых продуктов, обеспечивающих потребность в незаменимых питательных веществах.
Лабораторные исследования
Перечень лабораторных тестов включает основные анализы, которые следует проводить всем больным с риском декомпенсации хронического диффузного заболевания печени, и дополнительные исследования, показанные определенному контингенту пациентов.
Обязательные тесты, которые могут быть прогностическими маркерами декомпенсации, включают определение уровня билирубина, креатинина и международного нормализованного отношения (МНО).
У пациентов с алкогольным гепатитом или холестатическими заболеваниями печени целесообразно определять концентрации жирорастворимых витаминов (А, D, Е) для коррекции их возможного дефицита.
Неалкогольная жировая болезнь печени
Основу рекомендаций для пациентов с НАЖБП составляет сбалансированная гипокалорийная диета, направленная (наряду с увеличением физической активности) на постепенное стабильное уменьшение массы тела [7]. В зависимости от динамики снижения веса отмечается улучшение морфологического и функционального состояния печени. Потенциальные эффекты гипокалорийной диеты при НАЖБП перечислены в таблице 3.
Гипокалорийная сбалансированная диета должна обеспечивать постепенное снижение массы тела, примерно на 500 г в неделю, что соответствует ограничению калорийности рациона примерно на 500 ккал. Более значимое уменьшение его энергетической ценности обычно не приносит дополнительной пользы, а потеря более 1 кг в неделю ассоциируется с риском нежелательных последствий в виде ухудшения показателей печеночных проб, прогрессирования стеатоза и фиброза печени [9].
Во время консультирования пациента следует особо подчеркнуть важность максимального ограничения потребления технологически обработанной пищи, которая является основным источником сахара, соли, насыщенных жиров и трансжиров. Необходимо мотивировать больных употреблять как минимум 300 г овощей и фруктов, цельные злаки, орехи и семечки. Количество сахара не должно превышать 25 г/сут. Целесообразно увеличить соотношение <в3/ю6-полиненасыщенных жирных кислот за счет употребления жирной морской рыбы (включая мороженую) не реже 2 р/нед и добавления льняного масла вместе с подсолнечным в заправку для салата.
Пациенты нуждаются в информировании о принципах выбора напитков. Ограничения необходимы в отношении алкоголя и напитков, содержащих большое количество фруктозы (сладкие газированные напитки, фруктовые соки, включая свежевыжатые и смузи). Алкоголь не должен потребляться в количестве свыше 1-2 порций в день (эквивалентно 30 мл крепкого алкоголя, 100 мл вина и 300 мл пива), соки — не более 200 мл в день. Основные источники жидкости для пациентов с НАЖБП — вода, кофе и чай.
Важнейшим направлением в программе по нормализации массы тела является «оздоровление» пищевых привычек. Стоит обратить внимание пациента на необходимость более медленного приема пищи (в течение 20-30 мин), употребления продуктов питания только в специально предназначенных для этого местах. Для уменьшения объема съеденной пищи рекомендуется выпить стакан воды перед едой.
Для контроля эффективности гипокалорийной сбалансированной диеты рекомендуют еженедельное взвешивание. Если в течение первых недель ее соблюдения не удается снизить массу тела на 500 г/нед, следует уменьшить калорийность рациона. Реальной целью успешной программы по нормализации массы тела за счет гипокалорийной диеты и повышения интенсивности физической нагрузки является снижение веса на 10% от исходного.
Алкогольная жировая болезнь печени и алкогольный стеатогепатит
Основой комплексного лечения алкогольных поражений печени является полный отказ от употребления алкоголя, что считается единственным доказанным фактором увеличения продолжительности жизни больных [10]. Поскольку злоупотребление алкоголем часто связано с критическим снижением энергетической ценности суточного рациона, основные усилия необходимо направить на обеспечение полноценного здорового питания таких пациентов. Детальные рекомендации в отношении здорового питания были утверждены приказом МЗ Украины от 14.01.2013 № 16 «Про затвердження Методичних рекомендацій для лікарів загальної практики — сімейної медицини з приводу консультування пацієнтів щодо основних засад здорового харчування» [11].
В руководстве Европейского общества по клиническому питанию и метаболизму (ESPEN) приведены следующие рекомендации для пациентов с алкогольным стеатогепатитом [12]:
• определять риск дефицита энергии и нутриентов на основании антропометрических данных;
• обеспечить калорийность диеты на уровне 35-40 ккал/кг массы тела в день;
• нормализовать потребление белка (1,2-1,5 г/кг/сут);
• использовать питательные смеси (предпочтительно употребляемые перорально) при энергетической недостаточности рациона и низком содержании в нем питательных веществ:
- предпочтительно применение смесей с содержанием цельного белка;
- для пациентов с асцитом лучше использовать более концентрированные высококалорийные смеси;
- при наличии печеночной энцефалопатии следует использовать смеси, содержащие аминокислоты с разветвленными боковыми цепями (BCAA-аминокислоты);
• при невозможности обеспечить адекватный пероральный прием пищи нужно рассматривать необходимость зондового питания.
Хронический вирусный гепатит
В настоящее время не существует убедительных данных о необходимости назначения и соблюдения специфической диеты пациентами с хроническим вирусным гепатитом В или С. Обязательным компонентом лечения является полное исключение алкоголя. В случае невозможности достижения этой цели следует ограничить потребление алкогольных напитков до 1-2 порций в день.
Для контроля нормального ИМТ необходимо придерживаться сбалансированной и адекватной по калорийности диеты, ограничить потребление напитков со значительным содержанием свободного сахара (сладкая газированная вода, соки и смузи). В то же время в последние годы получены данные о снижении риска развития гепатоцеллюлярной карциномы у лиц, регулярно потребляющих 2-3 чашки кофе в день [13].
Выводы
• Рекомендации по питанию пациентов с распространенными заболеваниями печени (НАЖБП, АЖБП, ХГ) основаны преимущественно на здоровой сбалансированной диете, адаптированной к индивидуальным особенностям пациента.
• Цель диетотерапии заключается в оптимизации поступления энергии и основных нутриентов.
• Достижение этой цели основывается на качественной оценке нутритивного статуса пациента и его привычного рациона питания.
Список литературы находится в редакции.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...