Ноотропная терапия при наличии сопутствующей патологии: выбор оптимального препарата
Обращение пациента с несколькими сопутствующими заболеваниями усложняет задачу врачу любой специальности, сужая спектр терапевтических возможностей. Связано это как с влиянием препаратов на течение коморбидных состояний, так и с потенциальными лекарственными взаимодействиями.
Существует ли данная проблема при ноотропной терапии? Если да, то каковы пути ее решения?
Ноотропная терапия при соматической патологии
Цель назначения ноотропных препаратов – восстановление когнитивных, сенсомоторных и вегетативных функций, которые могли быть утрачены не только первично, вследствие цереброваскулярных заболеваний, но и вторично – при другой соматической патологии, в патогенезе которой важную роль играет сосудистый компонент. Так, по данным исследовательской компании Medical Data Management, наиболее частым показанием для назначения ноотропов являются заболевания центральной нервной системы (цереброваскулярные, черепно-мозговая травма), однако на них приходится не больше трети назначений. В большинстве случаев ноотропы применяют у лиц с соматической патологией, которая является непосредственной причиной мозговых сосудистых расстройств. Речь идет об ишемической болезни сердца (ИБС) во всех ее проявлениях (стенокардия, инфаркт миокарда), сердечной недостаточности, нарушениях сердечного ритма, артериальной гипертензии (АГ), вегетативных расстройствах, сахарном диабете (СД) и др.
Кроме того, у лиц, которые нуждаются в назначении ноотропов в связи с патологией центральной нервной системы, перечисленные выше соматические заболевания часто составляют неблагоприятный коморбидный фон, что тоже должно учитываться при выборе терапии.
Поэтому с практической точки зрения очень важен ответ на вопрос: как наличие соматической патологии влияет на выбор ноотропа?
Прежде всего, следует принимать во внимание тот факт, что пациенты с соматической патологией получают, как правило, сразу несколько препаратов для лечения основного заболевания или заболеваний. Поэтому обязательно будет возникать вопрос лекарственного взаимодействия. Особое внимание должно быть уделено сочетанию лекарственных средств с печеночным метаболизмом, которые могут конкурировать за одни и те же ферментные системы, например систему цитохромов. Из ноотропных препаратов в печени метаболизируются γ-аминомасляная кислота, ницерголин, винпоцетин, циннаризин, винкамин и др. Из них ингибировать энзимы цитохрома Р450 и вызывать серьезные нежелательные явления при приеме с другими препаратами с подобным механизмом метаболизма могут винкамин и ницерголин. Отсутствие печеночной биотрансформации и активных метаболитов минимизирует риск лекарственного взаимодействия, повышает безопасность и прогнозируемость терапии.
Также необходимо учитывать потенциальное влияние ноотропных препаратов на течение основного заболевания, причем не только негативное, но и позитивное, опосредованное воздействием на сосудистый компонент. Многие ноотропные препараты влияют на системную гемодинамику (винпоцетин, гинкго билоба, цитиколин, ницерголин, пирацетам+циннаризин). Так, например, пирацетам может усугублять коронарную недостаточность у некоторых пациентов, что особенно опасно у пожилых больных. При применении винпоцетина отмечены случаи тахикардии, экстрасистолии, депрессии сегмента ST и удлинение интервала QT, незначительные колебания артериального давления (АД) – преимущественно в сторону снижения. Мебикар и ницерголин также могут снижать АД и потенцировать действие антигипертензивных средств. Кроме этого, ницерголин может повышать потребность миокарда в кислороде, что может способствовать обострению стенокардии или аритмии, особенно при соответствующем анамнезе. Для фенотропила характерно повышение АД и тахикардия. Достаточно выраженная лабильность АД может возникать на фоне приема гамма- аминомасляной кислоты, особенно в начале терапии. Применение препаратов на основе винкамина противопоказано при гипокалиемии и увеличении интервала QT, так как данные состояния являются предрасполагающими факторами для развития желудочковых аритмий. С осторожностью его назначают при перенесенном инфаркте миокарда, сердечных заболеваниях или сердечной недостаточности; в подобных случаях рекомендуется тщательный ЭКГ- и клинический контроль пациента. Не следует недооценивать и влияние препаратов на обмен веществ, особенно у больных СД. Наблюдаемое иногда на фоне длительного приема пирацетама увеличение массы тела очень нежелательно для таких больных.
В связи с влиянием препаратов на течение основного заболевания возможна ситуация, когда курс ноотропов может потребовать коррекции дозы базисных препаратов, причем как в его начале, так и в конце. Но поскольку препараты для лечения основного заболевания обычно назначают врачи смежных специальностей (кардиолог, эндокринолог, терапевт и т.д.), актуализируется вопрос взаимодействия врачей, а оно нередко бывает затруднено. Невролог часто уже поставлен перед фактом приема тех или иных медикаментов и должен с учетом этого подбирать ноотроп.
Поэтому идеальный ноотроп для пациента с соматической патологией отвечает таким критериям:
- обладает доказанной эффективностью в коррекции когнитивных нарушений;
- не имеет ограничений по применению у пациентов с АГ, ИБС, СД и т.д.;
- не оказывает системных гемодинамических эффектов;
- не нарушает принятые алгоритмы лечения основного заболевания;
- не метаболизируется в печени и характеризуется минимальным риском лекарственных взаимодействий.
Этим требованиям отвечает препарат Прамистар (прамирацетам).
Прамирацетам является представителем группы классических ноотропов – рацетамов. Он обладает структурным сродством к пирацетаму, но в то же время имеет фармакодинамические особенности и, прежде всего, очень высокую селективность воздействия на ЦНС. Как известно, именно селективность действия нейро- и психотропных средств на ЦНС является отличительной особенностью препаратов новых поколений, позволяющей при сохранении высокого уровня эффективности обеспечивать благоприятные параметры безопасности.
Основные мишени действия прамирацетама – кора головного мозга, как основной центр когнитивных функций, и гиппокамп, отвечающий за краткосрочную память, ее переход в долговременную, пространственную ориентацию и эмоциональную память.
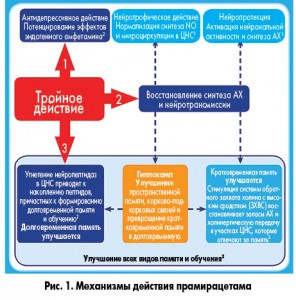
Действие прамирацетама базируется на трех основных механизмах (рис. 1):
- активация системы захвата холина с нормализующим влиянием на холинергический путь нейротрансмиссии;
- ингибирование нейропептидаз головного мозга с накоплением полезных для когнитивных функций пептидов;
- потенцирование действия эндогенного амфетамина, проявляющееся антидепрессивным эффектом.
Ацетилхолин – главный медиатор нервной системы, оказывающий нейтрофический и нейропротекторный эффект. Нейротрофическое действие ацетилхолина опосредовано влиянием на синтез оксида азота (NO), который является вазодилататором и регулирует микроциркуляцию, в том числе в центральной нервной системе. Кроме того, NO участвует в процессах формирования краткосрочной и долгосрочной памяти. Старение, цереброваскулярные и соматические заболевания приводят к дефициту ацетилхолина в ЦНС и снижению чувствительности рецепторного аппарата к этому медиатору. Прамирацетам корректирует эти нарушения, причем речь идет о восстановлении, а не о стимуляции или торможении холинергической медиации. Препарат стимулирует систему обратного захвата холина, восстанавливая синтез ацетилхолина и его пресинаптические запасы. Тем самым он улучшает микроциркуляцию в головном мозге, память и когнитивные функции.
Важным является тот факт, что прамирацетам в отличие от пирацетама и ряда других препаратов не повышает возбудимость мозговых структур. Беспокойство, раздражительность, нарушения сна, которые могут наблюдаться на фоне терапии пирацетамом, фенотропилом, пикамилоном и некоторыми другими ноотропами, существенно снижают качество жизни больных. У Прамистара также отсутствует негативное влияние на порог судорожной активности головного мозга.
Еще один механизм влияния прамирацетама на память реализуется путем угнетения нейропептидаз и накопления пептидов, в частности вазопрессина, ответственного за формирование долговременной памяти и способности к обучению.
Прамистар не влияет на системное АД, частоту сердечных сокращений, показатели электроэнцефалограммы, электрокардиограммы, результаты лабораторных тестов. Частота побочных эффектов на фоне приема прамирацетама в дозах 150 и 300 мг была сопоставима с плацебо (R. Dejong, 1987). Препарат не метаболизируется в печени и поэтому характеризуется низким риском лекарственных взаимодействий. Его можно спокойно применять в сочетании с гипотензивными, гипогликемическими, антиаритмическими и другими препаратами. Все это делает Прамистар оптимальным выбором для применения у пациентов с соматической патологией (АГ, ИБС и др.).
Ноотропная терапия и депрессия
Очень часто у пациентов и с неврологической, и с другой соматической патологией наблюдается депрессия как явная, так и маскированная. Когнитивные нарушения и депрессия не только часто сочетаются, но и усугубляют течение друг друга.
Так, частота депрессии после мозгового инсульта может достигать 50-70%. Она может развиваться как в ранние, так и в поздние сроки после мозговой катастрофы. Суицидальный риск в постинсультном периоде вдвое выше, чем в целом в популяции.
Депрессия отмечается у 80-90% пациентов с деменцией независимо от ее формы – нейродегенеративной (болезнь Альцгеймера), сосудистой или смешанной – и является неотделимой частью ее клинической картины. Депрессия утяжеляет течение дементирующих процессов, усиливает социальную дезадаптацию и повышает риск суицида.
Депрессия диагностируется у 40-60% больных с дисциркуляторной энцефалопатией и в 20-40% случаев при сердечно-сосудистых заболеваниях. Она выявляется у 30% больных после перенесенного инфаркта миокарда, у 64% пациентов, перенесших аортокоронарное шунтирование, и почти у половины из них длится не менее года. Уровень смертности среди больных, имеющих депрессию и инфаркт миокарда в анамнезе, в 3 раза выше, чем у пациентов с инфарктом, которые не имеют симптомов депрессии.
Значительную проблему составляют скрытые (маскированные) депрессии, которые часто наблюдаются у пациентов с соматической патологией. Сложность постановки диагноза в таких случаях требует от врачей терапевтической практики настороженности и хорошей ориентации в симптоматике психосоматических расстройств.
Обычно для лечения депрессии используют антидепрессанты. Но недавнее исследование с высоким уровнем доказательности поставило под сомнение целесообразность их использования по крайней мере у пациентов после инсульта. Это обсервационное исследование H.-T. Huang и соавт. (2015), включившее 16770 пациентов, показало, что практически все традиционные антидепрессанты (классические трициклические, ингибиторы обратного захвата серотонина, ингибиторы моноаминоксидазы и др.) увеличивают риск повторного инсульта. К сожалению, механизмы этого эффекта пока остаются неясными.
Также следует учитывать тот факт, что назначение многих антидепрессантов у пожилых пациентов может способствовать ухудшению когнитивного функционирования за счет антихолинергического действия. Особенно это касается трициклических антидепрессантов.
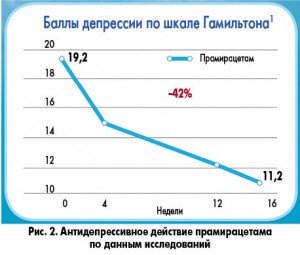
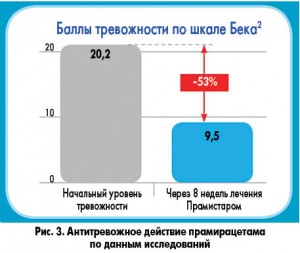
В то же время доказано, что некоторые из ноотропов имеют антидепрессивное влияние. Например, антидепрессивное действие прамирацетама обеспечивается путем потенцирования эффектов эндогенного амфетамина. Прамистар снижает выраженность симптомов депрессии на 42% по шкале Гамильтона (рис. 2) и тревожности на 53% по шкале Бэка (рис. 3).
1 Antidepressant activity of pramiracetam based on variations in HDRS score (modified from Martucci, 1991)
2 Т.С. Мищенко, Л.Ф. Шестопалова, В.Н. Мищенко «Когнитивные и аффективные нарушения у постинсультных больных и возможности их коррекции». МНЖ, № 2 (12), 2007
Благодаря комплексному механизму действия использование Прамистара позволяет одновременно влиять как на сосудистое звено и когнитивные функции, так и на аффективные нарушения (депрессию и тревожность), что помогает избежать полипрагмазии. Также Прамистар должен быть препаратом выбора в тех ситуациях, когда врач соматической медицины подозревает у пациента сопутствующую маскированную депрессию, но больной не хочет обращаться к психиатру или вовсе отрицает наличие депрессии.
Таким образом, Прамистар – это ноотроп выбора для пациентов с соматической патологией и/или сопутствующей депрессией, поскольку он восстанавливает все виды памяти, улучшает внимание и умственную работоспособность, оказывает мощное антидепрессивное воздействие, не влияет на АД, не метаболизируется в печени и не имеет взаимодействия с другими лекарственными средствами. Препарат доказал свою безопасность даже при длительном приеме (на протяжении года).
Подготовила Наталья Мищенко
СТАТТІ ЗА ТЕМОЮ Неврологія
Як відомо, біль у спині ускладнює рух і чинить негативний вплив на якість життя та психічне благополуччя людини. За даними Всесвітньої організації охорони здоров’я (ВООЗ), від болю в нижній частині спини страждають близько 619 млн людей у всьому світі, і за прогнозом, до 2050 року переважно через збільшення чисельності населення та його старіння кількість таких випадків може зрости до 843 млн (WHO, 2020). Попри проведення численних досліджень причини дорсалгій досі лишаються суперечливими, а результат лікування – здебільшого незадовільним....
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань....
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування....
Біль є однією з найчастіших причин звернення по медичну допомогу. На хронічний біль, який чинить негативний вплив на загальний стан здоров’я, страждають щонайменше четверо з п’яти хворих із хронічною патологією спинного мозку. Основними типами болю, на який скаржаться такі пацієнти, є ноцицептивний і нейропатичний (у 49 і 56% випадків відповідно) (Felix et al., 2021). Пропонуємо до вашої уваги огляд доповіді директорки Інституту медичних та фармацевтичних наук Міжрегіональної академії управління персоналом, д.мед.н., професорки Наталії Костянтинівни Свиридової, присвяченої особливостям ведення хворих із ноцицептивним і нейропатичним болем у практиці сімейного лікаря, яку вона представила у лютому цього року під час Науково-практичної конференції «Дискусійний клуб сімейного лікаря»....