Мелатонін – «гормон ночі» і не тільки…

Останніми роками увага науковців світу прикута до гормона мелатоніну. Він був відкритий 1958 року А.Б. Лернером, а вперше застосований у клінічній практиці 1993 року. В історичному ракурсі можна вважати, що вивчення його фізіологічної дії почалося значно пізніше порівняно з іншими гормонами. Мелатонін – основний гормон епіфіза (шишкоподібне тіло мозку). Він утворюється з амінокислоти триптофану, яка бере участь у синтезі нейромедіатора серотоніну, а останній, у свою чергу, під дією фермента N-ацетилтрансферази перетворюється на мелатонін. У дорослої людини за добу синтезується близько 30 мкг мелатоніну. Гормон секретується епіфізом у кров та спинномозкову рідину, пройшовши через яку, накопичується в гіпоталамусі. У подальшому він транспортується альбуміном сироватки, після відщеплення від якого зв'язується зі специфічними рецепторами на мембрані клітин-мішеней, проникає в ядро і там реалізує свою дію. Мелатонін швидко гідролізується в печінці й екскретується із сечею. Основним метаболітом цього гормона є 6-гідроксимелатонін сульфат, за концентрацією якого можна судити про продукцію мелатоніну епіфізом. Реакція перетворення серотоніну на мелатонін в епіфізі контролюється насамперед циклом «світло-темрява» за участі в цьому процесі периферичної нервової системи.
Сприймання світлового сигналу у вигляді квантів світла здійснюється, як відомо, специфічними клітинами (паличками та колбочками), що містяться в сітківці ока. Проходження світлового сигналу у вигляді нервового імпульсу забезпечується зоровими нервами, звідки він направляється до супрахіазмального ядра (СХЯ) гіпоталамуса, яке цілком заслужено вважають пейсмекером (водієм ритму) в організмі. Перетворення нервового імпульсу, індукованого світлом, на гормональний стимул на кінцевому етапі відбувається в епіфізі, де в нейроендокринних клітинах – пінеалоцитах – залежно від світлового режиму синтезується мелатонін. Сьогодні більшість дослідників підтримують думку про те, що СХЯ відіграє вирішальну роль у циркадній системі людини, становлячи важливу частину фотоперіодичного механізму. При цьому СХЯ не тільки організовує єдину циркадну систему, але активно підпорядковує своєму ритму інші системи організму, які не можуть самостійно індукувати ритмічні коливання. Сигнали, що виходять із СХЯ, змінюють динаміку гормональної секреції ендокринних залоз не лише шляхом прямої дії на ендокринний відділ самого гіпоталамуса, а й унаслідок впливу на активність епіфіза. Циркадну активність периферичних органів можна вивести з-під контролю СХЯ, порушуючи режим харчування, а саме приймаючи їжу вночі.
Однією з основних функцій мелатоніну є регуляція сну – недарма його називають «гормоном ночі». Він бере участь у формуванні циркадного ритму. Циркадні біоритми мають тривалість від 20 до 28 год і синхронізовані з обертанням Землі навколо своєї осі, зміною дня і ночі. Насамперед це ритми «сон–бадьорість», а також добові коливання різних фізіологічних параметрів, які є найбільш стійкими і зберігаються протягом усього життя. Епіфіз не тільки має яскраво виражений добовий ритм гормональної активності, а й контролює циркадні ритми інших органів та систем (включаючи ендокринну), забезпечуючи таким чином високий рівень працездатності вдень і повноцінний відпочинок вночі. Після видалення шишкоподібного тіла зникають циркадні ритми основних фізіологічних функцій організму.
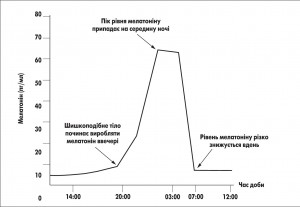
Циркадні ритми – це не просто пасивна реакція організму на зміни навколишнього середовища. Циркадна система забезпечує функціонування механізму попередньої адаптації до передбачуваних змін довкілля. Наприклад, внутрішня температура тіла підвищується у другій половині ночі, імовірно, підготовлюючи таким чином індивідуума до активності при ранковому пробудженні. Епіфіз забезпечує координацію різних біологічних ритмів. У разі змін факторів навколишнього середовища робота цієї ендокринної залози дозволяє адаптувати біоритми організму до нових умов. Дефекти в роботі епіфіза призводять до десинхронізації біоритмів організму. Роль епіфіза й епіфізарного мелатоніну в добовій і сезонній ритміці та режимі «сон-бадьорість» на сьогодні є незаперечною. У людини секреція мелатоніну збігається зі звичними годинами сну. Тому максимальна концентрація цього гормона у плазмі крові спостерігається близько третьої години ночі і досягає 100-300 пг/мл, а вдень зменшується майже у 100 разів – до 1-3 пг/мл.
Це дає підстави називати мелатонін «хімічним індикатором темряви». А загалом на нічні години припадає до 70% добової продукції цього гормона. Доведено, що мелатонін бере участь у механізмах формування сну та посилює вплив снодійних засобів. У більшості досліджуваних пацієнтів прийом фізіологічних доз мелатоніну викликав лише седативний ефект і знижував реактивність на звичайні навколишні стимули. Існує припущення, що гормон відіграє роль у відкритті так званих «воріт сну», а не в прямій дії на сомногенні структури головного мозку.
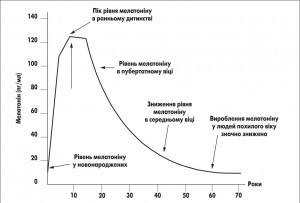
З віком активність епіфіза знижується, відповідно, кількість мелатоніну зменшується. Ймовірно, цим пояснюється той факт, що сон у осіб похилого віку стає поверхневим і тривожним, можливе безсоння. Додаткове введення мелатоніну у таких людей сприяє зникненню безсоння, попереджає порушення добового режиму організму, його біоритму. Недосипання поступається місцем здоровому та глибокому сну, який усуває втому і дратівливість. Під час спокійного й глибокого сну нормалізується робота всіх внутрішніх органів і систем, розслабляються м'язи, мозок встигає обробити всю накопичену за день інформацію. Останніми десятиліттями проводилися численні дослідження, під час яких виявлено порушення секреції епіфізарного мелатоніну при депресії. У більшості з цих досліджень було встановлено зниження вмісту гормона в плазмі крові в нічні часи з відповідним зниженням екскреції його метаболітів. У результаті інтенсивного вивчення секреції мелатоніну було розроблено концепцію «синдрому низького рівня мелатоніну». Згідно з нею низька секреція цього гормона може бути біологічним маркером схильності до депресії. У численних дослідженнях встановлено, що мелатонін впливає не лише на нервову, а й на ендокринну систему. Чітко доведено його здатність викликати гальмівний ефект на секрецію гонадотропінів. У жінок взимку, в умовах короткого світлового дня, кількість менструальних циклів, які не закінчуються овуляцією, в середньому більша, ніж влітку. Це дозволяє стверджувати, що мелатонін пригнічує репродуктивну функцію у жінок. Крім того, знижується, хоча й дещо меншою мірою, секреція інших тропних гормонів передньої долі гіпофіза – кортикотропіну, тиротропіну, соматотропіну.
Мелатонін називають не тільки «гормоном ночі», а й «гормоном всюдисущої дії» завдяки значній різноманітності його фізіологічних ефектів. Зокрема, останнім часом у низці досліджень встановлено, що мелатонін нейтралізує руйнівні наслідки окислювальних процесів, які є основною причиною старіння (насамперед шкіри, зміни в якій є ранніми ознаками старості); у цьому випадку проявляється антиоксидантна дія цього гормона. Механізм антиоксидантної дії полягає у здатності мелатоніну зв'язувати вільні радикали, у тому числі ті, що утворюються під час перекисного окислення ліпідів, а також ензогенні канцерогени. Він активує глутатіонпероксидазу – один з основних факторів захисту організму від вільнорадикального пошкодження. Мелатонін – один із найпотужніших ендогенних поглиначів вільних радикалів, відомих на сьогодні, завдяки чому гормон має і протипухлинний ефект. Це пояснюється тим, що мелатонін гальмує проліферацію клітин, при цьому за силою своєї дії він не поступається багатьом цитотоксичним препаратам. Метаболіт мелатоніну достовірно позитивно корелює з маркером проліферативної активності пухлин – ядерним антигеном проліферуючих клітин. Цей показник відображає ступінь прогресування пухлини, тобто метаболіти мелатоніну можуть слугувати діагностичною ознакою.
Не менш важливу роль мелатонін відіграє і в нормалізації імунологічних показників. Він стимулює імунну систему, оскільки бере участь у регуляції функції тимуса і щитоподібної залози, підвищує активність Т-лімфоцитів і фагоцитів, що також попереджає розвиток канцерогенезу.
Завдяки своїй дії на гіпоталамо-гіпофізарно-надниркову систему мелатонін забезпечує антистресовий ефект. Як і гормони кори надниркових залоз, мелатонін є складовою захисної системи організму від несприятливих впливів. Він здатний знижувати тривожний стан, усувати негативні емоції, спровоковані різними стресорами.
З огляду на широкий діапазон впливу мелатоніну на процеси проліферації, цитопротекції, а також біоритмологічні, антиоксидантні й імуномоделюючі ефекти фармацевтична промисловість створила відповідні препарати для клінічного застосування, зокрема при розладах сну, за наявності депресії, функціональної диспепсії, а також для усунення порушень циркадного ритму при швидкому переміщенні між часовими поясами Землі та інших розладів, що мають сезонний характер.
Ефект мелатоніну варіює залежно від часу його прийому. Крім того, при тривалому застосуванні він як гормонально активна речовина може негативно впливати на ендокринну систему. Тому значний інтерес викликає використання не самого мелатоніну, а його агоністів, над чим зараз працюють фармацевтичні компанії.
СТАТТІ ЗА ТЕМОЮ Ендокринологія
За визначенням Всесвітньої організації охорони здоров’я, цукровий діабет (ЦД) – це група метаболічних розладів, що характеризуються гіперглікемією, яка є наслідком дефектів секреції інсуліну, дії інсуліну або обох цих чинників. За останні 15 років поширеність діабету зросла в усьому світі (Guariguata et al., 2014). Згідно з даними Diabetes Atlas (IDF), глобальна поширеність діабету серед осіб віком 20-79 років становила 10,5% (536,6 млн у 2021 році; очікується, що вона зросте до 12,2% (783,2 млн у 2045 році (Sun et al., 2022). Наразі триває Програма профілактики діабету (ППД), метою якої є визначити, які підходи до зниження інсулінорезистентності (ІР) можуть допомогти в створенні профілактичних заходів ЦД 2 типу (The Diabetes Prevention Program (DPP), 2002). У цьому світлі визначення впливу вітаміну D на розвиток ЦД є актуальним питанням....
Внутрішній біологічний годинник людини тісно та двоспрямовано пов’язаний зі стресовою системою. Критична втрата гармонійного часового порядку на різних рівнях організації може вплинути на фундаментальні властивості нейроендокринної, імунної та вегетативної систем, що спричиняє порушення біоповедінкових адаптаційних механізмів із підвищеною чутливістю до стресу й уразливості. Поєднання декількох хвороб зумовлює двоспрямованість патофізіологічних змін....
Метформін – протидіабетичний препарат першої лінії, який пригнічує глюконеогенез у печінці і в такий спосіб знижує рівні глюкози в крові. Крім того, він знижує ризик кардіоваскулярних подій, чинить нефропротекторний ефект і здатен подовжувати тривалість життя. Завдяки цим властивостям метформін нині розглядають як мультифункціональний препарат і дедалі частіше застосовують для лікування та профілактики різноманітних захворювань....
Сучасне лікування хворих на цукровий діабет (ЦД) 2 типу включає зміну способу життя і медикаментозну терапію для контролю глікемії та профілактики ускладнень. Проте дослідження показують, що на практиці небагато хворих досягають контролю захворювання (частково через погану прихильність до лікування). Частка пацієнтів, які дотримуються протидіабетичної терапії, коливається від 33 до 93% (упродовж 6-24 міс) [1, 2]....