Мікробний пейзаж післяопераційної рани та раціональна антибіотикопрофілактика

>>__Гнійно-септичні ускладнення післяопераційних ран, як і раніше, залишаються в центрі уваги сучасної хірургії. Незважаючи на значний обсяг проведених профілактичних заходів, роль ранової інфекції протягом післяопераційного періоду — значна. Відбувається також збільшення тяжкості гнійно-септичних ускладнень з тенденцією зростання летальних випадків [1].
Різноманіття причин, що зумовлюють розвиток ранової інфекції, пов’язане з соціально-екологічними впливами на людину, які знизили його антиінфекційну резистентність, і якісними змінами біологічних властивостей умовно-патогенної мікрофлори під впливом необґрунтовано широкого застосування антибіотиків та інших лікарських засобів [1, 2].
Мета дослідження — вивчити характер мікробного забруднення оперативного середовища у хворих, що були переведені з районних лікарень до КЗ КОР «Київська обласна клінічна лікарня», визначити чутливість мікроорганізмів до антибактеріальних та хіміотерапевтичних препаратів з метою підбору раціональної антибактеріальної терапії.
Матеріали та методи дослідження
В 2014 році з лікарень області до КЗ КОР «Київська обласна клінічна лікарня» з гнійно-септичними ускладненнями було переведено 228 осіб, у яких було взято матеріал для посіву в першу добу перебування в стаціонарі або в операційному залі. Виділено культури мікроорганізмів у загальній кількості 303 штами. Матеріали, що надходили для дослідження післяопераційної рани: гнійні виділення, абсцеси.
Кількісне та якісне визначення мікроорганізмів проводили шляхом посіву матеріалу на диференційно-діагностичні поживні середовища — агари виробництва HiMedia (Індія) та ФДУ НДІЕМ ім. Пастера (Санкт-Петербург, РФ) згідно з існуючими нормативними та методичними документами. Ідентифікацію виділених бактерій проводили за Berdey’s (визначник бактерій) [3].
Тест на чутливість до антибактеріальних та хіміотерапевтичних препаратів показаний при кожному інфекційному процесі. Тест на чутливість проводили з чистою культурою мікроорганізмів, що попередньо була виділена на щільному поживному середовищі. В результаті було визначено мінімальні інгібуючі концентрації (МІК), на основі яких розраховується дозування препарату. Традиційні методи визначення МІК засновано на використанні антимікробного агента. МІК є найменшою концентрацією, що здатна інгібувати ріст мікроорганізмів. МІК визначали на мікробіологічному аналізаторі «VITEK 2 compact 15» (Франція).
Визначення чутливості виділених культур мікроорганізмів до хіміотерапевтичних та антибактеріальних препаратів проводили також диско-дифузійним методом Bauer-Kirbi [4] з використанням стандартних комерційних дисків з антибактеріальними та хіміотерапевтичними препаратами виробництва HiMedia (Індія) та ФДУ НДІЕМ ім. Пастера (Санкт-Петербург, РФ) згідно з існуючими нормативними та методичними документами.
Ідентифікацію мікроорганізмів проводили на мікробіологічному аналізаторі «VITEK 2 compact 15» (Франція). Ідентифікація заснована на стандартних методах з використанням нових субстратів, що дозволяє оцінити утилізацію вуглеводів та ферментативну активність мікроорганізмів.
Статистичні дані оброблено за допомогою «WHONET 5.6». Виділено 303 штами мікроорганізмів, із них метицилін-резистентних — 15%, ванкоміцин-резистентних ентерококів — 3%, β-лактамні мікроорганізми — 12%. Чутливість визначали до 53 антибактеріальних препаратів основних груп: β-лактамні антибіотики, глікопептиди, аміноглікозиди, фторхінолони, макроліди, карбапенеми.
Результати та їх обговорення
Результати дослідження інтерпретували відповідно до наказу МОЗ України від 05.04.2007 р. №167. Продукцію β-лактамаз розширеного спектра дії (БЛРС) визначали методом «подвійних дисків» [5].
Спектр отриманих мікроорганізмів представлено в таблиці.
Таблиця. Видовий спектр мікроорганізмів, виділених від післяопераційних хворих
|
Назва мікроорганізму |
Частка від загальної кількості |
|
Ps. aeruginosa |
17% |
|
А. baumannii |
3% |
|
Enterobacter cloacae |
5% |
|
Enterobacter aerogenes |
10% |
|
E. coli |
11% |
|
S. epidermidis |
14% |
|
S. aureus |
8% |
|
Enterococcus faecium |
24% |
|
Enterococcus faecalis |
4% |
|
Kl. pneumonia |
4% |
За офіційними даними на внутрішньолікарняну інфекцію (ВЛІ) у Чехословаччині, США та Бельгії, хворіють 16,3%, 0,5-1%, 2,9% пацієнтів відповідно.
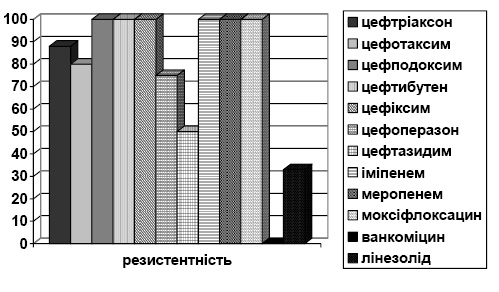
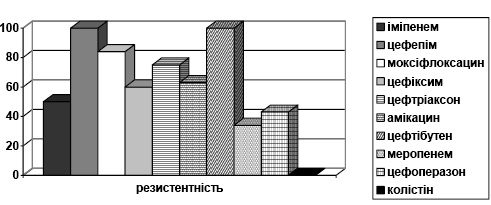
За результатами досліджень штами Enterococcus faecium, виділені у пацієнтів відділень хірургічного профілю, становлять 24% від усіх обстежених хворих. Із них 100% резистентні до ципрофлоксацину, канаміцину, цефепіму, ертапенему, тобраміцину, цефазоліну, меропенему, іміпенему, ванкоміцину та 50% — до азитроміцину (рис. 1).
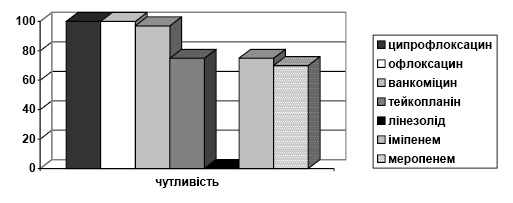
Enterococcus faecalis виділявся значно рідше — всього 4% від виділених штамів. 100% резистентність відзначали до канаміцину, кліндаміцину, цефокситину, цефазоліну, цефтибутену; меропенем та іміпенем продемонстрували стійкість до кожного антимікробного препарату (АМП) на 50%. Чутливість даного штаму мікроорганізмів — 100% до дії таких АМП, як моксифлоксацин, лінезолід, тейкопланін, а до ванкоміцину — 97% (рис. 2).
За частотою ВЛІ (майже 12%) Enterococcus spp. займають трете місце в лікувально-профілактичних закладах Німеччини [6]. Порівняно з нашими дослідами ці мікроорганізми посідають провідне місце. Із 28% виділених штамів ванкоміцин-резистентних було 3%.
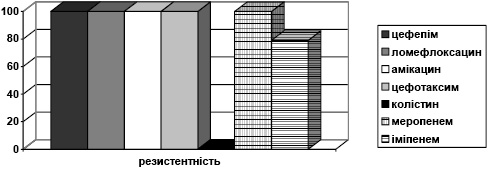
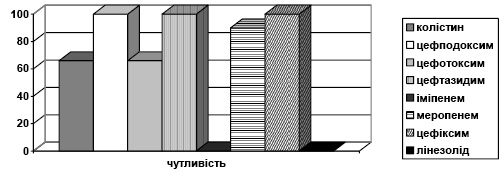
Штами Ps. aeruginosa, виділені протягом дослідження, становили 17%. Чутливість до іміпенему — 11%, меропенему — 15%, колістину — 86%, цефтазидиму — 16%, цефепіму — 34% випадків. Абсолютна резистентність була зареєстрована до цефіксиму, цефазоліну, цефтибутену, азтреонаму, піперациліну, триметоприму сульфаметоксазолу, цефподоксиму, тайгецикліну (рис. 3).
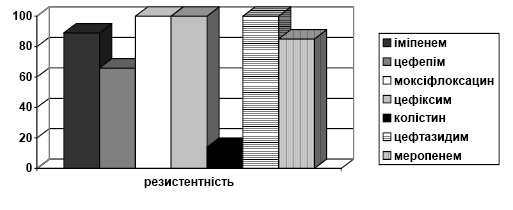 Рис. 3. Розподіл за резистентністю Ps. aeruginosa до АМП
Рис. 3. Розподіл за резистентністю Ps. aeruginosa до АМППримітка: різниця у резистентності до колістину та цефіксиму, цефтазидиму, моксифлоксацину статистично достовірна (р<0,05).
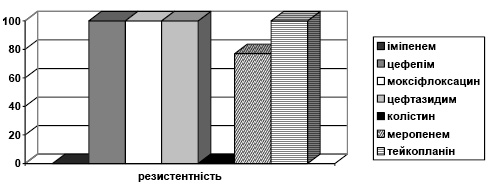
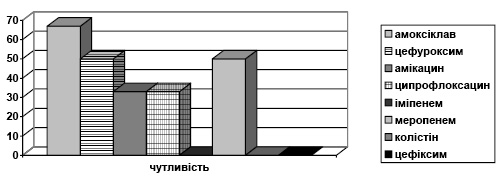
Штами А. baumannii, на відміну від Ps. aeruginosa, зустрічалася значно рідше — лише 3% з усіх виділених мікроорганізмів. Резистентність даного штаму мікроорганізму не поступається іншим неферментуючим штамам мікроорганізмів. Чутливість до іміпенему становила 23%, а до колістину — 100%. 100% стійкість була відзначена до меропенему, цефепіму, ципрофлоксацину, амоксициліну, амоксициліну клавунату (рис. 4).
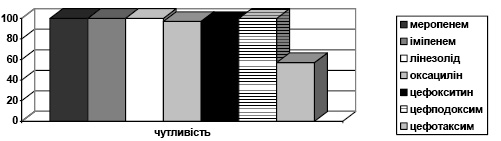
Штами Enterobacter cloacae висівалась у 5% випадків від всіх обстежених. 100% стійкість відзначалася до цефепіму, цефтріаксону, цефазоліну, цефотоксиму, іміпенему, меропенему, коліс тину (рис. 5).
Штами Enterobacter aerogenes зустрічалась в 2 рази частіше, ніж Enterobacter cloacae (у 10% випадків). Чутливість даного штаму мікроорганізмів до дії АМП становила: меропенем — 66%, іміпенем — 100%, колістин — 100%, лінезолід — 100%. 100% резистентність даного штаму була зареєстрована до цефепіму, цефтріаксону, цефазоліну, цефотоксиму, карбеніциліну та азитроміцину (рис. 6).
Штами E. coli було виділено в 11% випадків від загальної кількості виділених штамів мікроорганізмів. 100% чутливі мікроорганізми до піперациліну, піперациліну тазобактаму, цефепіму, цефподоксиму. Стійкість мікроорганізмів до іміпенему становила 100%, до меропенему — 90%, до колістину — 66%.
Продукція БЛРС є одним із найпоширених і клінічно значущих механізмів резистентності до сучасних β-лактамних антибіотиків. В ході дослідження виявлено, що 12% штамів E. coli мали знижену чутливість до одного з цефалоспоринів III покоління. У піддослідних ізоляторах було виявлено 21% штамів E. coli, які продукують БЛРС (рис. 7).
Штами Kl. pneumoniaе зустрічалася у 4% випадків. Дані штами мали таку картину резистентності: колістин — 100%, меропенем — 50%, іміпенем — 100%, на противагу до таких АПМ, як цефепім, тобраміцин, гентаміцин, колістин, штами Kl. pneumoniaе мали 100% чутливість (рис. 8).
Штами S. epidermidis, які були виділені у хворих, становили 14% випадків, з яких метицилін-резистентними було 15% штамів. 100% стійкість була виявлена до цефуроксиму, ампіциліну, амоксициліну, цефіксиму, цефтазидиму. Чутливість до іміпенему, меропенему, тейкопланіну, кларитроміцину, цефподоксиму становила 100% (рис. 9).
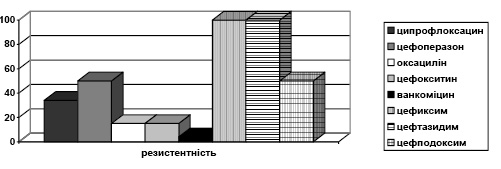 Рис. 9. Розподіл за резистентністю S. epidermidis до АМП
Рис. 9. Розподіл за резистентністю S. epidermidis до АМППримітка: різниця у резистентності до ванкоміцину та цефіксиму, цефтазидиму статистично достовірна (р<0,05).
Другого травня 2014 року в місті Женева ВООЗ було оголошено про особливо небезпечний мікроорганізм Staphylococcus aureus (MRSA), стійкий до метициліну. Частота випадків виявлення даного штаму мікроорганізмів становить 44%, 40% і 38% у Латинській Америці, Західноафриканських країнах та Європі відповідно. В даному дослідженні виділено лише 15% штамів MRSA, даний результат становить менше половини від заявлених ВООЗ.
Штами S. aureus було виділено у 8% випадків. Із них 100% чутливість мали меропенем, іміпенем та лінезолід. 100% стійкість розвинена до пеніциліну, ампіциліну, амоксициліну, цефтріаксону (рис. 10).
Висновки
Під час дослідження було виявлено домінуючу мікрофлоруа та закономірність стійкості мікроорганізмів до цефалоспоринів ІІІ–ІV покоління. До карбапенемів 100% стійкість розвинена у Enterococcus spp., Kl. pneumonia, E. coli, А. baumannii. Необґрунтоване застосування антибіотиків підвищує ризик розвитку стійкої флори і побічних явищ. Антибіотики «запасу» використовуються нераціонально та рутинно.
Набуття та втрата резистентності до тих чи інших АБП — процес динамічний, що потребує постійного моніторингу, який дозволяє коригувати рекомендації щодо застосування АБП у клініці.
Таким чином, необхідно здійснювати контроль за обґрунтованістю використання антибіотиків відповідно до клінічних протоколів, що включають ванкоміцин, цефалоспорини ІІІ покоління та протианаеробні антибіотики для боротьби з VRE, цефалоспорини ІІІ покоління для боротьби з β-лактамазами розширеного спектра дії, а також хінолони та карбапенеми (для запобігання виникнення резистентності, полірезистентності).
Фармакодинаміка АМП набуває все більшої цінності, оскільки штами зі зменшеною чутливістю стають все більш поширеними, особливо при ВІЛ.
Список літератури
1. Панкреонекроз. Возможности антибактериальной терапии и профилактики / И.А. Гучев, И.П. Волков, А.М Иванова // Рус. мед. журн. – 2007. – №12. – С. 965-973.
2. Сбор, транспортировка биологического материала и трактовка результатов микробиологических исследований / М.Н. Зубков // Клинич. микробиология и антимикробная химиотерапия. – 2004. – №2. – С. 143-154.
3. Визначник бактерій Берджі / За ред. Дж. Хоулта. – М.: Мир, 1997. – 800 с.
4. Серия клинических докладов ВОЗ №673. критерии для интерпритации результатов испытаний, основанные на методе Бауэр-Кирби. – Женева, 1984. – С. 167-169.
5. Эйдельштейн М.В. Выявление β-лактамаз расширенного спектра у грамотрицательных бактерий с помощью фенотипических методов / М.В. Эйдельштейн // Клиническая микробиология и антимикробная химиотерапия. – 2001. – Т. 3, №2 – С. 183-189.
6. Научная библиотека диссертаций и авторефератов disserCat. – http://www.dissercat.com/content/epidemiologiya-gnoino-septicheskikh-infektsii-v-otdelenii-reanimatsii-mnogoprofilnogo-statsi#ixzz3R90e25mOEnterokokken mit Vancomycin-Resistenz in deutschen Krankenhaeusern 2008-2009 // RKI. Epid. Bull. – 2010. – Vol. 44. – P. 428-436.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Запалення відіграє важливу роль у розвитку багатьох хронічних захворювань, зокрема атеросклерозу. Нещодавно було встановлено, що гіперурикемія спричиняє запалення ендотеліальних клітин судин, ендотеліальну дисфункцію та, зрештою, атеросклероз. Експериментальна робота Mizuno та співавт. (2019), у якій було продемонстровано здатність фебуксостату пригнічувати запальні цитокіни, привернула увагу дослідників до протизапальних ефектів уратзнижувальних препаратів. Кількість лейкоцитів – надійний маркер запалення, пов’язаний із різними кардіоваскулярними захворюваннями, як-от ішемічна хвороба серця; у багатьох попередніх дослідженнях його використовували для оцінки протизапального ефекту терапевтичного втручання. Мета нового аналізу дослідження PRIZE – вивчити вплив фебуксостату на кількість лейкоцитів у пацієнтів із безсимптомною гіперурикемією....
Риносинусит (РС) є одним із найчастіших захворювань у первинній медичній практиці. Трьома найбільш чутливими й специфічними симптомами гострого РС є виділення з носа, закладеність носа, лицевий і головний біль. Неконтрольований гострий біль значно погіршує якість життя пацієнтів із РС: спричиняє психоемоційні розлади, знижує працездатність і соціальну активність, сприяє хронізації больового синдрому і збільшує вартість лікування. Отже, полегшення болю при РС є найпершим завданням лікаря....
Антибіотикорезистентність (АБР) визнано загрозою для глобального здоров’я, яка щороку спричиняє мільйони смертей в усьому світі. Невідповідне та надмірне використання антибіотиків (АБ) зумовлює підвищення стійкості мікробних збудників і негативно впливає на ефективність цих дуже важливих лікарських засобів. Завдяки Глобальному плану дій щодо АБР Всесвітня організація охорони здоров’я (ВООЗ) працює над поліпшенням нагляду за резистентністю до протимікробних препаратів і скороченням нераціонального використання АБ. ...
Медичні інформаційні кампанії спрямовані на поширення важливих знань про охорону здоров’я серед населення. З урахуванням потреб і інтересів понад семи мільярдів людей у світі міжнародні організації шукають способи етичного обміну важливими відомостями, без упередженості та несправедливості. Обізнаність у сфері охорони здоров’я має вирішальне значення для кожного, оскільки хвороби та інфекції можуть вразити будь-кого в будь-який час. Таким чином, важливо поширювати відомості про охорону здоров’я за допомогою зрозумілих кожному усних, письмових і візуальних засобів. Ця інформація має сприяти соціальному здоров’ю і не містити дискримінаційного контенту. Заходи з підвищення обізнаності про здоров’я допомагають пацієнтам ліпше розуміти стан свого здоров’я, а також можливі варіанти та методи лікування. Кампанія з підвищення обізнаності відрізняється від маркетингу товарів для здоров’я, оскільки не спонукає купувати той чи інший продукт, а намагається сприяти свідомішому ставленню до свого здоров’я. Глобальні дні громадського здоров’я пропонують великі можливості для підвищення обізнаності та розуміння проблем здоров’я і мобілізації підтримки дій від місцевої громади до міжнародної спільноти. ...