NeoSphere: эффективность и безопасность применения пертузумаба в комбинации с трастузумабом в неоадъюванте у женщин с местнораспространенным, воспалительным или ранним HER2-положительным раком молочной железы

5-летний анализ результатов исследования
В мае текущего года были опубликованы результаты пятилетнего наблюдения пациенток с местнораспространенным, воспалительным или ранним HER2-положительным (HER2+) раком молочной железы (РМЖ), получавших неоадъювантную терапию пертузумабом и трастузумабом в рамках многоцентрового открытого рандомизированного исследования II фазы NeoSphere. В этом исследовании впервые в истории медицины применялось двойное таргетное воздействие на рецептор эпидермального фактора роста. Попытка сочетать два вида моноклональных антител стала важной вехой в лечении РМЖ, в том числе воспалительного подтипа этого заболевания.
Эффективность трастузумаба в лечении HER2+ РМЖ послужила стимулом для поиска новых комбинаций HER2-направленной терапии. Пертузумаб представляет собой гуманизированное моноклональное антитело, препятствующее димеризации домена HER2. В связи с тем что трастузумаб и пертузумаб имеют разные сайты связывания, они способны проявлять взаимодополняющий эффект. В то время как трастузумаб блокирует расщепление HER2 и подавляет лиганднезависимый сигнальный путь, пертузумаб воздействует путем ингибирования лигандзависимого сигнала, препятствуя образованию димеров между HER2-рецепторами и другими рецепторами семейства HER (EGFR/HER1, HER3 и HER4). Оба таргетных препарата также индуцируют антителозависимый клеточно-опосредованный цитотоксический эффект.
Неоадьювантный режим идеально подходит для быстрой проверки эффективности новых комбинаций HER2-направленной терапии: получение данных о патологическом ответе на лечение служит суррогатным маркером долгосрочной эффективности. Таким образом, исследование NeoSphere является новаторским не только за счет использования комбинации двух таргетных препаратов, по-разному воздействующих на одну мишень: оно также демонстрирует потенциал неоадьювантного режима в изучении новых лекарственных средств.
В многоцентровом открытом рандомизированном исследовании NeoSphere приняли участие ранее не получавшие лечения женщины с местнораспространенным, воспалительным или ранним HER2+ РГЖ. В период с 17 декабря 2007 г. по 22 декабря 2009 г. в исследование были включены 417 пациенток из 59 медицинских центров 16 стран мира. Все пациентки распределялись путем рандомизации на 4 группы: А (n=107), В (n=107), С (n=107) и D (n=96). По исходным характеристикам группы были хорошо сбалансированы (табл. 1).
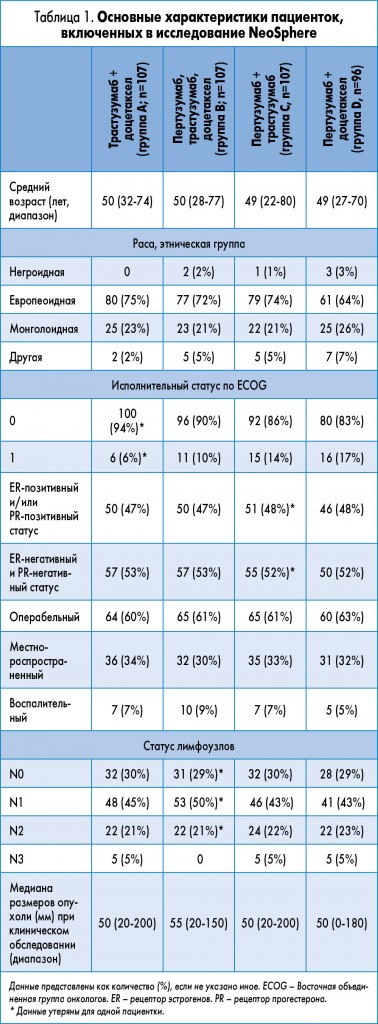
В рамках исследования пациентки получили 4 курса неоадъювантной терапии по схемам:
– трастузумаб (8 мг/кг нагрузочной дозы, затем 6 мг/кг каждые 3 недели) плюс доцетаксел в дозе 75 мг/м2 каждые 3 недели с увеличением дозы до 100 мг/м2 при условии хорошей переносимости (группа А);
– пертузумаб (840 мг нагрузочной дозы, затем 420 мг каждые 3 недели) и трастузумаб в комбинации с доцетакселом (группа В);
– пертузумаб и трастузумаб (группа С);
– пертузумаб и доцетаксел (группа D).
Средняя интенсивность дозы доцетаксела была очень близка к максимальной запланированной дозе 31,25 мг/м2 в неделю во всех группах. Подавляющее большинство пациенток успешно завершили предусмотренные 17 курсов трастузумаба. Частота случаев отсрочки, замедления, прерывания или прекращения введения трастузумаба и доцетаксела была незначительна и сопоставима между группами.
После хирургического лечения пациентки получали дополнительно 3 цикла химиотерапии по режиму FEC (5-фторурацил 600 мг/м2, эпирубицин 90 мг/м2, циклофосфамид 600 мг/м2) каждые 3 недели (пациентки в группе C получили 4 цикла доцетаксела до начала FEC) и трастузумаб 6 мг/кг каждые 3 недели до завершения годичного курса лечения – в общей сложности 17 циклов.
Первичной конечной точкой в исследовании был патологический полный ответ на лечение (ППО). Вторичными конечными точками, результаты относительно которых обнародованы в последнем анализе, являлись 5-летняя выживаемость без прогрессирования заболевания (ВБП), проанализированная в популяции пациентов, получивших лечение (intention-to-treat, ITT), и выживаемость без признаков заболевания (у прооперированных больных). Исследование NeoSphere завершилось 22 сентября 2014 г. (последняя пациентка, последнее посещение). На момент первичного анализа у 87 пациенток заболевание прогрессировало либо наступила смерть.
Результаты первичного анализа
Большинство пациенток достигли объективного ответа (полный или частичный ответ) после получения неоадъювантной терапии. Наиболее выраженный клинический ответ был зарегистрирован в группе В, где применялась двойная блокада рецепторов HER2. В этой же группе выявлено и наибольшее количество пациенток, у которых не определялись опухолевые клетки в лимфоузлах при хирургическом вмешательстве и которые впоследствии достигли ППО.
ППО был отмечен у 31 из 107 женщин (29%; 95% доверительный интервал – ДИ – 20,6-38,5), получавших терапию трастузумабом и доцетакселом (группа А), по сравнению с 49 из 107 (45,8%; ДИ 36,1-55,7), получавших комбинацию пертузумаба, трастузумаба и доцетаксела (группа В, р=0,0141). Для сравнения, ППО достигли 23 из 96 женщин (24%; ДИ 15,8-33,7), получавших пертузумаб и доцетаксел (группа D), и 18 из 107 (16,8%; ДИ 10,3-25,3), получавших антитела без химиотерапии (группа С, табл. 2).
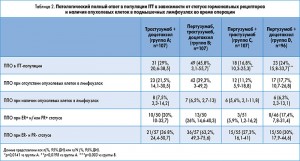
Меньшая частота достижения ППО отмечена при гормон-рецептор-положительных опухолях, что соответствует результатам предшествующих исследований. Среди пациенток с отрицательным гормональным статусом опухоли ППО были отмечены у 36 из 57 женщин (63,2%), получавших оба таргетных анти-HER2 препарата и химиотерапию (группа В). В группе С (без химиотерапии) ППО развивался у 15 из 55 (27,3%) пациенток с отрицательным гормональным статусом опухоли, превышая показатели, достигнутые у больных с гормон-рецептор-положительными опухолями во всех группах исследования.
В соответствии с решением исследователей, небольшое количество пациенток имели недостаточный клинический ответ во время получения неоадъювантной терапии. При этом количество таких случаев было выше в группе С, где пациентки получали антитела без химиотерапии: не зарегистрировано случаев недостаточного ответа в группе А, 1 (0,9%) случай в группе В, 7 (6,5%) – в группе С и 1 (1%) – в группе D.
Наиболее распространенными побочными эффектами, развивавшимися на фоне неоадъювантной терапии, были алопеция, нейтропения, диарея, тошнота, усталость, сыпь, воспаление слизистых оболочек. Большинство побочных эффектов были 1-2-й степени. Наиболее распространенными побочными эффектами 3-й степени или выше были нейтропения, фебрильная нейтропения и лейкопения, которые считаются связанными с терапией доцетакселом. Частота фебрильной нейтропении составила 7-8% в группах А, В, и D; ни одна пациентка не имела фебрильной нейтропении в группе С (не получавшей доцетаксел). Общая частота неблагоприятных событий класса 3 или выше была самой низкой в группе C – 8 (2%) из 326 событий – и колебалась в других группах от 12% (97 из 803 событий в группе В) до 14% (110 из 806 в группе А). На фоне неоадъювантной терапии количество серьезных нежелательных явлений было сопоставимым в группах A, B и D (15-20 серьезных побочных эффектов в каждой группе, 10-17% больных), но ниже в группе С (4 серьезных побочных эффекта у 4% пациенток).
Таким образом, при проведении первичного анализа было отмечено, что применение пертузумаба и трастузумаба в сочетании с доцетакселом в неоадъювантной терапии увеличивало частоту полной морфологической ремиссии до 45,8%, то есть почти в два раза по сравнению с группой, получавшей только трастузумаб и доцетаксел. ППО достигался всего через 12 недель неоадъювантной терапии в популяции, в которой треть пациенток была с местнораспространенным заболеванием. Хотя комбинация пертузумаба и доцетаксела оказалась эффективной, сочетание химиотерапии с двойной блокадой антителами позволяло достичь наибольшей эффективности по сравнению с другими предложенными режимами. Применение двойной блокады в сочетании с доцетакселом не сопровождалось существенным увеличением побочных эффектов или кардиологического риска.
Следует особо отметить, что ППО достигнут у 17% пациенток, получавших сочетание таргетных препаратов без химиотерапии. Это позволило авторам исследования предположить, что некоторая часть HER2+ опухолей может быть ликвидирована без применения химиотерапии, что могло бы оказаться ценной клинической опцией для женщин, которым противопоказаны цитостатики. Тем не менее у трети пациенток не достигнута реакция на режим без включения цитостатика, что отчасти связывают с короткой продолжительностью неоадъювантной терапии. По мнению авторов, отсутствие ответа на комбинированную терапию антителами у значительной доли пациенток подчеркивает необходимость поиска прогностических биомаркеров, позволяющих предсказать ответ на режим, не содержащий цитостатиков.
У всех участниц исследования оценивали 16 различных биомаркеров, в том числе экспрессию , мутации PI3KCA, р95HER2 и экспрессию рецептора инсулиноподобного фактора роста. Несмотря на то что у ER+ подгрупп по сравнению с ER- подгруппами эти биомаркеры экспрессировались неодинаково, ни один из них не позволял прогнозировать ответ на пертузумаб.
Результаты пятилетнего наблюдения
На момент подведения итогов пятилетнего наблюдения 87 (21%) из 417 пациенток имели прогрессирующее заболевание или умерли. Адъювантная терапия по режиму FEC была завершена у 103 (100%) из 103 пациенток в группе А, 96 (94%) из 102 в группе В, 85 (90%) из 94 в группе С и 85 (97%) из 88 в группе D. В среднем пациентки получили 3 цикла FEC (диапазон 1-3). Случаи проведения лучевой терапии на область молочной железы или подмышечные лимфоузлы, а также адъювантной гормональной терапии были равномерно распределены по группам.
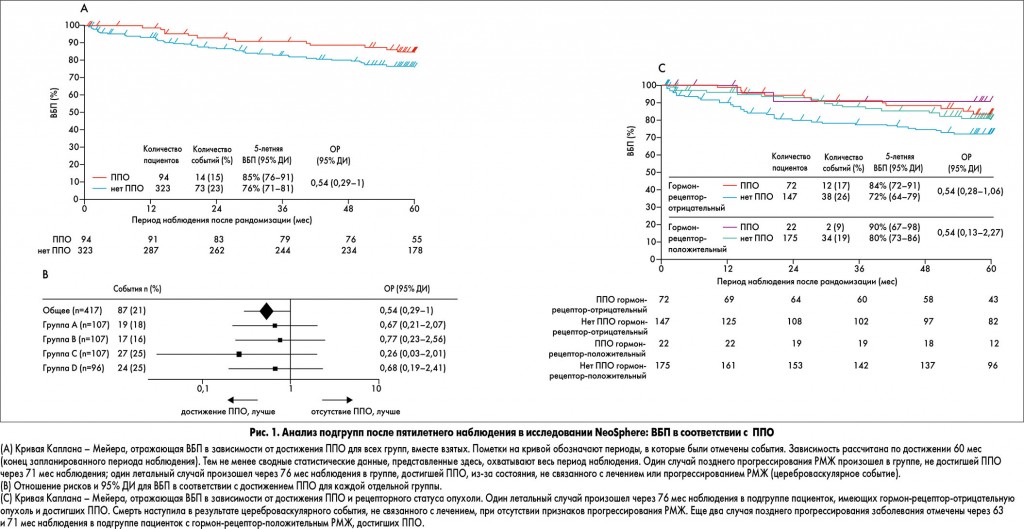
Проведенный исследователями анализ подгрупп показал связь между ППО и ВБП. В целом 94 (23%) из 417 пациенток достигли ППО после лечения. Из них у 14 (15%) впоследствии отмечены случаи прогрессирования заболевания, по сравнению с 73 (23%) из 323 пациенток, которые не достигли ППО. Общая пятилетняя ВБП составила 85% (95% ДИ 76-91) у пациенток, достигших ППО, по сравнению с 76% (95% ДИ 71-81) у пациенток, которые его не достигли (относительный риск – ОР – 0,54; 95% ДИ 0,29-1; рис. 1А). Результаты были последовательны в каждой группе (рис. 1B) как при гормон-рецептор-положительном, так и при отрицательном статусе (рис. 1С).
Пятилетние показатели ВБП составили 81% (95% ДИ 71-87) в группе А, 86% (ДИ 77-91) в группе В, 73% (ДИ 64-81) в группе С и 73% (ДИ 63-81) в группе D (ОР 0,69, 95% ДИ 0,34-1,4 для группы В против группы А; ОР 1,25, ДИ 0,68-2,3 для группы С против группы А и ОР 2,05, ДИ 1,07-3,93 для группы D против группы В). Показатели выживаемости без признаков заболевания согласуются с показателями ВБП и составили 81% (95% ДИ 72-88) в группе А, 84% (ДИ 72-91) в группе Б, 80% (ДИ 70-86) в группе С и 75% (ДИ 64-83) в группе D. Пациентки, достигшие ППО после получения неоадъювантной терапии (из всех групп, вместе взятых), имели более длительную ВБП по сравнению с теми, которые его не достигли (85%, ДИ 76-91, против 76%, ДИ 71-81, соответственно; ОР 0,54, 95% ДИ 0,29-1).
При пятилетнем анализе результатов исследования NeoSphere не выявлено новых или долгосрочных проявлений токсичности, профиль безопасности и переносимости был аналогичным по группам (в неоадъювантный и адъювантный периоды лечения). Наиболее распространенными нежелательными явлениями класса 3 или более были нейтропения, фебрильная нейтропения и лейкопения. Количество пациенток, перенесших один или несколько серьезных побочных эффектов, было одинаковым во всех группах (19-22 случая серьезных нежелательных явлений в каждой группе у 18-22% больных). Исследователи предполагают, что ППО на неоадъювантную терапию может быть ранним индикатором долгосрочного результата при раннем HER2+ РМЖ. В целом для всех групп, вместе взятых, у пациенток, достигших ППО, улучшалась ВБП. Более того, это улучшение наблюдалось в пределах каждой группы независимо от гормон-рецепторного статуса. Тем не менее, как отмечают авторы, эти результаты должны быть интерпретированы с осторожностью, поскольку было мало событий в каждой группе, что приводит к большой вариабельности (широкому диапазону ДИ).
NeoSphere в контексте других международных исследований
Эти результаты исследования NeoSphere согласуются с данными метаанализа CTNeoBC (P. Cortazar, L. Zhang, M. Untch et al., 2014) и нескольких других исследований, в которых отмечена связь между неоадъювантной анти-HER2-терапией и улучшением долгосрочных результатов лечения. В их числе – долгосрочный анализ исследования HannaH, в котором ППО был связан с улучшением бессобытийной выживаемости пациенток с эстроген-рецептор-положительными и эстроген-рецептор-отрицательными опухолями. Результаты исследования NeoALTTO показали значительное увеличение частоты ППО на фоне неоадъювантной терапии комбинацией лапатиниба и трастузумаба по сравнению с трастузумабом. Но в исследовании ALTTO не показано достоверных различий по ВБП при использовании аналогичной комбинации анти-HER2 препаратов в адъювантном режиме. Следует отметить значительные различия в дизайне этих исследований и существенную разницу между популяциями пациенток. Анализ результатов этих двух исследований с использованием метода проведения метаанализа FDA не выявил диссонанса между результатами NeoALTTO и ALTTO, подтвердив наличие положительной связи между ППО и бессобытийной выживаемостью.
Хотя достижение ППО было связано с улучшением долгосрочных результатов лечения, у большинства пациенток (77%) в исследовании NeoSphere не удалось добиться полного ответа на лечение. Однако наличие остаточной болезни необязательно является маркером неудачного проведения любой неоадъювантной терапии. Девятилетний анализ National Surgical Adjuvant Breast and Bowel Project B‑18 (Wolmark et al., 2001) показал, что клинический ответ (полный или частичный) коррелирует с долгосрочными результатами лечения. Поэтому важно отметить, что участницы исследования NeoSphere, не добившиеся ППО, но получавшие пертузумаб, имели, похоже, более продолжительную ВБП по сравнению с пациентками, не добившимися ППО и не получавшими пертузумаб. Эти данные свидетельствуют о том, что ППО не является единственным показателем эффективности как неоадъювантной терапии, так и пертузумаба. В настоящее время продолжается исследование III фазы APHINITY (NCT01358877), в котором исследуется пертузумаб в комбинации с трастузумабом и химиотерапией в адъювантном режиме.
По заказу ООО «Рош Украина»
Литература
1. Gianni L., Pienkowski T., Im Y. -H. et al. Efficacy and safety of neoadjuvant pertuzumab and trastuzumab in women with locally advanced, inflammatory, or early HER2-positive breast cancer (NeoSphere): a randomised multicentre, open-label, phase 2 trial. Lancet Oncol 2012; 13: 25-32.
2. Gianni L., Pienkowski T., Im Y. -H. et al. 5-year analysis of neoadjuvant pertuzumab and trastuzumab in patients with locally advanced, inflammatory, or early-stage HER2-positive breast cancer (NeoSphere): a multicentre, open-label, phase 2 randomised trial // Lancet Oncol 2016. Published Online May 11, 2016 http://dx.doi.org/10.1016/ S1470-2045(16)00163-7.
Подготовила Катерина Котенко
СТАТТІ ЗА ТЕМОЮ Онкологія та гематологія
Гостра лімфобластна лейкемія (ГЛЛ) є найпоширенішим онкогематологічним захворюванням у дітей і складає значну частку серед лейкемій у дорослих. Незважаючи на значні успіхи в лікуванні ГЛЛ у дітей, де рівень виліковності сягає 90%, результати терапії у дорослих залишаються незадовільними. У рамках науково-практичної конференції з міжнародною участю «Діагностика та лікування гематологічних захворювань: підведення підсумків 2023 року» (15-16 грудня 2023 року) проведено секцію, присвячену ГЛЛ....
Хронічна лімфоцитарна лейкемія (ХЛЛ) залишається актуальною проблемою сучасної онкогематології. Незважаючи на певні досягнення в терапії, ХЛЛ є невиліковним захворюванням. Стандартна хіміотерапія не забезпечує стійкої відповіді, а трансплантація гемопоетичних стовбурових клітин можлива лише для окремої когорти пацієнтів. Тому пошук нових підходів до терапії ХЛЛ, зокрема таргетної, є нагальним завданням. ...
Гепатоцелюлярна карцинома (ГЦК) – злоякісне новоутворення в печінці, що розвивається з гепатоцитів. Рання діагностика і початок лікування пацієнтів із ГЦК запобігає виникненню тяжких ускладнень і покращує якість життя пацієнтів. Медична допомога пацієнтам із ГЦК потребує міждисциплінарної співпраці та інтегрованого ведення хворих мультидисциплінарною командою фахівців, яка займається або спеціалізується на злоякісних новоутвореннях печінки. Саме цьому сприятимуть положення Стандарту медичної допомоги «Гепатоцелюлярна карцинома»....
Традиційно січень є місяцем обізнаності про рак шийки матки (РШМ) – однієї з найпоширеніших патологій у структурі онкогінекологічних захворювань. Протягом цього місяця світ забарвлюється в палітру бірюзового та білого з метою привернення уваги громадськості до проблеми РШМ. ...