Безпека комбінованого застосування пеметрекседу, пембролізумабу та препарату платини при метастатичному неплоскоклітинному недрібноклітинному раку легені: апостеріорний аналіз результатів дослідження KEYNOTE-189
Схвалення інноваційних препаратів із класу інгібіторів контрольних точок імунної відповіді значно удосконалило стандарти лікування пацієнтів з метастатичним недрібноклітинним раком легені (НДРЛ) – як при проведенні терапії першої лінії, так і при призначенні лікування після неефективного застосування хіміотерапії на основі препаратів платини. Здатність інгібіторів контрольних точок відновлювати пухлиноспецифічні Т-клітинні реакції сприяла значному покращенню виживаності пацієнтів (P. Khanna et al., 2017; D.M. Pardoll, 2012). Результати доклінічних і клінічних досліджень свідчать, що поєднане застосування інгібіторів контрольних точок та хіміотерапевтичних препаратів покращує протипухлинні ефекти імунотерапії (L. Apetoh et al., 2015).
Після того, як у дослідженні II фази KEYNOTE‑021 (H. Borghaei et al., 2019; C.J. Langer et al., 2016) було продемонстровано достовірне збільшення частоти загальної відповіді на застосування комбінації антифолатного протипухлинного препарату пеметрекседу з блокатором рецептора програмованої клітинної смерті 1 (PD‑1) пембролізумабом і карбоплатином порівняно з лікуванням пеметрекседом та карбоплатином, у 2017 р. ця комбінація була схвалена Управлінням з контролю якості харчових продуктів і лікарських препаратів (FDA) США як терапія першої лінії при метастатичному неплоскоклітинному НДРЛ. Вища ефективність комбінації пеметрексед/пембролізумаб/карбоплатин у пацієнтів з метастатичним неплоскоклітинним НДРЛ згодом була підтверджена у подвійному сліпому дослідженні III фази KEYNOTE‑189 (S. Gadgeel et al., 2020; L. Gandhi et al., 2018). У період подальшого спостереження (медіана тривалості 10,5 міс) терапія із застосуванням вказаної потрійної комбінації сприяла збільшенню загальної виживаності (відношення ризиків 0,49; p<0,001) та виживаності без прогресування (відношення ризиків 0,52; p<0,001) незалежно від експресії ліганду рецептора PD‑1 (PD-L1) порівняно із застосуванням комбінації пеметрекседу з препаратом платини (ПП) та плацебо (L. Gandhi et al., 2018).
Комбінація пеметрексед/пембролізумаб/ПП також продемонструвала загалом прийнятний профіль переносимості та безпеки (S. Gadgeel et al., 2020; L. Gandhi et al., 2018; D. Rodriguez-Abreu et al., 2020). Кількість пацієнтів, у яких виникли небажані явища (НЯ) ≥3 ступеня тяжкості, була зіставною у групах лікування комбінаціями пеметрексед/пембролізумаб/ПП і пеметрексед/ПП/плацебо (71,9 порівняно з 66,8%; S. Gadgeel et al., 2020). Найчастішими імуноопосередкованими НЯ будь-якого ступеня та НЯ ≥3 ступеня тяжкості у пацієнтів, котрі отримували комбінацію пеметрексед/пембролізумаб/ПП, були відповідно гіпотиреоз (7,9%) і пневмоніт (3,0%; S. Gadgeel et al., 2020). Гостре ушкодження нирок частіше відзначали у пацієнтів, що отримували комбінацію пеметрексед/пембролізумаб/ПП, порівняно з хворими, яким була призначена комбінація пеметрексед/плацебо/ПП (6,2 порівняно з 0,5%; S. Gadgeel et al., 2020).
Глибоку оцінку профілю безпеки (включаючи ниркову токсичність) комбінації пембролізумаб/пеметрексед у всіх пролікованих пацієнтів та хворих, які отримували ці препарати протягом ≥5 циклів лікування, надав апостеріорний аналіз результатів дослідження KEYNOTE‑189. Нещодавно він був представлений Е.B. Garon та співавт. на сторінках профільного наукового журналу Lung Cancer. У кожній групі пацієнтів, які брали участь у дослідженні KEYNOTE‑189, оцінили частоту виникнення всіх НЯ (будь-якого ступеня тяжкості) та окремо – частоту НЯ ≥3 ступеня тяжкості, а також час до появи того чи іншого НЯ та час до його зникнення.
У дослідженні KEYNOTE‑189 пацієнти з гістологічно підтвердженим неплоскоклітинним НДРЛ отримували пембролізумаб (200 мг) або плацебо у поєднанні з пеметрекседом (500 мг/м2 площі поверхні тіла) внутрішньовенно через кожні 3 тижні у комбінації з 4 циклами цисплатину (75 мг/м2) або карбоплатину (площа під кривою концентрація – час – 5 мг/мл за 1 хв). Загалом 616 пацієнтів були рандомізовані (2:1) в групи лікування комбінацією пеметрексед/пембролізумаб/ПП (n=410) або пеметрексед/плацебо/ПП (n=206) [13]. До апостеріорного аналізу увійшли дані 405 (98,9%) пацієнтів з групи пеметрексед/пембролізумаб/ПП і 202 (98,1%) учасників з групи пеметрексед/плацебо/ПП, які отримали лікування за протоколом. В аналіз оцінювання безпеки підтримуючої терапії була включена підгрупа пацієнтів, які отримали ≥5 циклів лікування пеметрекседом. Вона охопила 310 (76,5%) осіб з групи лікування комбінацією пеметрексед/пембролізумаб/ПП та 135 (66,8%) пацієнтів з групи пеметрексед/плацебо/ПП.
Як продемонстрували результати аналізу впливу досліджуваної терапії, у пацієнтів в групі застосування комбінації пеметрексед/пембролізумаб/ПП середня тривалість лікування становила 7,4 міс (стандартне відхилення – СВ – 4,7); 334 (82,5%) пацієнти отримали 4 цикли лікування ПП, 320 (79,0%) – ≥5 циклів лікування пембролізумабом або пеметрекседом і лише 9 (2,2%) вступили у фазу підтримуючого лікування без пеметрекседу. У групі застосування комбінації пеметрексед/плацебо/ПП середня тривалість лікування становила 5,4 міс (СВ – 4,3); 150 (74,3%) пацієнтів отримали 4 цикли лікування ПП, 138 (68,3%) – ≥5 циклів лікування пеметрекседом або плацебо та лише 3 (1,5%) вступили у фазу підтримуючого лікування без пеметрекседу.
Про НЯ будь-якого ступеня вираженості, які виникли внаслідок будь-яких причин, було повідомлено у 404 (99,8%) осіб у групі застосування комбінації пеметрексед/пембролізумаб/ПП та 200 (99,0%) пацієнтів – пеметрексед/плацебо/ПП. Про НЯ внаслідок будь-яких причин, що мали ≥3 ступінь тяжкості, повідомлялося у 272 (67,2%) хворих у групі комбінації пеметрексед/пембролізумаб/ПП та у 133 (65,8%) – пеметрексед/плацебо/ПП. Частота виникнення як гематологічних, так і негематологічних НЯ ≥3 ступеня тяжкості в обох групах була аналогічною.
Медіана часу до появи негематологічних НЯ ≥3 ступеня тяжкості (гостре ушкодження нирок, нудота, блювання, діарея та астенія) перебувала в межах перших 4 циклів лікування в обох досліджуваних групах. Єдиним негематологічним НЯ ≥3 ступеня тяжкості, для якого медіана часу до розвитку припадала на період після завершення перших 4 циклів у групі комбінації пеметрексед/пембролізумаб/ПП, виявився пневмоніт (125 днів; 6 циклів), а у групі пеметрексед/плацебо/ПП – стомлюваність (91 день; 4,3 циклу). У групі пеметрексед/пембролізумаб/ПП найменша медіана часу до появи була характерною для нудоти ≥3 ступеня тяжкості (6 днів), а найбільша – для пневмоніту ≥3 ступеня тяжкості. Для таких НЯ ≥3 ступеня вираженості, як нудота, блювання, діарея та астенія, медіана часу до зникнення складала ≤2 тижнів від початку лікування в обох досліджуваних групах. У групі комбінації пеметрексед/пембролізумаб/ПП медіана часу до усунення пневмоніту ≥3 ступеня тяжкості та гострого ушкодження нирок ≥3 ступеня тяжкості складала 25 днів (3,6 тижня) та 24 дні (3,4 тижня) відповідно. У групі комбінації пеметрексед/плацебо/ПП медіана часу до зникнення стомлюваності ≥3 ступеня тяжкості перебувала у межах 2 тижнів (11 днів), до усунення пневмоніту ≥3 ступеня тяжкості – 19 днів (2,7 тижня), до зникнення стомлюваності ≥3 ступеня тяжкості – 128 днів (18,3 тижня).
Медіана часу до розвитку гематологічних НЯ ≥3 ступеня тяжкості (фебрильна нейтропенія, тромбоцитопенія, нейтропенія й анемія) обмежувалася першими 4 циклами. Медіана часу до зникнення більшості гематологічних НЯ ≥3 ступеня тяжкості (фебрильна нейтропенія, тромбоцитопенія та нейтропенія) перебувала у межах 2 тижнів від початку терапії. Медіана часу до усунення анемії ≥3 ступеня тяжкості складала 21 день (3 тижні) та 11 днів (1,6 тижня) у групі комбінації пеметрексед/плацебо/ПП та пеметрексед/пембролізумаб/ПП відповідно.
У сукупності всіх досліджуваних циклів у групі комбінації пеметрексед/пембролізумаб/ПП поява НЯ стала причиною припинення застосування пеметрекседу або пембролізумабу у 112 (27,7%) хворих, із них 37 (33,0%) припинили лікування протягом перших 4 циклів. Частота припинення застосування пеметрекседу та пембролізумабу була аналогічною в усіх циклах лікування і не перевищувала 3% у жодному досліджуваному циклі.
Оцінювання безпеки у популяції підтримуючої терапії
У групі комбінації пеметрексед/пембролізумаб/ПП медіана кількості отриманих пацієнтами циклів лікування пеметрекседом дорівнювала 11 (діапазон 5-30), у групі пеметрексед/плацебо/ПП – 9 (діапазон 5-24). Частота окремих НЯ ≥3 ступеня тяжкості залежно від групи лікування відображена на рисунку.
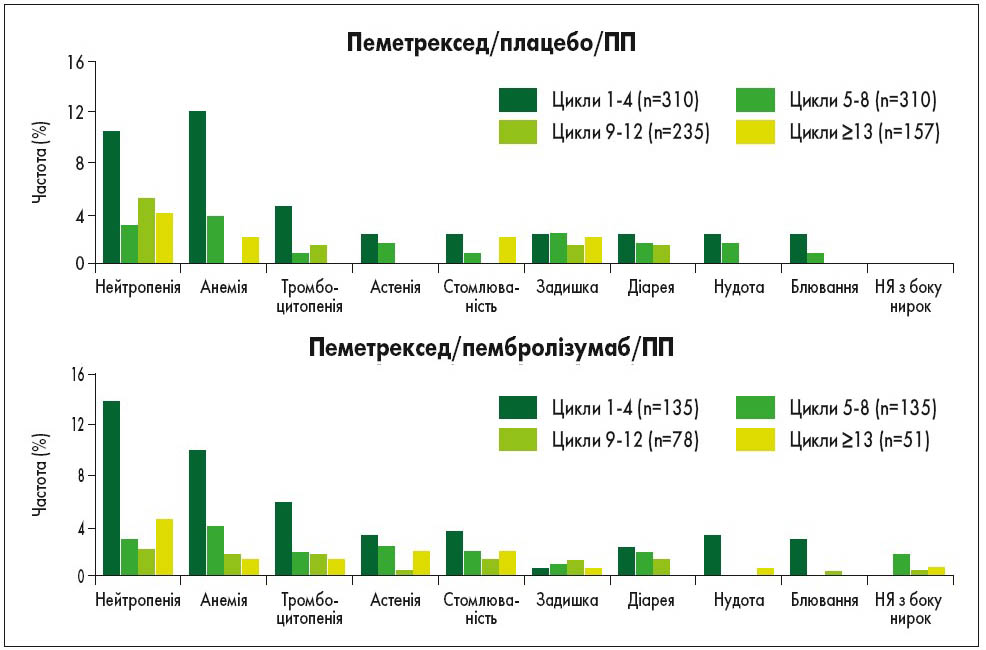 Рис. Частота НЯ ≥3 ступеня тяжкості у пацієнтів, які отримали ≥5 циклів лікування пеметрекседом, залежно від досліджуваної групи (частка пацієнтів, у яких виникло ≥1 НЯ, що мало ≥3 ступінь тяжкості)
Рис. Частота НЯ ≥3 ступеня тяжкості у пацієнтів, які отримали ≥5 циклів лікування пеметрекседом, залежно від досліджуваної групи (частка пацієнтів, у яких виникло ≥1 НЯ, що мало ≥3 ступінь тяжкості)
Частота розвитку НЯ ≥3 ступеня тяжкості помірно збільшувалася (приблизно на 6-8%) у пацієнтів групи комбінації пеметрексед/пембролізумаб/ПП порівняно з групою пеметрексед/плацебо/ПП у циклах 9-12 та після 13-го. В обох групах гематологічні прояви токсичності (нейтропенія, тромбоцитопенія та анемія) ≥3 ступеня тяжкості частіше виникали у перших 4 циклах порівняно з 5-м та подальшими циклами (рис.). Пацієнти у групі пеметрексед/пембролізумаб/ПП мали вищу, ніж у групі пеметрексед/плацебо/ПП, частоту розвитку НЯ з боку нирок у всіх циклах (рис.).
Частота проявів ниркової токсичності будь-якого ступеня тяжкості у пацієнтів з групи комбінації пеметрексед/пембролізумаб/ПП перебувала у діапазоні від мінімум 2,3% (у циклах 1-4) до максимум 4,8% (у циклах 5-8). У групі комбінації пеметрексед/плацебо/ПП не повідомлялося про виникнення НЯ з боку нирок, які мали б ≥3 ступінь тяжкості. Частота НЯ з боку нирок будь-якого ступеня вираженості перебувала в діапазоні від мінімум 0,7% (в циклах 1-4) до максимум 2,0% (в циклах ≥13-го). Найчастішими НЯ будь-якого ступеня з боку нирок у групі комбінації пеметрексед/пембролізумаб/ПП були гостре ушкодження нирок і ниркова недостатність, у групі пеметрексед/плацебо/ПП – хронічна хвороба нирок і ниркова недостатність. У групі комбінації пеметрексед/пембролізумаб/ПП у циклах 1-4 не було виявлено НЯ ≥3 ступеня тяжкості, у циклах 5-8 зареєстровано 5 таких випадків (1,6%), у циклах 9-12 та ≥13 – по 1 такому випадку (0,4%). Пацієнтам, які продовжують тривалу терапію пембролізумабом/пеметрекседом, рекомендується проводити моніторинг функції нирок (D.W. Dumoulin et al., 2020).
Висновки
В учасників дослідження KEYNOTE‑189 більшість НЯ ≥3 ступеня тяжкості вперше виникали протягом 3 міс від першого призначення досліджуваного лікування та були усунуті протягом 2 тижнів від моменту маніфестації. При цьому більшість випадків припинення лікування через НЯ були зареєстровані під час перших 4 циклів. Ці результати свідчать, що токсичність не накопичувалася у наступних циклах лікування, і отже, питання про потенційне припинення застосування пеметрекседу має бути ретельно розглянуто з урахуванням переваги його комбінації з пембролізумабом. Загальна частота НЯ з боку нирок була низькою в обох групах лікування, проте дещо вищою у групі комбінації на основі пембролізумабу. Важливо відзначити, що частота цих НЯ не зростала протягом усіх циклів лікування. Таким чином, результати цього аналізу надали корисну інформацію щодо безпеки комбінації пеметрексед/пембролізумаб/ПП та детальні відомості щодо часу появи та тактики ведення найчастіших НЯ, які розвиваються на тлі такої комбінованої терапії.
За матеріалами E.B. Garon et al. Safety of pemetrexed plus platinum in combination with pembrolizumab for metastatic nonsquamous non‑small cell lung cancer: A post hoc analysis of KEYNOTE‑189. Lung Cancer. 2021; 155: 53-60.
Підготувала Ірина Горобець
Тематичний номер «Онкологія, Гематологія, Хіміотерапія» № 2 (69) 2021 р.
СТАТТІ ЗА ТЕМОЮ Онкологія та гематологія
Гостра лімфобластна лейкемія (ГЛЛ) є найпоширенішим онкогематологічним захворюванням у дітей і складає значну частку серед лейкемій у дорослих. Незважаючи на значні успіхи в лікуванні ГЛЛ у дітей, де рівень виліковності сягає 90%, результати терапії у дорослих залишаються незадовільними. У рамках науково-практичної конференції з міжнародною участю «Діагностика та лікування гематологічних захворювань: підведення підсумків 2023 року» (15-16 грудня 2023 року) проведено секцію, присвячену ГЛЛ....
Хронічна лімфоцитарна лейкемія (ХЛЛ) залишається актуальною проблемою сучасної онкогематології. Незважаючи на певні досягнення в терапії, ХЛЛ є невиліковним захворюванням. Стандартна хіміотерапія не забезпечує стійкої відповіді, а трансплантація гемопоетичних стовбурових клітин можлива лише для окремої когорти пацієнтів. Тому пошук нових підходів до терапії ХЛЛ, зокрема таргетної, є нагальним завданням. ...
Гепатоцелюлярна карцинома (ГЦК) – злоякісне новоутворення в печінці, що розвивається з гепатоцитів. Рання діагностика і початок лікування пацієнтів із ГЦК запобігає виникненню тяжких ускладнень і покращує якість життя пацієнтів. Медична допомога пацієнтам із ГЦК потребує міждисциплінарної співпраці та інтегрованого ведення хворих мультидисциплінарною командою фахівців, яка займається або спеціалізується на злоякісних новоутвореннях печінки. Саме цьому сприятимуть положення Стандарту медичної допомоги «Гепатоцелюлярна карцинома»....
Традиційно січень є місяцем обізнаності про рак шийки матки (РШМ) – однієї з найпоширеніших патологій у структурі онкогінекологічних захворювань. Протягом цього місяця світ забарвлюється в палітру бірюзового та білого з метою привернення уваги громадськості до проблеми РШМ. ...




