Проблеми психічного здоров’я населення у воєнний час та шляхи їх розв’язання

За матеріалами VI Національного конгресу неврологів, психіатрів та наркологів України «Неврологія, психіатрія та наркологія у сучасному світі: глобальні виклики та шляхи розвитку»
(6‑8 жовтня 2022 р.)
Цьогорічний форум неврологів психіатрів та наркологів України, який проходив в онлайн форматі, був присвячений таким актуальним темам, як: психічна травма під час війни та її вплив на здоров’я населення; особливості надання медичної допомоги пацієнтам із неврологічними, психічними та наркологічними розладами в період воєнного часу; психологічна допомога та психосоціальна реабілітація постраждалих та найуразливіших груп населення (вимушені переселенці, діти, особи похилого віку); неврологічна, психіатрична та наркологічна допомога військовослужбовцям під час війни. Пропонуємо до вашої уваги огляди доповідей учасників цього заходу.
Тривога під час війни (реакція, синдром, розлад): коли і як лікувати
Провідна наукова співробітниця ДУ «Інститут неврології, психіатрії та наркології Національної академії медичних наук України», к.мед.н., доцентка Тамара Василівна Панько на початку своєї доповіді представила дані Всесвітньої організації охорони здоров’я (ВООЗ), за якими у кожної п’ятої особи (22%), що за останні 10 років пережила війну або інші збройні конфлікти, розвивається депресія, тривожні розлади, посттравматичний стресовий розлад (ПТСР), біполярний афективний розлад або шизофренія, панічний або депресивний розлад, порушення циклу сну–неспання, тривалий розлад горя, розлади адаптації, реактивний розлад прив’язаності, розлади харчової поведінки, тілесного дистресу або тілесних переживань і психози (WHO, 2022).
на початку своєї доповіді представила дані Всесвітньої організації охорони здоров’я (ВООЗ), за якими у кожної п’ятої особи (22%), що за останні 10 років пережила війну або інші збройні конфлікти, розвивається депресія, тривожні розлади, посттравматичний стресовий розлад (ПТСР), біполярний афективний розлад або шизофренія, панічний або депресивний розлад, порушення циклу сну–неспання, тривалий розлад горя, розлади адаптації, реактивний розлад прив’язаності, розлади харчової поведінки, тілесного дистресу або тілесних переживань і психози (WHO, 2022).
За оцінками Організації об’єднаних націй (ООН), понад 68,6 млн осіб у всьому світі були насильно переміщені внаслідок насилля та конфліктів, що є найбільшою кількістю постраждалих із часів Другої світової війни. Так, за прогнозами ВООЗ, у майбутньому близько 15 млн українців будуть потребувати психологічної підтримки, а близько 3‑4 млн із них – медикаментозного лікування (МОЗ України, 2022; WHO 2022).
Тривога (англ. anxiety) – емоційний стан, що виникає в ситуаціях невизначеної небезпеки, часто є безпідставним, пов’язаним з очікуванням чогось негативного, що має певну потенційну небезпеку, негативний прогноз і супроводжується на фізіологічному рівні прискореним диханням, серцебиттям, підвищенням артеріального тиску, зниженням порогу чутливості. Патогенез тривоги зумовлений системним регуляторним дисбалансом різних нейромедіаторів на різних рівнях. Ключове місце у формуванні дисбалансу належить γ-аміномаслянокислотно(ГАМК-)ергічній системі. Саме порушення ГАМК-залежних процесів у центральній нервовій системі зумовлюють дисфункцію серотонін-, катехоламін-, і пептидергічних систем, що в подальшому розвитку та прогресуванні тривожних розладів набувають ролі самостійних патогенетичних механізмів (Калуев, 1998; Лапин, 1998; Nutt, 2004; Redoux, 2001).
Клінічної значущості тривожні симптоми набувають, коли:
- виразність симптомів досягає значного ступеня тяжкості;
- пролонгується тривалість симптомів;
- симптоми розвиваються без стресових чинників;
- симптоми порушують фізичне, соціальне або професійне функціонування індивідуума.
Для клінічної тривоги притаманні такі синдроми:
- психосоціальні (хвилювання, напруга, тривожна екзальтація, тривожні думки, почуття внутрішнього неспокою, вибірковість сприйняття);
- вегетативно-соматичні (постійні симпатико-тонічні стани, ознаки вегетативного дисбалансу, пароксизмальні вегето-судинні порушення, загальне тривожне збудження, неспокійні жести та міміка, неможливість розслаблення);
- когнітивні (порушення пам’яті та уваги, прискорення або нерівномірність темпу мислення, неоформлені та непослідовні суїцидальні ідеї, ознаки дезорганізації, звуження кола інтересів).
Лікування пацієнтів із тривожними розладами
Як зазначила доповідачка, своєчасна персоніфікована терапевтична стратегія, яка спрямована не лише на послаблення або (в ідеалі) усунення тривожної симптоматики, полягає в поліпшенні якості життя пацієнтів, зумовлюючи позитивні зміни в соціальній та особистісній адаптації. Трьома ключовими чинниками терапії є ефективний вплив на симптоми, дотримання тривалого курсу терапії та функціональне одужання. Зокрема, таке лікування мусить бути комплексним і поєднувати фармако- і психотерапію.
Фармакотерапія
Анксіолітичну активність мають лікарські препарати з різними механізмами дії, серед яких можна виокремити такі фармакологічні групи: бензодіазепіни; селективні інгібітори зворотного захоплення серотоніну (СІЗЗС); селективні інгібітори зворотного захоплення серотоніну та норадреналіну (СІЗЗСН); трициклічні антидепресанти (ТЦА); інгібітори моноаміноксидази (ІМАО); антиконвульсанти; β-адреноблокатори; антигістамінні препарати; азапірони; гормональні препарати.
Лекторка докладно зупинилася на властивостях такого небензодіазепінового анксіолітика, як Спітомін® (виробник ЗАТ «Фармацевтичний завод ЕГІС», Угорщина), діючою речовиною якого є буспірон. Серед переваг цього препарату є те, що він не чинить вплив на психомоторні функції; не спричиняє толерантності, лікарської залежності та синдрому відміни; не потенціює дію алкоголю.
Показаннями до приймання буспірону є генералізований тривожний розлад, панічні розлади, синдром вегетативної дистонії, а також застосовують як засіб додаткової терапії за депресії та синдромів алкогольної абстиненції. Серед протипоказань: гіперчутливість, тяжкі порушення функції нирок і печінки, глаукома, міастенія gravis, вагітність, годування грудьми.
Пані Т. В. Панько зауважила, що побічні ефекти (запаморочення, головний біль, слабкість, порушення сну та концентрації уваги, зниження апетиту, нудота та диспепсія) можуть виникати на початку лікування і поступово зникати; іноді постає потреба у зменшенні дозування препарату.
Буспірон є високоафінним агоністом серотонінових 5-НТ1А-рецепторів. Певну роль Спітоміну в реалізації анксіолітичних, антидепресивних, просоціальних ефектів пов’язують зі стимуляцією 5-НТ1А-рецепторів гіпоталамусу й гіпофізу. Вказаний препарат виявляє високу спорідненість до пресинаптичних та є частковим агоністом постсинаптичних 5-НТ1А-рецепторів у центральній нервовій системі. Також він блокує пре- та постсинаптичні дофамінові рецептори.
Як відомо, буспірон не має спорідненості до бензодіазепінових рецепторів, не чинить вплив на зв’язування ГАМК. Спікерка навела порівняльну характеристику виразності анксіолітичної дії різних препаратів та зауважила, що, безумовно, найвиразнішу анксіолітичну дію мають препарати бензодіазепінового ряду (феназепам та гідазепам).
Їм притаманні протитривожний, снодійний, міорелаксувальний, вегетостабілізувальний та протисудомний ефекти. У буспірона анксіолітична дія дещо слабша, проте порівняно з іншими транквілізаторами він не спричиняє побічних явищ, які характерні для феназепаму та гідазепаму, а саме: сонливість, порушення концентрації уваги та координації м’язового тонусу, посилення тривоги після відміни (Юрьева, 2010).
Переваги Спітоміну
Препарат схвалений для тривалого застосування. Він ефективно зменшує ознаки тривоги, не зумовлює звикання, синдроми залежності та відміни, не чинить седативного та міорелаксувального ефектів. Має додаткові антидепресивні та вегетостабілізувальні властивості.
Дозування Спітоміну
Початкова доза препарату становить 5 мг двічі-тричі на добу. Збільшувати її можна що 2‑3 дні на 5 мг. Середня добова доза – 20‑30 мг, максимальна добова доза – 60 мг на добу. Максимальна одноразова доза не має перевищувати 30 мг.
Психотерапія тривожних розладів
Окрім медикаментозного лікування, зважаючи на особливості клінічної картини, доцільно використовувати когнітивно-поведінкову терапію (групову та індивідуальну), когнітивну реструктуризацію, десенсибілізацію та репроцесуалізацію (опрацювання травми) за допомогою руху очей (EMDR), психодинамічну терапію, а також інші техніки.
Наприкінці своєї доповіді пані Т. В. Панько наголосила на тому, що в разі виникнення психічних розладів тривожного та депресивного спектра терапія є необхідною і має починатися якомога раніше, а також мати як комплексний, так і індивідуально орієнтований характер.
Така комплексність охоплює:
- допомогу спеціалістів (психіатра, психотерапевта, психолога);
- нормалізацію режиму сон–неспання;
- обмеження інформаційного навантаження;
- використання психотерапії;
- за потреби – діагностування та лікування супутньої патології.
Як медикаментозний супровід доцільно застосовувати препарати з анксіолітичною дією, зокрема Спітомін®, який має низку переваг перед бензодіазепіновими засобами, не призводить до розвитку залежності та має найменше побічних дій.
Мова депресії. Як кажуть пацієнти, про що вони говорять та чому важливо почути
Завідувачка відділення пограничних станів № 17 КНП «Одеський обласний центр психічного здоров’я», лікарка-психіатриня вищої категорії, д.мед.н. Корнелія Артурівна Косенко у своєму виступі зазначила, що легку форму депресії діагностують у 15% дорослого населення, але лише 23% із них отримують лікування (Shim et al. 2011; Wittayanukorn et al., 2014).
у своєму виступі зазначила, що легку форму депресії діагностують у 15% дорослого населення, але лише 23% із них отримують лікування (Shim et al. 2011; Wittayanukorn et al., 2014).
Легка форма депресії частіше має психогенний характер, виникає у відповідь на стресові події і погано піддається терапії антидепресантами (Кесслер, 1997; Кесслер та співавт., 1997; Foumier et al., 2010; Barbui et al., 2011). Зокрема, продемонстровано чіткий кореляційний взаємозв’язок хронічного перебігу депресивної симптоматики, стану дистимії та підвищеного ризику суїцидальної активності (Holmstrand et al., 2008). Стан фізіологічного смутку (без клінічної депресії) виникає у 29,8% популяції (Tebeka et al., 2017).
Як зауважила спікерка, важливо звертати увагу не лише на те, що говорить пацієнт, але і як він це робить. Мовленнєві порушення можуть виступати як окремий діагностичний маркер депресії (Andreasen and Pfohl, 1976). Хоча клінічна співбесіда залишається основним інструментом діагностування депресії, лінгвістичні дослідження засвідчили, що систематичний аналіз мовного змісту допомагає достовірно класифікувати пацієнтів на відповідні діагностичні групи (Lopez-Ibor, 1993; Oxman, 1988; Tausczik et al., 2010).
V. Nguyen et al. (2015) повідомляють, що комп’ютеризовані методи кількісного аналізу мовлення, основані на підрахунку слів / лексичних одиниць дають змогу надійно виокремити групи пацієнтів із депресією, а також виявити предиктори депресії та суїциду (Pennebaker et al., 2003; 2007; Ramierez-Esparza et al., 2008; Stimman et al., 2001). Наявність відхилень / змін у письмовому та усному мовленні фіксували у пацієнтів із депресією в низці досліджень (Rude et al., 2004; Bucci et al., 1981; Breznitz, 1992; Bernard et al., 2016).
Пані К. А. Косенко зазначила, що на депресію страждають 340 млн осіб у світі, причому вона вдвічі частіше виникає у жінок. Хоча майже 80% пацієнтів із депресією лікуються з приводу інших захворювань. Від 45 до 60% випадків самогубств здійснюють саме у депресивному стані. Механізми розвитку депресій можна розділити на дві групи: молекулярні та анатомо-функціональні. До першої належать порушення в медіаторних та гіпоталамо-гіпофізарно-наднирковій системах, розлади в роботі імунної системи, порушення нейропластичності (зумовлені зміною вмісту мозкового нейротрофічного фактора [BDNF]), а до другої – дисфункція масштабних мозкових мереж і структурні зміни.
Лікування депресії має охоплювати:
- Оптимізацію фармакотерапії для профілактики рецидивів.
- Зменшення антихолінергічного навантаження та використання бензодіазепінів.
- Корекцію когнітивних порушень.
- Лікування залишкових депресивних симптомів.
- Купірування тривоги.
- Лікування супутнього зловживання психоактивними речовинами.
- Мінімізацію ірраціональної поліпрагмазії.
Переваги препарату Велаксин®
Одним з ефективних препаратів для фармакотерапії депресії є Велаксин® (діюча речовина – венлафаксин; виробник ЗАТ «Фармацевтичний завод ЕГІС», Угорщина). Антидепресивний ефект венлафаксину пов’язаний із посиленням нейротрансмітерної активності центральної нервової системи. Венлафаксин та його основний метаболіт O-десметилвенлафаксин є аспартатними потужними інгібіторами зворотного захоплення серотоніну та норадреналіну, вони також пригнічують зворотне захоплення дофаміну нейронами.
Пролонгований ефект препарату Велаксин® сприяє зниженню частоти дозозалежних побічних ефектів, пов’язаних із піковими проявами дії форми венлафаксину з негайним вивільненням (IR), а також запобігає зниженню плазмової концентрації протягом 24 годин. За співвідношенням користь / ризик Велаксин® перевершує прості форми венлафаксину (IR) щонайменше вдвічі.
Серед переваг препарату Велаксин® у лікуванні депресії та тривожних розладів: дозозалежний подвійний антидепресивний ефект; перевірене зниження рівня тривоги вже з першого тижня лікування; вища, ніж у СІЗЗС, ефективність застосування в разі депресії, що робить його препаратом першого вибору для лікування як депресії, так і тривоги; на 34% нижчий ризик припинення терапії через брак ефективності, ніж для СІЗЗС; вища, ніж у пароксетину, результативність за резистентної депресії та вищий рівень відповіді й ремісії у пацієнтів із депресивним розладом або дистимією; значно полегшує перебіг депресії, коморбідної із соматичним болем, і потужно усуває больові відчуття.
Велаксин® випускають у формі унікальних капсул пролонгованої дії, що містять два типи мікрогранул (пелет) із різним періодом вивільнення діючої речовини, забезпечуючи в такий спосіб стабільну її концентрацію в крові протягом 24 годин.
Доповідачка наголосила, що в клініко-фармакологічному плані феноменів слід згадати здатність препарату Велаксин® виключно швидко (упродовж перших 7‑10 днів застосування) зумовлювати виразну десенситизацію постсинаптичних β-адренорецепторів, пов’язаних з аденілатциклазою. Практично у всіх відомих антидепресантів така реакція розвивається лише за досить тривалого введення – зазвичай щонайменше протягом 14‑21 днів. Такий унікальний ефект безпосередньо пов’язаний із однією з найголовніших клінічних переваг згаданого препарату – швидким початком тимоаналептичної дії. Маючи широкий терапевтичний діапазон доз, Велаксин® послідовно залучає до спектра своєї нейрохімічної активності серотонінергічні, норадренергічні та дофамінергічні ефекти. У дозуванні 75‑150 мг Велаксин® чинить серотонінергічну дію, за підвищення до 225 мг долучається норадренергічна, а подальше збільшення до 375 мг сприяє дофамінергічному ефекту. Така дозозалежна дія принципово відрізняє Велаксин® від решти СІЗЗС, обмежений діапазон терапевтичних доз яких звужує можливість інших нейрохімічних властивостей, окрім серотонінергічних.
Велаксин у клінічній практиці
Завершуючи доповідь, К. А. Косенко наголосила на тому, що Велаксин® є ефективним за широкого терапевтичного спектра (різні типи депресій та тривожних розладів). Препарату також притаманний високий рівень безпеки (мінімальна кількість побічних явищ та протипоказань до застосування). Немає також потреби у корекції дозування в пацієнтів похилого та старечого віку, оскільки вік не чинить вплив на фармакокінетику препарату.
Терапевтичний алгоритм допомоги за постстресових розладів в осіб, які постраждали внаслідок бойових дій
На початку своєї доповіді професорка кафедри психіатрії, наркології, медичної психології та соціальної роботи Харківського національного медичного університету Ганна Михайлівна Кожина зазначила, що в умовах повномасштабного вторгнення всі компоненти психічного здоров’я опинилися під впливом тяжких психотравмувальних чинників. За попередніми прогнозами МОЗ України, щодня зростатиме кількість осіб, які відчуватимуть негативні наслідки війни для свого психічного здоров’я. Навіть тих, хто зміг стійко перенести перші місяці повномасштабного вторгнення РФ, чекає ментальне виснаження, адже звикання до постійного перебування в умовах війни також може негативно позначитися на психічному здоров’ї.
зазначила, що в умовах повномасштабного вторгнення всі компоненти психічного здоров’я опинилися під впливом тяжких психотравмувальних чинників. За попередніми прогнозами МОЗ України, щодня зростатиме кількість осіб, які відчуватимуть негативні наслідки війни для свого психічного здоров’я. Навіть тих, хто зміг стійко перенести перші місяці повномасштабного вторгнення РФ, чекає ментальне виснаження, адже звикання до постійного перебування в умовах війни також може негативно позначитися на психічному здоров’ї.
Нині українці перебувають під впливом низки психотравмувальних чинників, як-от втрата близьких, невизначеність майбутнього, страх за життя та здоров’я, вимушене переселення, розлучення з близькими, втрата або загроза позбутися житла.
Під час військових подій стрес-асоційовані розлади можуть проявлятися порушеннями таких сфер, як:
- Емоційна (депресія, туга та почуття безнадії, тривога, внутрішнє напруження, дратівливість, ангедонія).
- Когнітивна (труднощі концентрації уваги, порушення пам’яті, труднощі при плануванні та організації).
- Вегетативна (пароксизми, психогенні болі, астенія, інсомнія, сексуальні дисфункції).
- Психосоціальна (почуття провини того, хто вижив; нікчемність чи безпорадність; брак зацікавленості до занять, які раніше приносили приємність; відчуття жаху, надзвичайного страху після травматичної події; стани соціально-психологічної дезадаптації).
Ці симптоми можуть бути ознаками таких психіатричних розладів, як тривожно-депресивний, ПТСР або розлад адаптації. Професорка наголосила на важливості саме комплексного підходу до лікування пацієнтів зі згаданими розладами, який має обов’язково охоплювати фармакотерапію, психоосвіту, психологічну підтримку, психотерапію та посилення психосоціального ресурсу.
Стимулотон® у комплексній терапії постстресових розладів
Г. М. Кожина поділилася результатами власного дослідження, яке було проведене у Клініці ментального здоров’я Dr. Isaenko. В експерименті взяли участь 156 хворих обох статей віком 20‑45 років зі стрес-асоційованим розладом. Було застосовано комплексний підхід до лікування, зокрема фармакотерапію антидепресантом Стимулотон® (діюча речовина сертралін; виробник ЗАТ «Фармацевтичний завод ЕГІС», Угорщина), психотерапію та психоосвіту. Спікерка обґрунтувала вибір цього антидепресанту тим, що сертралін є засобом першої лінії лікування ПТСР (клас рекомендації 1А) згідно з настановами Всесвітньої федерації співтовариств біологічної психіатрії (WFSBP, 2022) та клінічними рекомендаціями з надання медичної допомоги пацієнтам із неврологічними, психічними та поведінковими розладами (Волошина та співавт., 2021). Стимулотон® належить до класу СІЗЗС, йому притаманні такі властивості, як швидка редукція депресивної симптоматики; зникнення тривоги, внутрішньої напруги, почуття смутку та туги; зниження частоти вазомоторних пароксизмів, поліпшення когнітивних показників, підвищення психофізичної активності, збільшення впевненості у власних силах і можливостях.
Психотерапевтичні методи
Другим, не менш важливим, елементом комплексу лікування стрес-асоційованого розладу є психотерапія. Зокрема, підходом до вибору є травмофокусована когнітивно-поведінкова терапія. Вона має позитивний ефект при лікуванні тривожно-депресивного розладу, ПТСР та розладів адаптації – «трьох психіатричних вершників війни». Також можливо таргетно застосовувати біосугесивну терапію, раціональну емоційно-поведінкову терапію, десенсибілізацію і EMDR та арт-терапію.
Психоосвітній комплекс для обстеження хворих на стрес-асоційовані розлади охоплює такі тренінги, як: інформаційний; набуття навичок співволодіння, афіліації, усвідомлення власних почуттів, адаптивного копінгу; стратегії управління поведінкою та конструктивного реагування на травматичні події. Зразком інформаційного блоку психоосвітніх програм для пацієнтів зі стрес-асоційованим розладом є книга Девіда Дж. Морріса «Злий час. Біографія посттравматичного синдрому».
Її автор – морський піхотинець у відставці, журналіст і письменник, який страждав на ПТСР та описав свої переживання у цій книзі. Головною тезою твору є те, що ключем до допомоги тим, хто страждає на це порушення, є емпатія і розуміння реальності пережитого. Це слід обов’язково пам’ятати під час надання допомоги пацієнтам зі стрес-асоційованим розладом.
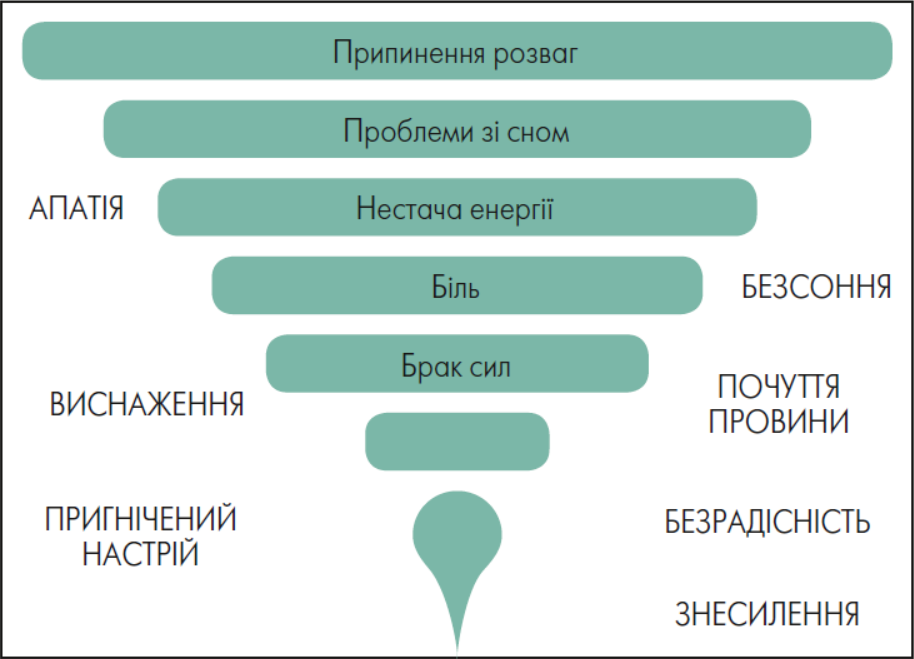
Іншою важливою частиною роботи зі стрес-асоційованими розладами професорка назвала превенцію станів декомпенсації. За ситуації, коли в людини збільшується кількість обов’язків, необхідних справ, першою з реакцій, яка формує нашу поведінку, є відмовитися саме від незначних справ, не настільки термінових і важливих, на користь найголовніших. Шведська клініцистка Марі Осберг назвала цей парадокс «воронкою виснаження» (рис.) і виявила, що «неважливими» справами виявляються саме ті, які дають нам сили, ресурс, енергію і натхнення. Надважливим є відчуття рутини: дотримання розпорядку дня, робота або навчання за планом, режим харчування та сну.
Рисунок. Графічне зображення «воронки виснаження» за М. Осберг
Наприкінці виступу спікерка навела результати власного дослідження, які підтверджують ефективність комплексу психоосвіти, психотерапії та застосування препарату Стимулотон® у лікуванні осіб зі стрес-асоційованим розладом на тлі воєнного стану в Україні. Така терапія допомагає значно знизити на третьому тижні рівні тривоги та депресії, визначені за шкалами: Госпітальна шкала тривоги і депресії (HADS), Шкали Гамільтона для оцінювання тривожності та депресії (HAM-A і HAM-D) та Шкала Монтгомері-Асберг для оцінювання депресії (MADRS). Спостерігається також зниження визначених за шкалою оцінювання впливу травматичної події ознак ПТСР, як-от: вторгнення (IN), уникнення (AV), фізіологічна збудливість (AR), загальна виразність психічних розладів. Наявна позитивна динаміка психічного стану (за шкалою опитувальника для оцінювання симптомів SCL‑90-R) та ситуативної й особистісної тривожності (за шкалою Спілбергера-Ханіна). Крім того, підвищується рівень соціально-психологічної адаптації та знижується рівень соціальної фрустрованості.
Завершуючи доповідь, пані Кожина порекомендувала слухачам книгу відомого австрійського психолога, психіатра і філософа Віктора Франкла «Людина в пошуках справжнього сенсу». На її думку, саме цей твір може допомогти клініцистам і пацієнтам знайти потрібні відповіді у ці скрутні часи. Автор книги все своє життя присвятив проблемі пошуку сенсу існування після того, як пройшов через п’ять концтаборів, зокрема Дахау та Освенцим, і ніде не припиняв лікарську практику.
Підготував Денис Соколовський
Тематичний номер «Неврологія. Психіатрія. Психотерапія» № 4 (63) 2022 р.
- Актуальна тема:
- Consilium. «Проблеми психічного здоров’я у військовий час»