Пульсоксиметричний скринінг критичних вроджених вад серця у новонароджених
Стандарти медичної допомоги
Організація надання медичної допомоги новонародженим дітям передбачає заходи, спрямовані на покращення результатів виходжування новонароджених шляхом оптимізації діагностики та забезпечення раннього виявлення критичних вроджених вад серця (КВВС). Ці стандарти медичної допомоги є сучасними рекомендаціями щодо скринінгу КВВС у новонароджених дітей.
До 30% дітей із КВВС виглядають здоровими під час рутинного обстеження, а ознаки КВВС можуть не виявлятися в перші дні життя. Ціаноз клінічно може не реєструватися у немовлят із легкою десатурацією (SpO2>80%) або анемією.
Основною перевагою пульсоксиметричного скринінгу (ПОС) новонароджених є своєчасне виявлення новонароджених із КВВС до виписки з акушерського стаціонару, що мінімізує захворюваність та смертність, пов’язані із пізньою діагностикою.
Критерії якості медичної допомоги
Обов’язкові
- Компетентнісно орієнтоване навчання медичних працівників щодо ПОС проводиться кваліфікованим персоналом із використанням сучасного пульсоксиметричного обладнання, яке забезпечує достовірність отриманих результатів. Здійснюється безперервне навчання лікарів і батьків з питань скринінгу новонароджених для виявлення КВВС.
- Підготовка кадрів здійснюється за допомогою таких кроків: навчання й ознайомлення з алгоритмом скринінгу; принципи функціонування, використання, догляду, технічного обслуговування й усунення порушень у роботі пульсоксиметра; відпрацювання техніки обстеження; правильна експлуатація обладнання; потенційний вплив гіпотермії, гіпербілірубінемії і фототерапії на результати пульсоксиметричного скринінгу.
- Підготовка та проведення пульсоксиметрії.
Скринінг ВВС здійснюють за допомогою пульсоксиметра. Рівень насичення киснем артеріальної крові оцінюють на правій руці і правій або лівій стопі новонародженого у стані спокійного неспання за нормальної температури тіла.
Дитина повинна перебувати в теплому, тихому і провітреному приміщенні, скринінгове обладнання має бути чистим і сухим. Під час плачу, годування та сну здорові новонароджені можуть мати періодичні епізоди десатурації (нижче 95%).
Рекомендується використовувати одноразові датчики для кожного новонародженого. Якщо використовується багаторазовий датчик, потрібно обробляти його дезінфікуючим розчином після кожного обстеження. Брудні датчики можуть знижувати точність зчитування параметрів пульсоксиметрії і бути джерелом інфекції.
Перед тим як приєднати датчик до руки або ноги новонародженого, необхідно переконатися, що шкіра чиста та суха. Колір шкіри, жовтяниця і рухи кінцівкою не впливають на показники пульсоксиметрії.
4. Матерям або особам, які доглядають за дитиною, надається інформація щодо показань до ПОС з метою раннього виявлення КВВС.
5. Заохочується присутність членів сім’ї під час скринінгового обстеження новонародженої дитини.
Бажані
Надавачі медичних послуг розміщують інформаційні матеріали стосовно мети, ефективності і техніки ПОС КВВС у новонароджених у доступних для батьків місцях.
Показання та проведення ПОС КВВС у новонароджених
Положення стандарту медичної допомоги
ПОС проводять усім доношеним новонародженим і передчасно народженим немовлятам із терміном гестації >34 тиж. Він спрямований на виявлення КВВС, які переважно вимагають втручання після народження або в перші тижні життя і супроводжуються гіпоксемією (панель 1). Новонароджені, яким проводять скринінг, не мають клінічних ознак хвороби і не потребують госпіталізації до відділення інтенсивної терапії новонароджених (ВІТН).
Панель 1
Критична вроджена вада серця – це структурна аномалія серця, за наявності якої новонародженим потрібно раннє хірургічне лікування, без якого можливий летальний результат у перші дні або тижні життя.
Вроджені вади серця, які класифікують як критичні:
- синдром гіпоплазії лівих відділів серця;
- критичний стеноз або атрезія легеневої артерії (з неушкодженою міжшлуночковою перетинкою);
- тетрада Фалло;
- тотальний аномальний дренаж легеневих вен;
- транспозиція магістральних артерій;
- атрезія тристулкового клапана;
- загальний артеріальний стовбур;
- критична коарктація аорти або перервана дуга аорти;
- правий шлуночок із подвійним виходом;
- аномалія Ебштейна;
- єдиний шлуночок та інші критичні ціанотичні вади неуточнені.
ПОС не замінює клінічне обстеження новонароджених на наявність ВВС. Пульсоксиметрія є цінним доповненням до клінічного обстеження новонародженого з метою виявлення КВВС.
Обґрунтування
ВВС є найпоширенішим вродженим захворюванням у новонароджених, яке трапляється з частотою близько 1%. Приблизно у 25% дітей із ВВС вона є критичною.
Своєчасна діагностика та ранній початок лікування новонароджених із КВВС гарантовано веде до зниження смертності, запобігає розвитку тяжких ускладнень та сприяє оптимальному одужанню. Усім новонародженим потрібно забезпечити рівний доступ до ПОС незалежно від етнічної приналежності, місця народження або інших соціально-економічних факторів.
Діти з ВВС після народження можуть не мати симптомів, і під час звичайного клінічного обстеження в більшості випадків специфічних змін з боку серцево-судинної системи не виявляють. Навіть кваліфікований медичний огляд новонародженого не завжди може вірогідно відрізнити дітей із ВВС. Фізикальне обстеження має чутливість приблизно 50% для виявлення ВВС і не може бути ефективним методом скринінгу. Застосування ПОС разом з існуючими методами скринінгу (тобто антенатального УЗД та постнатального об’єктивного обстеження) збільшує імовірність сумарної діагностики КВВС до 90-96%, незалежно від ефективності інших методів скринінгу.
Протипоказань до застосування пульсоксиметрії у новонароджених немає.
Для достовірного визначення показників оксиметрії потрібна детекція пульсу; результати пульсоксиметрії можуть бути неточними у дітей із порушеннями серцевого ритму або кровообігу.
Критерії якості медичної допомоги
Обов’язкові
1) Ухвалюючи рішення щодо проведення ПОС, необхідно враховувати такі критерії виключення:
- недоношеність <35 тиж гестації (новонароджені з терміном вагітності <35 тиж зазвичай потрапляють до відділення для новонароджених, де перебувають під наглядом у рамках стандартної допомоги, що надається передчасно народженим дітям, і їх сатурація постійно контролюється; у тих випадках, коли передчасно народжена дитина потрапляє до післяпологового відділення, проводять ПОС);
- респіраторний дистрес-синдром;
- пневмонія або інша патологія органів дихання у новонароджених;
- відмова батьків.
2) Надати батькам або законним представникам дитини інформацію про мету та методику скринінгового обстеження (панель 2).
Панель 2
Інформування батьків дитини або опікуна щодо ПОС
- Інформувати батьків або опікуна, що метою програми скринінгу є виявлення серйозних проблем із серцем у немовлят.
- Завчасно інформувати батьків або опікуна про проведення ПОС.
- Інформувати батьків або опікуна, що за їх згодою ПОС зроблять на правій руці і будь-якій нозі дитини.
- Інформувати батьків або опікуна, що ПОС є безболісним і виконується протягом кількох хвилин.
- Інформувати батьків або опікуна, що дитина із захворюванням серця може мати нормальні пульсоксиметричні показники.
- Інформувати батьків або опікунів, що вони мають право відмовитися від ПОС.
- Інформувати батьків або опікунів, що вони можуть ставити запитання в будь-який час до, під час або після ПОС.
Навчальні рекомендації для батьків та опікунів
- Розробити план навчання батьків до проведення ПОС.
- Мати інформаційні матеріали для батьків в усіх акушерських стаціонарах.
- Забезпечити навчання з використанням письмових та усних методів; письмові матеріали повинні легко сприйматися і бути зрозумілими, не містити надмірну кількість медичної лексики, яка може ввести в оману батьків.
- Інформувати батьків/опікунів про право відмовитися від ПОС.
3) Проводити ПОС КВВС у новонароджених не раніше, ніж через 6 год після народження, але бажано до 24 год життя, з дотриманням алгоритму ПОС новонароджених на КВВС в акушерському стаціонарі відповідно до алгоритму ПОС новонародженим на КВВС в акушерському стаціонарі (рис. 1).
 Рис. 1. Алгоритм ПОС новонародженим на КВВС в акушерському стаціонарі
Рис. 1. Алгоритм ПОС новонародженим на КВВС в акушерському стаціонарі
4) Проводити ПОС відповідно до таких вимог:
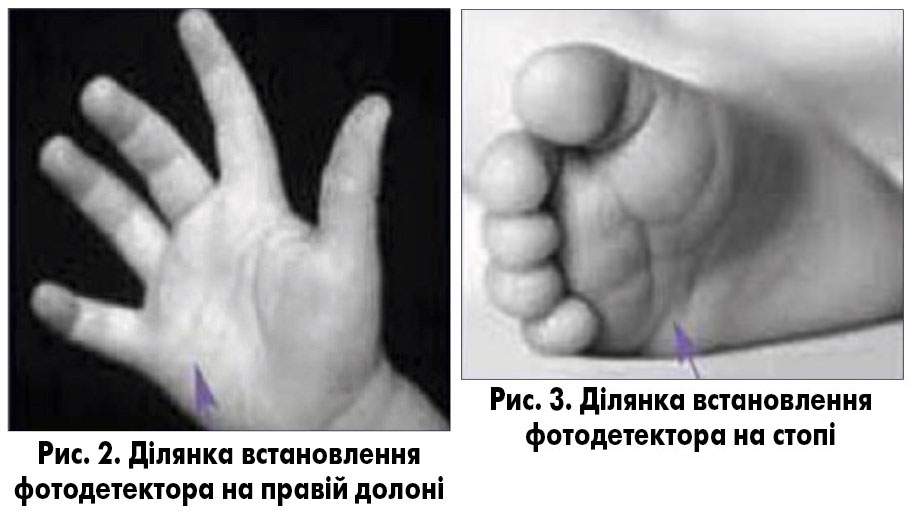
- визначити ділянку на латеральній частині правої долоні (зап’ястя; рис. 2) або стопи (гомілки) новонародженого для встановлення датчика пульсоксиметра (рис. 3), який містить фотодетектор і випромінювач світла;
- розташувати фотодетектор на відповідній ділянці кисті (зап’ястя) або стопи новонародженого;
- приєднати випромінювач світла до тильної частини правої руки або ноги, розташовуючи його навпроти фотодетектора (це потрібно для отримання точних показників пульсоксиметрії);
- між випромінювачем і детектором має знаходитися артерія, що є принципово важливим; деякі виробники використовують візуальні підказки, як-то зірочки або крапки, щоб вказати, яким боком потрібно приєднати датчик;
- зафіксувати датчик пульсоксиметра на правій руці або нозі новонародженого за допомогою поролонової стрічки, рекомендованої виробниками; для фіксації датчика не бажано використовувати клейку стрічку;
- забезпечити щільне прилягання датчика до шкіри новонародженого;
- почергово виміряти сатурацію на правій кисті (зап’ясті) і стопі дитини (рис. 4);
- пороговим вважати показник сатурації 95%; також враховувати значущу відмінність між показниками на правій руці і нозі (>3%);
- виміряні показники мають стабільно відображатися на моніторі пульсоксиметра протягом 60-90 секунд, після чого результати можна документувати.
Новонародженим із сумнівним результатом ПОС сатурацію вимірюють повторно, з інтервалом в 1 год, що зменшує ймовірність похибки згідно з алгоритмом ПОС новонародженим на КВВС в акушерському стаціонарі (рис. 1).
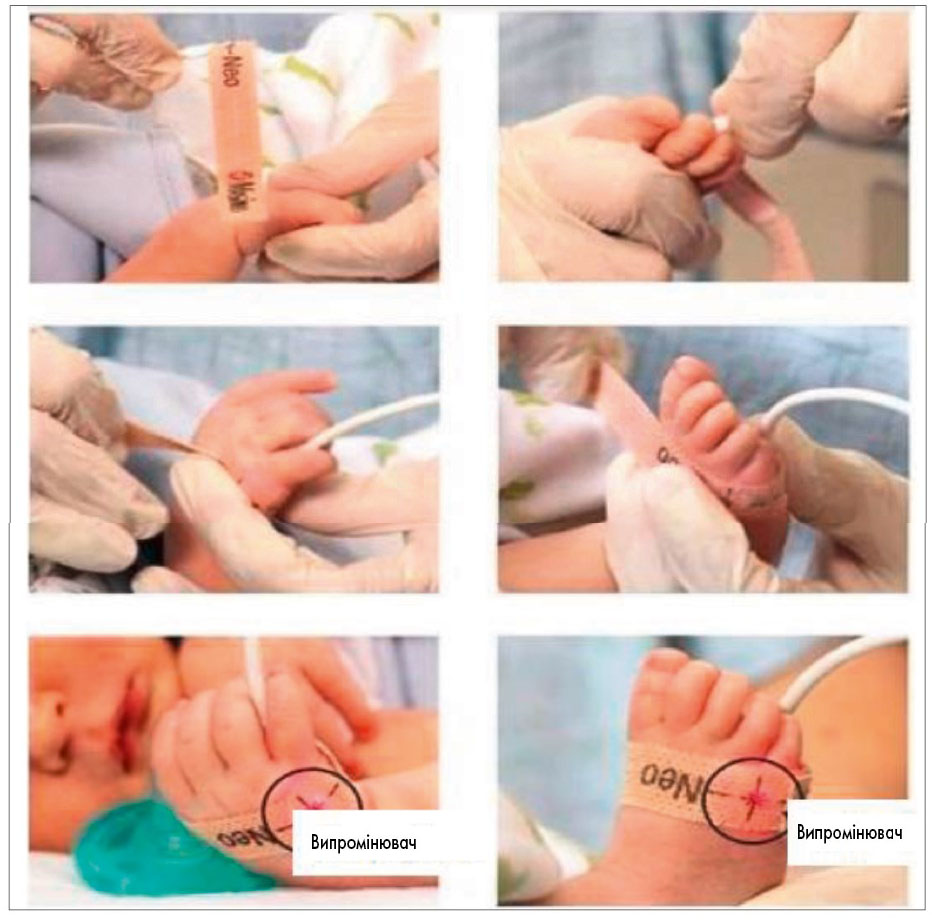 Рис. 4. Встановлення датчика пульсоксиметра
Рис. 4. Встановлення датчика пульсоксиметра
Оцінювання результатів ПОС
Положення стандарту медичної допомоги
Після проведення ПОС результати мають бути оцінені. За необхідності дослідження необхідно повторити, щоб виключити помилку.
Результат ПОС може бути нормальним (рівень насичення киснем артеріальної крові на будь-якій кінцівці новонародженої дитини пізніше 6 год життя дорівнює або перевищує 95%), патологічним (невідповідність нормі) або сумнівним відповідно до алгоритму ПОС новонародженим на КВВС (рис. 1).
Обґрунтування
Дитина з несвоєчасно виявленою або пізно прооперованою КВВС має вищий ризик ускладнень і смерті.
Хоча було продемонстровано, що ПОС рятує життя, враховуючи властиві цьому тесту обмеження, а також варіабельність клінічних ознак ВВС у новонароджених, він не може ідентифікувати всі випадки КВВС. Тому негативний результат скринінгу не виключає можливу наявність ВВС (панель 1).
У деяких новонароджених без КВВС можуть виявлятися патологічні результати ПОС. Чимало таких дітей із хибно позитивним результатом можуть мати суттєве захворювання, відмінне від КВВС, яке інакше не було б виявлено вчасно. Хоча такі випадки вважають хибно позитивними щодо скринінгу КВВС, їх виявлення і лікування можуть мати важливі наслідки для покращення загального здоров’я населення, і їх слід відстежувати, щоб краще оцінити ефективність ПОС як інструменту громадського здоров’я.
Існують різні причини того, чому КВВС не завжди можна діагностувати за допомогою пульсоксиметрії. У випадках вади з ізольованою обструкцією викиду крові, як-то стеноз легеневої артерії, стеноз аорти або коарктація аорти, на момент ПОС обструкція може бути незначною, що за відсутності анатомічних шляхів шунтування крові не спричинить зменшення показників сатурації. Так само, у дітей із деякими вадами, які анатомічно характеризуються повним змішуванням системної та легеневої венозної крові, може бути зниженим легеневий судинний опір або не бути значного стенозу легеневого клапана, що створюватиме передумови для достатнього кровотоку у легенях і підтримання нормальних показників сатурації. У випадках тетради Фалло й аномалії Ебштейна ступінь клапанних дефектів також може впливати на результати ПОС.
Критерії якості медичної допомоги
Обов’язкові
- Якщо показники SрO2 на правій руці та нозі становлять 95% або більше і відмінність між ними ≤3%, результат ПОС вважається нормальним.
- У разі отримання показників SрO2 на правій руці або нозі ≥90%, але <95%, або з відмінністю (незалежно від величини) >3% результат ПОС вважають сумнівним. У такому випадку обстеження потрібно повторити через 1 год після першого вимірювання. Повторний сумнівний результат ПОС вважають патологічним.
- У разі визначення показників SрO2 на правій руці або нозі <90% результат ПОС вважають патологічним.
- Результат ПОС разом із датою його виконання вносять до історії розвитку новонародженого з визначенням подальшої тактики надання допомоги.
Дії медичних працівників після встановлення результату ПОС на КВВС
Положення стандарту медичної допомоги
Заклади охорони здоров’я (ЗОЗ), які надають медичну допомогу новонародженим дітям, мають клінічні маршрути пацієнта для забезпечення своєчасного обстеження немовлят із патологічним результатом ПОС, включаючи невідкладну доплерехокардіографію (ДЕХОКГ) та інші заходи, у тому числі, за необхідності, переведення дитини до спеціалізованого ЗОЗ із відповідними діагностичними і лікувальними можливостями.
Будь-який новонароджений із результатом ПОС, що не відповідає нормі, потребує комплексного обстеження для встановлення причин гіпоксемії. За відсутності інших даних, які б пояснювали гіпоксемію, КВВС необхідно виключити на підставі високоякісної діагностичної ДЕХОКГ, результати якої має інтерпретувати дитячий кардіолог. За можливості, консультація дитячого кардіолога проводиться перед ДЕХОКГ. ДЕХОКГ може бути непотрібною, якщо встановлено несерцеву причину десатурації, і відповідне лікування скоригувало гіпоксемію.
Новонароджену дитину, в якої результат ПОС не відповідає нормі, не виписують зі стаціонару без встановлення причини десатурації або принаймні до виключення потенційно небезпечних для життя станів.
Новонароджена дитина, в якої встановлена некритична ВВС, після завершення обстеження може бути виписана зі стаціонару, якщо:
- клінічний стан дитини задовільний, відсутні ознаки дисфункцій органів та систем, ускладнень вади;
- сатурація не нижче 95%;
- дитина засвоює повний об’єм ентерального харчування і має позитивну динаміку маси тіла.
Обґрунтування
Удосконалення методів та алгоритмів раннього виявлення КВВС з метою своєчасної стабілізації стану дитини та забезпечення хірургічного лікування є актуальною проблемою сьогодення. Без своєчасного хірургічного втручання показники смертності та виживання дітей з інвалідністю можуть бути надзвичайно високими.
Додаткові оцінювання й обстеження немовляти з результатом ПОС, що не відповідає нормі, мають бути пріоритетними і визначатися особливостями кожного випадку. Таке обстеження не слід відкладати до отримання результатів ДЕХОКГ, оскільки у частини немовлят причиною патологічного результату ПОС буде несерцева патологія. Електрокардіографічне обстеження, рентгенографія органів грудної клітки або гіпероксичний тест є недостатньо точними, щоб діагностувати ВВС, і не можуть замінити діагностичну ДЕХОКГ.
Критерії якості медичної допомоги
Обов’язкові
- Немовлятам із нормальним результатом ПОС (SрO2 на правій руці і нозі ≥95% і відмінність між ними ≤3%) потрібно продовжувати надавати медичну допомогу відповідно до вимог чинних галузевих стандартів у сфері охорони здоров’я з догляду за новонародженою дитиною.
- Новонароджених із результатами скринінгового обстеження, які не відповідають нормі (SрO2 на правій руці або нозі <90% за підсумками одноразового вимірювання або SрO2 на правій руці або нозі ≥90%, але <95%, або відмінність між показниками на праві руці і нозі >3% за підсумками 2 вимірювань з інтервалом в 1 год), слід додатково обстежити об’єктивно (зокрема, виміряти артеріальний тиск на 4 кінцівках) і невідкладно перевести у ВІТН акушерського стаціонару або спеціалізований ЗОЗ. За відсутності інших даних, які б пояснювали гіпоксемію, призначаються консультації дитячого кардіолога і/або кардіохірурга та невідкладна ДЕХОКГ. Додатково можуть бути показані електрокардіографічне обстеження, рентгенографія органів грудної клітки, визначення парціального тиску газів і кислотно-лужного стану артеріальної крові, бактеріологічні та біохімічні дослідження крові.
- У разі появи клінічних симптомів захворювання і прогресуючого погіршення загального стану дитини з результатами ПОС, які не відповідають нормі, лікування здійснюється відповідно до чинних галузевих стандартів у сфері охорони здоров’я з надання медичної допомоги новонародженим немовлятам із підозрою на або встановленим діагнозом ВВС.
- Батьків дитини з результатами ПОС, які не відповідають нормі, необхідно консультувати щодо наявних ризиків, потреби додаткового обстеження і/або переведення в інший ЗОЗ, а також подальшої тактики надання медичної допомоги.
- Результати ПОС КВВС новонароджених слід повідомити сімейному лікарю (педіатру). Під час першого огляду новонародженої дитини сімейний лікар (педіатр) має переконатися, що немовля пройшло ПОС. Потрібно також забезпечити ПОС тим новонародженим, яким з будь-яких причин не проводили відповідні вимірювання в акушерському стаціонарі.
Індикатори якості медичної допомоги
Для оцінки якості медичної допомоги новонародженим із КВВС рекомендовано використовувати індикатори якості, які є інструментами клінічного аудиту та моніторингу якості надання медичної допомоги.
За допомогою індикаторів можливим є не тільки визначення якості надання медичної допомоги у певному ЗОЗ, а також можливість порівняння якості медичної допомоги у декількох ЗОЗ не тільки в одній області, а також у різних регіонах. Для кожного індикатора існує порогове значення, а також надається методологія його розрахунку.
Джерелом для встановлення порогового значення для кожного індикатора є результати досліджень, вже перевірений досвід найкращих лікувальних закладів/регіонів, а також думки спеціалістів. Водночас, у більшості ЗОЗ існують особливості як надання медичної допомоги новонародженим дітям, так і проблеми, а тому на рівні лікувального закладу/регіону можуть бути розроблені додаткові індикатори якості, які будуть враховувати ці особливості та сприяти покращенню якості надання медичної допомоги.
Перелік та паспорти індикаторів якості медичної допомоги
1. Наявність у ЗОЗ, де надають акушерську допомогу, внутрішніх документів ЗОЗ/алгоритму ПОС КВВС.
Цей індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів у регіоні. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам алгоритму проведення ПОС, відповідність алгоритму проведення ПОС чинному СМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження алгоритму проведення ПОС у ЗОЗ.
2. Відсоток новонароджених, яким провели ПОС, від усіх дітей, яким він був показаний.
Аналіз індикатора дозволить виявити проблеми із практичним впровадженням стандартів.
3. Відсоток новонароджених із патологічним результатом ПОС, які були переведені у ВІТН акушерського стаціонару або спеціалізований ЗОЗ.
Аналіз індикатора дозволить виявити проблеми у наданні допомоги новонародженим із патологічним результатом ПОС.
Затверджено Наказом МОЗ України № 227 від 06.02.2023 р.
Дата наступного оновлення 2028 р.
Друкується у скороченні.
Текст адаптовано й уніфіковано до стандартів тематичного випуску медичної газети «Здоров’я України».
Повний текст за посиланням: https://www.dec.gov.ua/wp-content/uploads/2023/02/43562-dn_227_06022023_dod.pdf.
Тематичний номер «Педіатрія» № 1 (67) 2023 р.
СТАТТІ ЗА ТЕМОЮ Педіатрія
Вроджена дисфункція кори надниркових залоз (ВДКНЗ) – це захворювання з автосомно-рецесивним типом успадкування, в основі якого лежить дефект чи дефіцит ферментів або транспортних білків, що беруть участь у біосинтезі кортизолу. Рання діагностика і початок лікування пацієнтів з ВДКНЗ сприяє покращенню показників виживаності та якості життя пацієнтів....
Алергічний риніт (АР) є поширеним запальним захворюванням верхніх дихальних шляхів (ВДШ), особливо серед педіатричних пацієнтів. Ця патологія може знижувати якість життя, погіршувати сон та щоденну продуктивність. Метою наведеного огляду є надання оновленої інформації щодо епідеміології АР та його діагностики, з урахуванням зв’язку з бронхіальною астмою (БА). ...
Американська академія педіатрії (AAP) оновила рекомендації щодо контролю грипу серед дитячого населення під час сезону 2023-2024 рр. Згідно з оновленим керівництвом, для профілактики та лікування грипу в дітей необхідно проводити планову вакцинацію з 6-місячного віку, а також своєчасно застосовувати противірусні препарати за наявності показань. ...
Поширеність і вплив алергічних захворювань часто недооцінюють [1]. Ключовим фактором алергічної відповіді є імуноглобулін (Ig) Е, присутній на поверхні тучних клітин і базофілів. Взаємодія алергену з IgЕ та його рецепторним комплексом призводить до активації цих клітин і вивільнення речовин, у тому числі гістаміну, які викликають симптоми алергії [2]. Враховуючи ключову роль гістаміну в розвитку алергічних реакцій, при багатьох алергічних станах, включаючи алергічний риніт і кропив’янку, пацієнту призначають антигістамінні препарати [3, 4]....