Симпозіум AGA-PancreasFest з екзокринної недостатності підшлункової залози
У пацієнтів із захворюваннями підшлункової залози за мірою зростання тяжкості структурних змін або обсягу резекції органа зазвичай розвивається екзокринна недостатність підшлункової залози (ЕНПЗ). Цей синдром складно точно визначити, діагностувати, належно лікувати через відсутність чітких критеріїв, неспецифічні клінічні прояви та їхню схожість із симптомами багатьох інших захворювань. Щоб заповнити ці пробіли та визначити пріоритети в лікуванні ЕНПЗ із погляду сучасних даних, групу лікарів, науковців, дієтологів, інших ключових лідерів думок було запрошено на черговий міжнародний симпозіум за підтримки Американської гастроентерологічної асоціації (AGA) та PancreasFest. Основні підсумки роботи симпозіуму представлено в цьому огляді.
Синдром EНПЗ
Результатом симпозіуму стало нове дуалістичне визначення ЕНПЗ, яке враховує сутність і характер розладів.
Сутність
ЕНПЗ — це розлад, спричинений нездатністю підшлункової залози доставляти мінімальний / пороговий рівень панкреатичних травних ферментів до кишечнику для перетравлення поживних речовин, які надходять від прийомів їжі протягом певного часу з метою задоволення поживних і метаболічних потреб, з урахуванням таких чинників:
- специфічних потреб у макро- та мікронутрієнтах;
- споживання поживних речовин;
- екзокринної функції підшлункової залози;
- анатомії кишечнику, його функції, захворювань та адаптаційної здатності.
Характер
ЕНПЗ характеризується різними дефіцитами мікро- та макронутрієнтів, особливо незамінних жирів і жиророзчинних вітамінів, а також шлунково-кишковими симптомами неправильного травлення, але можливе поліпшення чи корекція харчового статусу, що досягається шляхом зміни способу життя, лікування захворювань, дотримання оптимізованої дієти, вживання дієтичних добавок та/або проведення адекватної замісної ферментної терапії (ЗФТ).
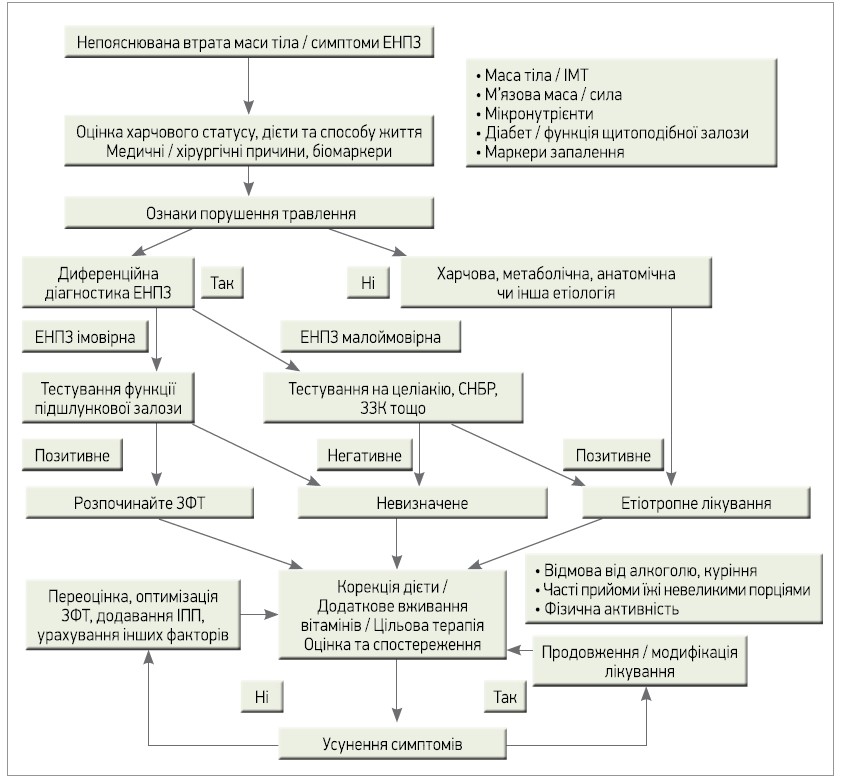
Загальні підходи до діагностики та лікування ЕНПЗ наведено на рисунку. Експерти погоджуються, що тестування екзокринної функції підшлункової залози є важливим для діагностики та лікування ЕНПЗ, але, по-перше, наразі не існує оптимального тесту, по-друге, функція підшлункової залози – лише один із компонентів травлення і всмоктування, який необхідно враховувати при лікуванні чи профілактиці недостатності харчування. На практиці ЕНПЗ залишається клінічним діагнозом, установлення якого базується на оцінці лікарем недостатності харчування та порушення травлення в пацієнта. Під час оцінки харчового статусу експерти наполегливо рекомендують ураховувати будову тіла, а не лише індекс маси тіла (ІМТ), оскільки навіть в осіб з ожирінням за критерієм ІМТ можуть спостерігатися ЕНПЗ і недостатність харчування у вигляді зниження маси м’язів (саркопенія).
Рис. Діагностика та лікування за підозри ЕНПЗ
Примітки: ЗЗК – запальні захворювання кишечнику; СНБР – синдром надлишкового бактеріального росту.
ЗФТ: стратегії та цілі
Недостатня секреція ліпази підшлунковою залозою спричиняє неправильне перетравлення харчових жирів, отже, стеаторею – характерну ознаку ЕНПЗ, тим часом як дефіцит інших ферментів (протеолітичних та амілолітичних) може компенсуватися секреторною функцією ротової порожнини, шлунка, кишечнику. На додаток до модифікації дієти та способу життя ЗФТ є основою лікування EНПЗ. ЗФТ усуває стеаторею, зменшує втрату маси тіла, полегшує симптоми, як-от здуття живота та біль після вживання їжі, а також покращує харчовий статус пацієнтів і є досить безпечною.
Дозування ферментних препаратів
Дозування ферментів при ЕНПЗ ґрунтується на рекомендаціях щодо лікування хворих із муковісцидозом, тобто це «середній» суб’єкт із тяжкою EНПЗ. Доза розраховується за критичним ферментом для травлення жирів – ліпазою. Для немовлят рекомендована початкова доза становить 2000-4000 ОД ліпази/100 мл суміші чи грудного молока. Дітям віком до 4 років слід застосовувати щонайменше 1000 ОД ліпази/кг маси тіла за 1 прийом їжі та 500 ОД/кг за перекус. Для дітей віком від 4 років і дорослих типова початкова доза складає 500 ОД ліпази/кг маси тіла за 1 прийом їжі (наприклад, 40 000 ОД для хворого з масою тіла 80 кг) і 250 ОД ліпази/кг маси тіла на перекус (що відповідає 20 000 ОД для пацієнта з масою тіла 80 кг). Дозу слід титрувати за потреби для зменшення стеатореї або шлунково-кишкових симптомів порушення травлення. Максимальна доза становить 2500 ОД ліпази/кг за 1 прийом їжі чи 10 000 ОД ліпази/кг/добу. Для порівняння: здорова підшлункова залоза продукує ≈900 000 ОД ліпази за 1 прийом їжі, що відповідає 11 250 ОД/кг для людини з масою тіла 80 кг.
Хворих слід навчати правильному прийому ЗФТ. У рецепті має бути зазначено, що ферментний препарат необхідно приймати безпосередньо під час їжі чи перекусу. Ліки не можна подрібнювати та розжовувати, оскільки це може зумовити подразнення слизової оболонки порожнини рота. Якщо пацієнт не може проковтнути капсули, їх можна розкрити та висипати їхній уміст (сфери чи мікросфери ферментів із покриттям) на незначну кількість їжі. При застосуванні ЗФТ можуть виникнути такі побічні ефекти, як нудота, спазми в животі, здуття живота, діарея та закреп. Рідкісні побічні явища ЗФТ: фіброзна колонопатія, алергічні реакції та гіперурикозурія.
Оцінка відповіді на лікування
Стабілізація / збільшення маси тіла, зменшення стеатореї / діареї та постпрандіального здуття живота, болю, метеоризму є надійними показниками ефективності лікування EНПЗ. Вимірювання сили та функції м’язів також корисні для відстеження харчового статусу пацієнта. Об’єктивне тестування, як-от визначення вмісту жиру у фекаліях або дихальний тест, під час ЗФТ використовується рідко. Важливо зауважити, що ЗФТ не впливає на активність фекальної еластази підшлункової залози, тому цей аналіз не слід використовувати як маркер терапевтичної відповіді.
Для хворих із постійною підозрою на мальабсорбцію, незважаючи на корекцію дієти та прийом ЗФТ, є декілька варіантів продовження лікування. Дозу ферментів слід титрувати за потреби (наприклад, до 90 000 ОД ліпази на прийом їжі в дорослих), щоб досягти помітного зменшення стеатореї. Хоча багато препаратів ЗФТ мають кишковорозчинну оболонку, посилити дію ферментів може допомогти додавання інгібітора протонної помпи чи агоніста H2-рецепторів. Якщо симптоми EНПЗ зберігаються попри вищезазначене, слід розглянути альтернативні причини мальабсорбції. Може знадобитися обстеження на супутню целіакію, синдром надлишкового бактеріального росту в кишечнику, діарею, спричинену жовчними кислотами, лямбліозну інфекцію, злоякісні новоутворення та синдром подразненої кишки з переважанням діареї.
Дієта та ЗФТ у разі помірно тяжкої EНПЗ
Пацієнти з легким або помірним хронічним панкреатитом здебільшого можуть дотримуватися звичайної дієти. Однак зі збільшенням тривалості та тяжкості захворювання і поглибленням ЕНПЗ імовірно, що вони стануть погано переносити значні порції їжі, а їжа з високим умістом жиру провокуватиме появу симптомів мальабсорбції. Корекція дієти для покращення якості життя можлива та може бути здійснена мотивованим пацієнтом.
Харчові цілі для хворих з обмеженою травною здатністю можуть бути такими:
- споживання білка від 1,5 до 2,0 г/кг/день;
- вуглеводні калорії мають становити відносно високий відсоток добового калоражу, причому перевагу слід надавати складним вуглеводам;
- обмежене споживання нерозчинної клітковини, оскільки це може знизити активність ЗФТ;
- розчинні волокна корисні тим, що вони перетворюються на коротколанцюгові жирні кислоти (КЖК) під час ферментації мікробіотою в товстій кишці. КЖК сприяють зменшенню локального системного запалення, допомагають підтримувати цілісність слизової оболонки товстої кишки й імунну функцію, а також є джерелом калорій;
- дієтичні жири не слід без потреби обмежувати, оскільки дієти з дуже низьким умістом жиру стають несмачними, що знижує прихильність пацієнтів, а також збільшує ризик дефіциту жиророзчинних вітамінів;
- вітамінні та мінеральні добавки рекомендовані на стандартних рівнях. Високі дози вітамінів і мінералів не обґрунтовані доказовими даними та можуть бути шкідливими.
Повністю знежирені дієти не є ні необхідними, ні приємними для споживання, особливо в довгостроковій перспективі. ЗФТ разом з адекватним пригніченням кислотності (ІПП) та іншими стратегіями має бути оптимізованою для лікування симптомів. На пізніх стадіях захворювання, коли EНПЗ загострюється, дієта з низьким умістом жиру може стати необхідною для полегшення шлунково-кишкових симптомів. Хворим слід пояснити, що ЗФТ допомагає упоратися з їжею, але не лікує підшлункову залозу, тому дозування ферментів необхідно коригувати залежно від того, що і скільки пацієнт їсть.
Додаткові зміни способу життя в хворих із тяжкою ЕНПЗ
Пацієнти з тяжким захворюванням підшлункової залози й обмеженою травною здатністю можуть потребувати змін у способі життя, щоб допомогти оптимізувати функції інших органів.
Основні рекомендації:
- часті невеликі прийоми їжі без пропусків жодного з них;
- споживання продуктів із високим умістом білка;
- відмова від алкоголю та тютюну;
- адекватна ЗФТ.
Хворим із цукровим діабетом необхідна особлива увага до контролю глікемії та рекомендована спеціалізована дієтична підтримка. Зокрема, ймовірно, необхідно мінімізувати вживання продуктів і напоїв із високим умістом цукру / високим глікемічним показником, вести щоденник дієти, рівнів глюкози, ЗФТ і фізичних вправ, а також запланувати часті оцінки, моніторинг дієтолога. Перевага структурованої програми фізичних вправ не може бути переоцінена в цій групі пацієнтів і підтримується численними доказовими даними. За результатами досліджень, силові вправи також можуть бути корисними в разі раку підшлункової залози; вони можуть посилити анаболізм і підтримувати нежирову масу тіла та зменшити саркопенію. Ці ефекти можна легко екстраполювати на хронічний панкреатит. Хоча було проведено небагато інтервенційних випробувань, які б досліджували переваги фізичних вправ при хронічному панкреатиті, дані щодо інших хронічних захворювань незмінно свідчать про переваги фізичної активності.
Довідка «ЗУ»
В Україні поліферментні препарати європейського виробництва для корекції ЕНПЗ представлені, зокрема, продуктами компанії «Берлін-Хемі АГ»:
Мезим® капсули 10 000 або 25 000 – в капсулах із кишковорозчинними мінітаблетками;
Мезим® форте 10 000 або 20 000 – в кишковорозчинних таблетках.
Число в назві традиційно означає ферментну активність ліпази в лікарському засобі. Дозування препарату визначається ступенем порушення травлення та складом раціону, зокрема споживанням жирів. Рекомендована доза – 20 000-50 000 ОД ліпази на 1 прийом їжі, але залежно від харчування та ступеня тяжкості розладів травлення доза може бути збільшена.
Для полегшення застосування (наприклад, дітям, пацієнтам літнього віку, за порушення ковтання) тверді капсули можна розкрити та проковтнути лише їхній уміст (мікротаблетки), запиваючи незначною кількістю рідини. Простота дозування й альтернативні лікарські форми дозволяють підібрати зручну терапію кожному пацієнту вже на першому візиті, коли після оцінки скарг та об’єктивного обстеження в лікаря виникає підозра на зовнішньосекреторну недостатність підшлункової залози.
Джерело: Whitcomb D.C., Duggan S.N., Martindale R. et al. AGA-PancreasFest Joint Symposium on Exocrine Pancreatic Insufficiency. Gastro Hep Advances, Vol. 2, Is. 3, 2023, P. 395-411. https://doi.org/10.1016/j.gastha.2022.11.008.

Підготував Ігор Петренко
Медична газета «Здоров’я України 21 сторіччя» № 9 (545), 2023 р.
СТАТТІ ЗА ТЕМОЮ Гастроентерологія
Метаболічноасоційована жирова хвороба печінки (МАЖХП) є однією з найактуальніших проблем сучасної гепатології та внутрішньої медицини в цілому. Стрімке зростання поширеності ожиріння та цукрового діабету (ЦД) 2 типу в популяції призвело до істотного збільшення кількості хворих на МАЖХП, яка охоплює спектр патологічних станів від неускладненого стеатозу до алкогольної хвороби печінки та цирозу, що розвиваються на тлі надлишкового нагромадження ліпідів у гепатоцитах. ...
Інфекція Helicobacter pylori (H. pylori) офіційно визнана інфекційним захворюванням і включена до Міжнародної класифікації хвороб (МКХ) 11-го перегляду, тому рекомендовано лікувати всіх інфікованих пацієнтів. Проте, зважаючи на широкий спектр клінічних проявів, пов’язаних із гастритом, викликаним H. pylori, лишаються специфічні проблеми, які потребують регулярного перегляду для оптимізації лікування. ...
Відтворення майбутнього здорової нації – один з найважливіших сенсів існування теперішнього покоління. День боротьби з ожирінням нагадує нам про поширеність цього проблемного явища і важливість попередження його наслідків. Ожиріння може мати вплив на різні аспекти здоров'я, включаючи репродуктивне....
Вивчення клініко-патогенетичних особливостей поєднаного перебігу остеоартрозу (ОА) у хворих із метаболічними розладами, які характеризують перебіг метаболічного синдрому (МС), зокрема цукровим діабетом (ЦД) 2 типу, ожирінням (ОЖ), артеріальною гіпертензією (АГ), є актуальним, оскільки це пов’язано з неухильним збільшенням розповсюдженості цього захворювання, недостатньою ефективністю лікування, особливо за коморбідності з іншими захворюваннями, які патогенетично пов’язані з порушеннями метаболічних процесів. ...