Утрожестан® – прогестерон с доказанной безопасностью для матери и плода
 Среди факторов, определяющих демографическую ситуацию, важнейшую роль играют уровень и качество медицинских услуг и специализированной помощи в области гинекологии, акушерства и перинатологии. По официальным данным Европейского общества репродукции человека и эмбриологии (ESHRE), в Украине 15-17% супружеских пар страдают бесплодием, в Беларуси наблюдается схожая ситуация. Это обстоятельство в сочетании с современной тенденцией к позднему материнству обусловливает все более широкое использование вспомогательных репродуктивных технологий в решении проблемы бесплодия. Не менее актуальна проблема самопроизвольных абортов и невынашивания беременности, одной из причин которых является недостаточная выработка прогестерона желтым телом и плацентой наряду с другими факторами (растяжение матки, короткая шейка матки и т.п.).
Среди факторов, определяющих демографическую ситуацию, важнейшую роль играют уровень и качество медицинских услуг и специализированной помощи в области гинекологии, акушерства и перинатологии. По официальным данным Европейского общества репродукции человека и эмбриологии (ESHRE), в Украине 15-17% супружеских пар страдают бесплодием, в Беларуси наблюдается схожая ситуация. Это обстоятельство в сочетании с современной тенденцией к позднему материнству обусловливает все более широкое использование вспомогательных репродуктивных технологий в решении проблемы бесплодия. Не менее актуальна проблема самопроизвольных абортов и невынашивания беременности, одной из причин которых является недостаточная выработка прогестерона желтым телом и плацентой наряду с другими факторами (растяжение матки, короткая шейка матки и т.п.).
Необычайно широкое применение прогестерона и других прогестагенов в современной медицине сопровождается незатухающим интересом к изучению их эффективности и безопасности. Особенного внимания заслуживают исследования возможных побочных эффектов прогестагенов, применяемых в программах вспомогательных репродуктивных технологий (ВРТ) и практике ведения и сохранения беременности. В Украине с этой целью применяются прогестерон и дидрогестерон. Последний относится к ксенобиотикам и по химическому строению несколько отличается от прогестерона. Наиболее высоким профилем безопасности априори должен обладать препарат, который имеет максимальное структурное сходство с молекулой эндогенного гормона желтого тела и, как следствие, является биоидентичным стероидом по отношению к природному для человека и других млекопитающих. В данном аналитическом обзоре приведены результаты клинических наблюдений, которые подтверждают это положение применительно к препарату Утрожестан® (микронизированный прогестерон в форме мягких капсул для интравагинального и перорального применения).
Уникальные свойства биоидентичного прогестерона
Прогестерон, являющийся действующей субстанцией препарата Утрожестан®, получают путем трансформации диосгенина, выделяемого методами экстракции из дикого мексиканского ямса или сои с последующим использованием технологии микронизации. Вместе с тем определение «натуральный», часто добавляемое к названию данного препарата, указывает совсем не на источник получения сырья, а на его сходство с молекулой эндогенного яичникового гормона.
Натуральный прогестерон имеет идентичную формулу и пространственную структуру, что и гормон, синтезируемый в организме человека. Поэтому в этом случае наиболее подходящим является термин «биоидентичный» (рис. 1).
 Биоидентичность означает, что данный препарат имеет аналогичный метаболизм и воспроизводит все биологические и фармакологические эффекты природного прогестерона.
Биоидентичность означает, что данный препарат имеет аналогичный метаболизм и воспроизводит все биологические и фармакологические эффекты природного прогестерона.
Общеизвестна роль прогестерона в регуляции овариально-менструального цикла, в секреторной трансформации эндометрия, сохранении беременности, регуляции полового поведения и других физиологических процессов. В Украине Утрожестан® разрешено применять при прегравидарной подготовке (частичная или полная недостаточность лютеиновой фазы), для поддержки лютеиновой фазы в индуцированных и спонтанных менструальных циклах, в программах инсеминации и экстракорпорального оплодотворения, при угрозе выкидыша, для профилактики привычных выкидышей и преждевременных родов у женщин с короткой шейкой матки или при наличии преждевременных родов в анамнезе. Не все препараты микронизированного прогестерона, зарегистрированные в Украине, имеют аналогичные показания, в частности, показаны для профилактики преждевременных родов (ПР) у женщин с короткой шейкой и ПР в анамнезе. Например, такие препараты, как Крайнон®, Эндометрин®, Лютеина®, подобного показания не имеют. В Украине, согласно инструкции по медицинскому применению, Утрожестан® разрешено применять на протяжении всего срока беременности вплоть до 36-й недели, что обеспечивает преемственность лечения. В Белоруссии продолжительность лечения препаратом Утрожестан® определяется врачом по медицинским показаниям. Следует подчеркнуть, что официальные медицинские инструкции для других лекарственных форм микронизированного прогестерона, а также дидрогестерона ограничивают их применение только ранними сроками беременности.
Роль прогестерона в сохранении беременности характеризуется разнообразием фармакодинамических механизмов, ряд из которых специфическим образом обеспечивают его восстановленные 5-α- и 5-β-метаболиты.
Одним из основных является иммуномодулирующий эффект, благодаря которому предотвращается конфликт между иммунной системой матери и плода – носителя не только материнских, но и отцовских антигенов. Прогестерон взаимодействует с комплементарными рецепторами, которые экспрессируются на поверхности лимфоцитов и децидуальных клеток, в результате чего эти клетки начинают синтезировать белок, модулирующий иммунную систему матери, – PIBF (Progesterone Induced Blocking Factor). С увеличением срока беременности содержание PIBF в крови матери растет параллельно с увеличением концентрации прогестерона. Под влиянием PIBF снижается активность лимфоцитов типа Th‑1, что приводит к уменьшению синтеза провоспалительных цитокинов и стимулируемых ими Т-киллеров, а также уменьшению продукции В-лимфоцитами цитотоксичных симметричных антител. Одновременно PIBF стимулирует активность лимфоцитов типа Th‑2, которые способствуют синтезу противовоспалительных цитокинов и снижению активности естественных Т-киллеров, а также образованию асимметричных антител. Последние конкурируют с симметричными антителами, вытесняя их из мест связывания с эмбриональными антигенами (FAB-структурами). В итоге воспалительно-цитотоксические процессы блокируются, и плод не отторгается. Поэтому прогестерон назначают с целью сохранения беременности не только при недостаточной выработке его желтым телом и плацентой, но и при наличии неблагоприятных иммунных факторов в организме женщины.
Кроме того, натуральный прогестерон обладает рядом уникальных свойств, которые детерминируются его восстановленными метаболитами и не воспроизводятся ни одним из синтетических прогестинов (рис. 2).
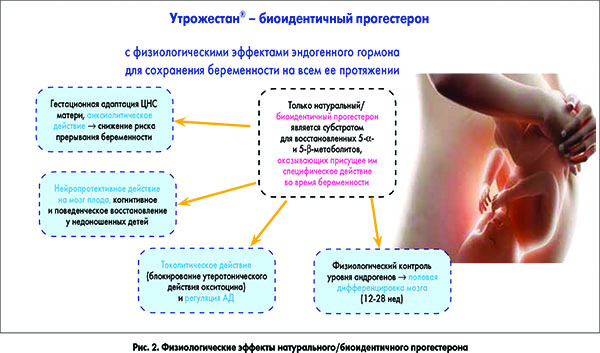 Интересно, что сравнительно непродолжительное время нахождения прогестерона в системной циркуляции нивелируется тем, что его активные метаболиты – 20-α-гидроксипрогестерон и 17-α-гидроксипрогестерон продлевают физиологическое действие гормона. В тканях головного мозга прогестерон превращается в физиологические нейростероиды – прегнанолон и аллопрегнанолон, которые конкурентно взаимодействуют с рецепторами тормозного нейромедиатора – гамма-аминомасляной кислоты (ГАМК), проявляя свойства агонистов ГАМК. Этим объясняется анксиолитическое действие прогестерона и его седативный эффект, способствующие формированию доминанты беременности и охранительного режима психоэмоционального состояния женщины.
Интересно, что сравнительно непродолжительное время нахождения прогестерона в системной циркуляции нивелируется тем, что его активные метаболиты – 20-α-гидроксипрогестерон и 17-α-гидроксипрогестерон продлевают физиологическое действие гормона. В тканях головного мозга прогестерон превращается в физиологические нейростероиды – прегнанолон и аллопрегнанолон, которые конкурентно взаимодействуют с рецепторами тормозного нейромедиатора – гамма-аминомасляной кислоты (ГАМК), проявляя свойства агонистов ГАМК. Этим объясняется анксиолитическое действие прогестерона и его седативный эффект, способствующие формированию доминанты беременности и охранительного режима психоэмоционального состояния женщины.
На поздних сроках беременности восстановленные 5-α- и 5-β-метаболиты прогестерона могут оказывать значительное влияние на стабильность беременности, обеспечивать защиту против эксайтотоксичности вследствие острого гипоксического стресса, а также на восприятие боли у матери и плода (M. Hill et al., 2011).
Снижение тонуса миометрия под влиянием прогестерона происходит в результате вызываемого им изменения проводимости мембранных каналов ионов калия и закрытия кальциевых каналов. Связанная с этим гиперполяризация мембраны миоцита повышает порог возбудимости миометрия. Релаксация матки происходит также благодаря конкуренции с окситоцином, уменьшению синтеза простагландинов, антагонизму прогестерона с эстрогенами за счет усиления их метаболизма. Утеротоническое действие окситоцина блокируется также благодаря его конкурентному вытеснению из мембран миоцитов другим уникальным метаболитом 5-β-прегнандионом.
В целом токолитическое действие прогестерона определяется комплексом вышеперечисленных и других факторов.
Конкурируя с рецепторами альдостерона в почечных канальцах, прогестерон препятствует избыточному накоплению жидкости в организме беременной, что является важным аргументом в пользу выбора препарата при лечении пациенток с гестозами. Еще одним полезным эффектом натурального прогестерона, такого как Утрожестан®, является контроль уровня и биологического действия андрогенов, реализуемый посредством его конкуренции с тестостероном за фермент 5-α-редуктазу стероидов, а также конкурентных отношений тестостерона и активного метаболита 5-α-прегнандиона за клеточные рецепторы андрогенов. Антиандрогенная активность прогестерона достаточно мягкая, чтобы не вызвать феминизацию плода мужского пола, и в то же время она весьма полезна в случае избыточного андрогенного фона в организме женщины (например, при синдроме склерополикистозных яичников), беременной плодом женского пола. В одной из своих работ известный французский ученый Б. де Линьер, экс-руководитель отделения эндокринологии и репродуктивной медицины госпиталя Неккер (г. Париж), отметил, что в физиологических концентрациях прогестерон и его 5-α- и 5-β-метаболиты необходимы для развития плода как мужского, так и женского пола.
Следует подчеркнуть, что контроль уровня андрогенов, анксиолитический, антиминералокортикоидный и токолитический эффект биоидентичного прогестерона и его метаболитов не присущи синтетическим прогестагенам, в том числе дидрогестерону (табл.). Именно «природностью» прогестерона обусловлено его успешное использование в медицине матери и плода (Hassan et al., 2011; M. Di Renzo, 2012).
Безопасность препарата Утрожестан® в аспекте современных данных
Незыблемое правило клинической фармакологии гласит, что применение лекарственных средств во время беременности является оправданным только в том случае, если потенциальная польза от его использования превышает потенциальный риск побочных эффектов для матери и плода. Наибольшую актуальность для практикующего врача имеет выбор препарата, назначаемого в первом триместре беременности, поскольку именно в первые 8 нед происходит формирование органов и систем будущего ребенка и, следовательно, существует высокий риск аномалий развития.
В контексте дискуссионных вопросов, касающихся эффективности применения прогестагенов на ранних сроках беременности, представляется важным указать на следующее обстоятельство. На сегодняшний день медицинские источники (PubMed, Medline) не содержат ни одного прямого сравнительного исследования, оценивающего эффективность микронизированного прогестерона и дидрогестерона в лечении пациенток с высоким риском прерывания беременности и объективно подтверждающего преимущество одного из препаратов над другим. При этом результаты независимого аналитического опроса, обобщившие статистические данные, полученные из 408 ВРТ-клиник в 82 странах мира, однозначно свидетельствуют, что именно вагинальный микронизированный прогестерон является лидером поддержки лютеиновой фазы в циклах экстракорпорального оплодотворения (IVF), в то время как доля пероральных прогестинов имеет тенденцию к снижению и составляет ≤0,5% (E. Vaisbuch et al., 2014).
При этом с точки зрения безопасности Утрожестан® является одним из наиболее изученных прогестагенов, опыт применения которого в клинической практике насчитывает более 35 лет и охватывает 90 стран мира. Окончательным подтверждением безопасности применения препарата в отношении неонатальных исходов стали данные мультицентрового рандомизированного плацебо-контролируемого исследования, опубликованного в престижном международном издании The New England Journal of Medicine (Commorasamy, 2015). В рамках утвержденного протокола пациенткам с привычным невынашиванием неустановленного генеза Утрожестан® назначался интравагинально в дозе 800 мг в сутки с момента получения положительного теста на беременность до 12 нед. С позиций доказательной медицины было продемонстрировано (уровень доказательности I), что применение препарата Утрожестан® в I триместре беременности не было связано с риском врожденных аномалий по сравнению с плацебо.
Ни в одном из когда-либо проводимых рандомизированных контролируемых клинических исследований не было установлено негативного влияния микронизированного прогестерона на неонатальную заболеваемость и смертность. Напротив, по ряду показателей отмечено улучшение исходов. Так, по данным крупномасштабного исследования OPPTIMUM, поражение головного мозга плода в группе женщин, получавших Утрожестан® 200 мг с целью профилактики ПР, встречалось вдвое реже по сравнению с группой плацебо.
Наблюдение за детьми до двухлетнего возраста не изменило выводов о безопасности прогестерона (Norman et al., 2016).
В контексте обсуждаемой темы представляется важным упомянуть также и о попытках поставить под сомнение безопасность натурального прогестерона для плода. Диссонансом с общепринятым мнением выглядит публикация о повышенной частоте (в 2 раза) развития гипоспадии у новорожденных в результате применения матерью прогестагенов незадолго до (для лечения бесплодия) или в первые 14 нед беременности (Carmichael et al., 2005). Уровень доказательности в данном исследовании, проведенном в США, следует признать чрезвычайно низким, что отмечают и сами авторы. Выводы исследователей опирались на данные телефонного опроса матерей больных детей. Прогестагены назначались в связи с кровотечением во время беременности или по другим показаниям, которые интервьюируемые не могли даже идентифицировать. В 2/3 случаев выявленной гипоспадии пациентки применяли прогестерон. Женщины не всегда могли ответить на вопросы о том, какой именно препарат применялся, в какой дозе, лекарственной форме и какой способ введения они использовали. Анализ усложняло также то, что данные о фертильности родителей оказались недоступны. Данное обстоятельство представляется крайне существенным, так как предполагается, что сам факт наличия бесплодия, как мужского, так и женского, вносит свой вклад в повышение риска развития гипоспадии у новорожденных (L.S. Baskin, 2007).
Тем не менее в 2013 г. результаты данного исследования послужили основанием для внесения информации в официальный файл SPC (Summary of Product Characteristics) в Швейцарии, доступный на сайте www.swissmedicinfo.ch. В нем, вслед за авторами исследования, указывается, что причины повышенного риска окончательно не ясны, а также отмечается: «В частности, неизвестно, связано ли повышение уровня гипоспадии после IVF с проведением гестагенной терапии или обусловлено эндокринными аномалиями матери, которые явились причиной бесплодия. Данных для оценки тератогенного риска для плода недостаточно. Также недостаточно данных исследований на животных для оценки потенциального тератогенного эффекта».
Учитывая вышеупомянутую публикацию, в том же 2013 г. Государственный экспертный центр Минздрава Украины (ГЭЦ) признал необходимым включать во все инструкции по применению прогестагенов во время беременности (включая дидрогестерон) с целью профилактики привычного невынашивания или при угрозе выкидыша в связи с лютеиновой недостаточностью упоминание о наличии единичных и неубедительных данных о риске развития гипоспадии и обязал информировать об этом пациенток. Разумеется, риск развития гипоспадии сводится к нулю, если применение прогестагена начато после 20-й недели беременности, когда завершается формирование головки полового члена. Информация о том, что решение ГЭЦ касалось только препаратов микронизированного прогестерона (Современный взгляд на гестагены, 2014), не соответствует действительности.
Утрожестан® характеризуется хорошей местной и системной переносимостью. При пероральном приеме единственным часто встречающимся (>1/100; <1/10) побочным эффектом является головная боль, к нечастым (>1/1000; <1/100) относятся сонливость, вялость, тошнота, рвота, диспепсия, холестатическая желтуха, зуд кожи, акне. Крайне редко (<1/10 000) возникают депрессия, крапивница, хлоазма. Интравагинальное введение может сопровождаться маслянистыми выделениями, местным зудом.
Общие вопросы системной безопасности препарата Утрожестан® при его использовании по различным медицинским показаниям освещены в многочисленных научных публикациях. В частности, было показано, что Утрожестан® не оказывает негативного влияния на массу тела, жировой и углеводный обмен, коагуляционный потенциал крови и артериальное давление.
Утрожестан® и холестатический гепатоз беременных
Поводом для обсуждения данного вопроса послужило сообщение кандидата медицинских наук В.А. Шостака (Беларусь) на конференции в г. Киеве (25-26 сентября 2014 г.) о резком увеличении частоты холестатического гепатоза у беременных и его возможной связи с гепатотоксичностью микронизированного прогестерона (Холестатический гепатоз беременных, 2014). В связи с этим нельзя не напомнить крылатое изречение Парацельса о том, что все есть яд и все лекарство, то или другое – зависит от дозы. В свою очередь добавим, что зависит также от лекарственной формы и способа применения.
В организме беременной происходят сложные анатомо-топографические, нейроэндокринные и метаболические изменения, приводящие к изменению деятельности всех органов и систем организма. При этом заболевания пищеварительной системы, особенно печени, занимают наибольший удельный вес, являясь самыми распространенными хроническими болезнями у беременных (В.А. Петухов, 1998).
Особое место среди них занимают хронические заболевания печени, которые у беременных могут быть непосредственно связаны с влиянием беременности и сопутствовать ей. При беременности часто возникают физиологические изменения желчевыводящей системы, обусловленные целым комплексом сложных метаболических и гормональных сдвигов.
Патогенез внутрипеченочного холестаза беременных (ВПХБ) пока точно не установлен. Предполагают, что избыток эндогенных половых гормонов, свойственный периоду беременности, оказывает стимулирующее влияние на процессы желчеобразования и ингибирующее – на желчевыделение (М.М. Шехтман, 1987).
Обнаружено, что до 15% случаев ВПХБ могут быть связаны с мутациями гена MDR3 (ABCB4) (J.E. Hay, 2008).
Введение экзогенного прогестерона в III триместре также может ускорить развитие ВПХБ у женщин с генетическими мутациями и врожденной предрасположенностью (приблизительно в 1% случаев). Несколько исследований свидетельствуют о том, что половые гормоны играют роль в этиологии ВПХБ. Болезнь чаще встречается при многоплодных беременностях (20,9 против 4,7% в одном исследовании), и симптомы могут повториться в подгруппе женщин, принимавших комбинированные противозачаточные препараты перорально. Кроме того, большинство женщин имеют симптомы ВПХБ в III триместре, когда уровни эстрогена и прогестерона самые высокие. Однако в большинстве исследований основное внимание уделяется эстрогенам, а не прогестерону. Существует только несколько исследований in vitro, посвященных изучению механизма развития холестаза, индуцированного метаболитом прогестерона.
Прежде всего следует отметить, что общепризнанным стандартом современной репродуктивной медицины является интравагинальное применение микронизированного прогестерона, которое позволяет избежать эффекта первичного прохождения через печень и нивелировать возможное неблагоприятное воздействие у пациенток с выраженными нарушениями функции печени (Buletti et al., 1997; Cicinelli et al., 2000).
В соответствии с действующей инструкцией Республики Беларусь с целью профилактики привычного невынашивания и при угрозе выкидыша Утрожестан® назначают интравагинально или внутрь в суточной дозе 200-400 мг до 16-й недели беременности.
Целесообразность дальнейшего применения препарата определяет лечащий врач на основании клинической картины беременности, лабораторных данных и уровня прогестерона в крови.
В Украине при угрозе преждевременных родов на фоне проводимого токолиза разрешено увеличивать суточную дозу до 1200-1600 мг в сутки до исчезновения симптомов, после чего доза снижается до 200 мг 3 р/сут с пролонгацией терапии до 36 нед и возможностью перейти на вагинальный путь введения, что существенно снижает риск развития холестаза и печеночного цитолиза на протяжении II и III триместров беременности. С целью профилактики преждевременных родов у женщин с короткой шейкой матки или при наличии спонтанных преждевременных родов в анамнезе Утрожестан® разрешен к применению в суточной дозе 200 мг с 22-й до 36-й недели беременности.
Вызывает недоумение тот факт, что в своем выступлении В.А. Шостак (2014) ссылается на информационное письмо компании Besins Healthcare 20-летней давности, акцентируя внимание на том, что еще в 1998 г. компания-производитель признавала факт развития холестаза у пациенток, принимавших микронизированный прогестерон перорально в течение II и III триместра для предотвращения преждевременных родов, и в связи с этим была вынуждена ограничить срок применения препарата 12 неделями беременности. Так ли это на самом деле?
Действительно, в медицинской литературе того периода имеются сведения о риске холестаза беременных при пероральном приеме высоких доз прогестерона во II и III триместрах беременности (Bacq et al., 1997; Benifla et al., 1997). Согласно опубликованной в 1999 г. корпоративной информации (Утрожестан® – натуральный микронизированный прогестерон, 1999), «за исключением применения во II и III триместрах беременности (пероральном. – Авт.), токсического воздействия препарата на печень не отмечалось, включая широкое применение в Европе с 1980 г., в том числе и у женщин в I триместре беременности (вагинальный путь введения)».
Основываясь на данных этих двух исследований, органы здравоохранения Франции внесли изменения в официальную информацию о препарате (SPC), в связи с чем компания известила акушерско-гинекологическое сообщество об изменениях дозировки преперата Утрожестан® (1998), распространив упомянутое ранее информационное письмо.
Еще раз напомним, что речь идет о событиях 1998 года, когда доказательная база о применении вагинального прогестерона с целью профилактики ПР еще не была сформирована (до публикации метаанализа Роберто Ромеро и рекомендаций Международной федерации гинекологии и акушерства (FIGO) оставалось долгих 14-17 лет). Не имея никакого практического руководства или клинического протокола, врачи назначали Утрожестан® эмпирически, используя различные дозы и пути введения. Осознавая все связанные с этим риски, ответственные органы здравоохранения пошли на вынужденные меры по обеспечению безопасности применения данного препарата.
Поэтому в настоящее время в разделе «Противопоказания» четко указано, что Утрожестан® не следует использовать в случаях серьезных изменений функций печени. В документе было также отмечено, что применение препарата Утрожестан® 200 мг во время беременности не является средством предупреждения ПР и что поражения печени цитолитического типа и холестаз беременных были отмечены в крайне редких случаях во время применения микронизированного прогестерона во II и III триместрах беременности.
С этого времени прошло около 20 лет, и накопленный клинический опыт убеждает нас в том, что польза от применения препарата Утрожестан® как препарата выбора сохраняющей терапии беременности значительно превышает возможные риски. Тем не менее назначение этого препарата при тяжелых поражениях печени и холестатическом гепатозе беременных не является оправданным, что однозначно отражено в инструкции по медицинскому применению. Применение препарата Утрожестан® во II и III триместрах беременности должно сопровождаться контролем функции печени.
В качестве заключения следует отметить, что ВПХБ является многофакторным и очень редким осложнением беременности (1-2% от всех беременностей), а перорально вводимый прогестерон может быть экзогенным фактором, вызывающим ВПХБ у некоторых предрасположенных или очень чувствительных к стероидным гормонам женщин, усугубляемый высоким уровнем эстрадиола и прогестерона на поздних сроках беременности.
Список литературы находится в редакции.
Тематичний номер «Гінекологія, Акушерство, Репродуктологія» № 2 (26), червень-липень 2017 р.
СТАТТІ ЗА ТЕМОЮ Акушерство/гінекологія
Чи варто змінювати свої харчові звички під час вагітності? Довкола цієї теми є багато суперечностей і рекомендацій, у яких легко заплутатися. Команда платформи доказової інформації про здоров’я «Бережи себе» спільно з лікарем-дієтологом Тетяною Лакустою з’ясували, чим раціон жінки в цей період особливий та на що слід звернути увагу. ...
Хронічний тазовий біль (ХТБ) є поширеним патологічним станом, який відзначається у жінок будь-якого віку і супроводжується сексуальною дисфункцією, емоційною лабільністю, аномальними матковими кровотечами, порушенням сечовипускання, розладами з боку кишечника тощо. Пацієнтки, які страждають на ХТБ, часто скаржаться на симптоми тривоги та депресії, що негативно позначається на їхній повсякденній активності, включаючи зниження працездатності та погіршення якості життя [1]. Сьогодні проблема ХТБ є економічним тягарем, пов’язаним із прямими або непрямими медичними витратами, які в середньому в різних країнах світу оцінюються у 4,9 млрд доларів на рік [2]. Раціональна фармакотерапія,спрямована на полегшення та контроль симптомів болю, є ключовою стратегією боротьби із ХТБ...
Дефіцит заліза є найпоширенішим патологічним станом у світі та однією з п’яти основних причин інвалідності. У той час як низький показник феритину у сироватці крові є діагностичною ознакою залізодефіциту, підвищений його рівень визначається як гострофазовий маркер, що може реєструватися при запальних станах уже в І триместрі вагітності. Відповідно до сучасних настанов, проведення рутинного скринінгу на залізодефіцит у невагітних та вагітних жінок за відсутності ознак анемії не рекомендоване. З огляду на останні літературні дані ця рекомендація має бути переглянута...
Наказ Міністерства охорони здоров’я України від 25.08.2023 № 1533 ...




