Ефективність і безпечність застосування лозартану 100 мг або лозартану 100 мг у комбінації з гідрохлоротіазидом у лікуванні пацієнтів з есенціальною артеріальною гіпертензією та факторами серцево-судинного ризику: спостережне проспективне дослідження в закладах первинної ланки медичної допомоги
Підходи наявних міжнародних керівництв із лікування артеріальної гіпертензії суттєво відрізняються. У керівництві Об’єднаного національного комітету США, виданому 2003 року (JNC‑7), основну увагу приділено абсолютним значенням артеріального тиску (АТ) при визначенні необхідності та типу лікування. На відміну від цього, у керівництві Європейського товариства гіпертензії / Європейського товариства кардіології (ESH/ESC) 2003 року підкреслено, що діагностика та лікування артеріальної гіпертензії мають залежати не тільки від ступеня її тяжкості, а й від кількісної оцінки загального («повного») серцево-судинного ризику; цей підхід збережено та доповнено в керівництві 2007 року.
Вступ
Запропоновано розподілення за серцево-судинним ризиком на чотири категорії, а саме: «немає інших факторів ризику при гіпертензії», «один-два фактори ризику», «три чи більше факторів ризику, метаболічний синдром, субклінічне порушення функції внутрішніх органів або цукровий діабет», а також «виявлене захворювання серцево-судинної системи чи нирок». В останніх двох категоріях навіть «нормальний високий» систолічний або діастолічний АТ наражає пацієнта на високий або дуже високий додатковий ризик, і в рекомендаціях підкреслено, що в усіх категоріях відносний ризик є вищим за середній.
Значна частка пацієнтів у повсякденній клінічній практиці мають есенціальну гіпертензію із супутніми захворюваннями та станами, які збільшують їх серцево-судинний ризик. У репрезентативній вибірці з 55 518 взятих поспіль пацієнтів, яких оглянули сімейні лікарі, 36,3% мали гіпертензію з частими супутніми захворюваннями чи факторами ризику (ожиріння – 51%, дисліпідемія – 50%, цукровий діабет (ЦД) – 29%, діагностована ішемічна хвороба серця (ІХС) – 24%, серцева недостатність – 17% і гіпертрофія лівого шлуночка – 13%). Також гіпертензію із супутнім ЦД було проаналізовано в реєстрі DUTY (де лише 8% із 50 035 пацієнтів досягали цільового значення АТ) та в інших реєстрах і дослідженнях. Обидва захворювання збільшують фактори ризику раптової серцевої смерті, ІХС і серцевої недостатності та в чотири рази підвищують ризик смертності порівняно з особами без гіпертензії й ЦД. ЦД належить до тієї самої категорії факторів ризику, що й субклінічне порушення функції внутрішніх органів (мікроальбумінурія, гіпертрофія лівого шлуночка, низький гомілково-плечовий індекс, потовщення стінки сонної артерії тощо). Серед цих станів альбумінурія як маркер пошкодження судин у нирках відіграє дуже важливу роль, тому що вона часто спостерігається саме в пацієнтів із діабетом, є важливим предиктором підвищення АТ, явної нефропатії та передчасної серцево-судинної смерті й піддається лікуванню. У пацієнтів із ЦД 2 типу пригнічення ренін-ангіотензинової системи інгібіторами АТ1-ангіотензинових рецепторів, таких як лозартан, у дослідженні RENAAL мало ренопротекторну дію.
У клінічній практиці лозартан часто призначають разом із діуретичним препаратом гідрохлоротіазидом (ГХТ) для підсилення антигіпертензивної дії. Однак досі існують прогалини у знаннях про ефективність та переносимість лозартану у високих дозах як монотерапії чи в комбінації з ГХТ у невідібраних «реальних» пацієнтів, які мають кілька супутніх захворювань і приймають інші препарати. Крім того, відомостей про застосування високих доз лозартану менше, ніж щодо нижчих доз. Дані про комбінацію цих препаратів також обмежені.
З огляду на цю інформацію ми поставили за мету зібрати дані про ефективність і безпечність застосування в клінічній практиці лозартану 100 мг ± ГХТ 25 мг у пацієнтів з есенціальною гіпертензією, з акцентом на пацієнтів із гіпертонічним ураженням органів-мішеней (ЦД і мікроальбумінурія). Конкретні цілі були такими: (1) описати профіль факторів ризику в пацієнтів, яким у закладах первинної ланки медичної допомоги призначили високі дози лозартану 100 мг ± ГХТ 25 мг; (2) дослідити антигіпертензивну дію, ефективність і переносимість лозартану чи комбінації лозартан + ГХТ у пацієнтів із гіпертензією залежно від наявності різних супутніх захворювань; (3) порівняти контрольні значення АТ, установлені керівництвами, з індивідуальними цільовими значеннями, встановленими лікарями.
Методи
Дизайн
Багатоцентрове відкрите непорівняльне проспективне дослідження IV фази, яке тривало 10-14 тиж, було проведено 1562 терапевтами по всій Німеччині. Три типи лікарів первинної ланки («сімейних лікарів») Німеччини були представлені у відповідних пропорціях: лікарі, що спеціалізуються на терапії, терапевти, які працюють сімейними лікарями, і невеликий відсоток «лікарів-практиків» (із відносно невеликим досвідом роботи). Майже всі терапевти працювали поодинці чи разом із колегою, але не в амбулаторних відділеннях лікарень. На процедури та рішення лікарів не впливали, й ті могли самостійно обирати пацієнтів для лікування зареєстрованим препаратом під спостереженням, вирішувати, які діагностичні процедури проводити та як контролювати перебіг лікування або які додаткові препарати чи препарати для одночасного застосування призначати. Були отримані дані про анамнез пацієнтів і головні параметри ефективності у вигляді форм звітності про клінічні випадки (ФЗКВ) і про побічні реакції (ПР). Терапевти були зобов’язані повідомляти про серйозні ПР (СПР) за допомогою відповідної форми, котру вони мали протягом 24 год надіслати виробнику («Ем.Ес.Ді. Хіброфарм ГмбХ» – MSD Chibropharm GmbH), який пересилав звіт у стандартизованому форматі до відповідних органів (Федеральний інститут лікарських засобів і виробів медичного призначення – BfArM). Зібрані дані, форми СПР та ФЗКВ регулярно перевіряли на достовірність і повноту.
Дослідження проводили з листопада 2006 по жовтень 2007 року відповідно до Закону Німеччини про лікарські препарати (Arzneimittelgesetz) і рекомендацій щодо планування, виконання та оцінювання постмаркетингових спостережних досліджень, виданих BfArM. У той час для цього типу спостережного дослідження не було передбачено проходження процедури затвердження комітетом з питань етики чи підписання пацієнтом інформованої згоди. Про дослідження, включаючи список лікарів-учасників, було повідомлено Національну асоціацію лікарів, які отримали акредитацію для роботи у страховій медицині, головні асоціації фондів медичного страхування й BfArM. Терапевти-учасники отримали невелику компенсацію за документацію про кожного пролікованого пацієнта, призначену на підставі шкали тарифних ставок для лікарів, рекомендованої BfArM, та кодексу ділової етики у фармацевтичній галузі. Слід зазначити, що тільки з травня 2007 року нові неінтервенційні дослідження в Німеччині, здійснювані фармацевтичними компаніями, які входять до Німецької асоціації фармацевтичних компаній із науково обґрунтованими дослідженнями (VfA), мають подаватися на затвердження комітету з питань етики та потребують отримання підписаної інформованої згоди пацієнтів.
Пацієнти та проведення дослідження
Планували, що кожен лікар задокументує дані п’яти пацієнтів, які підходять для участі в дослідженні (і кожен лікар отримав п’ять ФЗКВ). Терапевти обрали пацієнтів з есенціальною гіпертензією та вказаними серцево-судинними супутніми захворюваннями для отримання останніми 1 раз на добу таблеток лозартану, вкритих плівковою оболонкою, 100 мг (Лозар Протект 100 мг; «Ем.Ес.Ді. Хіброфарм ГмбХ», Гаар, Німеччина) як монотерапії чи таблеток лозартану, вкритих плівковою оболонкою, 100 мг у поєднанні з ГХТ 25 мг у фіксованій дозі як комбінованої терапії (Фортзаар 100/25 мг; «Ем.Ес.Ді. Хіброфарм ГмбХ», Гаар, Німеччина). Було дозволено призначати додаткові антигіпертензивні препарати, якщо лікар вважав це доцільним. Лікарів попросили задокументувати відомості про п’ятьох пацієнтів поспіль, яким можна було призначити лікування лозартаном, застосовуючи когортний підхід. У дослідженні могли брати участь тільки дорослі пацієнти (>18 років), і відповідно до маркування дані про пацієнтів із тяжкою нефропатією (рівень сироваткового креатиніну >1,8 мг/дл або кліренс креатиніну <30 мл/хв) не документували.
Параметри, які документували в ході дослідження, включали демографічні характеристики (ініціали, вік, стать, зріст і вага), медичний анамнез (куріння, ЦД 1 або 2 типу, тип гіпертонічного ураження органів-мішеней або інші супутні захворювання з датою першого виявлення відповідного захворювання) та лікування гіпертензії протягом попередніх 12 міс. Про антигіпертензивну терапію документували такі відомості: дата початку лікування лозартаном 100 мг або комбінацією лозартану 100 мг і ГХТ 25 мг, тип допоміжної антигіпертензивної терапії та індивідуальний цільовий АТ, установлений для конкретного пацієнта.
АТ реєстрували як середнє значення трьох вимірів. Якщо була можливість, то збирали дані про такі лабораторні показники: креатинін, білок сечі вранці, рівень глюкози крові натще, глікозильований гемоглобін. Скринінг на наявність мікроальбумінурії проводили за допомогою тест-смужок «Мікрал» (Micral) для напівкількісного імунологічного аналізу (Roche Diagnostics, м. Мангайм, Німеччина), які використовували в попередніх скринінгових дослідженнях у закладах первинної ланки медичної допомоги. Після другого візиту через 10-14 тиж повторно вимірювали АТ і записували лабораторні показники за наявності нових даних.
ПР реєстрували наприкінці дослідження з такими характеристиками: опис, перший випадок, ступінь тяжкості, результат (одужання, одужання з розвитком ускладнень, персистенція), імовірність причинно-наслідкового зв’язку (точно, ймовірно, можливо, малоймовірно, точно не пов’язані). Інформацію про СПР передавали виробнику протягом 24 год для подальшого оброблення та звітування до відповідальних інстанцій (BfArM).
Статистичні міркування
Формальних розрахунків розміру вибірки не проводили, а розмір дослідження базувався на техніко-економічних міркуваннях. Статистичний аналіз проводили описово, а його результати були інтерпретовані в межах дослідження. Було розраховано зниження АТ (середнє, стандартне відхилення) й відсоток досягнення цільового значення АТ (відсотки) в усій вибірці та в підгрупах залежно від призначеного лікування й наявності супутніх захворювань (пацієнти з ІХС, серцевою недостатністю, гіпертрофією лівого шлуночка та захворюванням периферичних артерій). Крім того, було розраховано абсолютну та відносну частоту розвитку ПР і значення ефективності та переносимості.
Були проведені коваріантні аналізи для оцінювання зв’язку між характеристиками пацієнтів (стать, вік, зріст, індекс маси тіла (ІМТ), ЦД, наявність і тип супутніх захворювань) та індивідуальними цільовими значеннями АТ, установленими лікарями. Були розраховані коефіцієнти кореляції для визначення сили зв’язку безперервних змінних. Для аналізу використовували пакет статистичного програмного забезпечення SAS, версія 8.2 для Windows.
Результати
Початкові характеристики
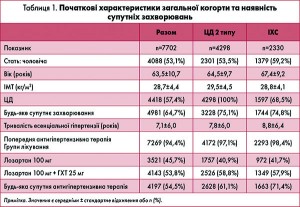
Дослідження проводили з листопада 2006 по жовтень 2007 року за участю 1562 терапевтів по всій Німеччині. Всього на предмет ефективності та безпечності було проаналізовано дані 7702 пацієнтів. У загальній когорті чоловіків було дещо більше (53,1%), ніж жінок. Середній вік пацієнтів становив 63,5±10,7 року; середній ІМТ – 28,7±4,4 кг/м2. Частка осіб із надмірною вагою (ІМТ 25,0-29,9 кг/м2) становила 52,2%, а частка осіб, що страждають на ожиріння (ІМТ >30 кг/м2), – 31,5%. Близько чверті пацієнтів (27,3%) були курцями. В таблиці 1 коротко наведені початкові характеристики пацієнтів загальної когорти та характеристики за головними супутніми захворюваннями відповідно. Більш як половина хворих мали ЦД (n=4298; 57,4%), близько третини (n=2330; 30,3%) – ІХС, близько чверті – тяжку гіпертрофію лівого шлуночка (n=2172; 28,2%), 1079 пацієнтів (14,0%) мали серцеву недостатність і 690 (9,0%) – захворювання периферичних артерій. Тільки 34 пацієнти (0,4%) мали тяжку гіпертензію (АТ >180/110 мм рт. ст.).
У групі пацієнтів, які отримували комбінацію лозартан + ГХТ, стан пацієнтів зазвичай був дещо тяжчим з урахуванням початкових характеристик АТ і кількості супутніх захворювань (дані не наведено).
Попередня й призначена антигіпертензивна терапія
Майже всі пацієнти (94,4%) отримували антигіпертензивну терапію до початку дослідження, її середня тривалість становила 7,1±6,0 року. 52,7% загальної когорти отримували інгібітори ангіотензинперетворювального ферменту, 48,5% – діуретики, 47,1% – бета-блокатори, 32,8% – антагоністи кальцію та 13,2% – блокатори AT1-рецепторів як моно- чи комбіновану терапію.
Лозартан 100 мг призначили 3521 пацієнту (45,7%), лозартан 100 мг + ГХТ 25 мг призначили 4143 пацієнтам (53,8%); лише невелика частка пацієнтів (<3%) перейшла з одного з цих режимів на інший протягом періоду дослідження. Тільки 38 пацієнтів (0,5%) отримували інші дози лозартану чи комбінації (їх не оцінювали як окрему підгрупу та включили в загальну когорту). Додаткові антигіпертензивні препарати були призначені 54,5% пацієнтів: бета-блокатори – 35,7%, антагоністи кальцію – 25,4%, сечогінні препарати – 18,3% (та інші – <5%). Середня тривалість лікування становила 91,9±27,6 дня (тобто 13,1 тиж).
Артеріальний тиск
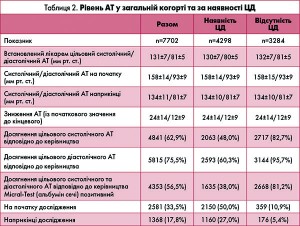
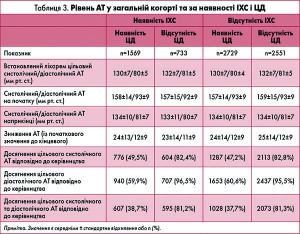
У загальній когорті середні значення систолічного та діастолічного АТ знизилися на 24±14 і 12±9 мм рт. ст. від початкових 158±14 і 93±9 мм рт. ст. відповідно. При лікуванні лозартаном 100 мг середні значення систолічного й діастолічного АТ знизилися на 13±14 та 11±9 мм рт. ст. від початкових 156±14 та 92±8 мм рт. ст. відповідно, а при лікуванні комбінацією лозартан 100 мг + ГХТ 25 мг – на 25±14 і 12±9 мм рт. ст. від початкових 159±15 і 94±9 мм рт. ст. Крім того, АТ на початку дослідження та досягнуте наприкінці дослідження зниження були майже однаковими в підгрупах із ЦД і/або ІХС відповідно (табл. 2 і 3).
Досягнення цільового рівня
Варто зазначити, що приблизно для половини пацієнтів (52,8%) лікарі встановили цільове значення АТ (середня різниця систолічний/діастолічний тиск – 3,2±8,3/3,6±6,5 мм рт. ст.), яке було нижче за значення, передбачене керівництвом; у чверті (26,5%) воно відповідало значенню, встановленому в керівництві, а у 20,5% було менш жорстким. У пацієнтів із гіпертензією без ЦД лікарі встановлювали нижче цільове значення, ніж вказано в керівництві (систолічний/діастолічний АТ – 132±7/81±5 мм рт. ст.), і діапазон у лікарів становив від 110 до 180 мм рт. ст. для систолічного АТ і від 60 до 100 мм рт. ст. для діастолічного АТ. За наявності ЦД лікарі встановлювали такі самі значення цільового АТ, як рекомендовані в керівництві (тобто в середньому 130±7/80±5 мм рт. ст.). Інші захворювання, такі як явно виражена ІХС (без ЦД), не впливали на цільове значення (132±7/81±5 мм рт. ст. без ІХС у пацієнтів зіставні з 132±7/81±5 мм рт. ст. у пацієнтів з ІХС).
У пацієнтів без ЦД цільові значення АТ відповідно до керівництва Німецької ліги гіпертензії були досягнуті у 82,7% для систолічного АТ і в 95,7% для діастолічного (разом – у 81,2%), а в пацієнтів із ЦД відповідні показники були значно нижчими (48,0% – для систолічного АТ і 60,3% – для діастолічного; разом – у 38,0%).
Досягнення цільового значення, за даними лікарів, було значно нижчим у загальній когорті (41,2%), але не в підгрупі пацієнтів із ЦД (37,6%).
Під час лікування цільове значення при призначенні лозартану 100 мг було досягнуто в 42,7% (лікар) і 61,5% (керівництво) випадків, а в разі призначення комбінації лозартан 100 мг + ГХТ 25 мг – у 40,0% (лікар) і 52,3% (керівництво) випадків.
В описовому аналізі факторів, які могли б вплинути на цільове значення, яке встановлювали лікарі, порівняно з керівництвом не було виявлено істотних відмінностей у демографічних характеристиках пацієнта (стать, вік, ІМТ) і супутніх захворюваннях. Єдиним винятком були пацієнти з ЦД, для яких лікарі (порівняно з керівництвом) встановлювали менш жорсткі цільові значення в 71,2% випадків і більш жорсткі цільові значення – в 28,4%.
Пацієнти, для яких були встановлені більш жорсткі цільові значення, мали супутні захворювання в 59,4% випадків, а пацієнти з менш жорсткими цільовими значеннями – в 73,1%.
Отже, лікарі ставили за мету зниження АТ до цільового значення, яке не залежало від початкового, супутніх захворювань та інших факторів. Загалом медіана цільового значення, встановленого лікарями, становила 130/80 мм рт. ст., що відповідає цільовому значенню, передбаченому в керівництві для пацієнтів із ЦД.
За допомогою коваріантного аналізу оцінювали вплив різних параметрів пацієнта (демографічні показники, фактори ризику, супутні захворювання) на цільові значення систолічного та діастолічного АТ, установлені лікарями. Через великий розмір вибірки кількість факторів була значною, тому величина впливу не була значущою з медичної точки зору. Наприклад, цільове значення для діастолічного АТ у пацієнтів із ЦД порівняно з пацієнтами без ЦД відрізнялося лише на 2,1 мм рт. ст., що є незначним порівняно із середнім цільовим зниженням на 12 мм рт. ст. Для безперервних змінних були розраховані коефіцієнти кореляції, які для значущих значень становили 4-32% і, отже, вказували лише на слабку кореляцію чи на її відсутність.
Лабораторні показники
Показники метаболізму та функції нирок покращилися в загальній когорті та в обох підгрупах лікування (табл. 4). Кількість позитивних результатів досліджень на альбумінурію знизилася з 33,5% на початку дослідження до 17,8% наприкінці дослідження.
Безпечність і переносимість
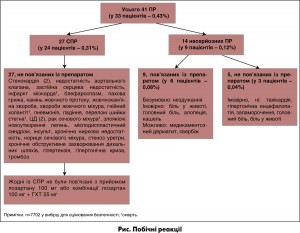
У цілому частота розвитку ПР була дуже низькою. Повідомлено лише про 41 ПР у 33 із 7702 пацієнтів (0,43% всіх пацієнтів; рис.); 27 із цих ПР були серйозними у 24 пацієнтів (0,31%). Жодна із СПР не була пов’язана з лікуванням лозартаном 100 мг, комбінацією лозартан 100 мг + ГХТ 25 мг або іншими дозами/комбінаціями лозартану. За час дослідження зареєстровано чотири випадки смерті (холангіт, повторний інфаркт міокарда; післяопераційна пневмонія після перелому шийки стегна; рак сечового міхура). Жодну з них лікар або відділ виробника з безпеки лікарських засобів не пов’язали з прийомом лозартану чи комбінації лозартан + ГХТ.
Інші 14 ПР у 9 із 7702 хворих (0,12%) не мали серйозного характеру. 9 із цих несерйозних ПР у 6 пацієнтів (0,08%) були оцінені лікарем як можливі, ймовірні чи точно пов’язані з прийомом лозартану 100 мг або комбінації лозартан 100 мг + ГХТ 25 мг і призвели до припинення терапії. Зокрема, ці ПР проявлялися у вигляді сухого кашлю (3 випадки), болю в животі (1 випадок), свербежу (1 випадок), алопеції (1 випадок), нездужання (1 випадок) і медикаментозного дерматиту (1 випадок).
Обговорення
Незважаючи на багаторічне застосування лозартану в клінічній практиці, існує обмежена кількість проспективних контрольованих і відкритих досліджень клінічного застосування лозартану, антагоніста АТ1-рецепторів, у високих дозах як монотерапії чи в комбінації з ГХТ. Контрольовані дослідження зосереджувалися на конкретних темах, наприклад впливі препарату лозартан на пацієнтів афроамериканської етнічної групи, пацієнтів із тяжкою гіпертензією на початку дослідження або пацієнтів із початковим лікуванням ГХТ. Доступним дослідженням кінцевої точки, що послужило основою для затвердження комбінації високої дози лозартан + ГХТ, було рандомізоване контрольоване дослідження лікування лозартаном для отримання кінцевої точки зниження гіпертензії (дослідження LIFE). За винятком одного німецького та одного іспанського дослідження з вивчення добового АТ, за нашою інформацією, немає поточних даних про ефективність і переносимість препарату в невідібраних, «звичайних» пацієнтів у медичних закладах первинної ланки, що пояснює необхідність збору таких даних. Крім того, даних про застосування високих доз лозартану менше, ніж даних про застосування більш низьких доз. Також мало відомостей про застосування комбінації лозартан + ГХТ.
У цьому відкритому проспективному дослідженні лозартан 100 мг як монотерапію чи в комбінації з ГХТ 25 мг призначали 1 раз на добу пацієнтам із високим ризиком розвитку серцево-судинних ускладнень. Препарат істотно знижував АТ і добре переносився. Відсоток досягнення цільових значень був високим як для цільових значень, установлених керівництвом із лікування гіпертензії, так і для індивідуальних значень, установлених лікарями.
Ефективність
Середнє зниження систолічного/діастолічного АТ на 24/12 мм рт. ст., котре спостерігали в нашому дослідженні, таке саме, як і в останньому відкритому дослідженні, що тривало 4 тиж, із вивчення комбінації лозартан 100 мг + ГХТ 25 мг, у якому взяли участь 1139 пацієнтів із гіпертонією та ЦД, чий рівень АТ не контролювався одним препаратом після індивідуального титрування дози. Також багато відкритих і контрольованих досліджень у групах пацієнтів із різними ступенями гіпертензії послідовно виявили, що призначення комбінації лозартан + ГХТ приводить до клінічно та статистично значущого зниження АТ. Відповідні відсотки терапевтичної відповіді, визначені як діастолічний АТ <90 мм рт. ст. або зниження принаймні на 10 мм рт. ст., були між 63 та 88% (єдиним винятком було короткострокове дослідження титрування дози за тяжкої гіпертензії).
Пацієнти, яким було призначено комбінацію лозартан + ГХТ, мали дещо вищі значення АТ на початку дослідження та більшу кількість супутніх захворювань, ніж пацієнти, яким було призначено монотерапію лозартаном. Загалом зареєстровані пацієнти мали високий серцево-судинний ризик через наявність ЦД і/або інших факторів ризику. Керівництво Комітету з лікування дорослих ІІІ Національної освітньої програми з холестерину акцентує увагу на тому, що ЦД, цереброваскулярні захворювання та захворювання периферичних артерій є еквівалентами інфаркту міокарда, тобто пацієнти мають такий самий ризик, як і пацієнти, що перенесли інфаркт міокарда й для них суворий контроль рівня ліпідів і АТ є важливою частиною вторинної профілактики. Пацієнти з одночасною наявністю ЦД і гіпертензії мають підвищений ризик розвитку судинних ускладнень, що є підставою для провідних керівництв із лікування гіпертензії та ЦД рекомендувати нижчі цільові значення для цієї групи ризику.
Досягнення цільового рівня
Відповідно до європейських керівництв керівництво Німецької ліги гіпертензії встановлює такі цільові значення для антигіпертензивної терапії: 140/90 мм рт. ст. для пацієнтів із гіпертензією та без ЦД і 130/80 мм рт. ст. для пацієнтів із гіпертензією та ЦД. Дійсно, єдиним фактором, що впливав на рішення лікарів під час вибору цілі антигіпертензивної терапії, був супутній ЦД. Зниження АТ, досягнуте завдяки фармакотерапії, було майже однаковим в обох групах, тому різниця в лікуванні гіпертензії у пацієнтів із наявністю чи відсутністю ЦД була зумовлена більш жорсткими цільовими значеннями в останній групі.
Цікаво відзначити, що лікарі в середньому встановлювали нижчі цільові значення, ніж ті, що вказані в керівництві. Це може пояснюватися більшою кількістю пацієнтів із високим або дуже високим ризиком, які мали більш виражене покращення при встановленні особливо жорсткого цільового значення АТ, як було продемонстровано в дослідженні НОТ. Багато досліджень за участю пацієнтів зі стабільною ІХС показали, що зниження АТ до досить низьких значень зменшує ризик розвитку судинних ускладнень (дослідження EUROPA, ACTION, CAMELOT).
Пацієнти із захворюванням периферійних артерій, яке є маркером поширеного атеросклерозу та пов’язане зі значно більшим ризиком розвитку серцево-судинних ускладнень, ніж ЦД або метаболічний синдром, мали переваги від зниження АТ, як видно в аналізі за підгрупами в дослідженні НОРЕ. Також пацієнти з цереброваскулярними захворюваннями в анамнезі мали приблизно на чверть менший ризик розвитку повторного інсульту й основних серцево-судинних ускладнень, це стосується навіть пацієнтів із нормальним АТ, у яких значення систолічного тиску було знижено приблизно до 120 мм рт. ст. (дослідження PROGRESS). Раніше існувало твердження, що лікарі лікують пацієнтів із гіпертензією в надмірно стандартизований спосіб, не звертаючи достатньої уваги на супутні захворювання та індивідуальні особливості пацієнта («клінічна інертність»). Однак у зв’язку з високою поширеністю супутніх захворювань, що ускладнюють перебіг основного захворювання, і з огляду на той факт, що лікарі намагаються досягти жорсткого цільового значення АТ в усіх своїх пацієнтів (що також було продемонстровано в таких дослідженнях медичної допомоги первинної ланки, як PROTECT), стандартизований підхід, імовірно, приносить користь пацієнтам. Аналогічно до попередніх досліджень у Німеччині в умовах медичної допомоги первинної ланки жінки та чоловіки отримували однакове лікування.
Переносимість і безпечність, включаючи вплив на метаболізм та функцію нирок
Під час лікування лозартаном або комбінацією лозартан + ГХТ лише невелика частка пацієнтів повідомляли про побічні ефекти. Ці дані узгоджуються з добре відомою переносимістю антагоністів АТ1-рецепторів, у тому числі лозартану як монотерапії чи в складі комбінованої терапії.
Ми виявили покращення рівня глюкози, ліпідів і ниркових параметрів незалежно від того, призначався лозартан окремо чи в комбінації з ГХТ. Аналогічно в попередньому відкритому спостережному дослідженні IV фази, проведеному в Німеччині з вивчення препарату ірбесартан або комбінації ірбесартан + ГХТ (2/3 пацієнтів приймали комбінацію), повідомляли про подібні покращення показників метаболізму. Було показано, що лозартан не впливає на метаболізм, тому це може бути наслідком дії умов дослідження, які можуть покращити лікування пацієнта чи прихильність пацієнта до терапії. Низка досліджень застосування діуретиків у низьких дозах продемонстрували відсутність негативного впливу на рівень глюкози та ліпідів у разі довгострокового застосування. Позитивний вплив на альбумінурію в нашому дослідженні узгоджується з висновками дослідження застосування антагоністу рецепторів ангіотензину II лозартану (дослідження RENAAL), у якому було продемонстровано зменшення альбумінурії в пацієнтів із ЦД 2 типу. Здатність лозартану зменшувати (мікро-)альбумінурію пояснюється інгібуванням ренін-альдостерон-ангіотензинової системи та значною мірою не пов’язана зі зниженням АТ, що робить цей лікарський засіб препаратом вибору для пацієнтів із нирковими захворюваннями.
Методологічні міркування
Під час інтерпретації результатів цього дослідження слід ураховувати певні методологічні аспекти. Потрібно очікувати похибки відбору пацієнтів, незважаючи на те що лікарів попросили включити послідовно пацієнтів, які підходили для участі в дослідженні. Порівняно з хворими на гіпертензією із закладів первинної ланки медичної допомоги, які не підлягали відбору, що взяли участь у німецькому досліджені HYDRA, відсоток пацієнтів із супутніми захворюваннями, такими як ІХС або ЦД, був вищим у нашому дослідженні. Крім того, дослідження було неконтрольованим, тому дія ефекту плацебо невідома. Зважаючи на 3-місячний період катамнестичного спостереження, це дослідження тривало значно довше, ніж типові 6-тижневі інтервенційні дослідження антигіпертензивного ефекту, але воно не може відповісти на запитання щодо довгострокового впливу препаратів.
Перевагою дослідження є його проведення в умовах амбулаторної допомоги в типових групах пацієнтів, завдяки чому його результати легко використовувати в повсякденній практиці.
Як висновок, результати цього спостережного дослідження підтверджують відомий сприятливий профіль співвідношення користі та ризику лозартану 100 мг або комбінації лозартан 100 мг + ГХТ 25 мг.
Подяка
Заява про конфлікт інтересів. Дослідження проведено за підтримки компанії «Ем.Ес.Ді.», Гаар, Німеччина. Обробку даних і статистичний аналіз було здійснено компанією «Клінікал Траял Кеар ГмбХ» (Clinical Trial Care GmbH), м. Мюнхен, Німеччина.
Автори дякують доктору Піттрову (Pittrow), Інститут клінічної фармакології, Дрезденський технічний університет, за інтерпретацію даних. W. Smolka, C. Jung, K. Bestehorn є співробітниками «Ем.Ес.Ді. Шарп & Доме ГмбХ». G. Bonner не має конфлікту інтересів у цьому дослідженні.
Список літератури знаходиться в редакції.
Current Medical Research and Opinion, 2009; 25 (4): 981-990.
СТАТТІ ЗА ТЕМОЮ Кардіологія
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....
Інколи саме з цього перерізу вдається візуалізувати тромбоемболи в основних гілках легеневої артерії або вегетації на стулках легеневого клапана (що трапляється надзвичайно рідко). Нахиливши датчик до самої верхівки серця, можна отримати її переріз по короткій осі, на якому, знову ж таки, порожнина лівого шлуночка має круглясту форму, а правого шлуночка – близьку до трикутника із виразною трабекулярністю (рис. 22.9). Розглядаючи зображення, також звертають увагу на те, що в нормі всі сегменти ЛШ скорочуються синхронно, не випереджаючи інші і не відстаючи. ...
Застосування статинів середньої інтенсивності в комбінації з езетимібом порівняно зі статинами високої інтенсивності окремо може забезпечити більше зниження рівня холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) у пацієнтів із нещодавнім ішемічним інсультом. Пропонуємо до вашої уваги огляд статті Keun-Sik Hong et al. «Moderate-Intensity Rosuvastatin Plus Ezetimibe Versus High-Intensity Rosuvastatin for Target Low-Density Lipoprotein Cholesterol Goal Achievement in Patients With Recent Ischemic Stroke: A Randomized Controlled Trial», опублікованої у виданні Journal of Stroke (2023; 25(2): 242‑250). ...
Артеріальна гіпертензія (АГ) сьогодні є одним із найпоширеніших серцево-судинних захворювань (ССЗ), що асоціюється з високим кардіоваскулярним ризиком, особливо в коморбідних пацієнтів. Навіть помірне підвищення артеріального тиску (АТ) пов’язане зі зменшенням очікуваної тривалості життя. До 40% хворих на АГ не підозрюють у себе недугу, бо це захворювання на початку може мати безсимптомний перебіг. Оптимальний контроль АТ є вагомим чинником профілактики фатальних серцево-судинних подій (ССП) для забезпечення якісного та повноцінного життя таких хворих. ...