Використання принципів фармакоекономіки в лікарській практиці
 Сьогодні в Україні фармакоекономічні розрахунки використовують переважно фармацевтичні та страхові компанії, а також приватні лікувально-профілактичні заклади, що забезпечують перебування пацієнтів в стаціонарі за системою «все включено». Велике значення фармакоекономічним питанням приділяється й при підготовці уніфікованих клінічних протоколів, розроблених на основі принципів доказової медицини. Використання методів діагностики чи лікування, ефективність яких не підтверджено в рандомізованих клінічних випробуваннях, не тільки знижує ефективність лікування, збільшує ризик виникнення побічних ефектів, сприяє поліпрагмазії та розвитку лікарських взаємодій, але й є, по суті, фінансовим тягарем для держави, пацієнта чи страхової компанії. Як бачимо, значення фармакоекономіки (ФЕ) як прикладної науки важко переоцінити. Але ФЕ – поняття широке, яке мають використовувати в своїй практиці і лікарі, і провізори. Фармакоекономічний підхід передбачає оптимізацію затрат на діагностику чи лікування, в тому числі шляхом порівняння альтернативних схем.
Сьогодні в Україні фармакоекономічні розрахунки використовують переважно фармацевтичні та страхові компанії, а також приватні лікувально-профілактичні заклади, що забезпечують перебування пацієнтів в стаціонарі за системою «все включено». Велике значення фармакоекономічним питанням приділяється й при підготовці уніфікованих клінічних протоколів, розроблених на основі принципів доказової медицини. Використання методів діагностики чи лікування, ефективність яких не підтверджено в рандомізованих клінічних випробуваннях, не тільки знижує ефективність лікування, збільшує ризик виникнення побічних ефектів, сприяє поліпрагмазії та розвитку лікарських взаємодій, але й є, по суті, фінансовим тягарем для держави, пацієнта чи страхової компанії. Як бачимо, значення фармакоекономіки (ФЕ) як прикладної науки важко переоцінити. Але ФЕ – поняття широке, яке мають використовувати в своїй практиці і лікарі, і провізори. Фармакоекономічний підхід передбачає оптимізацію затрат на діагностику чи лікування, в тому числі шляхом порівняння альтернативних схем.
Сьогодні вітчизняний лікар замислюється про вартість лікувально-діагностичних заходів, що призначаються, переважно в розрізі економії коштів пацієнта, рідше – за вимогою страхових компаній за умови наявності обмежень страхової суми чи великої франшизи. Але зовсім скоро в Україні стартує реформа системи охорони здоров’я, яка в перспективі передбачає використання страхової моделі, отже, фінансовий контроль за витратами на кожного окремого пацієнта. В будь-якому випадку вміння використовувати основні принципи ФЕ в своїй роботі – необхідність для сучасного лікаря. Як же оцінити фармакоекономічну ефективність призначень? Спробуємо розібратись на типових клінічних прикладах, фармакоекономічну оцінку яким надасть експерт з питань добровільного медичного страхування, директор СК «NGS» (НАФТОГАЗСТРАХ) Антон Олександрович Кіяшко.
Клінічний випадок 1
Пацієнт Д., 29 років, скарги на головний біль, закладеність носа, рясні слизові виділення з носа, незначне підвищення температури. Хворіє 4-й день після контакту з хворим на гостру респіраторну вірусну інфекцію, самостійне лікування з використанням ацетилсаліцилової кислоти ефекту не має. Об’єктивно: температура тіла 37,4 °C. Пальпація та перкусія в проекції обох верхньощелепних пазух злегка болючі. Орофарингоскопія: слизова оболонка задньої стінки ротоглотки ін’єкована судинами, вкрита слизовим нальотом. Лімфатичні вузли шиї не збільшені.
Діагноз сімейного лікаря: Гострий вірусний риносинусит (ГВРС).
Призначено: Клінічний аналіз крові (спостерігається незначне прискорення швидкості осідання еритроцитів до 11 мм/год); рентгенографія навколоносових пазух носа (РГ НПН) (відмічається пристінковий набряк слизової оболонки гайморових пазух, рис.).
 Лікування: Інозину пранобекс – по 1000 мг (2 таб.) 3 р/добу 7 днів; ксилометазолін 0,1% розчин інтраназально 3 р/добу 7 днів; мометазона фуроат по 100 мкг 2 р/добу інтраназально; дезлоратадин 5 мг 1 р/добу 5 днів; ацетилцистеїн 600 мг 1 р/добу 5 днів; аскорбінова кислота/цинк – по 1 таб. 2 р/добу 7 днів; комплексний гомеопатичний засіб по 2 таб. 3 р/добу 7 днів.
Лікування: Інозину пранобекс – по 1000 мг (2 таб.) 3 р/добу 7 днів; ксилометазолін 0,1% розчин інтраназально 3 р/добу 7 днів; мометазона фуроат по 100 мкг 2 р/добу інтраназально; дезлоратадин 5 мг 1 р/добу 5 днів; ацетилцистеїн 600 мг 1 р/добу 5 днів; аскорбінова кислота/цинк – по 1 таб. 2 р/добу 7 днів; комплексний гомеопатичний засіб по 2 таб. 3 р/добу 7 днів.
Клінічна ефективність: Через 3 дні лікування спостерігалась позитивна динаміка відносно суб’єктивних і об’єктивних ознак порівняно з початковими показниками, однак з’явилася виражена сухість в носі, петехіальний висип на шкірі обличчя та передпліч. Пацієнту були відмінені ксилометазолін, аскорбінова кислота/цинк та комплексний гомеопатичний засіб. На 7-й день терапії залишались скарги на закладеність носа, ринорею та тяжкість у проекції верхньощелепових пазух. Стан розцінено як значне покращення, лікування рекомендовано продовжити ще на 3-4 дні до повної регресії всіх симптомів.
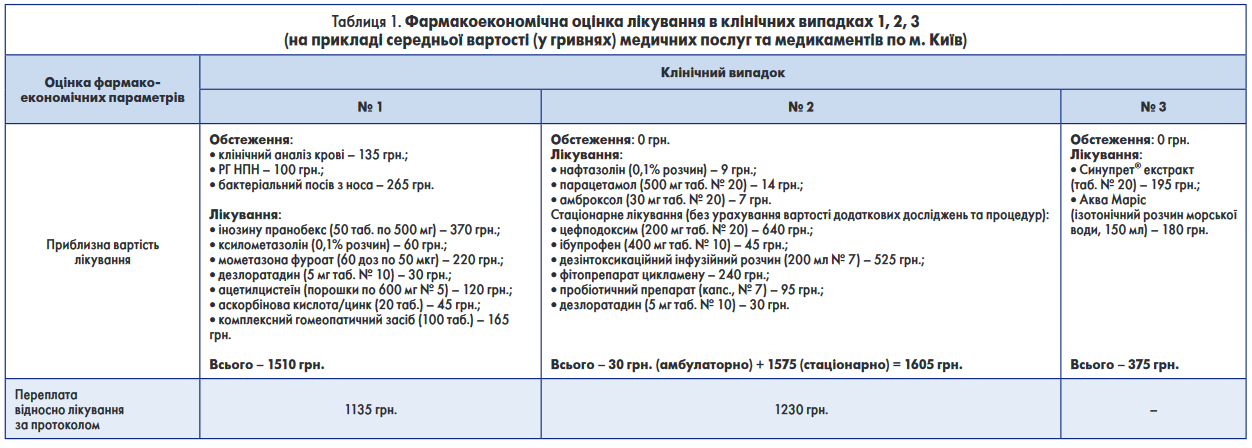
Коментар: Згідно з Уніфікованим клінічним протоколом первинної, вторинної та третинної медичної допомоги «Гострий риносинусит» лікарем допущено низку помилок в діагностиці. Так, у пацієнта не було жодних показань до призначення додаткових методів обстеження (аналіз крові та рентгенографія навколоносових пазух носа, тим більше що реально вони не могли вплинути на призначене лікування, оскільки не було результатів на цей момент і тому їх мета не зрозуміла). Лікування також не відповідає принципам доказової медицини – ефективність препаратів, що часто і традиційно призначаються (противірусний засіб, деконгестант, муколітик, антигістамінний та гомеопатичний засоби, вітамінотерапія), не доведена при гострому риносинуситі (ГРС), а топічний кортикостероїд при вірусному ГРС протипоказаний. Окрім того, призначення 6 препаратів – це поліпрагмазія. Як наслідок, при аналізі амбулаторної карти цього хворого видно, що в принципі не тяжкий перебіг захворювання супроводжується появою симптомів, які виходять за рамки клініки ГРС, а отже називаються негативними проявами, скоріш за все, пов’язаними із необгунтованими призначеннями. Незважаючи на позитивну динаміку захворювання на третій день, лікування не є ефективним, оскільки в контрольні терміни (7 день) у пацієнта залишаються симптоми, що вимагають подальшої фармакотерапії. Із записів картки не зрозуміло, чи одужав цей пацієнт, чи це тільки прогноз, оскільки констатації повного одужання немає. Фармакоекономічна оцінка менеджменту цього пацієнта представлена в таблиці 1, однак вона не повна, оскільки не враховує того, що пацієнт не одужав у визначені терміни.
Клінічний випадок 2
Пацієнтка Н., 32 роки, безробітна мати 3 дітей, скаржиться на головний біль в ділянці проекції верхньощелепних пазух, закладеність носа, стікання слизових виділень по задній стінці глотки. Хворіє 10-й день, на межі першого тижня захворювання мала незначне покращення стану на 2-3 дні. Не лікувалася. Звернулась до лікаря з проханням призначити «дешеве лікування», адже має скрутне фінансове становище. Об’єктивно: температура тіла 37,3 °C. Пальпація та перкусія в проекції обох верхньощелепних пазух злегка болючі. Орофарингоскопія: слизова оболонка задньої стінки рожева, вкрита слизовим нальотом. Лімфатичні вузли шиї не збільшені.
Діагноз дільничного терапевта: Гострий післявірусний риносинусит (ГПВРС).
Призначено: У зв’язку з відсутністю коштів у пацієнтки лабораторні та рентгенологічні методи дослідження не були призначені.
Лікування: Нафтазолін 0,1% розчин по 2 краплі 3 р/добу 7 днів, парацетамол по 500 мг 3 р/добу 5 днів, амброксол 30 мг 3 р/добу 5 днів.
Клінічна ефективність: Через 4 дні лікування спостерігалося погіршення симптомів – відмічалося підвищення температури тіла до 38 °C, закладеність носа, що не знімалася навіть нафтазоліном, поява гнійних виділень з носа, погіршення загального самопочуття, посилення головного болю, поява відчуття розпирання в правій половині обличчя. Пацієнтка була направлена до міського ЛОР-відділення, де їй був встановлений діагноз: Гострий бактеріальний риносинусит (ГБРС). Пацієнтка отримала 7-денний курс лікування, що включав багаторазові промивання порожнини носа за Проецом, цефподоксим по 200 мг 2 р/добу, ібупрофен 400 мг 2 р/добу, щоденні дезінтоксикаційні інфузії, фітопрепарат на основі цикламену для інтраназального застосування, дезлоратадин 5 мг 1 р/добу 5 днів, пробіотичний препарат по 1 капс. 7 днів. Виписана на 8-й день стаціонарного лікування з одужанням.
Коментар: При першому зверненні, незважаючи на коректний діагноз, пацієнтці була призначена нераціональна схема лікування, яка не відповідала клінічному протоколу та не мала жодних переваг, окрім низької вартості. Результат – прогресування захворювання та ГБРС. Лікування в стаціонарі також було проведене без урахування рекомендацій протоколу щодо терапії ГБРС: необгрунтований вибір цефалоспорину III покоління, «недозволена» його комбінація із не стероїдним протизапальним препаратом, сумнівне призначення пробіотика та антигістамінного препарату. Переваг «дешеве» лікування не продемонструвало – мало того, що воно не відповідало принципам доказової медицини, так воно ще призвело до додаткових витрат у зв’язку із прогресуванням захворювання та госпіталізацією. Крім того, нераціональна антибіотикотерапія в стаціонарі має ще і суспільний аспект, оскільки сприяє формуванню резистентності, а у конкретному випадку є фактором ризику рецидиву, хронізації захворювання, які неможливо вирахувати з точки зору фармакоекономіки. Фармакоекономічна оцінка менеджменту цієї пацієнтки також представлена в таблиці 1.
Клінічний випадок 3
Пацієнт К., 36 років, скаржиться на головний біль в ділянці проекції верхньощелепних та лобних пазух, закладеність носа, рясні слизові виділення з носа, субфебрильну температуру у вечірній час, кашель. Хворіє 5-й день. Не лікувався. Об’єктивно: температура тіла 37,1 °C. Носове дихання значно утруднене, незначна кількість виділень, пальпація та перкусія в проекції обох верхньощелепних пазух злегка болючі. Орофарингоскопія: слизова оболонка задньої стінки рожева, вкрита слизовим нальотом. Лімфатичні вузли шиї не збільшені.
Діагноз сімейного лікаря: Гострий вірусний риносинусит.
Призначено: Додаткові методи обстеження не призначались.
Лікування: Іригаційна терапія (Аква Маріс – ізотонічний розчин); комплексний фітоніринговий препарат Синупрет® екстракт по 1 таб. 3 р/добу.
Клінічна ефективність: Через 3 дні лікування спостерігався виражений регрес суб’єктивних і об’єктивних ознак порівняно з початковими показниками, побічних явищ не спостерігалось. На 7-й день терапії скарги відсутні, констатовано одужання, лікування завершено.
Коментар: Призначене лікування, повністю відповідає рекомендаціям Уніфікованого клінічного протоколу та принципам доказової медицини. Завдяки цьому вдалося досягти не тільки позитивної динаміки на третій день, а і одужання у визначені терміни (7-й день). При високій ефективності лікування відсутні небажані реакції, окрім того вдалося запобігти суттєвим фінансовим витратам Фармакоекономічна оцінка менеджменту цього пацієнта також представлена в таблиці 1.
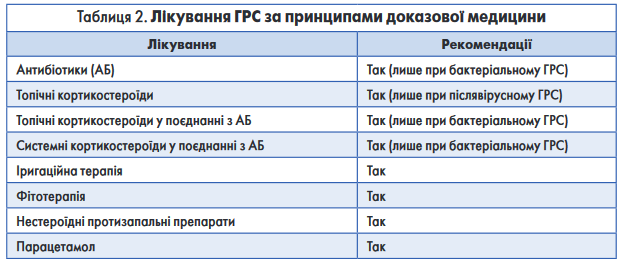
Обговорення. На сторінках «Здоров’я України» ми неодноразово наводили переваги менеджменту пацієнтів з ГРС за рекомендаціями Уніфікованого клінічного протоколу «Гострий риносинусит». Вважаю за потрібне ще раз нагадати, що рекомендації, включені до протоколу, грунтуються на даних доказової медицини, які були отримані в результаті проведення незалежних досліджень та не визначаються думкою окремого експерта. Вони є прикладом найкращої світової практики з лікування певної патології. В якості клінічних випадків № 1 та 2 ми, звичайно, підібрали найбільш яскраві приклади діагностично-лікувальних помилок. Але, на жаль, вони взяті не «зі стелі» – велика кількість вітчизняних практикуючих лікарів досі ігнорують світовий досвід, вперто призначаючи велику кількість препаратів, ефективність яких достовірно не доведена. Перелік лікарських засобів, що довели свою ефективність в терапії ГРС, наведено в таблиці 2.
Хочеться ще раз підкреслити, що цей перелік не містить судинозвужувальних крапель, антигістамінних засобів, муколітиків, фітопрепаратів з недоведеною ефективністю, гомеопатичних засобів, вітамінів тощо.
Призначення великої кількості лікарських засобів одночасно (більше 5 найменувань) – це поліпрагмазія, явище, що не відповідає принципам доказової медицини, є невиправданою та небезпечною мірою, адже в такому випадку:
- результати лікування неможливо передбачити;
- зростає вірогідність небажаних явищ;
- збільшується ризик рецидиву чи хронізації захворювання;
- знижується комплаєнс пацієнта до терапії;
- зростає вартість лікування.
І навпаки, використання в своїй роботі найкращого світового досвіду, задекларованого на сторінках клінічного протоколу, це завжди запорука високоефективного менеджменту пацієнта з будь-якою патологією, в тому числі ГРС, страховка від небажаних явищ, правова безпека лікаря та, звісно, оптимальне фармакоекономічне співвідношення «витрати-ефективність». Найважливіше, що всі ці критерії є необхідною умовою плідної роботи лікаря будь-якої спеціальності, незалежно від ходу реформування в системі охорони здоров’я.
СТАТТІ ЗА ТЕМОЮ Терапія та сімейна медицина
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Тіамін (вітамін В1) – важливий вітамін, який відіграє вирішальну роль в енергетичному обміні та метаболічних процесах організму загалом. Він необхідний для функціонування нервової системи, серця і м’язів. Дефіцит тіаміну (ДТ) спричиняє різноманітні розлади, зумовлені ураженням нервів периферичної та центральної нервової системи (ЦНС). Для компенсації ДТ розроблено попередники тіаміну з високою біодоступністю, представником яких є бенфотіамін. Пропонуємо до вашої уваги огляд досліджень щодо корисних терапевтичних ефектів тіаміну та бенфотіаміну, продемонстрованих у доклінічних і клінічних дослідженнях....
Актуальність проблеми порушень моторної функції шлунково-кишкового тракту (ШКТ) за останні десятиліття значно зросла, що пов’язано з великою поширеністю в світі та в Україні цієї патології. Удосконалення фармакотерапії порушень моторики ШКТ та широке впровадження сучасних лікарських засобів у клінічну практику є на сьогодні важливим завданням внутрішньої медицини....
Дисліпідемія та атеросклеротичні серцево-судинні захворювання (АСССЗ) є провідною причиною передчасної смерті в усьому світі (Bianconi V. et al., 2021). Гіперхолестеринемія – третій за поширеністю (після артеріальної гіпертензії та дієтологічних порушень) фактор кардіоваскулярного ризику в світі (Roth G.A. et al., 2020), а в низці європейських країн і, зокрема, в Польщі вона посідає перше місце. Актуальні дані свідчать, що 70% дорослого населення Польщі страждають на гіперхолестеринемію (Banach M. et al., 2023). Загалом дані Польщі як сусідньої східноєвропейської країни можна екстраполювати і на Україну....