Терапия биполярного расстройства: обновленные рекомендации Британской ассоциации психофармакологии

 Результаты лечения биполярного расстройства (БР) были и до сих пор остаются достаточно скромными. Однако британские эксперты считают, что имеется значительный потенциал для их улучшения, если проводить терапию в соответствии с современными рекомендациями, основанными на данных доказательной медицины. Летом текущего года Британская ассоциация психофармакологии (British Association for Psychopharmacology) представила уже третье по счету обновление своего научно-обоснованного руководства по лечению БР, с ключевыми положениями которого мы хотим ознакомить наших читателей.
Результаты лечения биполярного расстройства (БР) были и до сих пор остаются достаточно скромными. Однако британские эксперты считают, что имеется значительный потенциал для их улучшения, если проводить терапию в соответствии с современными рекомендациями, основанными на данных доказательной медицины. Летом текущего года Британская ассоциация психофармакологии (British Association for Psychopharmacology) представила уже третье по счету обновление своего научно-обоснованного руководства по лечению БР, с ключевыми положениями которого мы хотим ознакомить наших читателей.
Качество доказательств, на основании которых сделаны те или иные рекомендации, эксперты оценили от I до IV (по убыванию), а силу рекомендаций, соответственно, количеством звездочек – от очень низкой (*) до высокой (****). Положения, соблюдение которых, по мнению авторов, должно быть наиболее строгим, они промаркировали буквой S.
Острый маниакальный эпизод
Большинство пациентов с маниакальными состояниями нуждаются в краткосрочном медикаментозном лечении в адекватных клинических условиях (І). Сетевой метаанализ рандомизированных контролируемых исследований (РКИ) продемонстрировал эффективность целого ряда лекарственных средств (І). При выборе препарата необходимо учитывать его эффективность и риск развития нежелательных явлений.
На сегодняшний день не существует альтернативного психотерапевтического лечения острой мании.
Для пациентов, не получающих долгосрочное лечение БР. В случае тяжелых маниакальных эпизодов следует рассмотреть назначение пероральных антагонистов дофаминовых рецепторов, обеспечивающих быстрый антиманиакальный эффект (****). Так, систематический анализ данных клинических исследований свидетельствует о том, что галоперидол, оланзапин, рисперидон и кветиапин высоко эффективны для краткосрочного купирования симптомов острой мании. Альтернативой являются вальпроаты, обладающие меньшим риском развития побочных двигательных реакций, однако их не стоит назначать женщинам детородного возраста ввиду неприемлемого риска тератогенного эффекта и замедления интеллектуального развития ребенка в будущем. Также возможно использование арипипразола, других антагонистов и частичных агонистов дофаминовых рецепторов, карбамазепина и препаратов лития.
Если ажитированный пациент нуждается в парентеральной терапии для коррекции поведения без его полного согласия, следует использовать антагонисты/частичные агонисты дофаминовых рецепторов и ГАМК-эргические препараты (бензодиазепины) (S).
Рекомендуется назначать минимальные эффективные дозы лекарственных средств (S). Не следует повышать дозу антагонистов дофаминовых рецепторов только лишь для достижения седативного эффекта (S).
Для менее тяжелых, непсихотических больных с манией и гипоманией лечение может быть экстраполировано из практики по мании (IV).
Чтобы в короткий срок вызвать сон у ажитированных гиперактивных пациентов, стоит рассмотреть дополнительное назначение ГАМК-эргических препаратов (***).
По возможности выбор терапии должен основываться на предыдущем опыте лечения данного пациента и его предпочтениях.
Прием антидепрессантов (то есть лекарств, одобренных для лечения монополярной депрессии) во время маниакального эпизода обычно отменяется путем постепенного снижения дозы (**).
Если лечение маниакального состояния было успешным, следует рассмотреть вопрос о долгосрочной терапии БР (S).
Для пациентов с маниакальным эпизодом, который развился на фоне долгосрочной терапии. Если текущее состояние вызвано недостаточной эффективностью базисной терапии, рекомендовано повысить дозу применяющегося препарата до максимальной хорошо переносимой (S). Повышение дозы антагонистов и частичных агонистов дофаминовых рецепторов или вальпроатов может быть достаточным для купирования маниакальных симптомов (IV).
В случае лечения препаратами лития следует убедиться, что его концентрация в сыворотке крови находится в целевом диапазоне. Попробуйте повысить дозу до достижения концентрации 0,6-0,8 ммоль/л (мэкв/л). Концентрация 0,8-1,0 ммоль/л может быть более эффективна, но длительное ее поддержание ассоциируется с повышением риска побочных эффектов (І).
Если пациент принимает препараты лития, стоит рассмотреть вопрос о добавлении к терапии антагониста/частичного агониста дофаминовых рецепторов или вальпроата (****).
Если маниакальный эпизод оказался результатом несоблюдения пациентом врачебных рекомендаций, следует установить причину и принять адекватные меры (S). Например, если недостаточная приверженность терапии обусловлена нежелательными явлениями, необходимо уменьшить дозу препарата (если побочный эффект носит дозозависимый характер) или перевести пациента на альтернативный режим лечения с лучшей переносимостью. В случае если несоблюдение рекомендаций является осознанным и не связано с переносимостью терапии, долгосрочное применение препаратов лития не показано из-за риска развития мании или депрессии в случае прекращения их приема (I).
Если симптомы не удается контролировать оптимальными дозами препаратов первой линии и/или маниакальное состояние крайне тяжелое, необходимо добавить другое лечение. Рассмотрите комбинацию препарата лития или вальпроата с антагонистом/частичным агонистом дофаминовых рецепторов (****).
В более рефрактерных случаях рассматривается препарат клозапин (**).
Электросудорожная терапия может быть рассмотрена у пациентов с очень тяжелой или резистентной к лечению манией, в случаях, когда пациент отдает предпочтение этому виду лечения, при тяжелой мании во время беременности (***).
Маниакальный или гипоманиакальный эпизод со смешанными чертами. DSM‑5 предлагает термин «смешанные черты» вместо определения «смешанный эпизод», которое используется в DSM-IV. Вторичный анализ результатов исследований в отношении эффективности терапии смешанных эпизодов свидетельствует о том, что адекватным является лечение таких эпизодов, как маниакальных.
Применение психоактивных веществ. Если на развитие маниакального или гипоманиакального эпизода мог повлиять прием психоактивных веществ, рассмотрите необходимость медицинского сопровождения их отмены (S).
Прекращение терапии острого эпизода. Планировать отмену препаратов следует с учетом необходимости дальнейшего долгосрочного поддерживающего лечения (S). Многие лекарственные средства эффективны не только для лечения маниакальных состояний, но и для профилактики их рецидивов (I).
Дозу препаратов, используемых только для интенсивного лечения маний, по достижении полной ремиссии постепенно сокращают (на протяжении 4 нед и более) до полной отмены (IV). Ремиссия зачастую наступает через 3 мес, однако для стабилизации настроения может понадобиться 6 мес и более.
Любые лекарственные средства, использованные дополнительно для симптоматического лечения (седации, погружения в сон), следует отменить сразу же после улучшения состояния (S).
Острый депрессивный эпизод
Сетевой метаанализ РКИ показал эффективность ограниченного круга препаратов с разной фармакодинамикой и разной доказательной базой.
Не существует единого мнения относительно целесообразности применения антидепрессантов, то есть лекарств, эффективных при монополярной депрессии (IV).
Большинство данных получены в исследованиях с участием пациентов с БР I типа, однако логичной представляется их экстраполяция и на лиц с БР II типа.
Для пациентов, не получающих долгосрочное лечение БР. Рассмотрите назначение кветиапина, луразидона или оланзапина (***). Важным преимуществом антагонистов рецепторов дофамина являются противоманиакальные свойства (I).
Использование антидепрессантов при БР в настоящее время изучено недостаточно. Необходимую доказательную базу при БР имеет только комбинация флуоксетина с оланзапином (***). Широкое применение других антидепрессантов у пациентов с БР является результатом экстраполяции данных, полученных при лечении монополярной депрессии. Однако при назначении антидепрессантов пациентам с манией в анамнезе к ним следует добавлять антиманиакальные средства (антагонисты дофаминовых рецепторов, препараты лития, вальпроаты) (S).
Стоит рассмотреть возможность стартовой терапии ламотриджином (с постепенным наращиванием дозы), обычно в качестве дополнения к препаратам для профилактики рецидива мании (****).
Назначение электросудорожной терапии необходимо рассмотреть у пациентов с повышенным риском суицида, резистентностью к лечению, психозом, тяжелой депрессией во время беременности или при угрожающем жизни истощении (***). По возможности следует сократить предшествующую полипрагмазию, которая может вызвать повышение судорожного порога.
Если симптомы депрессии выражены незначительно, несмотря на ограниченную доказательную базу возможно использование препаратов лития, особенно в качестве подготовки к долгосрочному лечению (**).
По возможности следует рассмотреть семейную когнитивно-поведенческую терапию или межличностную ритм-терапию в качестве дополнительного лечения, так как это может способствовать сокращению длительности острого эпизода (**).
Для пациентов с депрессивным эпизодом, который развился на фоне долгосрочной терапии. Необходимо убедиться, что текущая схема долгосрочного лечения способна предотвратить рецидив маниакального состояния (препараты лития, вальпроаты, антагонисты/частичные агонисты дофаминовых рецепторов), оценить адекватность доз лекарств и/или сывороточную концентрацию лития (S). По возможности следует устранить текущие стрессовые факторы.
Если пациент не реагирует на оптимизацию долгосрочного лечения, а симптомы депрессии достаточно выражены, необходимо начинать лечение, указанное пунктом выше. Ниже представлены рекомендации по лечению резистентной депрессии.
Выбор препарата при депрессивном эпизоде. На основании имеющихся исследований нельзя определить предпочтительные варианты терапии (IV).
При лечении депрессии существует риск перехода к маниакальному состоянию или нестабильному настроению (I). И хотя такая смена фаз характерна для самой болезни, при монотерапии антидепрессантами риск увеличивается. Неселективные ингибиторы обратного захвата моноаминов (венлафаксин, дулоксетин, амитриптилин и имипрамин) в большей степени способны провоцировать развитие мании, нежели препараты селективного действия, особенно селективные ингибиторы обратного захвата серотонина (II). Риск развития маниакального состояния на фоне приема антидепрессантов в комбинации с антиманиакальными средствами минимален (І). Если антидепрессант назначают в качестве монотерапии при БР ІІ типа, повышение его дозы должно быть постепенным и четко контролироваться врачом для раннего купирования таких побочных реакций, как гипомания, смешанные состояния или ажитация (IV).
В противовес широкому использованию антидепрессантов ламотриджин редко используется вне специализированных центров, несмотря на его эффективность при БР І типа и возможность применения при БР ІІ типа.
После успешного лечения депрессивного эпизода следует рассмотреть вопрос о долгосрочной терапии (S).
Отмена антидепрессантов. Возможность постепенной отмены антидепрессантов рассматривается после достижения полной ремиссии (IV). Депрессивные эпизоды при БР обычно короче, чем при монополярной депрессии (І). В случае отсутствия показаний для продления терапии отменять антидепрессант стоит не ранее чем через 12 нед после начала ремиссии (*). Более длительное лечение антидепрессантами оправдано, если их отмена вызывает у пациента рецидив.
Лечение резистентной депрессии. У больных БР с депрессией может отмечаться относительная или даже выраженная резистентность к лечению (I). Это значит, что пациент не отвечает на лечение не только антидепрессантами, но и кветиапином, оланзапином, луразидоном и ламотриджином как в качестве монотерапии, так и в комбинациях. Доказательная база по лечению таких пациентов с БР крайне скудна. Вариантом лечения может быть электросудорожная терапия (***). Можно экстраполировать опыт лечения монополярной депрессии с применением стратегий аугментации. Необходимо прикрытие антиманиакальными препаратами, такими как препараты лития, вальпроаты, антагонисты/частичные агонисты дофаминовых рецепторов (S).
Психосоциальная терапия в качестве стартового лечения. Существует очень мало доказательств эффективности исключительно психотерапии (без медикаментозной терапии) в лечении острой биполярной депрессии. Нужно больше доказательств того, что этот подход эффективен (IV).
Долгосрочное лечение
Вопрос о долгосрочном лечении следует рассматривать даже после одного тяжелого маниакального эпизода, то есть при БР І типа (***).
Без активного согласия на долгосрочное лечение приверженность терапии может быть низкой (І). Следует рассмотреть расширенное лечение, включающее психообразование, мотивационную и семейную поддержку, особенно на начальных стадиях болезни, чтобы смоделировать поведение пациента и помочь ему соблюдать режим (***).
Если пациент успешно принимает лечение на протяжении нескольких лет, рекомендовано продолжение терапии в связи с сохранением высокого риска рецидива (***).
Рекомендации по лечению БР I типа можно экстраполировать на БР II типа, поскольку клинические исследования демонстрируют похожую эффективность (**).
Стратегии долгосрочного лечения. На сегодняшний день предпочтительной стратегией профилактики рецидивов является непрерывная, а не интермиттирующая терапия пероральными средствами.
Сетевой метаанализ исследований, посвященных оценке долгосрочной терапии, показал эффективность ограниченного круга препаратов с разной фармакодинамикой и разной доказательной базой в предотвращении рецидивов мании: препараты лития, оланзапин, кветиапин, инъекционный рисперидон пролонгированного действия и вальпроаты. Для предупреждения рецидивов депрессивных эпизодов была доказана эффективность ламотриджина, препаратов лития, кветиапина и луразидона.
Несмотря на то что относительно мало пациентов остаются в подобных исследованиях в течение 6 мес и более, существуют убедительные данные о высокой эффективности препаратов лития в отношении предотвращения рецидивов у больных, у которых не наблюдалось раннего ответа на терапию этими препаратами (I).
Кратковременное добавление других препаратов (модуляторов ГАМК-рецепторов или антагонистов/частичных агонистов дофаминовых рецепторов) необходимо при вероятности или наличии стрессового фактора, ранних симптомах рецидива (особенно при бессоннице) или выраженной тревожности (IV). Стоит рассмотреть возможность обеспечить пациента этими препаратами заранее, проинструктировав его о том, в каких случаях следует их использовать (*). Повышение доз препаратов долгосрочной терапии вместо дополнительных препаратов также может оказаться эффективным (*).
В связи с тем, что оптимальная стратегия долгосрочного лечения до сих пор не определена, клиницисты и пациенты привлекаются в клинические исследования, призванные дать ответы на ключевые терапевтические вопросы (S).
Выбор препарата для долгосрочной терапии. В дополнение к исследованиям по изучению профилактики рецидивов анализ результатов лечения в условиях реальной клинической практики свидетельствует об эффективности таких препаратов: литий > вальпроаты > оланзапин > кветиапин > карбамазепин (I).
Рекомендовано рассмотреть препараты лития в качестве монотерапии (****). Монотерапия препаратами лития эффективна в профилактике рецидивов маниакальных, депрессивных и смешанных состояний (I), имеет большую доказательную базу по предотвращению новых эпизодов по сравнению с другими средствами (I) и лучше изученный долгосрочный профиль безопасности (I). По данным РКИ и обсервационных исследований, пациенты с БР, применяющие препараты лития, менее подвержены риску суицида и самоповреждающего поведения (I).
При лечении литием проведение биохимического мониторинга, включая определение его концентрации в сыворотке крови, является обязательным (S). Целевой диапазон составляет 0,6-0,8 ммоль/л. Концентрация лития свыше 0,8 ммоль/л ассоциируется с повышением риска нарушения функции почек, особенно у женщин (I). Мониторинг концентрации лития у соматически здоровых пациентов следует проводить с интервалом в 3 мес в первый год лечения и 6 мес – в дальнейшем (S).
Если препараты лития неэффективны, плохо переносятся или пациент не соблюдает предписаний, следует рассмотреть другие варианты лечения: вальпроаты, антагонисты/частичные агонисты дофамина (****).
Часто вальпроаты ставят на один уровень с литием в качестве «стабилизаторов настроения». Доказательная база по результатам контролируемых клинических исследований у них слабее, однако данные из реальной практики свидетельствуют о большей эффективности вальпроатов по сравнению с другими препаратами (I). О факторах риска у женщин говорилось выше.
Дополнительные данные получены в исследованиях по лечению острых эпизодов. Если у пациента на фоне приема какого-либо препарата наступает стойкая ремиссия маниакального или депрессивного эпизода, это может стать поводом для использования данного лекарственного средства в качестве долгосрочной монотерапии (IV). При этом, возможно, предпочтение будет отдаваться антагонистам дофаминовых рецепторов ввиду их эффективности при краткосрочном применении, однако нужно рассматривать и возможность применения препаратов лития как лучшей альтернативы (IV).
Карбамазепин в качестве поддерживающего лечения менее эффективен, чем препараты лития, но иногда может быть использован в качестве монотерапии при неэффективности лития, особенно у пациентов без классических эпизодов эйфорической мании (II). Препарат представляется эффективным в основном только для профилактики рецидивов маниакальных состояний (I). Не стоит забывать о лекарственных взаимодействиях, являющихся большой проблемой при лечении карбамазепином. Можно рассмотреть окскарбазепин, обладающий меньшей склонностью к таким взаимодействиям (I).
Если необходима профилактика рецидива мании, но пациент не соблюдает рекомендации по приему перорального препарата или же предпочтительным является парентеральный путь введения, стоит рассмотреть назначение препаратов пролонгированного действия (**). Существует большое количество антагонистов/частичных агонистов дофаминовых рецепторов пролонгированного действия, таких как флуфеназина деканоат, галоперидола деканоат, оланзапина памоат, рисперидон-микросферы, палиперидона пальмитат и арипипразола моногидрат. В РКИ доказана эффективность только рисперидона (II). Применение других препаратов основано на классовой эффективности антагонистов/частичных агонистов дофаминовых рецепторов, экстраполяции результатов их применения в пероральной форме и клиническом опыте (IV).
Ламотриджин и кветиапин можно рассматривать в качестве монотерапии при БР II типа (***). При БР I типа обычно необходима комбинация ламотриджина с долгосрочным приемом антиманиакального средства (IV).
Недостаточная эффективность монотерапии. Если пациент не отвечает на монотерапию и манифестация подпороговых симптомов или рецидивы продолжаются, рассматривается возможность долгосрочного комбинированного лечения. Если речь идет о симптомах или рецидивах мании, логичной будет комбинация двух преимущественно антиманиакальных средств (то есть препаратов лития, вальпроатов, антагонистов/частичных агонистов дофаминовых рецепторов) (IV). В случае сохранения симптомов или рецидивов депрессии подходящей будет комбинация препаратов лития, ламотриджина, кветиапина, луразидона или оланзапина (IV).
Роль антидепрессантов в долгосрочном лечении БР в РКИ не изучена, однако у некоторых пациентов их длительное применение оказывается эффективным (**).
Если клозапин показал свою эффективность при лечении резистентной мании, рассматривается возможность продолжения его приема (**).
Поддерживающая электросудорожная терапия может быть рассмотрена у пациентов, которые хорошо реагировали на нее во время острого эпизода, но плохо отвечают на пероральные препараты (*).
Стоит рассмотреть добавление психотерапии при наличии подпороговых симптомов (**).
Быстрая цикличность. Необходимо определить и устранить состояния, способствующие быстрой цикличности, такие как гипотиреоз или употребление психоактивных веществ (**).
Также следует рассмотреть постепенную отмену антидепрессантов, поскольку они способны вызывать цикличность (**).
Специфического лечения быстрой цикличности не существует. Многие пациенты с этой зачастую истощающей формой БР нуждаются в комбинации препаратов. Оценивается противоциклический эффект терапии в динамике на протяжении шести месяцев и более, отслеживая настроение пациента. Во избежание ненужной полипрагмазии отменяются неэффективные средства (S).
Отмена долгосрочного лечения. После отмены препаратов существует риск рецидива даже спустя годы стойкой ремиссии (II). Таким образом, решение об отмене лечения должно приниматься после оценки потенциальных рисков (S).
Постепенная отмена любого препарата должна занимать не менее 4 нед, а по возможности дольше (S). Резкая отмена препаратов лития чревата ранним рецидивом мании (I).
Отмена препаратов не должна стать причиной прекращения наблюдения пациента. Необходимо продолжать мониторинг и разработать план распознания и устранения ранних признаков рецидива маниакального или депрессивного состояния (S).
Специфические психосоциальные вмешательства. Психосоциальные интервенции могут улучшить результаты лечения, уменьшить выраженность подпороговых симптомов и риск рецидива (II). Психообразование – важный компонент надлежащей клинической практики, поскольку без него клиническое взаимодействие не может быть эффективным (S).
В настоящее время изучена эффективность разных форм психотерапии (семейная, когнитивно-поведенческая терапия, межличностная ритм-терапия) в отношении предотвращения рецидивов. Психологические взаимодействия оказываются более эффективными на начальных этапах заболевания (I).
Функциональные нарушения у пациентов с БР могут потребовать использования стратегий когнитивной и функциональной ремедиации (II).
Группы пациентов предоставляют больному поддержку, а также дополнительную информацию о БР и его лечении (IV).
Лечение алкоголизма у пациентов с БР
У алкоголиков даже умеренное снижение потребления спиртного может способствовать улучшению здоровья (I).
Для снижения потребления алкоголя пациенту стоит предложить налтрексон или налмефен в дополнение к программе поведенческой терапии (**).
Если прием налтрексона не помог пациенту соблюдать трезвость, рекомендуется акампросат (**).
Если пациент хочет сохранять трезвость, но акампросат и налтрексон не помогают, рассматривается назначение дисульфирама. Однако пациент должен знать о рисках, связанных с применением дисульфирама, и необходимости мониторинга его настроения (*).
Лечение сопутствующего пограничного расстройства личности у пациентов с БР
У пациентов с сочетанной патологией требуется лечение обоих расстройств. В связи с этим не стоит отдавать предпочтение лишь медикаментозному лечению (проводимому при БР) или только психотерапии (показанной при пограничных состояниях) (S). При отсутствии соответствующих показаний нет необходимости в отмене или приостановлении адекватной терапии БР или пограничного расстройства личности.
Несмотря на наличие небольшого количества данных, подтверждающих эффективность медикаментозного лечения пограничных состояний, общая для обоих патологических состояний нестабильность настроения успешно поддается терапии с помощью лекарственных средств (ламотриджином, препаратами лития, оланзапином, рисперидоном, арипипразолом и кветиапином), что способствует улучшению течения пограничного расстройства.
Лечение тревожности и других сопутствующих расстройств у пациентов с БР
Лечение сопутствующих тревожных расстройств, синдрома гиперактивности с дефицитом внимания и злоупотребления психоактивными веществами проводится согласно соответствующим клиническим руководствам (*).
Антидепрессанты следует применять с осторожностью (S).
Лечение БР у отдельных групп пациентов
Маниакальные состояния у детей и подростков. Предпочтение отдается арипипразолу, поскольку он разрешен для лечения БР I типа у подростков (старше 13 лет) (***). В остальных случаях стоит придерживаться рекомендаций по лечению БР у взрослых. Есть данные о том, что оланзапин и рисперидон эффективны у подростков (**).
Детям следует подбирать адекватные дозы препаратов (S). Необходимо помнить о повышенном риске развития побочных эффектов, в частности о возможной прибавке массы тела (S).
Биполярная депрессия у детей и подростков. Рассматривается медикаментозное лечение и психотерапия, основываясь на данных о лечении взрослых (*).
У детей и подростков антидепрессанты чаще вызывают маниакальные состояния, чем у взрослых (II).
Рекомендуется длительное лечение у молодых пациентов, поскольку рецидивы и нестабильность настроения могут оказывать пагубное влияние на формирование когнитивных и эмоциональных функций (S).
Пожилые пациенты. Если при применении обычных доз психотропных препаратов наблюдаются явные побочные эффекты, рассматривается вопрос об уменьшении дозы (*).
Женщины, которые могут забеременеть. Вальпроаты и карбамазепин способны оказывать тератогенное действие (I). С учетом соотношения риска и пользы вальпроаты противопоказаны женщинам, которые могут забеременеть (I).
Опасения о связи приема лития и развития пороков сердца, по всей видимости, не обоснованы (II).
Поскольку не менее 50% беременностей в наше время незапланированные, по возможности следует обеспечить пациенткам консультацию по планированию семьи (S).
Беременность и послеродовый период. Антагонисты/частичные агонисты дофаминовых рецепторов, антидепрессанты, ламотриджин и препараты лития не оказывают тератогенного действия или этот риск очень низок. Тем не менее следует помнить, что риск при применении новых препаратов всегда неизвестен, поэтому их следует назначать с осторожностью.
Беременные не застрахованы от рецидива. Прекращение приема препаратов может привести к дестабилизации настроения (IV). Таким образом, потенциальное негативное воздействие на плод нужно сопоставлять с риском возникновения психического расстройства у матери и тем, как это отразится на состоянии ребенка (S).
Многие психотропные препараты, применяемые для лечения БР, могут вызывать симптомы у новорожденных. Дети нуждаются в наблюдении спустя часы и даже дни после рождения (S).
После родов у женщин отмечается повышенный риск рецидива мании или депрессии (I). В связи с этим они нуждаются в постоянном наблюдении и профилактическом лечении (S).
Есть отдельные сообщения о побочных реакциях у младенцев на грудном вскармливании при приеме матерями психотропных препаратов, однако частота подобных явлений еще не ясна (III).
Женщины, продолжающие получать психотропные препараты после родов, сами принимают решение в пользу грудного или искусственного вскармливания после детального объяснения им преимуществ и рисков (S). Если мать решает продолжать грудное вскармливание на фоне терапии, необходим мониторинг состояния ребенка (S).
Регулярно появляются сообщения о неблагоприятном влиянии приема антидепрессантов и других психотропных препаратов во время беременности на дальнейшее развитие детей. Очень часто такие исследования имеют неадекватный дизайн и низкое качество. Таким образом, к заявлениям о том, что применение психотропных препаратов при беременности может стать причиной поведенческих расстройств у детей в будущем, следует относиться с осторожностью.
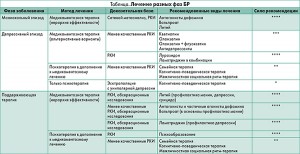
Основные рекомендации по лечению БР суммированы в таблице.
Подготовила Наталья Мищенко
Evidence-based guidelines for treating bipolar disorder: Revised third edition recommendations from the British Association for Psychopharmacology. Goodwin G.M., Haddad P.M., Ferrier I.N. et al. J Psychopharmacol. 2016 Jun; 30 (6): 495-553.
СТАТТІ ЗА ТЕМОЮ Неврологія
Як відомо, біль у спині ускладнює рух і чинить негативний вплив на якість життя та психічне благополуччя людини. За даними Всесвітньої організації охорони здоров’я (ВООЗ), від болю в нижній частині спини страждають близько 619 млн людей у всьому світі, і за прогнозом, до 2050 року переважно через збільшення чисельності населення та його старіння кількість таких випадків може зрости до 843 млн (WHO, 2020). Попри проведення численних досліджень причини дорсалгій досі лишаються суперечливими, а результат лікування – здебільшого незадовільним....
Полінейропатії – це захворювання всього організму з реалізацією патологічного процесу на рівні периферичної нервової системи як множинного ураження периферичних нервів із порушенням їх функції. Більшість полінейропатій є хронічними станами, що значно порушують якість життя пацієнтів. Це зумовлює актуальність пошуку ефективних підходів до лікування цих захворювань....
Головний біль (ГБ) як один із найчастіших неврологічних розладів є причиною стану, що характеризується порушенням повсякденної життєдіяльності людини. Поширеність цефалгій і значний їх вплив на якість життя свідчать про важливість проблеми діагностування та лікування ГБ. За даними Глобального дослідження тяжкості хвороб, оновленими 2019 р., ГБ посідає третє місце (після інсульту та деменції) серед неврологічних причин за загальним тягарем захворювань (виміряним роками життя з поправкою на інвалідність [DALY]) (WHO, 2014). При цьому лише незначна кількість осіб із ГБ у всьому світі проходять відповідну діагностику та отримують адекватне лікування....
Біль є однією з найчастіших причин звернення по медичну допомогу. На хронічний біль, який чинить негативний вплив на загальний стан здоров’я, страждають щонайменше четверо з п’яти хворих із хронічною патологією спинного мозку. Основними типами болю, на який скаржаться такі пацієнти, є ноцицептивний і нейропатичний (у 49 і 56% випадків відповідно) (Felix et al., 2021). Пропонуємо до вашої уваги огляд доповіді директорки Інституту медичних та фармацевтичних наук Міжрегіональної академії управління персоналом, д.мед.н., професорки Наталії Костянтинівни Свиридової, присвяченої особливостям ведення хворих із ноцицептивним і нейропатичним болем у практиці сімейного лікаря, яку вона представила у лютому цього року під час Науково-практичної конференції «Дискусійний клуб сімейного лікаря»....