Обзор рекомендаций по лечению пневмонии у детей
Успехи в лечении пневмонии у детей, без преувеличения, являются одними из значимых достижений медицины последних десятилетий. Пневмония с верхних строчек списка наиболее частых причин детской смертности переместилась в конец перечня. Однако, несмотря на заметный прогресс в этой области, проблема пневмонии детского возраста не стала менее актуальной. Высокая распространенность, диагностические ошибки, несвоевременность оказания медицинской помощи, возрастающая роль атипичной флоры в качестве этиологического фактора и, наконец, вопрос антибиотикорезистентности – все эти факторы не позволяют рассматривать пневмонию у детей в качестве рядовой и решенной проблемы.
Внедрение в отечественную практику принципа доказательной медицины, безусловно, не обошло стороной педиатрию. С одной стороны, систематизация накопленных врачами всего мира знаний об этиологии и эффективных методах терапии пневмонии призвана помочь практикующему врачу. Однако если этиология, патогенез и диагностические критерии пневмонии описаны в современных руководствах достаточно однозначно, то вопрос терапии оставляет для практикующего врача широкое поле выбора лекарственных препаратов, прежде всего антибактериальных. Важно помнить, что этиотропное лечение в случае пневмонии – ключ к выздоровлению, поэтому рациональный выбор антибиотика при бактериальных формах заболевания является важнейшей и первоочередной задачей.
Что же такое пневмония? Несмотря на изменившиеся в последние годы взгляды на многие фундаментальные вопросы этиологии, патогенеза и тактики лечения этой болезни, классическое определение родом из 80-х годов прошлого столетия остается востребованным и сегодня. Итак, внегоспитальная (внебольничная) пневмония (ВП) представляет собой острое инфекционное заболевание легких различной, преимущественно бактериальной, этиологии, развившееся вне больницы или в первые 48-72 ч госпитализации, сопровождаемое лихорадкой и симптомами поражения нижних дыхательных путей (одышка, кашель и физикальные данные), при наличии инфильтративных изменений на рентгенограмме. Важно отметить, что ВП – это острое инфекционное заболевание, поэтому определение «острая» перед диагнозом «пневмония» является излишним. В соответствии с классификацией МКБ-10 по этиологии выделяют следующие формы пневмонии: бактериальная, вирусная, грибковая, паразитарная, хламидийная, микоплазменная, смешанная (J12-J18). Низкая информативность и значительная продолжительность микробиологических исследований, а также практика приема антибактериальных препаратов (АБП) до обращения за медицинской помощью, широко распространенная в нашей стране ввиду безрецептурного отпуска любых антибиотиков в аптеках, становятся причинами фактического отсутствия этиологического диагноза у 70% и более детей с ВП. Несмотря на попытки многих авторов систематизировать дифференциальные признаки пневмонии той или иной этиологии, широкого применения такое разделение не получило. Тем не менее, ввиду необходимости эмпирического назначения антибиотика, этиология ВП – вопрос, который встает перед каждым врачом, имеющим дело с пневмонией.
Итак, фактом остается утверждение, что на момент назначения лечения возбудитель пневмонии почти всегда не идентифицирован. Исходя из этого утверждения, решение о назначении антибиотика должно определяться двумя факторами:
• распространенностью патогенов у детей различных возрастных категорий;
• определенными клиническими признаками, характерными для специфических патогенов.
Многие специалисты сегодня констатируют наличие определенной зависимости между возрастом ребенка и восприимчивостью к тем или иным возбудителям пневмонии. Так, по данным В. К. Таточенко (2008) и А. Г. Чучалина (2011), ВП у детей 6 мес – 5 лет чаще всего (70-88%) ассоциирована со Streptococcus pneumoniae. Haemophilus influenzae типа b выявляют значительно реже – до 10% случаев; вместе с пневмококком она обусловливает большинство случаев пневмоний, осложненных легочной деструкцией и плевритом. Стафилококки выделяют относительно редко. Атипичные пневмонии, вызванные Mycoplasma pneumoniae, наблюдают у 15% больных, а вызванные Chlamydia pneumoniae, – у 3-7%. Из вирусов в этом возрасте чаще всего выявляют респираторно-синцитиальный вирус (РС-вирус), вирусы гриппа и парагриппа, рино- и аденовирусы, часто в ассоциации с бактериальными возбудителями. При смешанной вирусно-бактериальной инфекции вирус, очевидно, выступает как фактор, способствующий инфицированию нижних дыхательных путей бактериальной флорой. Именно поэтому многие авторы сегодня рассматривают вирусную пневмонию в качестве более раннего этапа бактериальной ВП.
У детей старше 5 лет Streptococcus pneumoniae также остается ведущим возбудителем пневмонии – 35-40% всех случаев ВП, но в то же время возрастает роль и атипичной микрофлоры – атипичные пневмонии, вызванные M. pneumoniae и C. pneumoniae, выявляют у 23-44% и 15-30% соответственно. H. influenzae типа b практически не выявляют, в редких случаях пневмонию вызывает гемолитический стрептококк, распространяющийся лимфогенно из очага в миндалинах. По данным некоторых авторов, C. pneumoniae и M. pneumoniae чаще всего вызывают пневмонию у детей школьного возраста (Crawford S. E., Daum R. S., 2008; Бруснигина Н. Ф., Мазепа В. Н. и др., 2009; Чучалин А. Г. и др., 2011). К редким (3-5%) возбудителям ВП у детей этой возрастной группы относятся: H. influenzae, S. aureus и K. pneumoniae. В очень редких случаях ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом). Значительная часть случаев ВП (8-40%) обусловлена смешанной вирусно-бактериальной инфекцией. Необычную этиологию ВП (Candida spp., Aspergillus spp., Pneumocystis jiroveci) следует предполагать у ВИЧ-инфицированных детей, а также у получавших иммуносупрессивную терапию или поступающих в тяжелом состоянии. Риск грамотрицательной этиологии или полирезистентного возбудителя высок при подозрении на аспирацию, антибактериальную терапию в предшествующие три месяца у детей, посещающих детские дошкольные учреждения, а также имеющих хронические заболевания респираторной системы. В целом независимо от тяжести больных в этиологии ВП доминирует S. рneumoniaе, однако по мере нарастания тяжести увеличивается удельный вес Staphylococcus aureus, Legionella рneumophila, H. influenzae и энтеробактерий, а значение M. pneumoniaе и C. pneumoniaе уменьшается (Don M., Canciani M., Korppi M., 2010). Резистентность патогенной флоры к антибиотикам является серьезной проблемой современной медицины. У больных с ВП этот вопрос особенно остро стоит в случаях наличия хронических заболеваний с частым применением антибиотиков в анамнезе, а также у детей, пребывающих в закрытых коллективах (интернат, дом ребенка). Говоря об уровнях устойчивости пневмококков к основным АБП (амоксициллин, амоксициллин/клавуланат, цефтриаксон, макролиды), важно отметить, что, несмотря на пристальное внимание к вопросу, резистентность не превышает 0,3-6,7% (Чучалин А. Г., Синопальников А. И. и др., 2010), при этом в большинстве случаев выявляются умереннорезистентные штаммы.
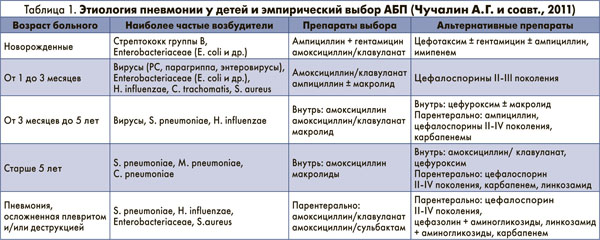
Переходя к вопросу эмпирического назначения АБП при ВП, важно подчеркнуть, что необходимо учитывать не только возраст ребенка и природную активность препаратов к предполагаемым патогенам, но и распространенность и характер резистентности возбудителей (табл. 1).
В руководстве «Внебольничная пневмония у детей: распространенность, диагностика, лечение и профилактика» (2011) содержится ряд рекомендаций по выбору АБП с учетом вышеописанных критериев. Так, препаратами выбора для лечения пневмококковой ВП являются β-лактамы: аминопенициллины (амоксициллин – внутрь, ампициллин парентерально только у новорожденных), в том числе ингибиторозащищенные (амоксициллин/клавуланат), а также цефалоспорины II-III поколения (цефуроксим, цефотаксим, цефтриаксон). Пневмококки лишены способности продуцировать β-лактамазы; механизм их резистентности к β-лактамным антибиотикам обусловлен модификацией пенициллиносвязывающего белка, в результате чего повышается минимальная подавляющая концентрация (МПК) этих препаратов и снижается клиническая эффективность. Карбапенемы и цефалоспорины III-IV поколения для парентерального применения в тяжелых и осложненных ситуациях, как правило, сохраняют высокую активность в стандартных дозах. Амоксициллин также сохраняет активность против пенициллинрезистентных пневмококков, но для надежного клинического эффекта целесообразно использование высоких доз препарата. Макролидные антибиотики являются альтернативными препаратами (в частности, при аллергии на β-лактамы). Респираторные фторхинолоны могут использоваться только с учетом возрастных ограничений. Аминогликозиды не имеют клинически значимой активности в отношении S. pneumoniae и не должны использоваться в стартовой терапии ВП у больных старше 6 месяцев. Препаратами выбора для лечения ВП, вызванной H. influenzae, являются аминопенициллины (амоксициллин внутрь) и АБП, активные в отношении штаммов, продуцирующих β-лактамазы (амоксициллин/клавуланат, амоксициллин/сульбактам, цефалоспорины II-III поколения), карбапенемы. Наибольшей природной активностью в отношении атипичных возбудителей ВП обладают макролиды. Тетрациклины (доксициклин) и респираторные фторхинолоны имеют возрастные ограничения и могут ограниченно использоваться лишь у подростков. Препаратом выбора при стафилококковых пневмониях является оксациллин, альтернативой могут быть амоксициллин/клавуланат, амоксициллин/сульбактам, цефалоспорины I поколения, линкозамиды.
Выбирая АБП, важно учитывать способ введения того или иного препарата. Сегодня, когда современные таблетированные формы препаратов не уступают по биодоступности парентеральным, безусловно, предпочтение следует отдавать средствам для приема внутрь. В тяжелых случаях ВП, требующих парентерального введения АБП, нельзя забывать о возможностях ступенчатой терапии, основная идея которой заключается в уменьшении длительности парентеральной антибиотикотерапии, что обеспечивает значительное уменьшение стоимости лечения и сокращение срока пребывания ребенка в стационаре при сохранении высокой клинической эффективности. Оптимальным вариантом ступенчатой терапии является последовательное использование двух лекарственных форм (для парентерального введения и приема внутрь) одного и того же антибиотика, что обеспечивает преемственность лечения. Однако абсолютно допустимо последовательное применение препаратов, близких по своим антимикробным свойствам и с одинаковым уровнем приобретенной устойчивости (например, ампициллин на амоксициллин; цефотаксим, цефтриаксон на цефиксим). Переход с парентерального на пероральный антибиотик осуществляют при стабилизации состояния пациента, нормализации температуры и улучшении клинической картины ВП, обычно через 2-3 дня после начала лечения.
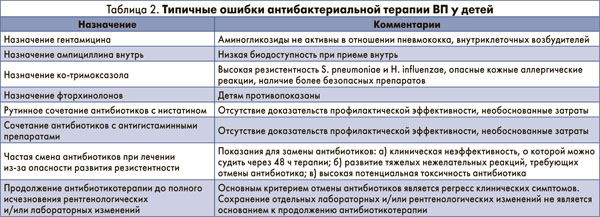
Оценка эффективности назначенного АБП проводится через 24-48 часов от начала терапии. Лечение пневмонии требует использования достаточных доз эффективного антибиотика в течение оптимального периода времени. В большинстве случаев продолжительность лечения колеблется в пределах от 7 до 14 дней. Длительность АБТ должна определяться наличием сопутствующих заболеваний и/или бактериемии, тяжестью и особенностями течения заболевания. При пневмонии, вызванной S. рneumoniae, оптимальная длительность терапии составляет 7-10 дней, M. рneumoniae – 10-14 дней (Community Acquired Pneumonia, Guideline 14, 2005). АБТ может быть завершена при устойчивой нормализации температуры тела на протяжении 3-4 дней (Чучалин А. Г., Синопальников А. И. и др., 2010). В последние годы наблюдается тенденция к сокращению сроков использования АБП даже при тяжелом варианте течения ВП (Таточенко В. К., 2005). Однако эксперты ATS/IDSA предлагают минимальную продолжительность потенциально эффективной АБТ в течение 5 дней. Индикаторами качества медицинской помощи у госпитализированных больных с ВП являются: у всех больных – обязательное рентгенологическое исследование в течение 24 часов с момента госпитализации, исследование мокроты; при тяжелой ВП до начала АБТ: бактериологическое исследование крови, введение АБП в первые два часа с момента госпитализации, ступенчатая терапия, рекомендации по вакцинации больных групп риска (Чучалин А. Г., Синопальников А. И. и др., 2010; 2011). Не рекомендуется для оценки качества использовать показатели летальности, длительности лечения, частоты осложнений (Community Acquired Pneumonia, Guideline 14, 2005). Типичные ошибки в назначениях АБП резюмированы в таблице 2.
В 2011 г. Британским торакальным обществом были опубликованы рекомендации по ведению детей с ВП (British Thoracic Society guidelines for themanagement of community acquired pneumonia in children).
Опорные рекомендации руководства:
• амоксициллин рекомендован в качестве перорального АБТ выбора в лечении ВП у детей, поскольку он эффективен в отношении большинства возможных патогенов, хорошо переносится, имеет невысокую стоимость. Альтернативой амоксициллину являются амоксициллина клавуланат, цефаклор, макролиды;
• макролиды могут быть включены в терапию ВП у детей любого возраста в случаях неэффективности препаратов первой линии;
• макролиды должны быть использованы при подозрении на наличие атипичных патогенов, а также в случаях тяжелого течения ВП;
• при смешанных ВП (бактериальные ассоциации с вирусами) препаратом выбора является амоксициллин/клавуланат;
• пероральные формы АБП эффективны и безопасны даже при тяжелых формах ВП, следовательно, предпочтение должно быть отдано именно таким формам;
• парентеральное использование АБП при ВП оправдано в случаях невозможности использования пероральных средств (например, нарушение всасывания, выраженная рвота), а также при наличии признаков септикемии или осложнений пневмонии;
• к парентеральному использованию при ВП могут быть рекомендованы амоксициллин, амоксициллина клавуланат, цефуроксим, цефотаксим, цефтриаксон;
• переход от парентеральных антибиотиков к пероральным должен быть осуществлен в клинически оправданные, но максимально ранние сроки.
Эксперты ВОЗ (бюллетень 2015 г.) предпочтительным антибиотиком для лечения пневмонии называют амоксициллин в диспергируемых таблетках. С клинической точки зрения диспергируемая лекарственная форма обеспечивает стабильное и прогнозируемое терапевтическое действие и снижает вероятность побочных реакций, в частности развитие диареи и диспепсических расстройств. Контролируемое высвобождение активного вещества обеспечивает также и маскировку его вкуса, что повышает приверженность пациентов лечению. Из состава наполнителей таблеток Солютаб исключены сахар, глютен, что снимает ограничения у пациентов с соответствующей патологией. Диспергируемые таблетки в форме Солютаб обеспечивают удобство применения: суспензия готовится из таблетки непосредственно перед каждым применением, в отличие от традиционных суспензий. Традиционно приготовленные суспензии зачастую требуют специальных условий хранения (в холодильнике, темном месте), что нередко не соблюдается родителями. Неправильное приготовление и хранение готовой суспензии может снижать эффективность антибактериальной терапии. Именно поэтому эксперты ВОЗ отдают предпочтение диспергируемым таблеткам: с их помощью антибактериальный препарат легко дозировать, готовить и хранить.
Национальные рекомендации, утвержденные МЗ Украины, по лечению ВП в качестве препаратов стартовой терапии ВП называют полусинтетические пенициллины – амоксициллин, в качестве альтернативы – амоксициллина клавуланат, макролиды. При этом макролидные антибиотики следует назначать не только в случаях аллергии на пенициллины, но и для лечения детей (прежде всего школьников и подростков) с признаками респираторной атипичной инфекции (микоплазмы, хламидии, легионеллы). С учетом рекомендованных сроков лечения (не менее 5 дней), вопросов безопасности и профилактики селекции резистентности макролидными антибиотиками выбора можно считать 16-членные препараты (прежде всего джозамицин).
Исходя из вышеизложенного, вполне логично, что в амбулаторной практике для лечения пневмонии наиболее применяемыми в Украине и Европе АБП являются амоксициллин, амоксициллин/клавуланат для перорального применения.
В заключение необходимо еще раз подчеркнуть, что определяющими для благоприятного течения и исхода ВП у детей являются ранняя диагностика заболевания, а также своевременно, обоснованно и разумно назначенный антибактериальный препарат, являющийся основой этиологического лечения пневмонии.
Подготовила Александра Меркулова
Медична газета «Здоров’я України» № 17 (390), вересень 2016 p.
СТАТТІ ЗА ТЕМОЮ Пульмонологія та оториноларингологія
Реімбурсація – це повне або часткове відшкодування аптечним закладам вартості лікарських засобів або медичних виробів, що були відпущені пацієнту на підставі рецепта, за рахунок коштів програми державних гарантій медичного обслуговування населення. Серед громадськості програма реімбурсації відома як програма «Доступні ліки». Вона робить для українців лікування хронічних захворювань доступнішим....
Хронічна кропив’янка (ХК) – це патологія, яка характеризується рецидивними нестійкими висипаннями з/без ангіоневротичного набряку, які виникають мало не щодня впродовж більш як 6 тиж [1]. Розрізняють два варіанти ХК – хронічна індукована кропив’янка (ХІК), або фізична кропив’янка, зумовлена певними фізичними подразниками, такими як тиск, тепло або холод, і більш поширена хронічна спонтанна кропив’янка (ХСК), яка розвивається у 80-90% випадків і характеризується відсутністю відомих екзогенних чинників і причин [2]. На це захворювання страждає від 0,5 до 1% населення світу, переважно особи жіночої статі [3]. Повторні симптоми часто призводять до порушень сну та чинять виражений негативний вплив на якість життя (QoL) [4]. ...
Риносинусит (РС) незмінно потрапляє до десятки найпоширеніших діагнозів в амбулаторній лікарській практиці та посідає 5-те місце серед захворювань, щодо яких призначається антибактеріальна терапія [1]. Симптоми гострих РС маніфестують тоді, коли уражаються слизові оболонки приносових пазух і порожнини носа. Оскільки слизова оболонка носа та приносових пазух – єдине ціле, гострий запальний процес уражатиме ці слизові оболонки, а ізольоване запалення слизової оболонки порожнини носа чи будь-якої з приносових пазух може визначатися при хронічних захворюваннях [2]. Це обґрунтовує доцільність використання терміна «РС». ...
Застуда та інші інфекції дихальних шляхів – актуальна проблема охорони здоров’я через високий рівень захворюваності, що перевищує такий інших інфекційних патологій. З метою підвищення кваліфікації лікарів загальної практики та обміну досвідом з актуальних питань лікування інфекційних захворювань у лютому була проведена науково-практична конференція «Академія сімейного лікаря. Для кого небезпечні сезонні інфекції? Загроза сезонних інфекцій. Погляд пульмонолога, інфекціоніста, алерголога, ендокринолога, кардіолога, педіатра» за участю провідних вітчизняних спеціалістів-практиків....