9 липня, 2016
Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Тактика ведення пацієнток з генітальним ендометріозом»

Затверджено наказом Міністерства охорони здоров’я України від 06.04.2016 № 319
ІІ. Загальна частина
Ендометріоз – це доброякісне гормонозалежне захворювання, яке характеризується розростанням ендометріоїдної тканини (морфологічно та функціонально подібної з ендометрієм) за межами матки, що спричиняє хронічну запальну реакцію.
Незважаючи на те, що у одних жінок з ендометріозом відмічається біль різного ступеня вираженості та безпліддя, в інших – захворювання може проходити взагалі безсимптомно. Ця патологія зустрічається у близько 10% жінок із загальної популяції та майже у 50% жінок, хворих на безпліддя.
Актуальність ендометріозу пов’язана зі значним поширенням захворювання серед дівчат-підлітків та жінок репродуктивного віку та спричиненим ним безпліддям, а також формуванням стійкого больового синдрому, що негативно впливає на якість життя жінки.
Медичні аспекти генітального ендометріозу визначаються значним поширенням даної патології, прогресуючим перебігом захворювання, його тяжкістю, порушенням функції статевих органів та інших систем організму, що значною мірою впливає на якість життя.
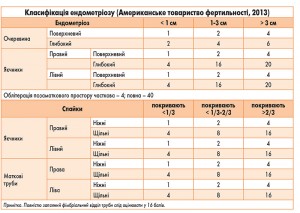
Згідно з класифікацією Американського товариства фертильності при різноманітних локалізаціях ендометріозу враховують ступінь поширеності, глибину ураження і тяжкості захворювання, відповідно до чого формують бальну оцінку зазначених параметрів. Виділяють 4 стадії захворювання: І – (1-5 балів), II – (6-15 балів), III – (до 16-40 балів), IV – (40 балів і більше).
Сучасна клінічна класифікація ендометріозу включає три основні форми, які відрізняються клінічним значенням і підходами до лікування:
1) поверхневий перитонеальний ендометріоз (ППЕ);
2) ендометріоми яєчників (ЕЯ);
3) глибокий інфільтративний ендометріоз (ГІЕ). (ESHRE)
ІІІ. Основна частина
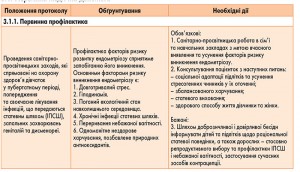
3.1. Первинна медична допомога
3.2. Вторинна (спеціалізована) та третинна (високоспеціалізована)
амбулаторна медична допомога
3.3. Вторинна (спеціалізована) та третинна (високоспеціалізована)
стаціонарна медична допомога
ІV. Опис етапів медичної допомоги
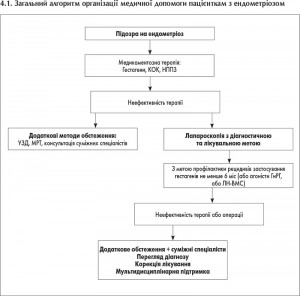
4.1. Загальний алгоритм організації медичної допомоги пацієнткам з ендометріозом
4.2. Принципи консультування пацієнтки
Принципи спілкування
Відношення до пацієнтки має бути доброзичливим, уважним, підтримуючим, учасливим незалежно від віку, соціального та матеріального статусу пацієнтки. Розуміння хворого з боку лікаря – це підґрунтя, на якому зростає довіра. Повага передбачає визнання цінності хворого як індивіда і серйозності його тривог. Співчуття – ключ до співпраці лікаря та хворого. Налагоджені стосунки лікаря і хворого не лише цілющі самі по собі, вони посилюють і полегшують вплив інших лікувальних процедур.
Первинне консультування обов’язково проводиться при першому зверненні пацієнтки.
4.3. Загальний алгоритм діагностики та диференційної діагностики
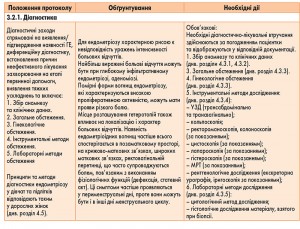
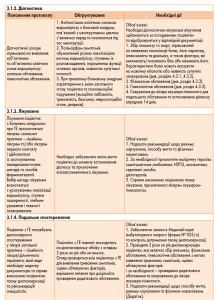
4.3.1. Збір анамнезу
З’ясовується давність захворювання або виникнення симптомів ХТБ, репродуктивний статус (кількість пологів, абортів та можливі їх ускладнення), перенесені оперативні втручання, а також вид попереднього лікування ендометріозу, наявність безпліддя.
Ендометріоз і безпліддя можуть набувати розвитку паралельно, в залежності від однієї або декількох загальних причин. При цьому мають значення захворювання, які супроводжують ендометріоз. Серед них можна виділити:
а) порушення секреції гормонів, які призводять до неповноцінної овуляції і/чи функціональної неповноцінності жовтого тіла та ендометрію; порушення локального імунітету; гіперпластичні процеси ендометрію, молочної залози, щитоподібної залози; доброякісні новоутворення: кісти, кістоми яєчників, лейоміома матки, які часто спостерігаються при ендометріозі.
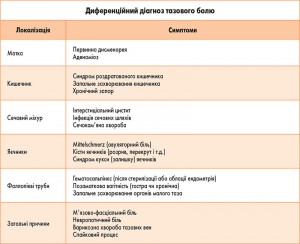
Необхідно враховувати, що ГЕ характеризується різноманітністю клінічного перебігу від безсимптомного до картини «гострого живота». Найчастішою клінічною ознакою ендометріозу є больовий синдром, пов’язаний з менструальним циклом (з’являється перед та посилюється під час менструації). Поліморфізм симптомів обумовлений різною локалізацією вогнищ ГЕ, ступенем їх розповсюдження, порушенням функції статевих органів, наявністю супутньої патології.
4.3.2. Скарги пацієнтки диференціюють за наступними суб’єктивними клінічними ознаками ендометріозу:
1. Типові симптоми: ХТБ, дисменорея, диспареунія, безпліддя.
2. Менш типові симптоми: міжменструальні кров’янисті виділення, АМК, дизурія, дисхезія (порушення дефекації).
3. Більш рідкісні симптоми: гематурія, кровотечі з прямої кишки.
4. Симптоми, які зустрічаються дуже рідко: гемоптизис (кровохаркання), кишкова непрохідність, водянка нирки та сечоводу, шкіряні вузли тощо, залежно від локалізації.
Клінічними ознаками ендометріозу також є слабкість, швидка втомлюваність, значна втрата працездатності. Вираженість больового синдрому, що регулярно повторюється в дні менструації, та прогресуюча слабкість сприяють появі почуття тривоги, страху.
Необхідно враховувати, що не завжди спостерігається кореляція між розміром вогнища ураження, тривалістю процесу та клінічними проявами захворювання. Ендометріоїдна кіста яєчника навіть великих розмірів може не давати больової симптоматики, проте іноді спричиняє біль, особливо напередодні та під час менструації, який може супроводжуватися нудотою, блювотою, втратою свідомості. При мікроперфорації ендометріоїдних кіст нерідко виникають явища перитоніту. Для більшості хворих на ГЕ матки характерні рясні тривалі менструації, нерідко АМК, відчуття важкості, розпирання в нижніх відділах живота.
Характер порушень менструальної функції багато в чому залежить від локалізації вогнищ ендометріозу, ступеня ураження геніталіїв і тазових органів. Найбільш частими з них є:
− прогресуюча дисменорея (при внутрішньоматковому ендометріозі з ураженням перешийку, ендометріозі яєчників, тазової очеревини, крижово-маткових зв’язок, позашийковому ендометріозі з залученням параректальної клітковини та стінки прямої кишки);
− аномальні маткові кровотечі (при аденоміозі в поєднанні із лейоміомою матки);
− кровомазання до і після менструації, контактні кров’янисті виділення (при ендометріозі піхви, шийки матки, шийкового каналу, ендометріозі яєчників і аденоміозі матки);
В окремих випадках ендометріозу, які характеризуються серйозними порушеннями анатомічних структур в ділянці придатків матки, безплідність стає прямим наслідком таких пошкоджень, як оклюзія маткових труб, спайкова деформація фімбрій, повна ізоляція яєчників периоваріальними спайками, пряме пошкодження тканини яєчників ендометріоїдними кістами та інше.
Клінічними ознаками ендометріозу можуть також бути психоемоційні порушення.
При проведенні диференціального діагнозу тазового болю в молодих жінок у першу чергу як причину необхідно припускати ендометріоз, поки не доведена інша причина больових проявів.
4.3.3. Загальне обстеження:
а) Зовнішній вигляд (колір шкіряного покрову).
б) У разі тяжкого перебігу ендометріозу з неврологічними порушеннями або супутніми захворюваннями здійснюють посиндромне обстеження.
в) Гінекологічне обстеження:
− зовнішній огляд геніталій;
− огляд ділянки промежини на наявність ознак ІПСШ (виразок, кондилом, патологічних виділень);
− огляд в дзеркалах стінок піхви та шийки матки на наявність патологічних виділень або деформацій (у разі виявлення ознак ІПСШ чи запального захворювання призначають лікування згідно із діючим клінічним протоколом);
− обстеження перешийку матки: ущільнення, розширення, болючість;
− обстеження тіла матки: положення, розміри, форма, щільність, рухомість, болючість;
− обстеження заднього склепіння піхви: інфільтрація, рубцеві зміни;
− обстеження придатків матки: розміри, рухомість, болючість, консистенція;
− обстеження крижово-маткових зв’язок: потовщення, напруження, болючість.
4.3.4. Інструментальні методи діагностики генітального ендометріозу дають змогу оцінити ступінь розповсюдженості захворювання, тяжкість анатомічних порушень:
а) УЗД (трансабдомінально та трансвагінально);
б) ендоскопічне дослідження (кольпоскопія, ректороманоскопія, лапароскопія, гістероскопія, цистоскопія) проводиться залежно від показань;
в) цитологічний метод дослідження;
г) МРТ за показаннями;
д) обов’язкове гістологічне дослідження матеріалу, взятого при біопсії.
УЗД (трансабдомінально та трансвагінально).
Ехографічна діагностика дифузної форми ендометріозу тіла матки ґрунтується на наступних критеріях:
а) збільшення передньо-заднього розміру матки;
б) округлість її форми;
в) наявність в міометрії (напередодні менструації) аномальних кістозних порожнин діаметром 3-5 мм.
Застосування піхвового датчика покращує інформативність УЗД у таких випадках.
Ехографічними ознаками вузлової форми ендометріозу тіла матки є:
− поява в стінці матки зони підвищеної ехогенності округлої чи овальної форми;
− наявність в ній невеликих анехогенних включень або кістозних порожнин, які містять дрібнодисперсну масу;
− не завжди чіткі контури утворення, підвищена ехогенність біля переднього контура утворення і понижена – біля віддаленого.
При УЗД ендометріоїдних кіст необхідно проводити диференційну діагностику з іншими об’ємними утвореннями в яєчниках, що мають подібну картину, а саме з гематомою яєчника, абсцесом, туберкульозом яєчника та дермоїдними кістами.
Для діагностики ГЕ, оцінки ступеня та характеру судинних порушень використовуються доплерометричні дослідження кровоплину в артеріях органів малого таза.
Гістероскопія. Основною ендоскопічною ознакою ГЕ при гістероскопії є наявність вічок ендометріоїдних ходів у вигляді темно-червоних крапкових отворів на фоні блідо-рожевого відтінку слизової порожнини матки, з яких в окремих випадках виливається кров (при множинній локалізації вогнищ ГЕ ендоскопічна картина нагадує будову бджолиних стільників). Разом з тим діагностична цінність цієї ознаки викликає певні сумніви, враховуючи, що вона часто зустрічається після попереднього інструментального вилучення функціонального шару ендометрію, при вишкрібанні якого пошкоджується цілісність судинної системи базального шару слизової матки, і нерідко за ендометриоїдні гетеротопії приймаються вени, з яких виливається кров.
Висока інформативність гістероскопії в діагностиці вузлової форми аденоміозу – при цій формі захворювання змінюється рельєф слизової оболонки тіла матки. Для вузлової форми аденоміозу характерні збільшення та деформація порожнини матки внаслідок локального вибухання її уражених стінок, на яких локалізуються патологічні утворення з жовтим або блідо-жовтим відтінком без чітких меж, іноді з наявністю поверхневих ендометріоїдних «зіниць». Для всіх форм аденоміозу спільним є яскравість та неоднорідність судинного малюнку.
Лапароскопія з хромогідротубацією дає змогу оглянути всю черевну порожнину від дугласового простору до діафрагми та перевірити прохідність маткових труб у жінок, які зацікавлені у реалізації репродуктивної функції. Ендометріоз може локалізуватися на різних органах і залучити в процес будь-яку перитонеальну структуру та мати різноманітні прояви (білий, червоний, синій, бульбашковий). Лапароскопія дає змогу не тільки виявити ендометріоз, його локалізацію, ступінь розповсюдження, стан матки, маткових труб та яєчників, але й надає можливість виконати ендокоагуляцію ендометріоїдних гетеротопій, взяти біопсію і призначити адекватну терапію.
При підозрі на ендометріоз доцільно розпочати емпіричне лікування навіть без остаточного підтвердження діагнозу за допомогою лапароскопії та/або гістології. Це необхідно робити в усіх випадках тяжкої дисменореї, резистентної до лікування нестероїдними протизапальними препаратами, за наявності болю при огляді органів малого таза та виявленні вузлів при пальпації матково-крижових зв’язок і ректовагінальної перетинки або при сонографічному виявленні кісти яєчника з ознаками, характерними для ендометріоми.
4.3.5. Лабораторна діагностика
З метою встановлення/підтвердження діагозу ГЕ призначаються:
− цитологічне дослідження;
− гістологічне дослідження матеріалу, взятого при біопсії;
− рутинно не рекомендовано використовувати з метою діагностики ендометріозу імунологічні біомаркери, в тому числі СА‑125, які містяться в плазмі, сечі або сироватці крові, оскільки це не є інформативним, хоча рівень СА‑125 у сироватці крові при помірних і тяжких формах ендометріозу може бути дещо підвищеним.
4.3.6. Диференційний діагноз
Необхідно проводити диференційну діагностику ендометріозу з лейоміомою матки, хронічним сальпінгоофоритом, пухлинами геніталіїв, кишечника, гіперпластичними процесами ендометрію, позаматковою вагітністю, нефроптозом, сечокам’яною хворобою, апендицитом, парапроктитом, проктитом, колітом тощо.
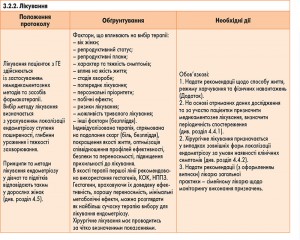
4.4. Алгоритм лікування
Відсутні універсальні препарати, які повністю виліковують ендометріоз, тому застосовується комплексний підхід до лікування.
Ендометріоз слід розглядати як хронічне захворювання, яке потребує розробки плану довгострокового ведення пацієнтки з максимальним використанням медикаментозного лікування для запобігання повторним хірургічним втручанням. Терапія має тривати до віку менопаузи або поки не настане вагітність, якщо вона бажана.
4.4.1. Консервативні методи лікування
4.4.1.1. Медикаментозне лікування ендометріозу
У якості медикаментозної терапії першої лінії застосовуються прогестини, оральні контрацептиви, НППЗ та інші анальгетики (зокрема парацетамол з метою ефективного знеболення).
Пероральні прогестини
Прогестини безпосередньо впливають на ендометріоїдні вогнища, викликаючи децидуалізацію клітин строми та секреторну трансформацію епітеліальних клітин ендометрію, що призводить до атрофії при використанні їх у безперервному режимі.
В свою чергу, пригнічення овуляції на тлі прийому прогестинів дозволяє, з одного боку, знизити ризики рецидивів ендометріозу, а з іншого – зберегти вже до цього знижений оваріальний резерв у пацієнток з відстроченими репродуктивними планами.
У якості терапії першої лінії слід розглядати монотерапію одним з традиційних прогестинів, таких як медроксіпрогестерон, ципротерон, норетистерон, дієногест в режимах та дозуваннях, передбачених інструкцією для медичного застосування.
Дієногест має потужну антипроліферативну дію, спрямовану на ендометрій, а також антиангіогенний, протизапальний та імуномоделюючий ефект. До переваг цього прогестину відносять особливий механізм блокади овуляції, спрямований на апоптоз гранульозних клітин зростаючого фолікула, слабкий центральний ефект (інгібування рівня ФСГ і ЛГ) і помірне зниження продукції естрадіолу, рівень якого знаходиться в межах терапевтичного вікна, що дозволяє уникнути розвитку симптомів естрогенного дефіциту при збереженні вираженого антипроліферативного ефекту, його щоденна доза 2 мг впродовж 65 тижнів забезпечує прогресуюче зменшення інтенсивності больових проявів захворювання, покращення якості життя пацієнток та відсутність у них клінічної симптоматики ще впродовж 6 місяців після припинення лікування.
Внутрішньоматкова система з левоноргестрелом (ЛНГ-ВМС)
ЛНГ-ВМС може бути ефективною терапією ендометріозу, що зменшує дисменорею та тазовий біль, не пов’язаний з менструальним циклом, а також дисхезію та тяжку диспареунію.
Комбіновані оральні контрацептиви (КОК)
КОК широко застосовуються для лікування як больового синдрому, пов’язаного з ендометріозом, так і болю у жінок з підозрою на ендометріоз. Це є практичними перевагами КОК, включаючи контрацептивний захист, безпеку тривалого застосування та забезпечення контролю менструального циклу.
Більш доцільно використання безперервного прийому КОК.
Однак слід наголосити, що призначення КОК підліткам з тазовим болем без підтвердження ендометріозу може сприяти ще більшому відстроченню часу діагностування захворювання.
Поки що недостатньо також даних і про можливий вплив естрогенового компоненту у складі КОК на перебіг захворювання, оскільки існує припущення щодо потенційної стимуляції розвитку та прогресування захворювання під впливом екзогенних естрогенів, так як відомо, що ендометріоз є естрогензалежним процесом. З іншого боку, сучасні комбіновані гормональні контрацептиви містять надто низькі дози етинілестрадіолу для того, щоб спричиняти активацію хвороби.
Агоністи гонадотропін-рилізинг-гормону (аГнРГ)
Ці синтетичні пептиди є аналогами гонадотропін-рилізинг-гормону гіпоталамусу. Механізм їх дії обумовлений конкуруванням з ендогенним ГнРГ за рецептори клітин гіпофізу, що секретують гонадотропіни. Використання супроводжується симптомами дефіциту естрогенів: припливами жару, сухістю у піхві, зниженням лібідо. Прийом аГнРГ може призвести до ятрогенного зниження мінеральної щільності кісткової тканини у зв’язку з дефіцитом естрогенів, що підвищує ризик остеопорозу, обмежує термін застосування аГнРГ до 6 міс та потребує терапії «прикриття» естрогенами. Для попередження втрати кісткової маси та гіпоестрогенних симптомів під час лікування рекомендується призначати гормональну терапію «прикриття» (гестагени, ЗГТ) одночасно з початком терапії агоністами ГнРГ. Згідно з наявними даними гормональна терапія прикриття не зменшує ефективність лікування, спрямованого на полегшення больового синдрому.
Нестероїдні протизапальні та протиревматичні засоби (НППЗ)
Застосування. НППЗ можуть призначатись як терапія першої лінії при болю, спричиненому ендометріозом. Водночас використання НППЗ підвищує вірогідність побічних ефектів як в шлунково-кишковій, так і в серцево-судинній системах, у зв’язку з чим призначати ці лікарські препарати бажано короткими курсами.
Інші лікарські засоби для лікування симптомів ендометріозу
Клінічно доведено ефективність для лікування симптомів ендометріозу лікарських засобів з фармакотерапевтичної групи інгібіторів ароматази. Водночас слід зазначити, що їх призначення в Україні може мати обмеження, оскільки показання до застосування лікарських засобів «генітальний ендометріоз» відсутні в інструкціях для медичного застосування, затверджених МОЗ України.
4.4.1.2. Додаткові методи лікування симптомів ендометріозу
Помірно ефективною і безпечною, але такою, що вимагає повторних курсів лікування, є рефлексотерапія (лазерна пунктура, акупунктура). Вона є допоміжним методом, який допоможе краще переносити симптоми і лікування ендометріозу та сприятиме підвищенню якості життя пацієнток. Високочастотна черезшкірна електрична нейростимуляція з деякою ефективністю короткостроково купірує больовий синдром.
4.4.1.3. Спосіб життя і дотримання дієти
Відсутні переконливі докази, що зниження маси тіла має сприятливий вплив на зниження симптоматики ендометріозу, хоча є дані, що дієтичні заходи після хірургічного лікування ендометріозу, як то вживання вітамінів, препаратів магнію і кальцію, риб’ячого жиру, продуктів, що містять катехіни та індол‑3-карбінол можуть бути ефективними щодо зниження тазового болю і поліпшення якості життя.
4.4.2. Хірургічне лікування
Хірургічне лікування ендометріозу проводиться у таких випадках:
1. При стійкому тазовому болю на тлі недостатньо ефективної медикаментозної терапії та за наявності протипоказань до неї.
2. При гострому захворюванні придатків матки (розрив кісти яєчника, перекрут придатків).
3. При тяжкому глибокому інфільтративному ендометріозі з ураженням кишечника, сечового міхура, сечоводів, тазових нервів.
4. За наявності або підозри на ендометріому яєчника діаметром понад 3 см.
5. За наявності стійкого безпліддя при неуточненому діагнозі.
Хірургічне лікування може бути «консервативним» або «радикальним». Метою консервативного хірургічного лікування ендометріозу є відновлення нормальної анатомії та припинення болю. Хірургічні методи включають (SOGC):
− пряму абляцію;
− лізис, висічення вогнищ ендометріозу;
− видалення ендометріом яєчників;
− однобічну аднексектомію (у випадку асиметричного ураження);
− резекцію;
− збривання (шейвінг) ендометріоїдних уражень суміжних органів (кишечника, сечового міхура, сечоводів, апендикса тощо).
Радикальне хірургічне лікування включає двобічну оваріоектомію з метою створення менопаузи або може включати гістеректомію з двобічною тубектомією, видалення всіх наявних уражень (SOGC). Радикальний підхід слід розглядати у жінок з тяжким больовим синдромом, які не зацікавлені у збереженні репродуктивної функції або яким показана гістеректомія при поєднанні аденоміозу з лейоміомою матки та при наявності тяжких проявів АМК.
Лапароскопія є найбільш доцільним хірургічним підходом до лікування ендометріозу незалежно від тяжкості захворювання завдяки кращій візуалізації вогнищ, більш швидкій реабілітації стану пацієнток після операції у порівнянні з лапаротомією. Пацієнтки з глибоким інфільтративним ендометріозом з ураженням кишечника, сечового міхура, сечоводів повинні оперуватися лікарями, що мають відповідний досвід та спеціальну підготовку для ведення таких випадків з урахуванням необхідності мультидисциплінарного підходу (SOGC).
При виявленні ендометріозу під час лапароскопії у пацієнток з тазовим болем і (або) безпліддям рекомендується провести хірургічне лікування ендометріозу, оскільки цей метод («побачити й пролікувати») дозволяє ефективно зменшити біль, пов’язаний з ендометріозом, а також покращити репродуктивні результати як в природному циклі, так і при застосуванні ДРТ. Може бути виконана як абляція, так і резекція перитонеального ендометріозу з метою зменшення пов’язаного з ним болю, хоча перевагу слід віддавати резекції, якщо це можливо (ESHRE).
В разі наявності глибокого інфільтративного ендометріозу рекомендується виконувати наступні хірургічні кроки:
1) лапароскопічна ревізія тазової та абдомінальної порожнини;
2) адгезіолізис і «second-look» лапароскопічна ревізія, верифікація глибокого інфільтративного ендометріозу, його локалізації і стадії;
3) етап хірургічного лікування ендометріом (техніка енуклеації та часткової абляції), тимчасова фіксація яєчників;
4) латеральна перитонеальна дисекція (часткова або тотальна);
5) центральна перитонеальна дирекція (передня і задня);
6) збривання (шейвинг) або резекція ендометріоїдних вузлів з прямої кишки, сечового міхура, сечоводів, резекція сигмоподібної кишки, апендектомія за необхідності;
7) евакуація макропрепаратів, контроль цілісності порожнинних органів (сечовий міхур, пряма, сигмоподібна кишка), гемостаз та дренування черевної порожнини.
Хірургічне втручання у випадках інфільтративних форм ендометріозу з ураженням кишечника потребує міждисциплінарного підходу з передопераційною консультацією суміжних спеціалістів. При тяжких формах глибокого інфільтративного ендометріозу операцію слід виконувати в багатопрофільних стаціонарах або спеціалізованих центрах лікування ендометріозу, оскільки хірургічний етап лікування може включати резекцію прямої або сигмоподібної кишки, сечового міхура, сечоводів тощо.
Хірургічне лікування ендометріом яєчників
В разі наявності ендометріом яєчників об’єм хірургічного втручання має залежати від наявності у пацієнтки репродуктивних намірів. Варіанти хірургічних втручань включають видалення стінки кісти (енуклеація) або аспірацію та абляцію ложа кісти.
Ендометріоми яєчників більше 3 см в діаметрі у жінок зі стійким тазовим болем мають бути видалені хірургічним шляхом, якщо це можливо. Дуже важливо оцінити оваріальний резерв перед проведенням лапароскопічної операції у жінок з безпліддям.
Для молодих жінок з метою збереження дітородної функції доцільним є заморожування яйцеклітин перед хірургічним видаленням ендометріом яєчників, особливо у випадку двобічних ендометріоїдних кіст.
У пацієнток, не зацікавлених у вагітності, в післяопераційному періоді доцільно використання пероральних гестагенів, левоноргестрел виділяючої внутрішньоматкової системи або КОК в циклічному чи, переважно, в безперервному режимі.
Хірургічне лікування стійкого тазового болю, пов’язаного з ендометріозом
Об’єм хірургічних втручань, пов’язаних з болем, при ендометріозі включає всі вищезазначені методи. Пресакральна нейротомія може розглядатися як доповнення до хірургічного лікування стійкого больового синдрому, пов’язаного з ендометріозом.
Хірургічне лікування безпліддя в зв’язку з ендометріозом
Лікування безпліддя, спричиненого ендометріозом, включає хірургічне видалення ендометріоїдних гетеротопій та роз’єднання злук з метою відновлення нормальної анатомії органів малого таза, а також за необхідності перед застосуванням ДРТ-технологій.
Функціональна цілісність маткових труб та яєчників після лапароскопічної операції є сприятливим аспектом для можливої спонтанної вагітності.
Лапароскопічне роз’єднання злукових утворень при ендометріозі, вивільнення яєчників та маткових труб є надзвичайно важливим в лікуванні безпліддя і передбачає з метою попередження повторного спайкоутворення застосування бар’єрних методів профілактики.
Лапароскопічне хірургічне видалення ендометріоїдної тканини визнано ефективним методом покращення фертильності при І та ІІ стадії ендометріозу. При цьому відсутні переваги видалення вогнища ендометріозу над його абляцією.
Лапароскопічне видалення ендометріом великих розмірів (більше 3 см) може покращити фертильність.
Позитивний вплив на фертильність хірургічного лікування глибокого інфільтративного ендометріозу на сьогодні є суперечливим. Лапароскопічне лікування глибокого інфільтративного ендометріозу, включаючи колоректальний ендометріоз, слід розглядати як варіант другої лінії після невдалої спроби застосування ДРТ.
Частота настання вагітності після повторної операції, незалежно від форми ендометріозу, приблизно на половину нижче, ніж після першої операції.
Оптимальна тактика хірургічного лікування – це ендоскопічне втручання за наявності інформованої згоди пацієнтки на можливе розширення об’єму операції у разі необхідності.
При виборі об’єму втручання сучасним підходом вважається, навіть при наявності тяжких форм ендометріозу у жінок, зацікавлених у відновленні генеративної функції, – дотримання принципів реконструктивно-пластичної консервативної хірургії. Вдаватися до радикальних операцій вважається доцільним тільки у випадках, коли всі інші можливості як хірургічного, так і медикаментозного лікування вичерпані.
Лапароскопічна хірургія може проводитися із застосуванням електрохірургічної техніки, ультразвукової та лазерної енергії.
Електрокоагуляція окремих ендометріоїдних вогнищ проводиться із застосуванням монополярних та біполярних електродів. Малі (менше 2 см) ендометріоми слід розрізати, евакуювати вміст, ретельно вилущувати оболонку пухлиноподібного утворення і/або коагулювати її ложе. Іноді, з метою видалення ендометріоми, виконують резекцію яєчника.
Ендометріоїдні імплантати часто розміщуються поблизу життєво важливих органів, що створює певні труднощі при електрокоагуляції таких імплантатів через небезпеку пошкодження прилеглих органів та анатомічних структур. За показаннями можлива лапароскопічна коагуляція та, в деяких випадках, пересічення крижово-маткових зв’язок, що дозволяє зменшити больовий синдром. Такий об’єм оперативного втручання розглядають як альтернативу лапаротомній пресакральній нервектомії.
При тяжких формах глибокого інфільтративного ендометріозу з порушенням функцій чи ураженням ендометріозом сусідніх органів (сечоводи, кишечник, сечовий міхур), при великих розмірах ендометріоїдних кіст, поєднанні ендометріозу з множинною лейоміомою матки або великими лейоміомами (діаметр вузла понад 9-10 см) може бути виконана лапаротомія.
Ідеальною тактикою хірургічного лікування на сьогодні є та, що направлена на попередження повторних хірургічних втручань.
4.5. Ендометріоз у дівчаток та дівчат-підлітків
− Ендометріоз – найчастіша причина вторинної дисменореї у підлітків.
− У підлітків з ендометріозом з більшою ймовірністю, ніж у дорослих жінок, відзначається ациклічний біль.
− При фізичному огляді підлітків з ендометріозом рідко виявляються які-небудь відхилення, оскільки у більшості з них захворювання знаходиться на ранній стадії.
Затримка з встановленням діагнозу ендометріозу у підлітків може бути частково пояснена тим, що на початкових етапах захворювання біль пов’язують з первинною дисменореєю і, отже, відносять до «нормальних» для підліткового віку симптомів. Коли тазовий біль впливає на щоденну активність (таку як навчання і робота), це вимагає уваги лікаря і призначення терапії.
У 10% випадків дисменорея у підлітків є вторинною і пов’язана з іншими порушеннями. Вторинна дисменорея повинна бути запідозрена у пацієнток, що не відповідають на препарати першої лінії (НППЗ і КОК), які зазвичай застосовуються для лікування первинної дисменореї.
Оскільки первинна дисменорея виникає з моменту встановлення овуляторних циклів (в середньому і пізньому підлітковому періоді), початок дисменореї незабаром після менархе (протягом перших 6 місяців) вказує на можливість вторинної причини, зокрема, пов’язаної з ускладненим відтоком менструальної крові внаслідок аномалій розвитку Мюллерової протоки.
Діагностика
Проведення обстеження органів малого таза допоможе виключити наявність утворень та аномалій статевого тракту, що перешкоджають відтоку менструальної крові. Беручи до уваги, що пацієнтки з ускладненим відтоком менструальної крові (наприклад, з атрезією гімена або поперечною піхвовою перегородкою) можуть демонструвати циклічний біль, у них також буде первинна аменорея і часто визначаються утворення в малому тазу. При можливості слід провести зондування піхви за допомогою м’якого зонду для визначення її довжини, якщо виконання бімануального дослідження і дослідження в дзеркалах неможливі. Ректоабдомінальне дослідження дозволяє виявити наявність новоутворень в малому тазі.
Співіснування ендометріозу і ускладненого відтоку менструальної крові, як вважається, має частково сприяти ретроградній менструації, хірургічне втручання у таких випадках має бути направлене тільки на видалення перешкод і полегшення відтоку менструальної крові, що може сприяти усуненню всіх симптомів ендометріозу.
Принципи та методи діагностики ендометріозу у підлітків відповідають вищевикладеним у дорослих жінок. Для сексуально активних дівчат більш старшого віку фізікальне обстеження важливо також з метою виключення інших причин болю, таких як запальний процес органів малого таза, кісти яєчників і ускладнення вагітності. У цій віковій групі результати фізичного огляду часто бувають нормальними навіть за наявності ендометріозу.
Ендометріоз у підлітків часто характеризується початковою стадією і атиповими проявами. При проведенні лапароскопії виявляються атипові ендометріоїдні ураження у вигляді світлих бульбашок і вогнищ червоного кольору. Наявність ущільнень в області матково-крижових зв’язок, утворень в придатках матки і фіксована в ретрофлексії матка вкрай рідко зустрічаються у підлітків з ендометріозом, оскільки захворювання в переважній кількості випадків знаходиться на стадії І або II за класифікацією ASRM.
Глибокі інфільтративні форми ендометріозу не характерні для підлітків, але все ж можуть зрідка зустрічатися. Ректовагінальні, утеровезікальні форми ендометріозу, з проростанням всієї товщі кишечника і сечоводу також були діагностовані у цій віковій групі, хоча середній вік в таких випадках складав близько 19 років.
Лікування
Для дівчат-підлітків з ендометріозом консервативне лікування з застосуванням гестагенів є терапією першого вибору.
Лапароскопія, якщо вона показана, повинна виконуватися досвідченими хірургами, яким необхідно знати про те, що у юних пацієнток частіше виявляються атипові ендометріоїдні ураження у вигляді світлих бульбашок, вогнищ червоного кольору і менша кількість класичних пошкоджень кольору «порохового опіку» і включає їх видалення або абляцію для купірування болю.
Лапароскопія може підтвердити діагноз перед початком консервативної терапії у підлітків з тяжким генералізованим тазовим болем, незважаючи на медикаментозне лікування.
V. Ресурсне забезпечення виконання протоколу
На момент затвердження цього уніфікованого клінічного протоколу медичної допомоги (УКПМД) засоби матеріально-технічного забезпечення дозволені до застосування в Україні. При розробці та застосуванні локальних клінічних протоколів медичної допомоги (ЛПМД) [клінічних маршрутів пацієнтів (КМП)] необхідно перевірити реєстрацію в Україні засобів матеріально-технічного забезпечення, що включаються до ЛПМД (КМП), та відповідність призначення лікарських засобів Інструкції для медичного застосування лікарського засобу, затвердженій Міністерством охорони здоров’я України. Державний реєстр лікарських засобів України знаходиться за електронною адресою
http://www.drlz.kiev.ua/.
5.1. Первинна медична допомога
Кадрові ресурси: лікар загальної практики-сімейний лікар, лікар-терапевт дільничний, лікар-педіатр дільничний, середній медичний персонал.
Матеріально-технічне забезпечення
Оснащення: відповідно до Табеля оснащення.
Лікарські засоби (порядок розташування не впливає на порядок призначення):
1. Гормони статевих залоз та лікарські засоби, що застосовуються при патології статевої системи: Дієногест, Левоноргестрел, Мадроксіпрогестерон, Норетистерон, Ципротерон.
2. Лікарські засоби різних фармакотерапевтичних груп для знеболення: Ібупрофен, Парацетамол.
5.2. Вторинна (спеціалізована), третинна (високоспеціалізована) медична допомога
Кадрові ресурси: лікар акушер-гінеколог, лікар-гінеколог дитячого та підліткового віку, лікар гінеколог-онколог, лікар-терапевт, лікар-педіатр, лікар-анестезіолог, лікар-анестезіолог дитячий; лікарі інших спеціальностей за необхідності; медичний психолог; акушерка; медична сестра; сестра медична – анестезист; санітарка.
Матеріально-технічне забезпечення
Оснащення: відповідно до табеля оснащення.
Лікарські засоби (порядок розташування не впливає на порядок призначення):
1. Гормони статевих залоз та лікарські засоби, що застосовуються при патології статевої системи: Дієногест, Левоноргестрел, Мадроксіпрогестерон, Норетистерон, Ципротерон.
2. Лікарські засоби різних фармакотерапевтичних груп для знеболення: Ібупрофен, Парацетамол.
VI. Індикатори якості медичної допомоги
6.1. Перелік індикаторів якості медичної допомоги
6.1.1. Наявність у лікаря, який надає первинну медичну допомогу, локального протоколу ведення пацієнтки із генітальним ендометріозом.
6.1.2. Наявність у лікарів акушерів-гінекологів, лікарів-гінекологів дитячого та підліткового віку, лікарів гінекологів-онкологів, лікарів-терапевтів, лікарів-педіатрів локального протоколу ведення пацієнтки із генітальним ендометріозом.
6.2. Паспорти індикаторів якості медичної допомоги
6.2.1.А) Наявність у лікаря, який надає первинну медичну допомогу, локального протоколу ведення пацієнтки із генітальним ендометріозом.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Генітальний ендометріоз».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) в регіоні. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження ЛПМД в ЗОЗ.
Бажаний рівень значення індикатора:
2016 рік – 90%;
2017 рік та подальший період – 100%.
Г) Інструкція з обчислення індикатора:
а) організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій;
б) дані надаються лікарями, які надають первинну медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій;
в) дані надаються поштою, в тому числі електронною поштою;
г) метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника;
ґ) знаменник індикатора складає загальна кількість лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування;
д) чисельник індикатора складає загальна кількість лікарів, які надають первинну медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт наявності локального протоколу ведення пацієнтки із генітальним ендометріозом (наданий екземпляр ЛПМД). Джерелом інформації є ЛПМД, наданий лікарем, який надає первинну медичну допомогу;
е) значення індикатора наводиться у відсотках.
6.2.2.А) Наявність у лікаря, який надає вторинну (спеціалізовану) медичну допомогу, локального протоколу ведення пацієнтки із генітальним ендометріозом.
Б) Зв’язок індикатора із затвердженими настановами, стандартами та протоколами медичної допомоги.
Індикатор ґрунтується на положеннях Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Генітальний ендометріоз».
В) Зауваження щодо інтерпретації та аналізу індикатора.
Даний індикатор характеризує організаційний аспект запровадження сучасних медико-технологічних документів (ЛПМД) в регіоні. Якість медичної допомоги пацієнтам, відповідність надання медичної допомоги вимогам ЛПМД, відповідність ЛПМД чинному УКПМД даним індикатором висвітлюватися не може, але для аналізу цих аспектів необхідне обов’язкове запровадження ЛПМД в ЗОЗ.
Бажаний рівень значення індикатора:
2016 рік – 90%;
2017 рік та подальший період – 100%.
Г) Інструкція з обчислення індикатора:
а) організація (ЗОЗ), яка має обчислювати індикатор: структурні підрозділи з питань охорони здоров’я місцевих державних адміністрацій;
б) дані надаються лікарями, які надають вторинну (спеціалізовану) медичну допомогу, розташованими на території обслуговування, до структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій;
в) дані надаються поштою, в тому числі електронною поштою;
г) метод обчислення індикатора: підрахунок шляхом ручної або автоматизованої обробки. Індикатор обчислюється структурними підрозділами з питань охорони здоров’я місцевих державних адміністрацій після надходження інформації від всіх лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування. Значення індикатора обчислюється як відношення чисельника до знаменника;
ґ) знаменник індикатора складає загальна кількість лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування. Джерелом інформації є звіт структурних підрозділів з питань охорони здоров’я місцевих державних адміністрацій, який містить інформацію про кількість лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування;
д) чисельник індикатора складає загальна кількість лікарів, які надають вторинну (спеціалізовану) медичну допомогу, зареєстрованих на території обслуговування, для яких задокументований факт наявності локального протоколу ведення пацієнтки із генітальним ендометріозом (наданий екземпляр ЛПМД). Джерелом інформації є ЛПМД, надані лікарями, які надають вторинну (спеціалізовану) медичну допомогу;
е) значення індикатора наводиться у відсотках.
Друкується у скороченні.
Список літератури знаходиться в редакції.
Додаток до уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої)
та третинної (високоспеціалізованої) медичної допомоги «Генітальний ендометріоз»
Пам’ятка для пацієнток з генітальним ендометріозом
Що таке ендометріоз?
Ендометріоз – це доброякісне гормонозалежне захворювання, яке характеризується розростанням тканини внутрішнього шару матки за межами її порожнини. В залежності від розповсюдженості процесу виділяють генітальний ендометріоз (пошкоджуються матка, придатки, зовнішні статеві органи, піхва, очеревина) та екстрагенітальний ендометріоз (пошкоджуються сечовивідні шляхи, кишечник, післяопераційні рубці та інші віддалені органи). Найчастішими клінічними ознаками ендометріозу є біль, пов’язаний з менструальним циклом (з’являється перед та посилюється під час менструації), мажучі виділення із статевих шляхів коричневого кольору перед місячними та після них, непліддя.
У разі виникнення підозри на ендометріоз, коли тазовий біль впливає на щоденну активність (навчання, робота), це вимагає консультації лікаря і призначення терапії.
Що впливає на виникнення ендометріозу?
Основними факторами ризику розвитку ендометріозу є тривалий стрес, гіподинамія, хронічні інфекції статевих шляхів, переривання небажаної вагітності, одноманітне нездорове харчування, позбавлене природних антиоксидантів, поганий екологічний стан навколишнього середовища.
Надання медичної допомоги
Ваш сімейний лікар запитає про ступінь тяжкості Вашої проблеми, як довго вона триває, уточнить локалізацію, інтенсивність та характер болю, а також фактори, які викликають/посилюють біль або, навпаки, нівелюють його. Характеристики болю можуть підказати можливу етіологію або наявність супутніх захворювань. Лікар з’ясує Ваш репродуктивний статус, кількість пологів, абортів та можливі їх ускладнення, перенесені оперативні втручання, а також вид попереднього лікування ендометріозу, наявність безпліддя.
Підозра щодо ендометріозу виникає за наявності вираженого больового синдрому, пов’язаного з менструальним циклом (з’являється перед і посилюється під час менструації), диспареунії (біль під час статевого акту), непліддя, міжменструальних кров’янистих виділень, аномальних маткових кровотеч, дизурії та дисхезії (порушення дефекації), пов’язаних з менструальним циклом. Для встановлення остаточного діагнозу Ви маєте бути скеровані до лікаря акушера-гінеколога.
Інформація, яку Ви отримаєте від сімейного лікаря, повинна включати відомості про можливі переваги та ризики різних методів лікування ендометріозу. Ви можете поставити своєму лікарю будь-які питання щодо Вашого стану та методів лікування, Ви завжди можете передумати, якщо Ваш стан або обставини змінюються. Лікар підтримає Ваш вибір там, де це можливо. Ви можете додатково проконсультуватись у іншого лікаря, якщо Ваші погляди відрізняються від точки зору Вашого лікаря.
Як діагностується ендометріоз?
З метою встановлення діагнозу призначаються різні дослідження. Наприклад, загальний аналіз крові дасть можливість судити про те, чи є у Вас анемія, гінекологічний огляд дасть можливість виключити наявність ознак інфекцій, що передаються статевим шляхом, наявність деформацій та ознак запалення малого таза. Крім того, лікар призначає ультразвукове обстеження (трансабдомінально та трансвагінально), ендоскопічне дослідження (кольпоскопія, ректороманоскопія, лапароскопія, гістероскопія, цистоскопія), інші необхідні інструментальні методи обстеження (наприклад, МРТ), які дають змогу оцінити ступінь розповсюдженості захворювання, тяжкість анатомічних порушень.
Як лікується ендометріоз?
Ендометріоз є хронічним захворюванням, яке потребує тривалого лікування згідно плану, розробленого Вашим лікуючим лікарем, з максимальним використанням медикаментозної терапії для запобігання повторним хірургічним втручанням.Терапія має тривати до менопаузи або поки не настане вагітність, якщо вона бажана.
Вибір методу лікування ендометріозу залежить від конкретної клінічної ситуації: Вашого віку, планування вагітності в майбутньому, наявності супутньої патології, стадії захворювання, попереднього лікування, інших факторів (непліддя) та наявності протипоказань.
Для лікування ендометріозу застосовуються медикаментозні (негормональні і гормональні лікарські засоби) та хірургічні методи лікування. Лікування буде вибиратись під Ваші особисті потреби і вподобання. У Вас є право бути повністю проінформованою і приймати спільне з Вашим лікарем рішення щодо лікування.
В якості медикаментозної терапії першої лінії призначаються лікарські засоби гестагени: комбіновані оральні контрацептиви (КОК), нестероїдні протизапальні засоби (НППЗ), внутрішньоматкова система з левоноргестрелом (ЛНГ-ВМС).
Лікар обговорить з Вами переваги та ризики кожного методу. У разі, якщо перший метод лікування Вам не підходить або відсутня його ефективність, це є причиною спробувати інший метод лікування. Деякі методи лікування здатні полегшити ступінь Ваших скарг, інші здатні повністю усунути їх. Ви маєте обговорити всі можливі сценарії з Вашим лікарем і прийняти зважене рішення.
Лікар-спеціаліст може запропонувати Вам оперативне втручання. Вибір на користь того чи іншого методу хірургічного лікування ґрунтується на багатьох факторах. Є цілий ряд різних операцій, які можуть допомогти. Деякі методи оперативного втручання впливають на здатність народжувати. Лікар обговорить з Вами всі переваги та ризики кожного з методів.
У Вас буде достатньо часу для прийняття зваженого рішення щодо вибору методу лікування, враховуючи рекомендації Вашого лікаря, його досвід, рекомендації інших спеціалістів.
У деяких пацієнток можуть з’явитись побічні реакції на прийом лікарських засобів (перелік побічних реакцій наводиться в Інструкціях для медичного застосування лікарського засобу). Якщо у Вас з’явилися такі реакції, поінформуйте про це Вашого лікуючого лікаря та заповніть «Карту-повідомлення для надання пацієнтом та/або його представником, організаціями, які представляють інтереси пацієнтів, інформації про побічну реакцію та/або відсутність ефективності лікарського засобу при його медичному застосуванні», що затверджена наказом МОЗ України від 27 грудня 2006 року; електронну версію карти можна заповнити на сайті Державного реєстру лікарських засобів України http://www.drlz.kiev.ua.
З метою забезпечення ефективності і безпечності фармакотерапії необхідно дотримуватись рекомендацій із застосування лікарських засобів (дивись інструкції для медичного застосування лікарського засобу). До завершення курсу лікування слід зберігати первинну та/або вторинну упаковку лікарського засобу, на якій зазначені назва, форма випуску, доза, серія, дата випуску, термін придатності, назва виробника лікарського засобу.
Питання, які ви можете обговорити з лікарем-спеціалістом
Будь ласка, надайте мені більш детальну інформацію про методи обстеження, які потрібні в моєму випадку.
Як довго триватиме діагностика?
В чому переваги та недоліки запропонованого мені методу лікування?
Який вплив буде мати обраний метод на симптоми захворювання та моє повсякденне життя?
На яке покращення мого стану я можу очікувати?
Як швидко мають статися зміни у моєму стані?
Які ризики обраного методу лікування?
Які існують альтернативні варіанти лікування і наскільки вони доступні?
Чи існують публікації щодо обраного методу лікування, з якими я можу ознайомитись?
Електронну версію документа можна завантажити
на офіційному сайті Міністерства охорони здоров’я України:
http://www.moz.gov.ua та за посиланням
http://www.dec.gov.ua/mtd/reestr.html