17 липня, 2017
Синдром абдоминальной боли: фокус на терапию
8-9 июня в Днепре состоялась V научная сессия ГУ «Институт гастроэнтерологии НАМН Украины». В рамках этого мероприятия прозвучали доклады, посвященные лечению болевых синдромов в практике гастроэнтеролога.
 Проблема правильного выбора тактики лечения абдоминальной боли (АБ) стала темой выступления заведующего кафедрой внутренней медицины № 1 Харьковского национального медицинского университета, заведующего кафедрой внутренней медицины № 1 ГУ «Национальный институт терапии им. Л.Т. Малой НАМН Украины» (г. Харьков), доктора медицинских наук, профессора Олега Яковлевича Бабака.
Проблема правильного выбора тактики лечения абдоминальной боли (АБ) стала темой выступления заведующего кафедрой внутренней медицины № 1 Харьковского национального медицинского университета, заведующего кафедрой внутренней медицины № 1 ГУ «Национальный институт терапии им. Л.Т. Малой НАМН Украины» (г. Харьков), доктора медицинских наук, профессора Олега Яковлевича Бабака.
– Боль в животе – наиболее часто встречающийся симптом при заболеваниях внутренних органов. Даже незначительно выраженный абдоминальный болевой синдром значимо понижает качество жизни и трудоспособность пациентов. Это одна из серьезных медицинских проблем как с диагностической, так и с лечебной точки зрения, прежде всего по причине тяжелой психоэмоциональной составляющей. Эффективность купирования АБ зависит от правильности выбора тактики лечения.
Большинство пациентов, к сожалению, по-прежнему предпочитают лечиться самостоятельно. Тем более что современный фармакологический рынок предлагает огромный выбор аналгетиков и спазмолитиков, которые отпускаются аптеками без рецепта. Иногда больным действительно удается контролировать боль при функциональных заболеваниях желудочно-кишечного тракта (ЖКТ). Однако во многих случаях облегчение боли носит кратковременный характер, что заставляет пациентов увеличивать либо дозу, либо количество используемых препаратов, либо частоту их приема. Разумеется, это не решает проблему, а только усугубляет ее, поскольку самолечение опасно еще и прогрессированием основного заболевания, требующего адекватной базисной терапии. Это приводит к хронизации заболеваний и развитию серьезных осложнений.
Однако существует и другая крайность. Многие врачи в поисках правильного диагноза боятся, так сказать, «смазать» клиническую картину, оставляя пациентов без лечения неделями. Но врач не должен допускать ситуаций, когда пациент, ожидая, пока будет определена причина его страданий, постоянно испытывает боли в животе. Назначение патогенетической терапии действительно должно проводиться только после установления окончательного диагноза. Но в первую очередь пациента необходимо избавить от тревожащих его нарушений и назначить безопасную и эффективную симптоматическую терапию.
Купирование АБ – одно из приоритетных направлений в терапии заболеваний ЖКТ. Один из ведущих патогенетических механизмов в патогенезе абдоминального синдрома – мышечный спазм. У пациентов со спастической АБ, как правило, невозможно четко определить ее локализацию. Спастическая АБ представляет собой разновидность висцеральной боли, которая связана со спастической (гиперкинетической) дискинезией. Спастическая дискинезия любого отдела пищеварительной системы сопровождается повышением внутрипросветного давления и нарушением продвижения содержимого по ЖКТ. Эти механизмы и обусловливают развитие болевого синдрома у пациентов с эзофагоспазмом, дисфункцией сфинктера Одди и пузырного протока, синдромом раздраженного кишечника (СРК). Препаратами выбора для купирования абдоминального синдрома у таких пациентов являются спазмолитики.
Спазмолитики не только уменьшают/устраняют боль, но также способствуют восстановлению пассажа внутрипросветного содержимого и улучшению кровоснабжения стенки органа. Практикующему врачу важно помнить, что назначение спазмолитиков не сопровождается вмешательством в механизмы болевой чувствительности и не затрудняет диагностику острой хирургической патологии. Это значит, что даже на этапе диагностического поиска пациенту может быть назначена симптоматическая терапия с целью купирования АБ. Спазмолитики могут с успехом применяться у пациентов с язвенной болезнью до подтверждения наличия инфекции Helicobacter pylori и назначения эрадикационного лечения, при обострениях желчнокаменной болезни до выполнения холецистэктомии, в других клинических ситуациях. Таким образом, спазмолитики могут служить этиотропной терапией при функциональной боли и симптоматической терапией, если спазм сопровождает основное заболевание, но не играет роли в патогенезе.
Какому спазмолитику отдать предпочтение? При выборе препарата для терапии заболеваний пищеварительного тракта, сопровождающихся спастическим абдоминальным синдромом, необходимо учитывать ряд факторов: доказательства эффективности, профиль безопасности, хорошая переносимость. Для стартовой терапии необходим универсальный спазмолитик, способный воздействовать на все органы брюшной полости. Кроме того, препарат выбора должен оказывать быстрый эффект и обладать продолжительным действием. Немаловажное значение имеют удобная лекарственная форма и доступная цена. Этим требованиям в полной мере соответствует дротаверин.
Дротаверин – универсальный спазмолитик первой линии стартовой терапии АБ. Механизм действия препарата основан на подавлении фермента фосфодиэстеразы-4, широко представленной в гладкой мускулатуре кишечника, желче- и мочевыводящих путей. Этому спазмолитику следует отдавать предпочтение при сочетанной локализации боли, что на ранних стадиях затрудняет диагностику, или в случае тенденции к генерализации боли. На этапе установления окончательного диагноза не рекомендовано заменять дротаверин на селективный спазмолитик. Прием дротаверина из симптоматического варианта лечения может перейти в основную форму терапии. Благодаря хорошей переносимости и безопасности препарат может длительно применяться для обеспечения продолжительного спазмолитического эффекта при спастической дискинезии желчных путей, пилороспазме, с целью купирования болевого синдрома при язвенной болезни, СРК и других заболеваниях.
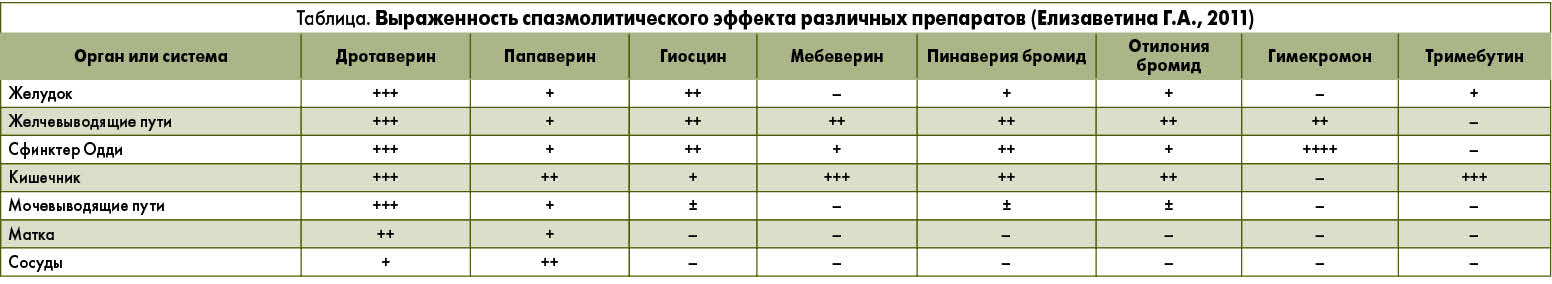
В настоящее время специалисты разного профиля сталкиваются в ежедневной практике с полиморбидными пациентами. Эта проблема актуальна и для современной гастроэнтерологии. Таким больным целесообразно назначать дротаверин: препарат обладает универсальным спазмолитическим механизмом действия, способен влиять на гладкую мускулатуру различных органов пищеварительного тракта, других органов и систем (табл.).
Кроме того, у дротаверина отсутствует антихолинергическая активность, что позволяет комбинировать этот препарат с другими лекарственными средствами у пациентов с полиморбидной патологией.
Но-шпа® – давно и хорошо знакомый гастроэнтерологам и семейным врачам препарат дротаверина. Его можно в т. ч. назначать детям с 6 лет и пожилым пациентам мужского пола с патологией предстательной железы. Но-шпа® выпускается в двух лекарственных формах: для инъекционного введения и перорального приема и может применяться как у стационарных больных для достижения быстрого и выраженного эффекта, так и в амбулаторной практике терапевта, семейного врача, гастроэнтеролога.
Препарат Но-шпа® показан в таких случаях:
1. Спазмы гладкой мускулатуры ЖКТ:
- язвенная болезнь желудка и двенадцатиперстной кишки, гастрит, кардио- и/или пилороспазм (как вспомогательная терапия);
- энтерит, колит, спастический колит с запором и СРК, сопровождающийся метеоризмом (как вспомогательная терапия).
2. Головные боли напряжения (как вспомогательная терапия).
3. Гинекологическая патология – дисменорея (как вспомогательная терапия).
4. Спазмы гладкой мускулатуры, связанные с заболеваниями билиарного тракта:
- холецистолитиаз, холангиолитиаз, холецистит, перихолецистит, холангит, папиллит (c лечебной целью).
5. Спазмы гладкой мускулатуры при заболеваниях мочевого тракта:
- нефролитиаз, уретеролитиаз, пиелит, цистит, тенезмы мочевого пузыря (c лечебной целью).
Положительный опыт применения препарата Но-шпа® в мире отражен в многочисленных клинических испытаниях. В числе последних – M-ASAP (многоцентровое проспективное перекрестное длительное неинтервенционное регистровое исследование, проведенное в Мексике, Казахстане и России в 2015 г.). Целью научной работы стала оценка эффективности дротаверина (Но-шпа®) в рутинной клинической практике в терапии спастической АБ, обусловленной заболеваниями ЖКТ, желчевыводящих путей и урологического тракта, а также дисменореи. Боль оценивали по цифровой рейтинговой шкале боли NPRS и визуальной аналоговой шкале (ВАШ). Регистрировали только спонтанные сообщения о нежелательных явлениях.
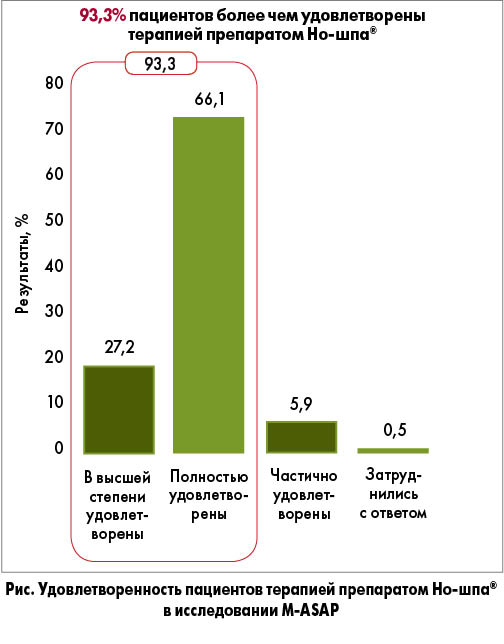 В исследовании участвовали 208 врачей и 5507 пациентов. 75% больных получали препарат Но-шпа®. Спазмолитик использовали преимущественно в виде монотерапии (72%). Как показал анализ результатов испытания, Но-шпа® снижала интенсивность спастической боли при холецистите в 1,5 раза (в сравнении с исходными показателями) уже через 30 мин; продемонстрировала эффективность у 87% пациентов с холециститом. 93,3% больных были удовлетворены результативностью терапии с использованием Но-шпы (рис.). Не зарегистрировано нежелательных явлений, возникших после начала лечения, которые стали бы причиной исключения из исследования.
В исследовании участвовали 208 врачей и 5507 пациентов. 75% больных получали препарат Но-шпа®. Спазмолитик использовали преимущественно в виде монотерапии (72%). Как показал анализ результатов испытания, Но-шпа® снижала интенсивность спастической боли при холецистите в 1,5 раза (в сравнении с исходными показателями) уже через 30 мин; продемонстрировала эффективность у 87% пациентов с холециститом. 93,3% больных были удовлетворены результативностью терапии с использованием Но-шпы (рис.). Не зарегистрировано нежелательных явлений, возникших после начала лечения, которые стали бы причиной исключения из исследования.
Лечение абдоминального болевого синдрома остается одним из приоритетных направлений современной гастроэнтерологии. Спазмолитики могут быть назначены для купирования спастической АБ в качестве симптоматической терапии еще на стадии обследования пациента, поскольку указанная тактика не сопровождается вмешательством в механизмы болевой чувствительности и не затрудняет диагностику острой хирургической патологии.
Но-шпа® – универсальный спазмолитик первой линии. Эффективность и безопасность препарата Но-шпа® позволяет применять его длительными курсами с целью обеспечения продолжительного спазмолитического эффекта.
Подготовила Мария Маковецкая
Медична газета «Здоров’я України 21 сторіччя» № 11-12 (408-409), червень 2017 р.