11 жовтня, 2017
Диуретики в лечении хронической сердечной недостаточности: комбинированная терапия фуросемидом и спиронолактоном
 Диуретики – базисные препараты в лечении хронической сердечной недостаточности (ХСН) вне зависимости от ее формы – с сохраненной (ХСНсохФВ) или сниженной (ХСНснижФВ) фракцией выброса левого желудочка (ЛЖ). Цель применения – достижение и поддержание эуволемии с помощью самых низких эффективных доз. Увеличение экскреции натрия и воды обеспечивает быстрое уменьшение клинических проявлений задержки жидкости. В отличие от антагонистов ренин-ангиотензин-альдостероновой (РААС) и симпатической нервной системы (СНС), нет значимой доказательной базы в отношении влияния диуретиков на смертность и заболеваемость, при том что в большинстве рекомендаций они отнесены к классу I.
Диуретики – базисные препараты в лечении хронической сердечной недостаточности (ХСН) вне зависимости от ее формы – с сохраненной (ХСНсохФВ) или сниженной (ХСНснижФВ) фракцией выброса левого желудочка (ЛЖ). Цель применения – достижение и поддержание эуволемии с помощью самых низких эффективных доз. Увеличение экскреции натрия и воды обеспечивает быстрое уменьшение клинических проявлений задержки жидкости. В отличие от антагонистов ренин-ангиотензин-альдостероновой (РААС) и симпатической нервной системы (СНС), нет значимой доказательной базы в отношении влияния диуретиков на смертность и заболеваемость, при том что в большинстве рекомендаций они отнесены к классу I.
Cochrane-метаанализ показал, что при ХСН петлевые и тиазидные диуретики способны снижать риск смерти и ухудшения течения СН, повышать переносимость физических нагрузок (R. Faris еt al., 2002, 2012). Учитывая ассоциацию приема диуретиков с ухудшением прогноза, важным условием диуретикотерапии является применение минимально эффективных доз – это ключевое условие реализации благоприятных эффектов ингибиторов РААС и СНС. На фоне необоснованно низких доз диуретиков дальнейшая задержка жидкости чревата уменьшением реакции на ингибиторы ангиотензинпревращающего фермента (иАПФ) и увеличением риска при применении β-блокаторов. Использование неадекватно высоких доз ведет к развитию гиповолемии, гипотензии, снижению функции почек при одновременном приеме ингибиторов РААС.
Диуретики требуются абсолютному большинству пациентов с клиническими проявлениями ХСН. Проблематичен вопрос профилактического назначения диуретиков: существуют исследования об эффективности малых доз диуретиков у бессимптомных пациентов с ХСН с точки зрения их влияния на прогноз и функцию почек (Y. Znang et al., 2015).
Ведение больных с отечным синдромом требует ограничения употребления поваренной соли (в пределах 3-4 г/сут) и жидкости (до 1 л/сут), пересмотра медикаментозной терапии (исключение нестероидных противовоспалительных препаратов, глюкокортикоидов, препаратов с нефротоксическим действием и др.).
Общие подходы к применению диуретической терапии:
- назначение диуретиков осуществляется на фоне нейрогормональной блокады (иАПФ и β-блокаторов);
- рекомендуется режим ежедневного приема диуретиков;
- использование минимальных эффективных доз и титрование доз диуретиков (с постепенным их повышением);
- назначение диуретиков идет от более слабых к более сильным препаратам, от монотерапии к комбинированной;
- стремительная дегидратация («ударный диурез») не является оправданной: она сопряжена с гиперактивацией нейрогормональных систем, гиповолемией, гипонатриемией с последующей рикошетной задержкой жидкости и натрия, ухудшается качество жизни, повышается риск госпитализации, прогрессирования ХСН;
- мочегонная терапия осуществляется в две фазы: 1) активную – в период гипергидратации и 2) поддерживающую – для сохранения эуволемического состояния после достижения компенсации;
- снижение доз (титрация на понижение доз) осуществляется при уменьшении признаков задержки жидкости, увеличении толерантности к физическим нагрузкам;
- крайне нежелательно быстрое прекращения длительной диуретической терапии ввиду риска развития синдрома рикошета;
- контроль (самоконтроль с ведением дневников) уровней диуреза, массы тела, артериального давления, частоты сердечных сокращений, электролитов крови (Е.И. Емелина, 2015).
Для длительного применения в лечении ХСН применяются тиазидные/тиазидоподобные, петлевые и калийсберегающие диуретики – прямые и антагонисты минералокортикоидных рецепторов (АМКР). Ингибиторы карбоангидразы (ацетазоламид) используются кратковременно для уменьшения развивающегося алкалоза и связанного с ним снижения эффективности диуретиков. Различия в механизмах действия определяют отличия в выраженности, быстроте наступления, длительности действия, спектре побочных реакций.
Стартовая монотерапия предполагает использование петлевых или тиазидных диуретиков. Тиазидные диуретики имеют ограничения, связанные с функциональным состоянием почек (неэффективны при скорости клубочковой фильтрации – СКФ <30 мл/мин), умеренная диуретическая активность (блокада 10-15% реабсорбции натрия) определяет необходимость использования достаточно высоких доз, сопряженных с метаболическими побочными реакциями. Длительное действие (>12 ч) может вести к никтурии, нарушению сна. У пожилых полиморбидных пациентов высокий риск тиазид-ассоциированной гипонатриемии определяет предпочтительность петлевых диуретиков (G. Liamis et al., 2016).
Петлевые диуретики отличает наиболее выраженная, быстрая и короткая реакция. Блокируют 20-30% фильтруемого натрия в восходящем отделе петли Генле. Для фуросемида начало действия составляет минуты при внутривенном, 30 мин – при пероральном применении. Наиболее выраженное в группе влияние на системную гемодинамику при внутривенном введении существенно в условиях отека легких и декомпенсированной острой СН. Характерна рикошетная реакция в ответ на активацию РААС – резкий рост концентраций ангиотензина и альдостерона.
АМКР – спиронолактон, эплеренон – имеют двоякую цель применения при ХСН. В малых дозах рекомендованы как нейрогормональные блокаторы для улучшения прогноза при ХСНснижФВ (D.A. Sica, 2015). По-видимому, благоприятное влияние на прогноз они имеют и при ХСНсохФВ. Первоначально регистрируемое отсутствие влияния спиронолактона на прогноз у пациентов с ХСНсохФВ в исследовании TOPCAT сменилось констатацией регионарных различий. Отсутствие положительного эффекта в России, в противоположность результатам медицинских центров Северной Америки, связывают не только с диагностическими огрехами, но и с неприменением спиронолактона у большинства пациентов, что было установлено на основании определения продукта его распада канренона в биопробах (S. de Denus et al., 2017).
Мочегонные дозы спиронолактона составляют ≥50 мг. Развитие правожелудочковой СН, вовлеченность в патологический процесс печени, формирование асцита характеризуются высоким уровнем циркулирующего альдостерона, что определяет необходимость в высоких дозах спиронолактона для обеспечения диуретического эффекта (A. Vazir, M. Cowie, 2013).
Комбинация петлевого диуретика и антагониста альдостерона рассматривается как наиболее рациональная в лечении отечного синдрома, поскольку усиление диуретической реакции сочетается с уменьшением нейрогормональной активации и снижением риска развития электролитных нарушений. В ряде исследований дозовое соотношение фуросемида и спиронолактона 1:2 определено как оптимальное. Фиксированная комбинация, включающая 20 мг фуросемида и 50 мг спиронолактона, уже более 30 лет применяется в лечении отечного синдрома при ХСН, циррозе печени, любых отеков в условиях гиперальдостеронизма (J. Yasky et al., 1986). Так, в лечении асцита при циррозе печени препаратом первого выбора является спиронолактон 50-100 мг с последующим титрованием дозы и добавлением петлевых диуретиков (E. Biecker, 2011). Вместе с тем сравнительное исследование монотерапии спиронолактона и комбинации фуросемид + спиронолактон показало меньшую частоту электролитных нарушений при большей клинической эффективности по таким параметрам, как снижение массы тела, уменьшение объема талии при комбинированной терапии (Z. Мuslim et al., 2016).
В лечении отечного синдрома при ХСН, напротив, препаратами первой линии являются петлевые диуретики, к которым добавляется АМКР, когда речь идет о более продвинутых стадиях СН. В реальной клинической практике комбинация петлевых диуретиков и АМКР назначается на ранних этапах. В метаанализе (8 исследований, 3929 пациентов) дополнительное назначение антагонистов альдостерона при ХСН I-II функциональных классов (ФК) по NYHA уменьшало смертность, риск регоспитализации, улучшало функцию сердца на фоне его обратного ремоделирования (L.-J. Hu et al., 2013).
Большинство исследований по изучению эффективности медикаментозной терапии относятся к ХСН с систолической дисфункцией. Вместе с тем в связи с прогрессирующим постарением населения отмечается существенный рост распространенности ХСНсохФВ. В когорте пожилых и старых людей, где крайне высока частота развития артериальной гипертензии (АГ), сахарного диабета, ишемической болезни сердца, она выступает превалирующей формой ХСН. Сравнительное исследование эффективности трех видов терапии у больных с ХСНсохФВ – 20 мг фуросемида, 20 мг фуросемида + 40 мг спиронолактона и 40 мг фуросемида + 100 мг спиронолактона – показало, что по таким показателям, как снижение числа повторных госпитализаций, меньшая частота электролитных нарушений, уменьшение симптомов и ФК по NYHA, уменьшение конечно-диастолического объема ЛЖ, увеличение ФВ ЛЖ, оптимальной является терапия 20 мг фуросемида и 40 мг спиронолактона (Z. Chen et al., 2016).
Целью исследования, проведенного на базе отдела клинической и эпидемиологической кардиологии Института геронтологии им. Д.Ф. Чеботарева НАМН Украины, была оценка клинической эффективности и безопасности фиксированной комбинации 20 мг фуросемида + 50 мг спиронолактона (Фуростим, Alvogen, CША) у больных гипертонической болезнью (20 пациентов) пожилого и старческого возраста с ХСНсохФВ (табл. 1).
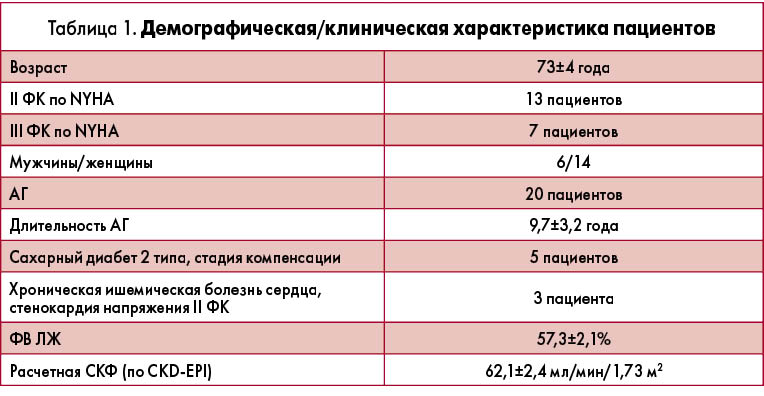
В исследование не включались пациенты с миокардиопатиями, клапанными поражениями сердца, перенесенным инфарктом миокарда, нарушениями ритма сердца, онкозаболеваниями, хронической обструктивной болезнью легких и другой клинически значимой соматической патологией. Перед включением в исследование все пациенты длительно (не менее 3 мес) находились на антигипертензивной терапии (иАПФ, сартаны, кальциевые антагонисты, β-блокаторы, индапамид), по показаниям принимали гипогликемические препараты, статины, антиагреганты. 12 пациентов самостоятельно эпизодически принимали фуросемид в дозе 20-40 мг/сут.
Общеклиническое исследование включало физикальный осмотр, электрокардиографию (ЭКГ), УЗИ внутренних органов, общий и биохимический анализы крови, анализ мочи. Эхокардиографическое исследование, проводимое на аппарате Xario SSA-660A (Toshiba, Япония), позволило на основе параметра ФВ ЛЖ исключить ХСНснижФВ и установить наличие и выраженность диастолической дисфункции согласно регламентированным диагностическим критериям: функциональным – соотношение Е/Е’ ≥13 усл. ед. либо среднее значение септально-латеральной скорости движения митрального кольца Е’ <9 см/с по данным тканевой допплерографии; дополнительным структурным критериям – наличие гипертрофии ЛЖ (индекс массы миокарда >115 г/м2 для мужчин, >95 г/м2 для женщин) либо увеличенное левое предсердие (индекс объема >34 мл/м2) (P. Ponikowski, 2016).
Фуростим назначали в дозе 1 капсула в сутки на протяжении 3 нед. Оценивались динамика симптомов, ФК СН, толерантность к физическим нагрузкам по результатам теста 6-минутной ходьбы, качество жизни согласно Миннесотскому опроснику для больных СН, баланс жидкости по разнице между диурезом и потребленной жидкостью, суточный диурез как среднее данных первых 3 дней диуретической терапии.
Под влиянием лечения наблюдалась положительная динамика симптомов – уменьшение одышки, отчетливая регрессия признаков задержки жидкости, что нашло отражение в уменьшении баллов по Миннесотскому опроснику (табл. 2).
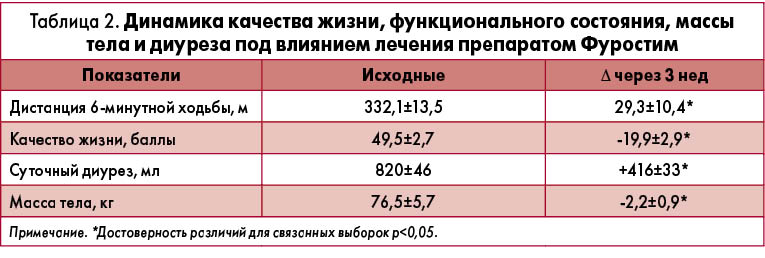
Состояние эуволемии достигнуто у 80% больных. Формирование отрицательного баланса жидкости в организме, на что указывало увеличение суточного диуреза, привело к снижению массы тела к концу наблюдения. Обычно акцентируется, что избыточный диурез не желателен и потеря веса не должна превышать 1 кг/сут в условиях стационара и 0,7 кг/сут – дома (Е.И. Емелина, 2015). В условиях нарушения наполнения ЛЖ в диастолу при ХСНсохФВ у престарелых пациентов эти цифры должны быть еще меньше, поскольку снижение резерва функциональных возможностей почек сопряжено с повышенным риском гиповолемии вследствие избыточного диуреза, а это, в свою очередь, с усугублением недостаточности гемодинамического обеспечения организма.
Об адекватности диуретической терапии в режиме 1 капсула Фуростима в сутки свидетельствовало улучшение функционального состояния – отчетливо увеличилась дистанция пути, пройденного в процессе выполнения теста 6-минутной ходьбы. В то же время в анализируемой группе не установлено достоверных сдвигов со стороны ФК по NYHА (р<0,1), что в значительной степени связано с малочисленностью исследуемой выборки и диапазоном различий в функциональном состоянии в пределах каждого класса.
Важным аспектом диуретикотерапии у гериатрического контингента больных является ее безопасность. Назначение Фуростима сопровождалось дополнительным статистически значимым снижением артериального давления: систолического – со 151,4±2,8 до 140,7±2,4 мм рт. ст. и диастолического – с 92,3±1,8 до 83,8±1,7 мм рт. ст. Развития ортостатической гипотензии не зарегистрировано. Не выявлено ЭКГ-признаков электролитных нарушений. У 2 пациентов (10%) к концу лечения регистрировалось небольшое превышение верхней границы нормативных значений уровня калия в крови (5,5-5,6 ммоль/л). Аналогичные данные приводят другие исследователи: частота развития электролитных нарушений (гиперкалиемии/гипокалиемии) у пациентов с начальными стадиями ХСНсохФВ при использовании сходной комбинации (фуросемид 20 мг и спиронолактон 40 мг) составила 8,3%. В то же время как при монотерапии фуросемидом в дозе 20 мг, так и при использовании в комбинированной терапии более высоких доз препаратов (40 мг фуросемида и 100 мг спиронолактона) частота электролитных нарушений была существенно выше – соответственно 14,8 и 13,3% (Z. Chen et al., 2016). Тенденция к уменьшению расчетной СКФ (-2,4±1,1 мл/мин/1,73 м2) в обследуемой группе была статистически незначимой.
Таким образом, фиксированная комбинация фуросемид 20 мг + спиронолактон 50 мг (препарат Фуростим, Alvogen, CША) является оптимальной как стартовая комбинированная диуретическая терапия, исходя из принципа применения минимально низких эффективных доз. 3-недельная терапия Фуростимом в дозе 1 капсула в сутки у больных пожилого и старческого возраста с «гипертензивным фенотипом» ХСНсохФВ, II-III ФК по NYHA сопровождалась адекватной диуретической реакцией, выраженным, быстрым уменьшением симптомов застойной ХСН, улучшением качества жизни, повышением толерантности к физическим нагрузкам. Изученная комбинация отличается благоприятным профилем безопасности.
Список литературы находится в редакции.



