16 жовтня, 2017
Інфекції сечової системи у дітей: настанови і клінічна практика
Термінологія
 Інфекції сечової системи (ІСС) – мікробно-запальне ураження органів сечових шляхів без уточнення топічного рівня ураження.
Інфекції сечової системи (ІСС) – мікробно-запальне ураження органів сечових шляхів без уточнення топічного рівня ураження.
Пієлонефрит (ПН) – неспецифічне мікробне запалення нирки з переважним вогнищевим ушкодженням тубулоінтерстиційної тканини, чашечок і миски.
Цистит – неспецифічне мікробне запалення слизової оболонки сечового міхура [1].
Класифікація
Рішенням ІІ З’їзду нефрологів України (2005) затверджено класифікацію ІСС (рис.).
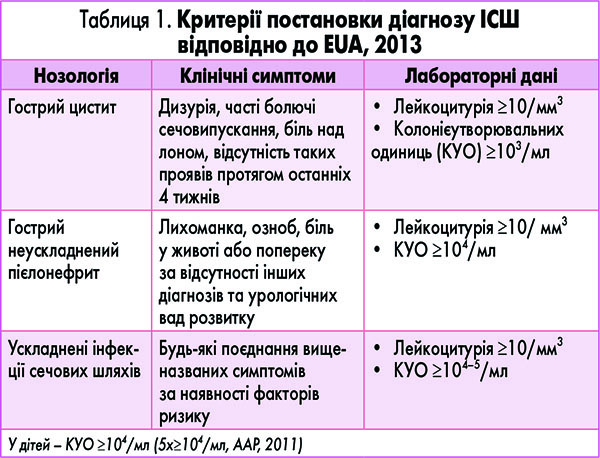
Діагностичні критерії
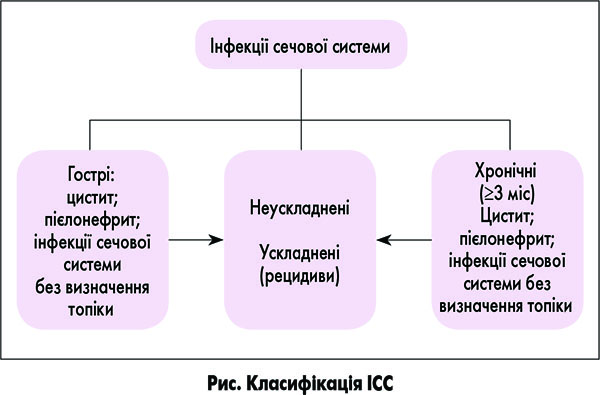 ICC вважається гострою за тривалості її перебігу до 3 міс. За хронічного ПН можливий розвиток хронічної ниркової недостатності, тому в діагнозі вказується стадія ХЗН.
ICC вважається гострою за тривалості її перебігу до 3 міс. За хронічного ПН можливий розвиток хронічної ниркової недостатності, тому в діагнозі вказується стадія ХЗН.
Рецидив ПН документується за наявності, окрім клініко-лабораторних симптомів, того ж збудника, що й при попередньому епізоді захворювання, і може бути представлений незакінченою інфекцією (нераціональне лікування, резистентний до антибіотика збудник) або персистенцією (відокремлене вогнище бактеріовиділення). Виявлення іншого чинника при бактеріологічному дослідженні сечі свідчить про реінфекцію [1].
У нашій країні лікування інфекцій сечової системи у дітей регламентує наказ МОЗ України від 03.11.2008 № 627 «Про затвердження протоколу лікування дітей з інфекціями сечової системи і тубулоінтерстиційним нефритом» [1]. Його оновлену версію вже понад 2 роки опрацьовує департамент стандартизації медичних послуг ДП «Державний експертний центр» МОЗ України. Проте щорічно Європейська асоціація урологів (EAU) представляє клінічні рекомендації з діагностики і лікування ІСС у дітей. Ми з ентузіазмом сприймаємо ініціативу МОЗ використовувати зарубіжні настанови і додержуємося такої тактики останніми роками.
 Незважаючи на безперечні переваги в діагностиці й узагальненні досвіду, Європейські рекомендації з лікування ІСС:
Незважаючи на безперечні переваги в діагностиці й узагальненні досвіду, Європейські рекомендації з лікування ІСС:
– обмежені досвідом застосування уроантисептиків, навіть тих, що виробляються в країнах Європи, і тому
– надмірно використовують антибіотики, що призводить до формування резистентності серед населення країн ЄС;
– не містять доказових даних з лікування дітей східноєвропейської популяції;
– базуються на особистих традиціях лікарів і ментальності європейського населення.
Проте діагностика і лікування ІСС у дітей в Україні дещо відрізняються від рекомендацій EAU, тому вони не будуть у повному обсязі впроваджені в нашій країні. Тези щодо сучасного лікування ІСС у дітей в Україні наведені нижче.
1. При рецидиві ІСС у дітей до 5 років з 3-го епізоду інфекції показано проведення мікційної цистограми навіть за відсутності патологічних змін за даними УЗД сечової системи, у хлопчиків до 1 року – з другого епізоду [1].
2. Відповідно до рекомендацій EAU 2017 року [2] діти з антенатальним гідронефрозом складають групу підвищеного ризику розвитку ІСС і потребують тривалої антибактеріальної профілактики (2А). На наш погляд, у цій клінічній ситуації після наявного епізоду ІСС можуть використовуватися такі препарати: а) у дівчаток – уроантисептики (Макмірор, Фурамаг або триметоприм/сульфаметаксазол) і Канефрон Н [3]; б) у хлопчиків – фітоніринговий препарат Канефрон Н [4].
3. За першого епізоду циститу у дітей призначається уроантисептик тривалістю 5 днів. Другий епізод – інший уроантисептик тривалістю 7 діб [1]. Антибіотик застосовують лише при діагнозах «ІСС без визначення топіки» або «пієлонефрит».
4. Препаратами вибору в лікуванні циститу у дітей є: Фурамаг, Макмірор (має переваги у дівчаток з вульвітами та вульвовагінітами) і триметоприм/сульфаметоксазол. Інші препарати протимікробної дії при першому-другому епізодах не використовуються, за винятком антибіотиків для лікування урогенітальних інфекцій, доведених за підвищеним титром імуноглобулінів класу G. Для полегшення симптомів циститу використовують Ріабал та Канефрон Н.
5. Антибіотики (переважно цефалоспорини ІІІ покоління) застосовуються для лікування хворих на ПН. Найчастіше використовується ступінчаста терапія: парентерально цефалоспорин ІІІ покоління внутрішньовенно 3 доби, потім цефіксим (Цефікс) – 7 діб. Загальна тривалість лікування – 10 діб за неускладненого перебігу ПН (нормалізація температури на 3-тю добу, аналізу сечі на 5-ту добу, відсутність порушень уродинаміки). Амоксицилін із сульбактамом або клавуланатом використовують переважно за наявної грампозитивної флори. Препаратом другої лінії є фторхінолони (ципрофлоксацин) у дозі 20 мг/кг маси тіла.
Основа лікування ПН у стаціонарі за схемою «3+». Приклад.
 1. Антибактеріальна терапія ступінчаста (наприклад, цефалоспорин ІІ-ІІІ покоління (цефтріаксон/сульбактам 100 мг/кг/добу в 2 введення в/в 3 дні, потім Цефікс 8 мг/кг/добу перорально 7 діб).
1. Антибактеріальна терапія ступінчаста (наприклад, цефалоспорин ІІ-ІІІ покоління (цефтріаксон/сульбактам 100 мг/кг/добу в 2 введення в/в 3 дні, потім Цефікс 8 мг/кг/добу перорально 7 діб).
2. Регідратація перорально та дезінтоксикація внутрішньовенно (Реосорбілакт 5 мл/кг/добу в 2 введення або Ксилат при ацетонемічному синдромі).
3. Жарознижувальні та протизапальні (за необхідності): парацетамол 3-4 дні і німесулід до 10 діб (дітям старше 12 років).
«+» – запобігання рецидиву: профілактичне лікування Фурамагом 25 мг на ніч 3-6 міс або Макмірором 100 мг; до нього можна також додатково включити препарати Канефрон Н чи Уропак‑36 або ж застосовувати їх як альтернативу.
Амбулаторно (нетяжкий перебіг, немає дегідратації та гіпертермії) – за схемою «2+». Приклад.
1. Цефікс 1 раз на добу 10 діб або цефуроксим 30 мг/добу в 2 прийоми 10 діб перорально.
2. Жарознижувальні та протизапальні (за необхідності): парацетамол 3-4 дні і німесулід до 7 діб (дітям старше 12 років).
«+» – запобігання рецидиву: профілактичне лікування Фурамагом 25 мг на ніч 3-6 міс або Макмірором 100 мг; до нього можна також додатково включити препарати Канефрон Н чи Уропак‑36 або ж застосовувати їх як альтернативу.
6. Після лікування рецидиву ІСС використовують профілактичне лікування 1/3-1/4 від добової дози Фурамагу, Макмірору, триметроприму/сульфаметоксазолу або віковою дозою Канефрону Н чи Уропаку‑36 (36 мг проантоціанідину А) для дівчаток та у виняткових випадках у хлопчиків. Однак є дані про ефективність застосування у хлопчиків Канефрону Н. Тривалість профілактичного лікування становить 1-3 міс при попередньому діагнозі цистит та 3-12 міс при попередньому діагнозі ПН.
7. Змінилася європейська думка щодо безсимптомної бактеріурії, яка зараз вважається в цілому доброякісним, а іноді і захисним станом (з формуванням біоплівок). Клінічний досвід в Україні показує вкрай низьку ефективність лікування ІСС після 3-4 курсу антибактеріальних препаратів, тому безсимптомна бактеріурія, як і симптомна (з лейкоцитурією), найчастіше лікується/контролюється за допомогою фітопрепаратів (Канефрон Н, Уропак‑36) без застосування антибіотиків.
8. Доцільним є щеплення дітей після 4-6 років (аутовакцина протягом 1 міс або Уро-Ваксом протягом 6 міс) для дітей з рецидивуючими ІСС та безсимптомною/симптомною бактеріурією.
Критерії ефективності лікування
Цистит: ліквідація клінічних проявів (2-3 доба), нормалізація аналізів сечі (3-4 доба), відсутність бактеріурії (2-3 доба).
Пієлонефрит: поліпшення клінічного стану через 2-3 доби, відсутність бактеріурії (3-4 доба), нормалізація аналізів сечі (4-5 доба).
Критерії ефективності застосованого режиму антибактеріальної терапії:
– тривалість ремісії;
– кількість рецидивів;
– перехід гострого ПН у хронічний;
– швидкість прогресування ПН до розвитку хронічної ниркової недостатності;
– швидкість наростання порушення функції нирок;
– тривалість життя;
– якість життя.
Збереження стійкої ремісії протягом 1 року при циститі, 3 років при гострому ПН і 5 – при хронічному ПН та інтерстиційному нефриті дозволяє констатувати одужання [1].
Конфлікт інтересів: у поданому матеріалі автор декларує, що не представляє інтереси фармакологічних компаній-виробників згаданих препаратів.
Література
1. Про затвердження протоколу лікування дітей з інфекціями сечової системи і тубулоінтерстиційним нефритом: наказ Міністерства охорони здоров’я України від 03.11.2008 № 627.
2. https://uroweb.org/guideline/paediatric-urology/?type=summary-of-changes
3. Вороненко Ю.В., Шекера О. Г., Іванов Д. Д. та ін. Актуальні питання нефрології в практиці сімейного лікаря. Заславський, Київ, 2015.– 356 с.
4. https://www.rmj.ru/articles/urologiya/Primenenie_preparata_Kanefron_N_v_urologicheskoy_praktike/
Тематичний номер «Педіатрія» № 3 (42), вересень 2017 р.


