26 грудня, 2017
Інструментальні методи дослідження в дитячій кардіології: електрокардіографія
Продовження. Початок – у № 3 (42), 2017 р., стор. 54-57.
 На сторінках цього тематичного номера ми продовжуємо знайомити педіатрів із практичними аспектами та діагностичними можливостями методу ЕКГ. У цій публікації буде докладно, з наведенням прикладів розглянута ЕКГ-діагностика гіпертрофій міокарда, а також порушень серцевого ритму у дітей.
На сторінках цього тематичного номера ми продовжуємо знайомити педіатрів із практичними аспектами та діагностичними можливостями методу ЕКГ. У цій публікації буде докладно, з наведенням прикладів розглянута ЕКГ-діагностика гіпертрофій міокарда, а також порушень серцевого ритму у дітей.
 ЕКГ-діагностика гіпертрофій
ЕКГ-діагностика гіпертрофій
Загальні ЕКГ-ознаки гіпертрофії та їхній генез:
- збільшення амплітуди зубців – посилення електричного потенціалу за рахунок сумації векторів електрорушійних сил гіпертрофованих волокон;
- поширення зубців – збільшення часу проходження імпульсів через стовщену стінку міокарда;
- збільшення часу внутрішнього відхилення. Час внутрішнього відхилення – це час проходження збудження від ендокарда до епікарда. Він залежить від товщини стінки і може свідчити про наявність гіпертрофії. Визначається інтервалом між початком зубця Р (для передсердь) чи комплексу QRS (для шлуночків) і перпендикуляром, опущеним з вершини зубця, відповідно, Р чи R;
- розщеплення зубців – різний час проходження імпульсів по гіпертрофованих і нормальних ділянках міокарда;
- зміни процесів реполяризації (ST-T);
- відхилення електричної осі в бік гіпертрофованого відділу.
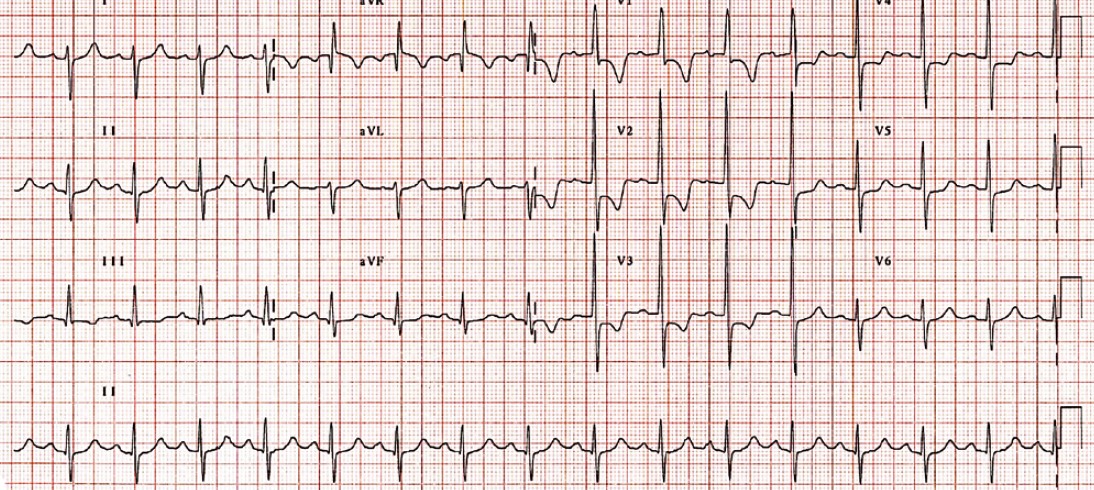
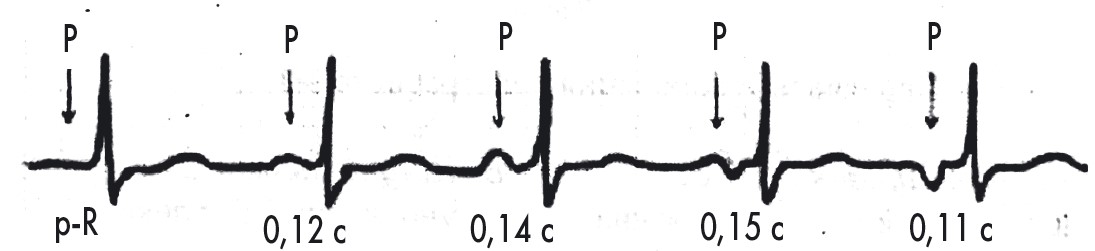
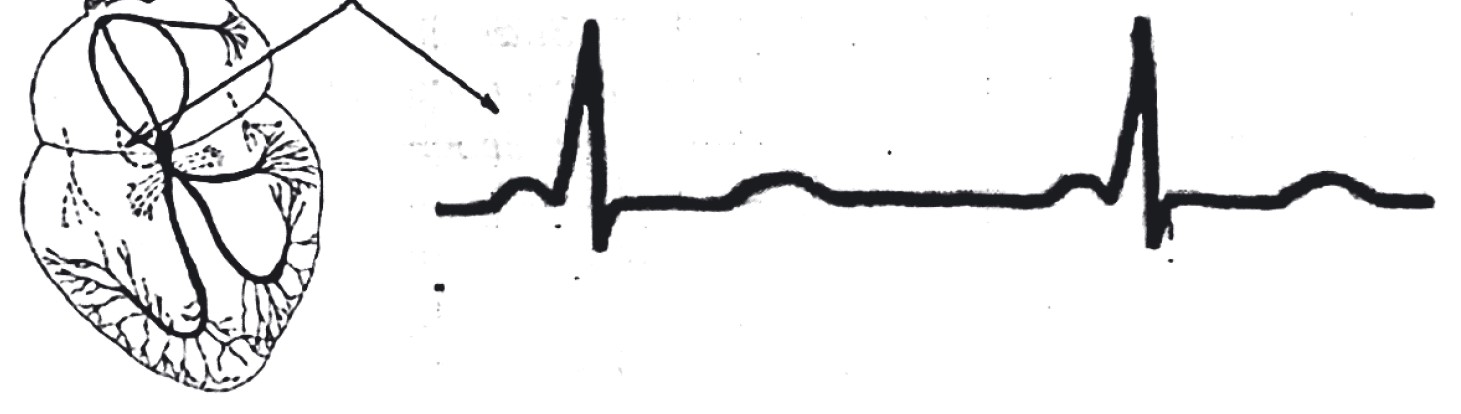
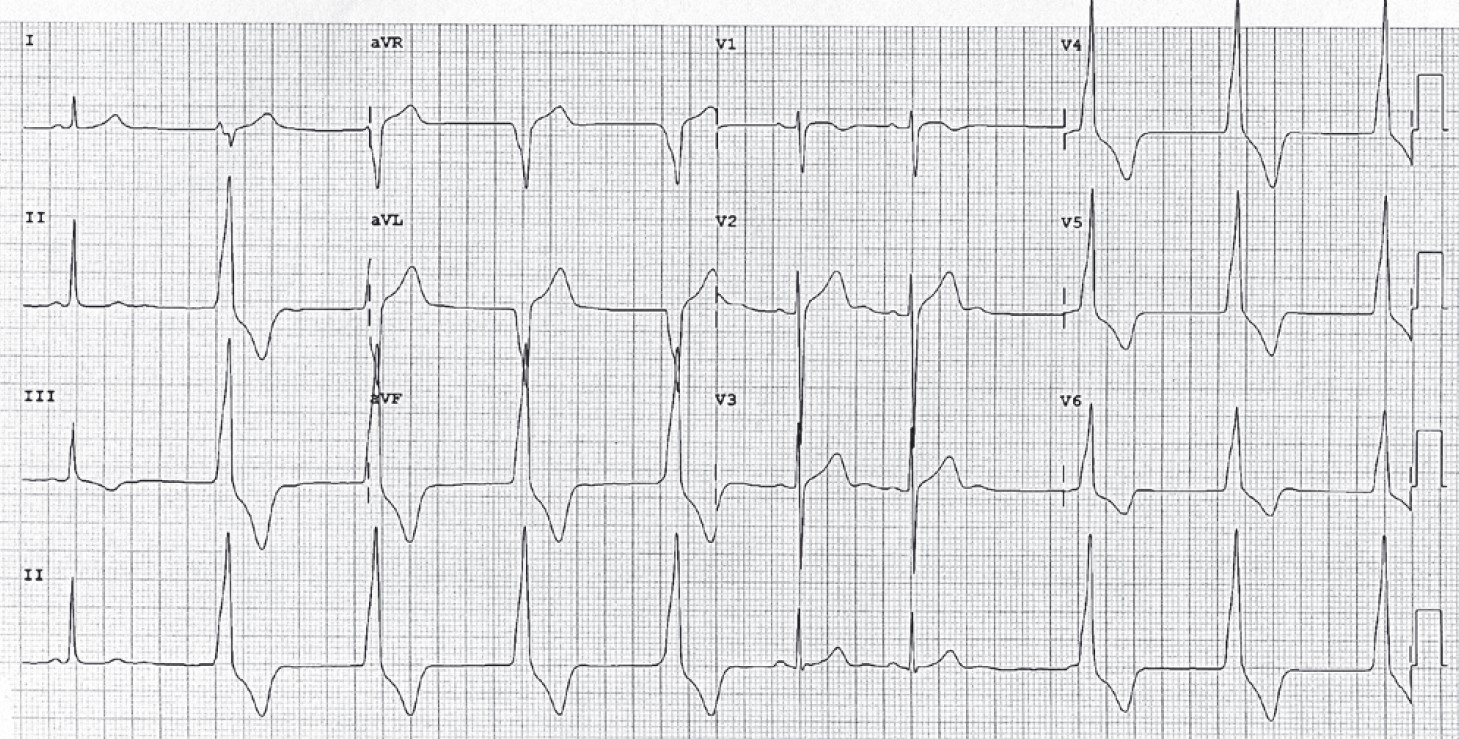
ЕКГ-ознаки гіпертрофії лівого передсердя (рис. 13):
- P-mitrale: подовжений (>0,10 с), двогорбий або двофазний Р у лівих грудних відведеннях;
- двофазний P у V1 з поглибленою і поширеною негативною фазою;
- час внутрішнього відхилення лівого передсердя >0,06 с.
Рис. 13. ЕКГ при гіпертрофії лівого передсердя (P-mitrale). Швидкість запису 25 мм/с.
Ширина Р >0,10 мс, двохфазний зубець Р у ІІ відведенні; відстань між піками зубця Р >40 мс;
у V1 ширина другої фази зубця Р >40 мс
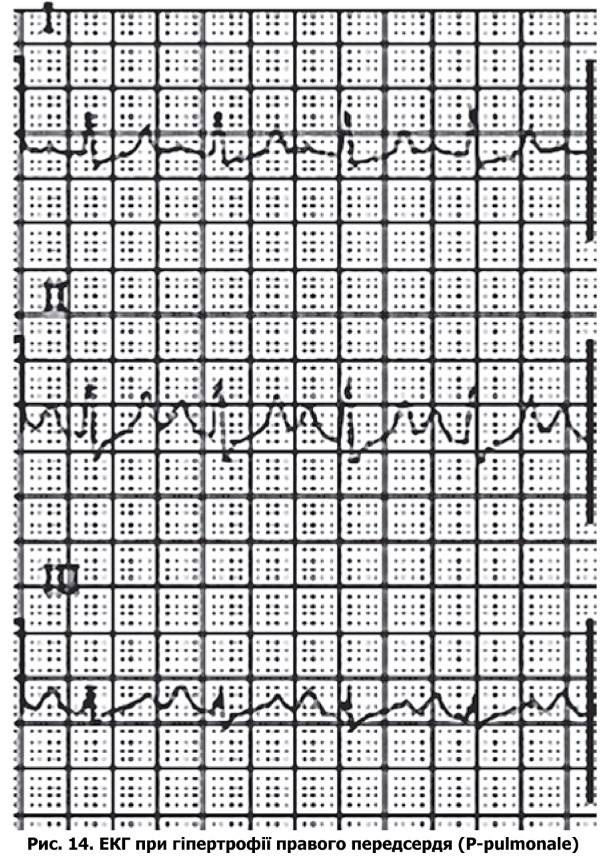 ЕКГ-ознаки гіпертрофії правого передсердя (рис. 14):
ЕКГ-ознаки гіпертрофії правого передсердя (рис. 14):
- P-pulmonale: високий (>2,5 мм), шпилястий у правих відведеннях;
- час внутрішнього відхилення правого передсердя >0,04 с.
ЕКГ-ознаки переважання потенціалів лівого шлуночка (рис. 15):
- високоамплітудний R у лівих відведеннях (RI >15 мм, RAVL >11 мм (за горизонтальної осі); RIII >20 мм (за вертикальної осі);
- глибокі S у правих відведеннях; RV425 мм). Індекс Соколова – Лайона: SV1+RV5 >35 мм (у дітей молодшого віку >45 мм); SV1 >20 мм;
- подовження QRS >0,09 с;
- відхилення ЕВС ліворуч (кут α= –20° і менше), за винятком вертикального положення серця;
- зміщення перехідної зони праворуч R=S у V1-V2;
- збільшення часу внутрішнього відхилення QR у V5-V6 >0,05 с (при нормі для лівого шлуночка – ЛШ – 0,45 с);
- дискордантне зміщення ST-T.
Жодна ознака не є специфічною для переважання потенціалів ЛШ. Верифікація переважання потенціалів ЛШ можлива за наявності 3 ознак і більше.
Рис. 15. Переважання потенціалів ЛШ на ЕКГ
ЕКГ-ознаки переважання потенціалів правого шлуночка (рис. 16):
- високі R (або R’) у правих відведеннях (RV1 >7 мм, RaVF >12 мм; RIII >10 мм, RV1>SV1);
- глибокі S у лівих грудних відведеннях – SV5 >5 мм (SV1 <3 мм), RV5 < SV5; RV1+SV5 >11 мм;
- відхилення ЕВС праворуч (кут α =+110°) або S-тип: переважання зубців S у всіх відведеннях;
- RaVR >5 мм, RaVF >12 мм;
- подовження QRS >0,09 с (блокада правої ніжки пучка Гіса);
- дискордантне зміщення ST-T;
- збільшення часу внутрішнього відхилення qR y V1-V2 >0,03 с.
Рис. 16. Переважання потенціалів ПШ на ЕКГ: відхилення ЕВС праворуч (+150°); R/S у V1 >1; R/S у V6 <1; депресія ST у V1-V4
Гіпертрофію правого шлуночка (ПШ) діагностувати складно, оскільки маса ПШ є значно меншою від маси ЛШ. Переважання потенціалів ПШ над ЛШ можливе лише за умов різко вираженої його гіпертрофії.
ЕКГ-ознаки гіпертрофії обох шлуночків:
- RV5-V6 > RV4 i RV1-V2 >5 мм;
- ознаки гіпертрофії ЛШ+ЕВС відхилена праворуч;
- ознаки гіпертрофії ПШ+ЕВС, відхилена ліворуч;
- достовірні ознаки гіпертрофії ПШ + глибокі qV5-V6;
- високі RV1-V2 й глибокі SVI-V2;
- «нормальна» ЕКГ при клінічних ознаках гіпертрофії одного зі шлуночків.
ЕКГ-ознаки систолічного перевантаження серця (при перешкоді вигнання крові – стенози, гіпертензія):
- QV5-V6 до 2 мм;
- RV5-V6 > RV4;
- глибокі SV1-V2.
ЕКГ-ознаки діастолічного перевантаження серця (переповнення об’ємом – недостатність клапанів серця):
- QV5-V6 >2 мм, але <1/4 R і Q неширокий (<0,03 с);
- високі RV5-V6;
- глибокі SV1-V2;
- ST на ізолінії або вище;
- Т (+), шпилястий.
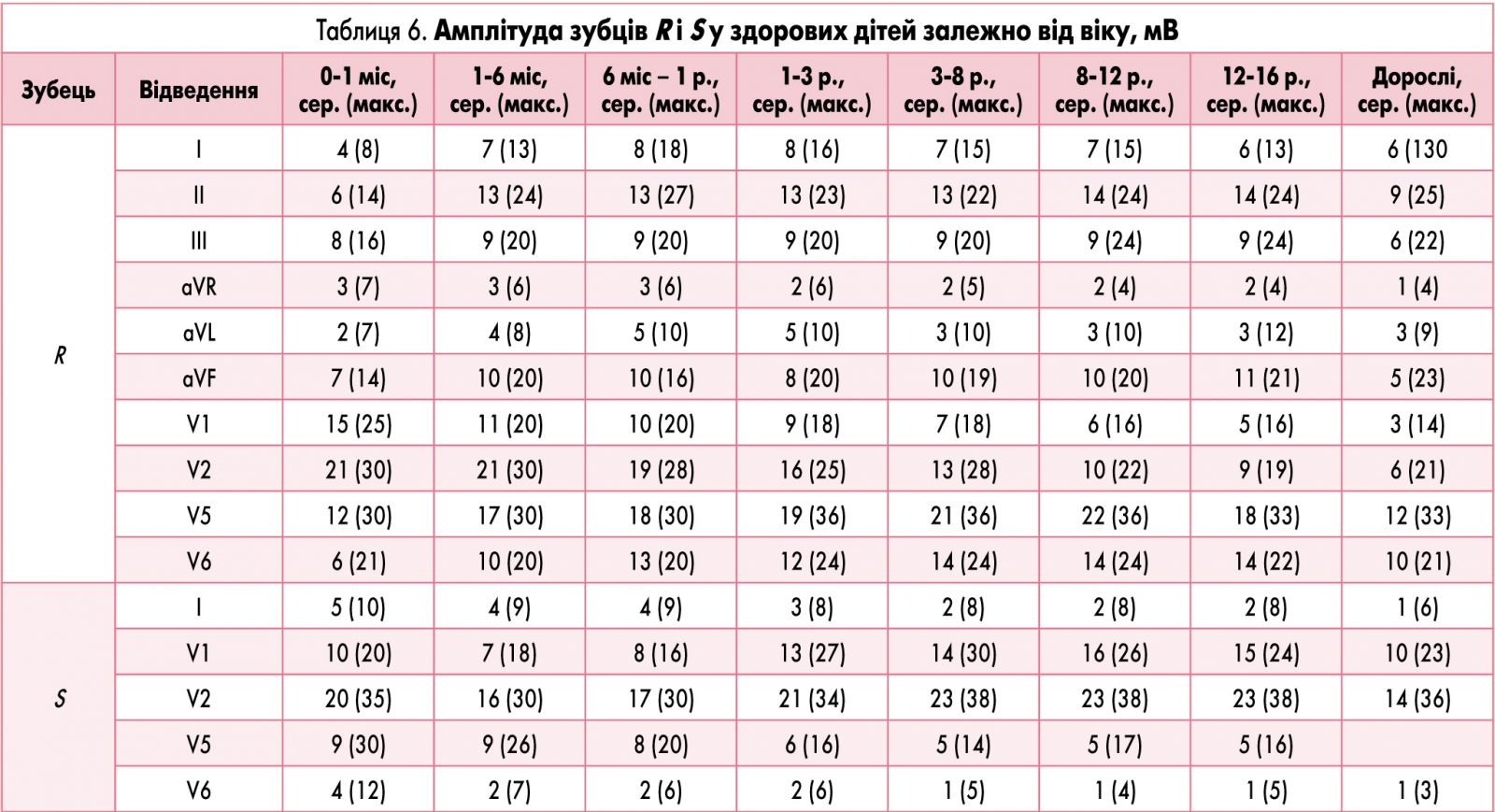
В таблиці 6 подано амплітудні характеристики зубців R і S у здорових дітей різного віку, які можна застосовувати при визначенні переважання потенціалів ПШ або ЛШ.
ЕКГ-діагностика аритмій
Аритмією називають серцевий ритм, що відрізняється від нормального синусового частотою, регулярністю і джерелом збудження серця, а також порушенням зв’язку або послідовності між активацією передсердь і шлуночків.
Розрізняють три групи аритмій:
– аритмії, пов’язані з порушенням утворення імпульсу (порушення автоматизму СВ, ектопічні комплекси і ритми, миготіння і фібриляція);
– аритмії, пов’язані з порушенням проведення імпульсу (блокади);
– комбіновані аритмії (синдром слабкості СВ, синдроми передчасного збудження шлуночків, парасистолія тощо).
ЕКГ-ознаки синусової тахікардії:
- Р – синусового походження;
- PQ (–) – 0,10-0,20 с, постійний;
- ЧСС більше ніж на 20% за вікову норму.
ЕКГ-ознаки синусової брадикардії:
- Р – синусового походження;
- PQ – 0,10-0,20 с, постійний;
- ЧСС менше ніж 20% за вікову норму.
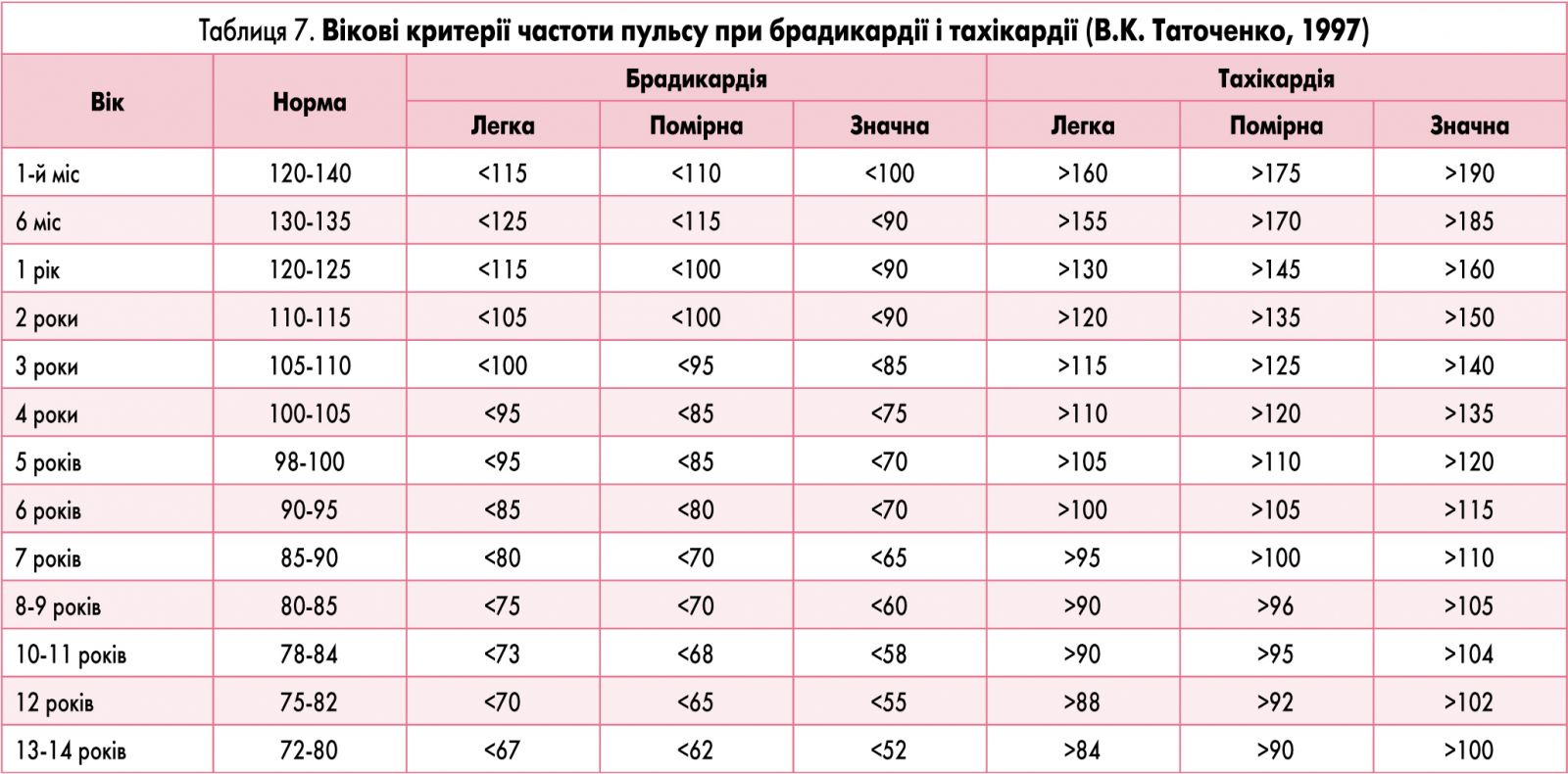
В таблиці 7 наведено критерії діагностики тахікардії та брадикардії у дітей.
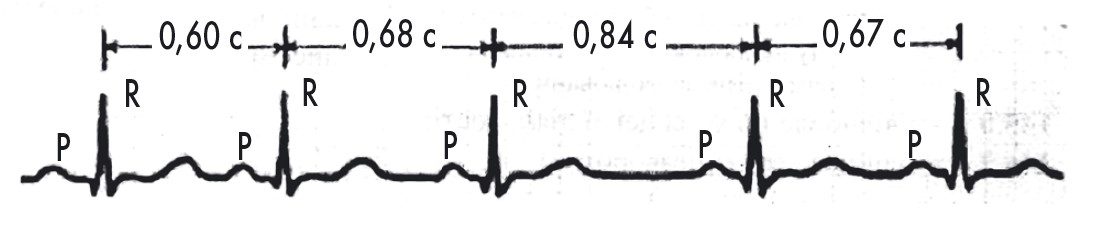
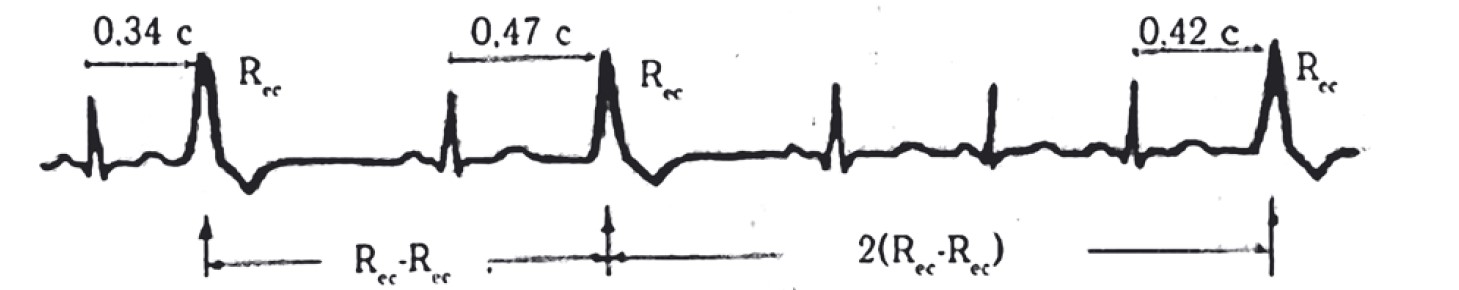
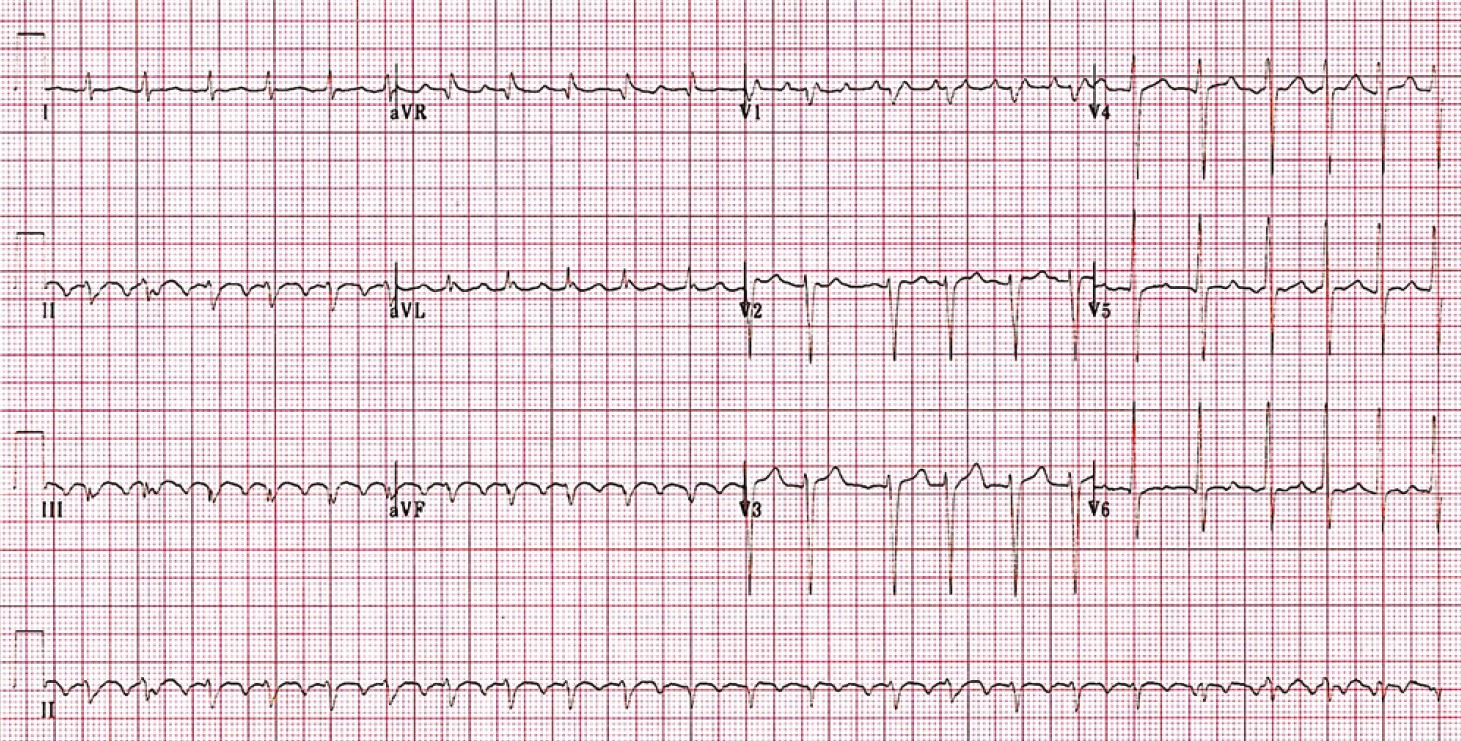
ЕКГ-ознаки синусової аритмії (рис. 17):
- Р – синусового походження;
- PQ (–) – 0,10-0,20 с, постійний;
- різниця найкоротшого і найдовшого R-R >0,16 с, або 15%.
Рис. 17. Синусова аритмія
Синусова аритмія зумовлена нерегулярним утворенням імпульсів у СВ, що викликане дисбалансом вегетативної нервової системи з переважанням її парасимпатичного відділу. Частіше зустрічається дихальна синусова аритмія, за якої ЧСС збільшується на вдиху і зменшується на видиху.
Несинусові аритмії
Несинусові аритмії відрізняються від синусових наявністю, формою, полярністю зубця Р і довжиною інтервалу P-Q.
ЕКГ-ознаки міграції джерела автоматизму (рис. 18):
Рис. 18. Міграція джерела автоматизму
- у СВ – Р(+) синусового походження з постійною зміною його форми, P-Q постійної тривалості, різниця R-R >0,16 с (синусова аритмія);
- у передсердях – Р(+), форма і величина його постійно змінюються, P-Q різної протяжності;
- між СВ і AV Р поступово знижується, деформується, стає ізоелектричним і наприкінці – негативним, після чого поступово знову стає позитивним, P-Q поступово скорочується до 0,12-0,10 с, шлуночкові комплекси не змінені, незначна різниця R-R.
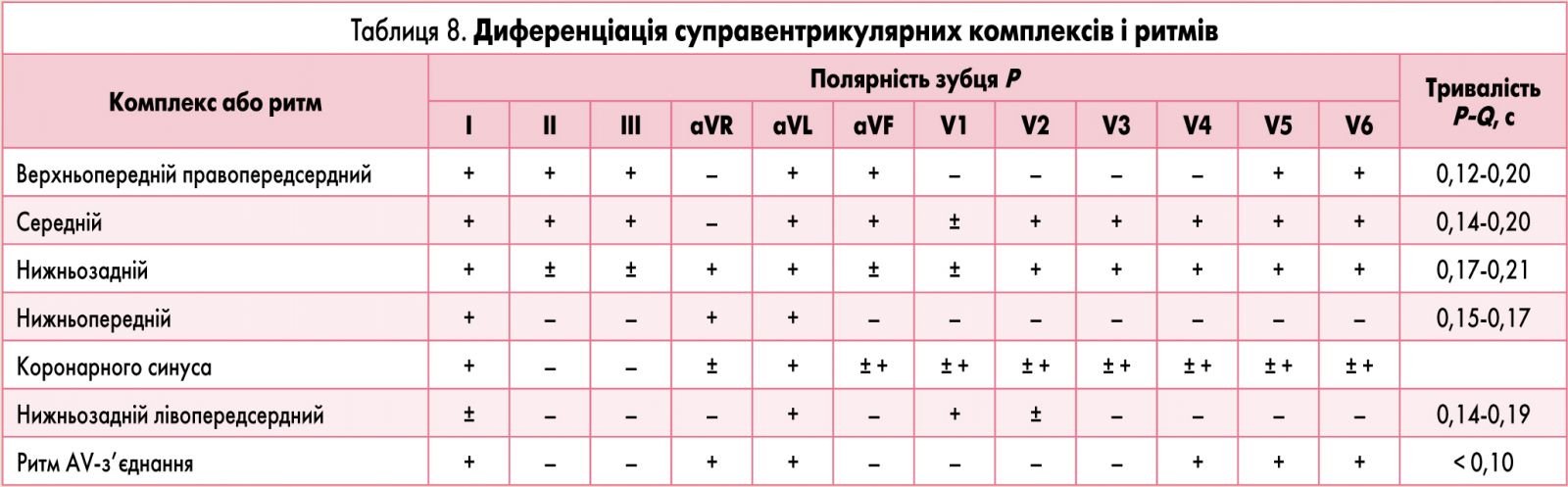
ЕКГ-ознаки ектопічних комплексів і ритмів: диференціацію суправентрикулярних (передсердних, атріовентрикулярних) і шлуночкових ектопічних комплексів проводять за формою комплексу QRS, наявністю і формою зубця Р (табл. 8).
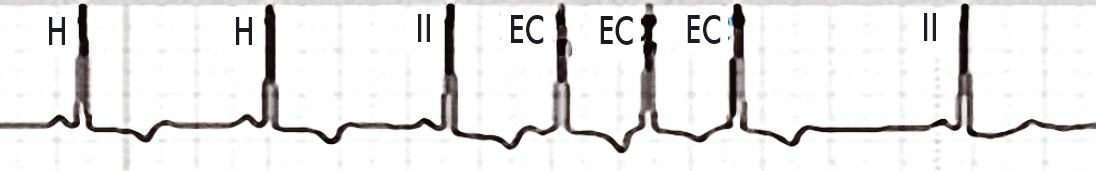
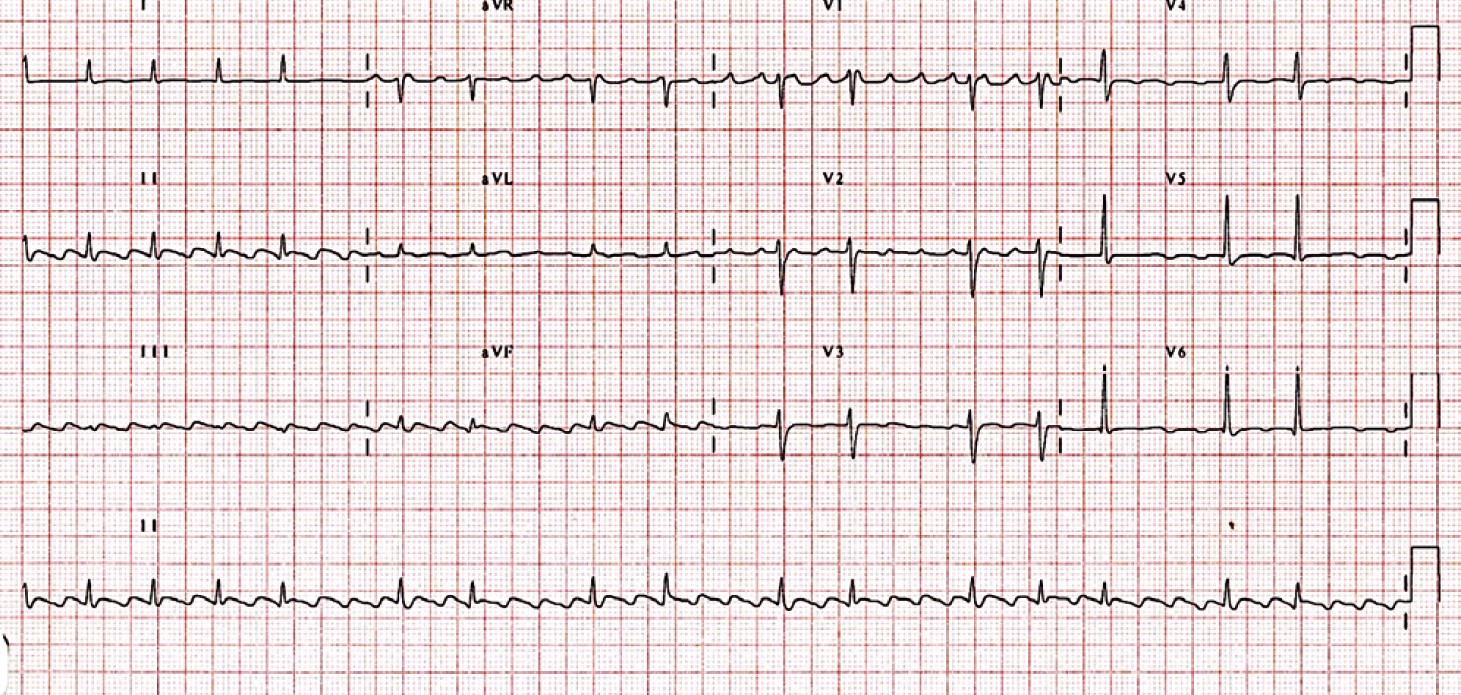
ЕКГ-ознаки передсердного ектопічного комплексу (рис. 19):
- змінений Р або Р-Q;
- незмінений QRS.
Рис. 19. Екстрасистолія надшлуночкова
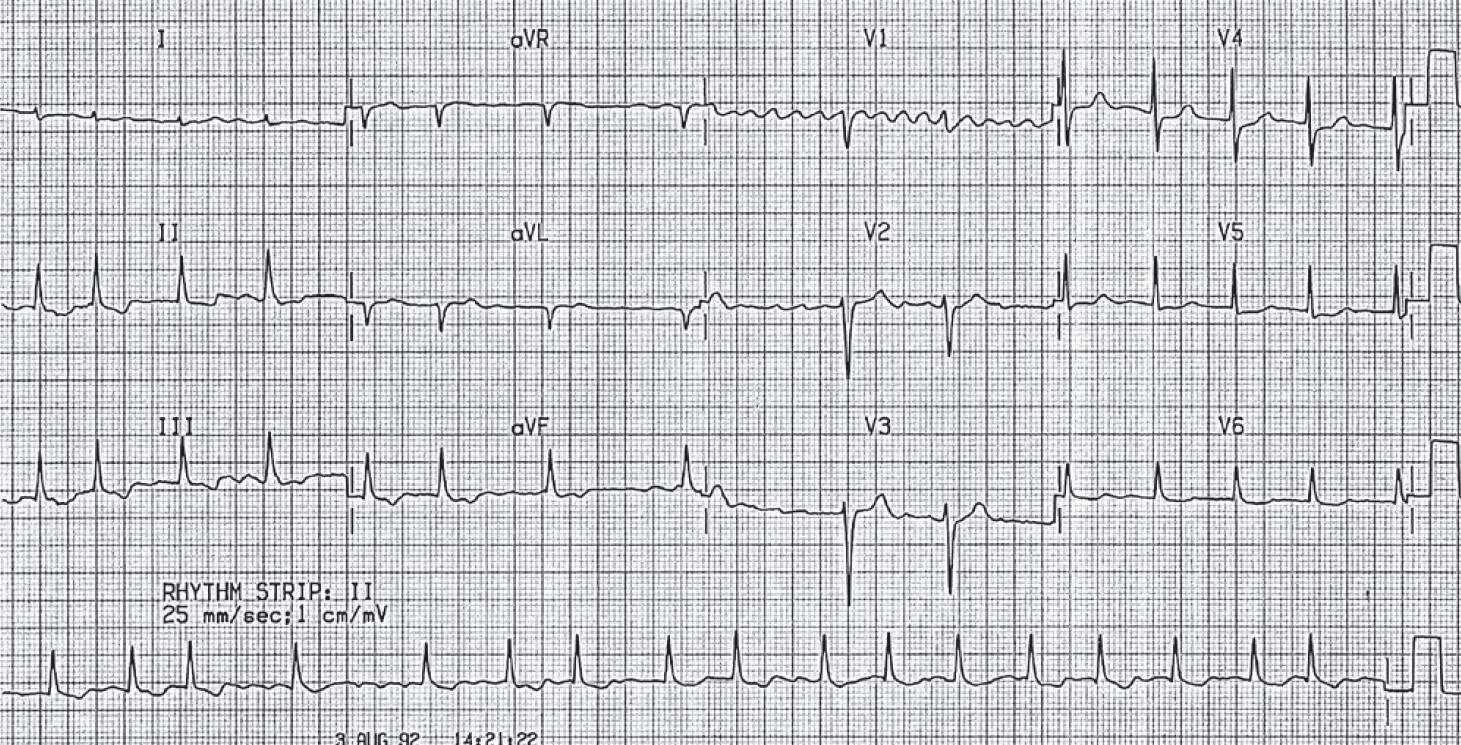
ЕКГ-ознаки атріовентрикулярного ектопічного комплексу (рис. 20):
- негативний Р;
- Р-Q <0,10 с або Р – у середині комплексу QRS чи після нього;
- незмінений QRS.
Рис. 20. А. Екстрасистолія атріовентрикулярна (імпульс екстрасистоли одночасно досягає передсердя і шлуночків, у комплексі QRS зубці Р зливаються один з одним (зубця Р екстрасистоли не видно). Б. Імпульс екстрасистоли спочатку досягає шлуночків, а потім передсердя, негативний зубець Р розташований після шлуночкового комплексу QRS
Збудження передсердь за атріовентрикулярної ектопії відбувається ретроградно, оскільки ектопічне вогнище знаходиться нижче рівня передсердь, що зумовлює появу в ектопічному комплексі негативних зубців Р. При цьому можливі три варіанти, наведені нижче.
A. Імпульс від ектопічного вогнища спочатку досягає передсердь (ретроградно), а тоді шлуночків (звичайним антероградним шляхом через пучок Гіса) – Р (–) Р-Q <0,10 с.
Б. Імпульс від ектопічного вогнища одночасно збуджує передсердя і шлуночки: зубці Р нашаровуються на комплекс QRS і не диференціюються.
B. Імпульс від ектопічного вогнища спочатку досягає шлуночків, а пізніше збуджує передсердя: зубці Р (–) реєструються після QRS.
Зазвичай атріовентрикулярне з’єднання в ретроградному напрямку не пропускає збудження, тому цей вид ектопії реєструють рідко.
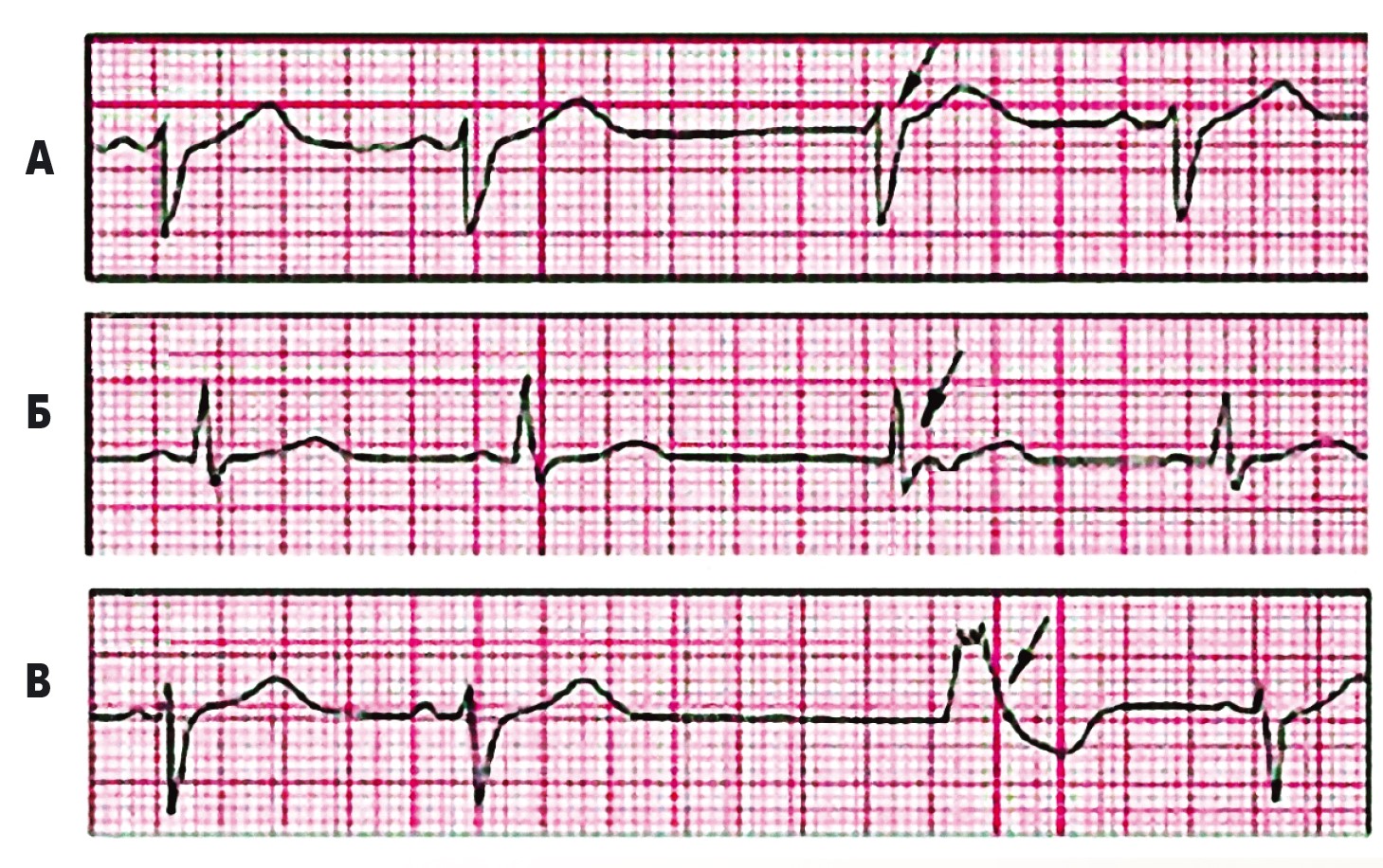
ЕКГ-ознаки вентрикулярного ектопічного комплексу (рис. 21, 22):
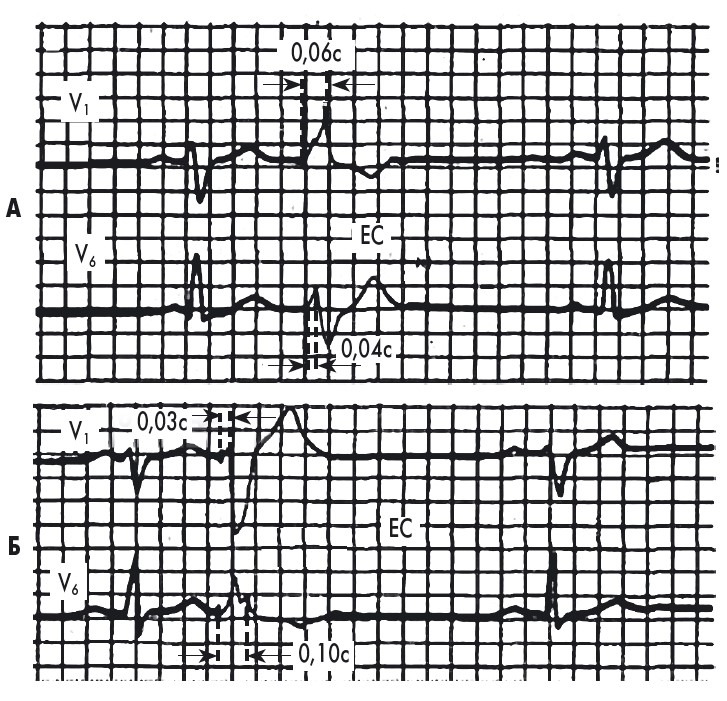
Рис. 21. ЕКГ при лівошлуночковій (А) і правошлуночковій (Б) екстрасистолах.
При лівошлуночковій екстрасистолі інтервал внутрішнього відхилення
QRS збільшений у відведенні VІ, при правошлуночковій – у відведенні V6
- Р відсутні;
- QRS розширені (внаслідок неодночасного збудження шлуночків – спочатку збуджується шлуночок, де знаходиться ектопічне вогнище, а тоді через систему волокон Пуркіньє збудження переходить на інший шлуночок);
- дискордантні R-ST-T (різноспрямовані основний зубець комплексу QRS, ST і Т).
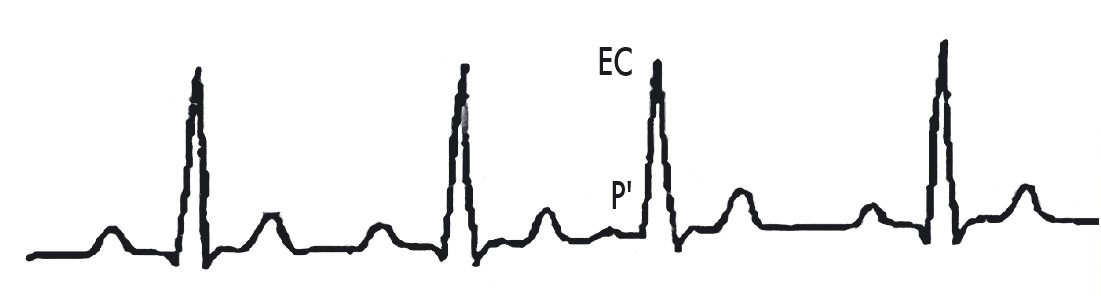
Рис. 22. Блокована екстрасистола (Р на Т)
Ектопічні комплекси можуть бути активними (екстрасистолія, пароксизмальна тахікардія) і пасивними (замісними).
Екстрасистолія
Екстрасистолія – завжди передчасне збудження. Має короткий передекстрасистолічний інтервал (інтервал зчеплення) R-R і компенсаторну паузу (R-R після екстрасистоли довший за синусовий). Компенсаторна пауза може бути повною (сума інтервалу зчеплення і компенсаторної паузи дорівнює двом інтервалам основного ритму) і неповною (сума інтервалу зчеплення і компенсаторної паузи менша двох інтервалів основного ритму). Повна компенсаторна пауза характерна для шлуночкових екстрасистол, неповна – для надшлуночкових.
На рисунках 19-22 представлені варіанти екстрасистол залежно від джерела ектопічного вогнища: передсерді (рис. 19), декілька варіантів атріовентрикулярних (рис. 20), шлуночкові (рис. 21, 22).
За локалізацією розрізняють право- і лівошлуночкові ектопічні комплекси (рис. 21):
– лівошлуночкові: ектопічний комплекс QRS виглядає як при блокаді правої ніжки пучка Гіса, тобто R поширений, деформований, М-подібний у правих відведеннях III, aVF, V1;
– правошлуночкові: екстрасистолічний комплекс QRS має вигляд, як при блокаді лівої ніжки пучка Гіса (див. нижче).
Як надшлуночкові, так і шлуночкові екстрасистоли можуть бути ранніми (відстань зубець Т – екстрасистола <0,04 с) і пізніми (відстань зубець Т – екстрасистола >0,04 с).
Дуже ранні надшлуночкові екстрасистоли (типу Р на Т) потрапляють у рефрактерний період шлуночків і не проводяться. На ЕКГ при цьому спостерігається феномен блокованої екстрасистоли (рис. 22).
Екстрасистоли бувають монотопними, які виникають з одного вогнища (відстань між зубцем Т і екстрасистолою постійна) і політопними, що виникають із різних вогнищ (відстані між зубцем Т і екстрасистолою різні).
Рис. 23. Екстрасистолія шлуночкова. Бігемінія
Алоритмічними називають екстрасистоли, що правильно чергуються з нормальними комплексами: бігемінія – кожне друге скорочення – екстрасистола (рис. 23), тригемінія – кожне третє скорочення, квадрогемінія – кожне четверте скорочення екстрасистоли.
Дві послідовні екстрасистоли називаються парними.
Рис. 24. Суправентрикулярна пароксизмальна тахікардія
За трьох і більше послідовних екстрасистол діагностують пароксизмальну тахікардію (рис. 24).
ЕКГ-ознаки пароксизмальної тахікардії (рис. 24-28):
· несинусова тахікардія (три і більше послідовних екстрасистол) з ЧСС від 150 до 300 ударів на хвилину;
· перший комплекс пароксизму має інтервал зчеплення, останній – компенсаторну паузу.
Сьогодні виділяють два основних механізми виникнення пароксизмальної тахікардії: 1) механізм повторного входу хвилі збудження (re-entry); 2) підвищення автоматизму клітин провідної системи серця – ектопічних центрів ІІ і ІІІ порядку.
Залежно від локалізації ектопічного центру або локалізації хвилі re-entry виділяють передсердну, атріовентрикулярну і шлуночкову форми пароксизмальної тахікардії.
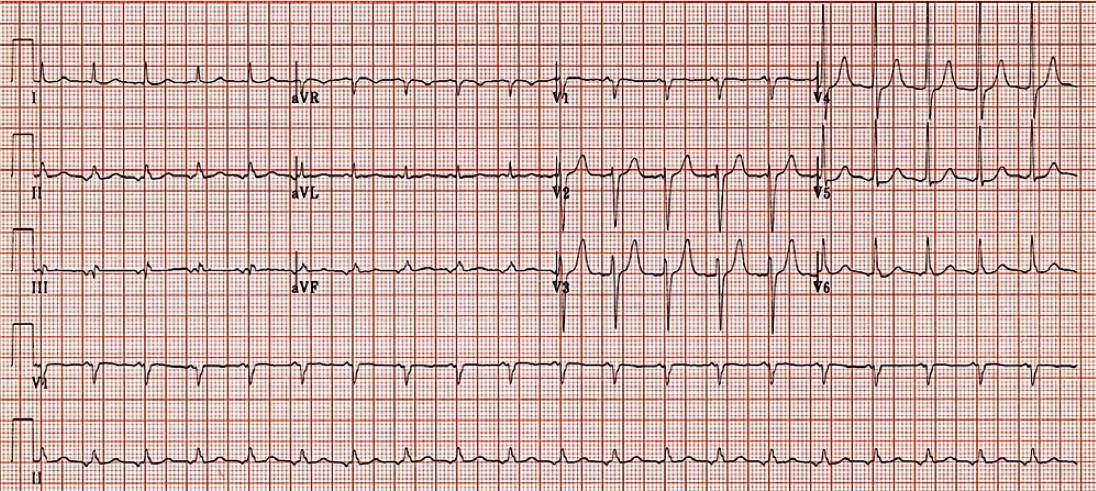
Рис. 25. Передсердна ектопічна тахікардія, швидкість запису 25 мм/с
(вузькі комплекси, ЧСС 120 уд./хв, Р негативний у ІІ і ІІІ відведеннях)
Оскільки при передсердній і атріовентрикулярній пароксизмальній тахікардії хвиля збудження розповсюджується по шлуночках звичайним шляхом, шлуночкові комплекси у більшості випадків не змінені. Основною відмінністю передсердної та атріовентрикулярної форм пароксизмальної тахікардії, що виявляється на поверхневій ЕКГ, є різна форма і полярність зубців Р, а також їх розташування відносно комплексу QRS. Проте дуже часто на ЕКГ, що реєструється під час нападу, на тлі різко вираженої тахікардії виявити зубець Р не вдається. Тому в практичній електрокардіології передсердну і атріовентрикулярну форми пароксизмальної тахікардії часто об’єднують поняттям надшлуночкова (суправентрикулярна) пароксизмальна тахікардія.
На рисунку 25 представлено ЕКГ пацієнта з передсердною ектопічною тахікардією.
Рис. 26. АV-вузлова re-entry тахікардія. А – синусовий ритм. Б – запис у того ж пацієнта під час
нападу пароксизмальної тахікардії (зубець Р нашаровується на сегмент SТ)
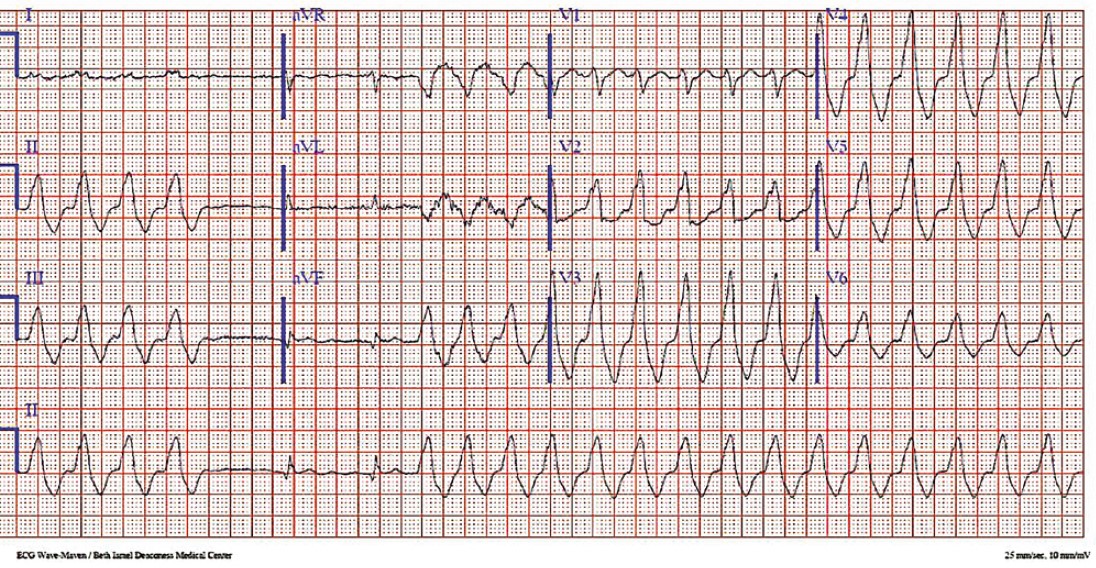
При шлуночковій пароксизмальній тахікардії джерелом ектопічних імпульсів є скоротливий міокард шлуночків, пучок Гіса та волокна Пуркіньє. Шлуночкова пароксизмальна тахікардія має гірший прогноз порівняно з надшлуночковою, оскільки може переходити у фібриляцію шлуночків або спричиняти тяжкі порушення кровообігу. Зазвичай шлуночкова пароксизмальна тахікардія розвивається на тлі значних органічних змін серцевого м’яза. Хід збудження по шлуночках різко порушений: ектопічний імпульс спочатку збуджує один шлуночок, а потім зі значним запізненням переходить на інший шлуночок і розповсюджується по ньому незвичайним шляхом. Усі ці зміни схожі на такі, що характерні для шлуночкової екстрасистолії та блокади ніжок пучка Гіса (рис. 27).
Рис. 27. Шлуночкова пароксизмальна тахікардія, швидкість запису 25 мм/с
Важливою електрокардіографічною ознакою шлуночкової пароксизмальної тахікардії є передсердно-шлуночкова дисоціація, тобто повна розрізненість у діяльності передсердь і шлуночків. Ектопічні імпульси, що виникають у шлуночках, не проводяться ретроградно до передсердь, передсердя збуджуються звичайним шляхом за рахунок імпульсів, які виникають у СВ. Хвиля збудження від передсердь до шлуночків також не проводиться, оскільки AV перебуває у стані рефрактерності (вплив частих імпульсів зі шлуночків).
Непароксизмальна тахікардія – поступове наростання ЧСС до 140-170 уд./хв, поступове припинення тахікардії.
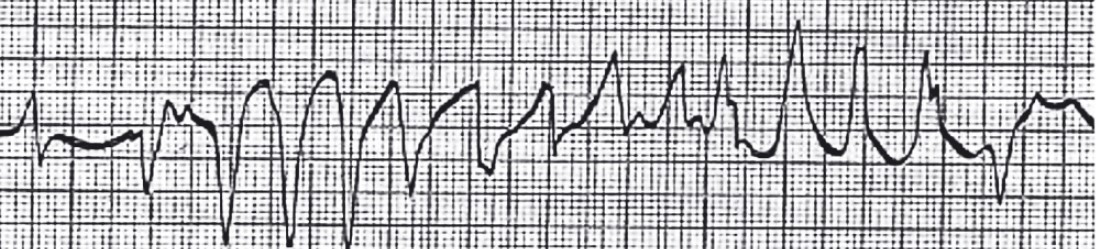
Рис. 28. Поліморфна шлуночкова тахікардія типу пірует (Torsades de Pointes)
Синдроми передзбудження шлуночків
Напади пароксизмальної тахікардії є одним із компонентів синдромів передзбудження шлуночків, які зумовлені функціонуванням одного з додаткових шляхів і проявляються у 3 варіантах:
- синдром Вольфа – Паркінсона – Уайта (Wolff-Parkinson-White, WPW), або тип Кента;
- синдром Лауна – Генонга – Лівайна (Lown-Ganong-Levine LGL), або тип Джеймса;
- тип Махейма (Mahaim).
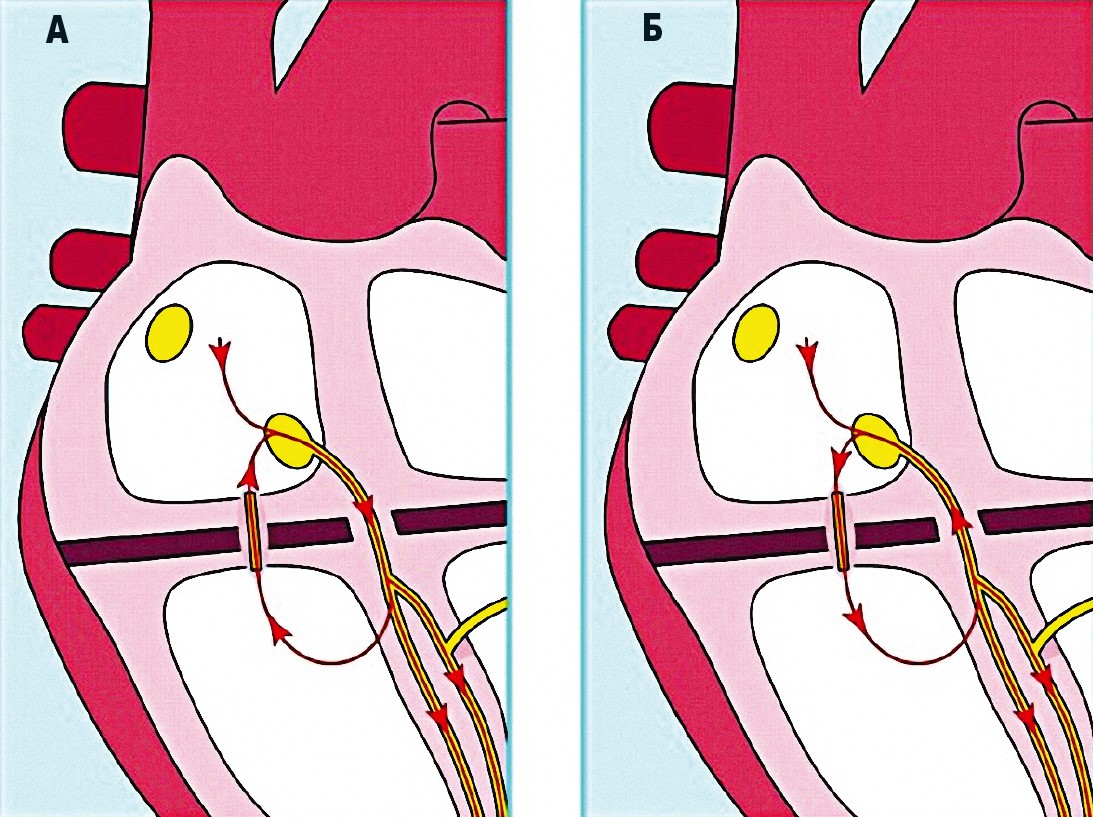
Рис. 29. Механізм формування кола re-entry при суправентрикулярній тахікардії за участю
додаткових шляхів проведення. А – ортодромне проведення (донизу через AV-з’єднання,
доверху – через пучок Кета), Б – антидромне проведення (донизу через пучок Кента, догори – через AV-з’єднання
При функціонуванні декількох шляхів проведення (основного і додаткового) у деяких пацієнтів створюються умови для формування кола повторного збудження (re-entry), що представлено на рисунку 29. При цьому один зі шляхів проводить збудження, другий в цей час перебуває у рефрактерному періоді. Якщо співвідношення рефрактерних періодів основного і додаткового шляхів проведення складається таким чином, що мірою виходу з рефрактерного періоду до другого шляху приходить хвиля збудження, то цей шлях його проводить, формуючи ортодромний або антидромний тип тахікардії.
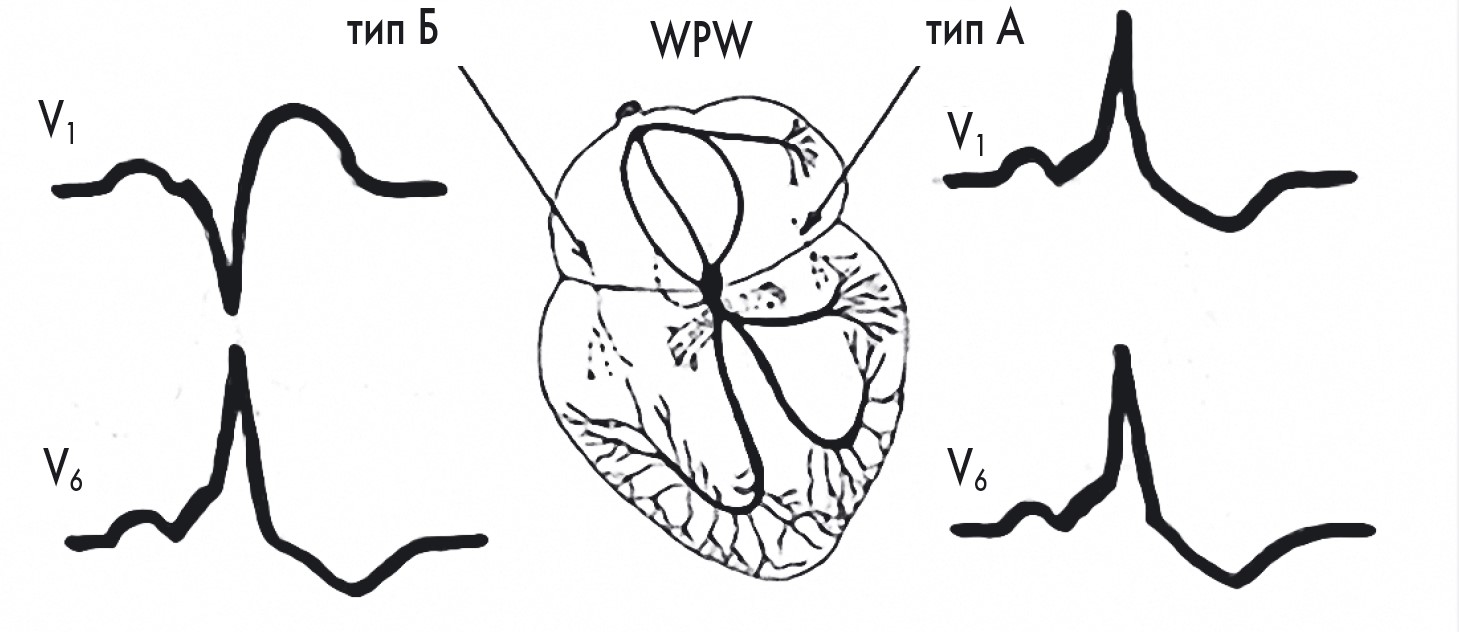
Рис. 30. А і Б типи синдрому WPW (схематичне зображення)
ЕКГ-ознаки синдрому WPW:
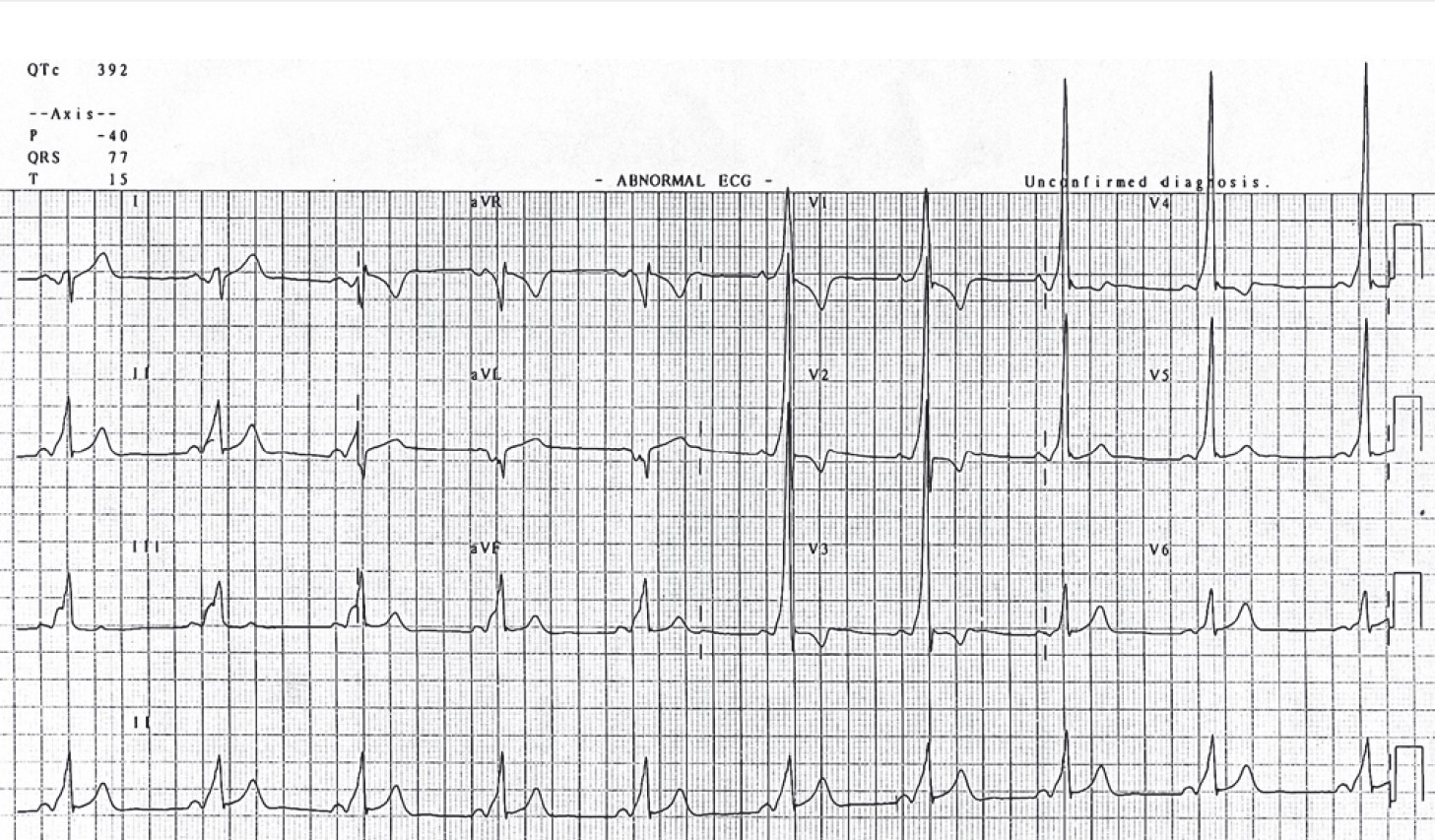
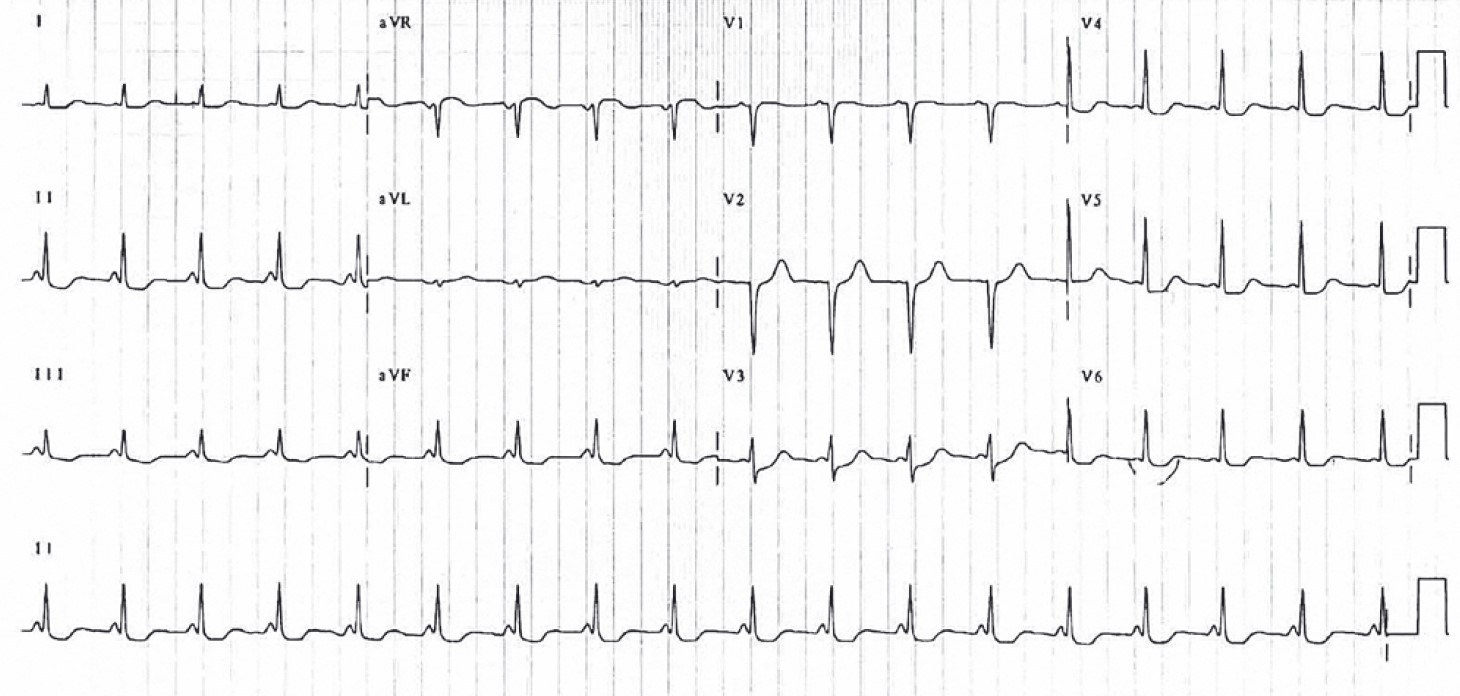
Рис. 31. ЕКГ у пацієнта з А-типом синдрому WPW. Синусовий ритм. Швидкість запису 25 мм/с
- вкорочення P-Q <0,10 с (імпульс по додатковому шляху йде швидше, ніж через AV-з’єднання);
- дельта-хвиля на початковій частині QRS у вигляді пологої сходинки (зумовлена швидшою активацією одного зі шлуночків через додаткові шляхи);
- розширення QRS >0,10 c (внаслідок різного часу активації шлуночків через додатковий шлях і через AV-з’єднання).
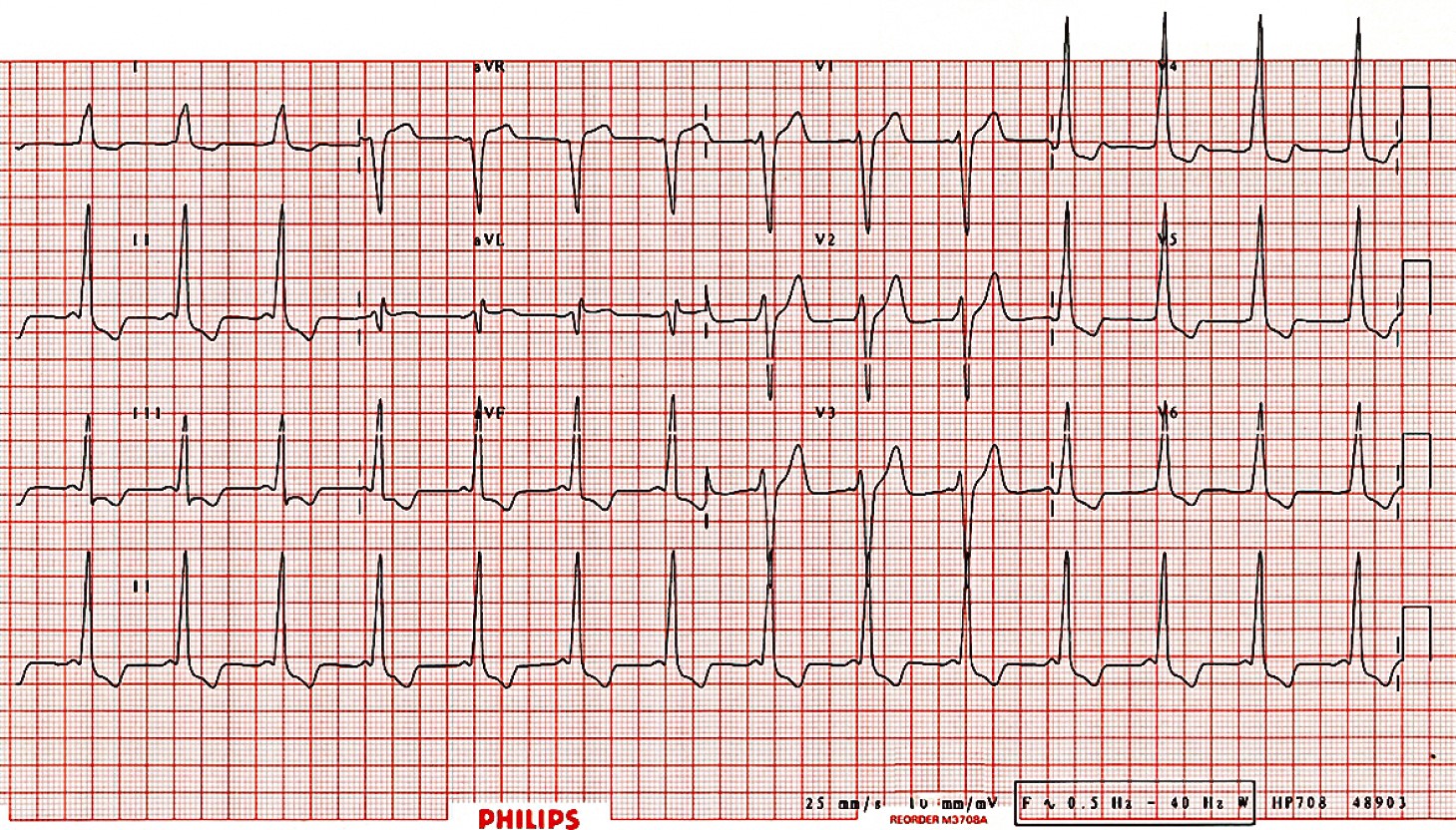
Рис. 32. ЕКГ у пацієнта із В-типом синдрому WPW. Синусовий ритм. Швидкість запису 25 мм/с
Залежно від розташування пучка Кента розрізняють два типи синдрому WPW (рис. 30-32):
- тип А синдрому WPW – домінує R у V1 (лівобічний);
- тип В синдрому WPW – домінує S у V1 (правобічний);
- тип АВ синдрому WPW – форма комплексу QRS і дельта-хвиля не відповідають ні типу А, ні типу В (септальний тип).
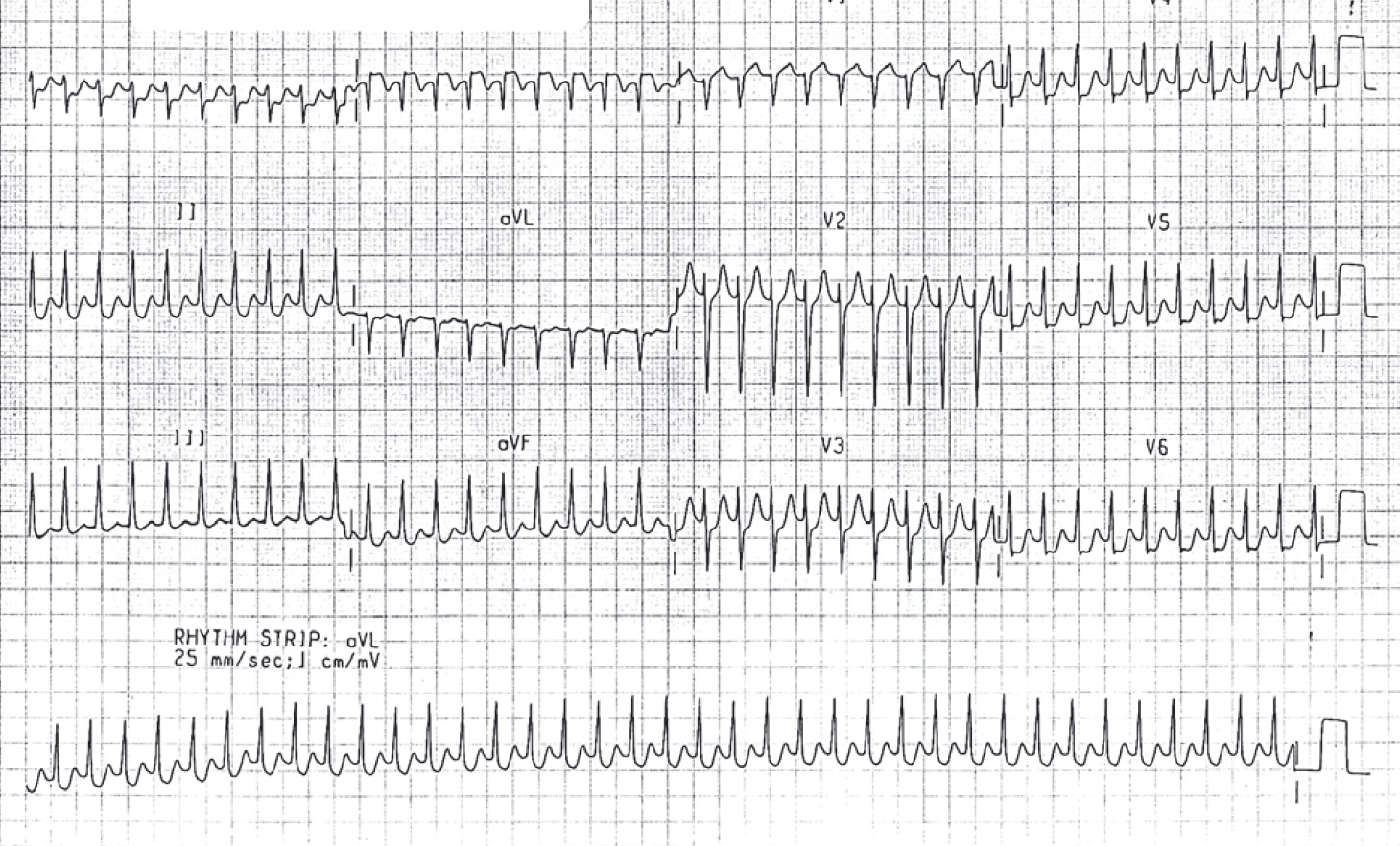
Рис. 33. Ортодромна атріовентрикулярна re-entry тахікардія. Швидкість запису 25 мм/с. Регулярні вузькі комплекси з частотою 225 на хвилину, відсутній зубець Р
За ортодромного типу проведення виникають напади СВТ, які на ЕКГ мають вузькі шлуночкові комплекси (рис. 33). При антидромному проведенні записується надшлуночкова СВТ із широкими комплексами (рис. 34).
Рис. 34. Антидромна атріовентрикулярна re-entry тахікардія. Швидкість запису 25 мм/с.
Регулярні широкі деформовані комплекси з частотою 280 на хвилину
ЕКГ-ознаки синдрому LGL (рис. 35, 36):
- P-Q <0,10 с;
- QRS – нормальний (імпульс через пучок Джеймса прямує від передсердь до стовбура пучка Гіса, вище розгалуження на ніжки).
Рис. 35. Синдром LGL
Аналогічною є ЕКГ-картина при синдромі Клерка – Леві – Крістеско (Clerk-Levy-Cristesco, CLC), за якого прискорена AV-провідність (імпульс іде звичайним шляхом), P-Q теж <0,10 с, a QRS не змінений. Ці синдроми диференціюються лише клінічно (за причинними факторами та ускладненнями). Синдром CLC може виникнути при нейроциркуляторній дистонії, інфаркті міокарда, тиреотоксикозі тощо та не спричиняє пароксизмальних порушень ритму.
Рис. 36. ЕКГ у пацієнта із синдромом LGL. Дуже короткий інтервал PR, комплекси QRS вузькі, дельта-хвиля відсутня
ЕКГ-ознаки синдрому передзбудження шлуночків типу Махейма (рис. 37):
- P-Q – нормальний;
- QRS розширений за рахунок дельта-хвилі (внаслідок аномальної активації шлуночків через пучок Махейма, що знаходиться нижче AV-з’єднання).
Рис. 37. Сидром передзбудження шлуночків типу Махейма
Парасистолія – позачергові ектопічні скорочення, за яких, на відміну від екстрасистол, відсутній період чіткого з’єднання, тобто інтервали між парасистолами і попередніми нормальними скороченнями значно відрізняються. При парасистолії є 2 водії ритму: синусовий вузол і парасистолічне вогнище.
ЕКГ-ознаки парасистолії (рис. 38):
- різні передпарасистолічні інтервали при однаковій формі QRS;
- інтервали між самими парасистолами мають певну математичну залежність, відображають окремий парасистолічний ритм, при цьому найкоротший парасистолічний інтервал однаковий за довжиною і кратний до довших парасистолічних інтервалів;
- періодична поява зливних скорочень (зливається QRS основного ритму з парасистолою).
Рис. 38. Парасистолія
Замісні комплекси і ритми зазвичай виникають на фоні тривалих пауз, що зумовлені асистолією передсердь, блокадами тощо; основною їх ознакою є поява поодиноких ектопічних імпульсів у період подовженого інтервалу, які не мають перед собою скороченого («передекстрасистолічного») проміжку (рис. 39-41). Якщо реєструється група 3-6 замісних скорочень, то їх називають пасивним ектопічним ритмом.
Рис. 39. Повільні замісні (висковзуючі) комплекси: А і Б – атріовентрикулярні; В – шлуночковий
Мерехтіння і тріпотіння передсердь і шлуночків
Тріпотіння передсердь – сильно прискорена (220-350 імп./хв) електрична активність передсердь у правильному ритмі (точніше це групові електричні збудження окремих серцевих волокон за відсутності ефективної механічної систоли передсердь).

Рис. 40. ЕКГ пацієнта з замісним вузловим ритмом. Швидкість запису 25 мм/с.
Тахікардія 115 уд./хв, негативний Р у ІІ, ІІІ і aVF; короткий PR
Безпосередніми механізмами, що призводять до дуже частого збудження передсердь при їх тріпотінні, є або підвищення автоматизму клітин провідної системи, або механізм повторного входу збудження (re-entry), коли в передсердях виникають умови для тривалої ритмічної циркуляції кругової хвилі збудження.
Рис. 41. ЕКГ пацієнта з замісним ідіовентрикулярним ритмом
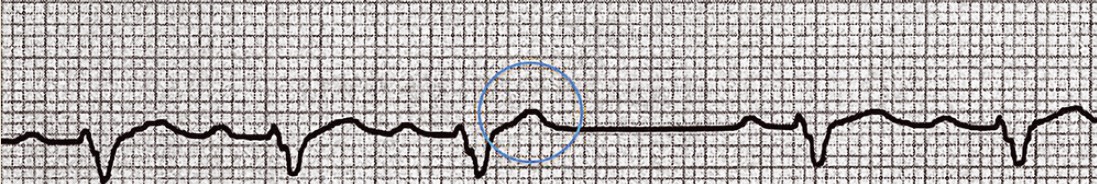
ЕКГ-ознаки тріпотіння передсердь (рис. 42, 43):
Рис. 42. Миготлива аритмія – тріпотіння передсердь.
Швидкість запису – 25 мм/с. Хвилі f з частотою 300 на 1 хв, проведення 2:1, частота шлуночкових комплексів – 150 на 1 хв
- відсутність у всіх електрокардіографічних відведеннях зубця Р;
- наявність хвиль f (від лат. flatellatio – тремтіння, тріпотіння) однакової форми, розміщених рівномірно близько одна до одної (F-F <0,20 с) у відведеннях II, III, aVF, V1, V2, що відображають частоту скорочень передсердь (250-350 імп./хв), створюють безперервну хвилеподібну криву – «форма пилки»;
- часткова (функціональна) AV-блокада різного ступеня (2:1, 3:1 та ін.), оскільки пропускна здатність AV-з’єднання обмежена (180-200 імп./хв), тому частина електричних імпульсів від передсердь на рівні AV-вузла блокується;
- комплекси QRS нормальні;
- R-R різні (неправильна форма тріпотіння передсердь) або однакові (коли AV-блокада правильного типу, тобто з передсердь до шлуночків проходить кожний 2 або кожний 3 і т.д. імпульс і спостерігається певна закономірність проведення).
Рис. 43. Тріпотіння передсердь з непостійним проведенням – від 2:1 до 4:1
Мерехтіння (фібриляція) передсердь – хаотичні, швидкі, неправильні, нескоординовані фібриляції окремих волокон передсердь із частотою 350-600 імп./хв. Частина імпульсів проходять через AV-з’єднання і викликають безладні шлуночкові скорочення (абсолютна аритмія).
ЕКГ-ознаки мерехтіння передсердь (рис. 44):
відсутність у всіх електрокардіографічних відведеннях зубця Р;
наявність протягом усього серцевого циклу хаотичних хвиль f, що мають різну форму і амплітуду (у відведеннях V1, V2, II, III і aVF);
нерегулярність комплексів QRS.
Рис. 44. Миготлива аритмія. Мерехтіння (фібриляція) передсердь
Тріпотіння шлуночків – часті (150-300 імп./хв), відносно ритмічні, поверхневі, слабкі й гемодинамічно неефективні скорочення шлуночків без діастолічної паузи (рис. 45А).
Рис. 45. Тріпотіння і мерехтіння шлуночків. Наявність на ЕКГ частих (до 200-300 на хвилину) регулярних і однакових за формою та амплітудою хвиль тріпотіння, що нагадують синусоїдальну криву
ЕКГ-ознаки тріпотіння шлуночків:
- високі, широкі, однакової форми й амплітуди хвилі з частотою 150-300 імп./хв, у яких неможливо диференціювати зубці QRS, ST, Т;
- відсутність ізоелектричного інтервалу (хвилі переходять одна в одну).
Мерехтіння шлуночків – швидкі (до 400 і більше імп./хв), неритмічні, нескоординовані скорочення окремих частин міокарда шлуночків (фібриляція, клінічна смерть).
ЕКГ-ознаки мерехтіння шлуночків: низькоамплітудні хвилі різної величини і частоти, неоднакової форми, із заокругленими або загостреними верхніми і нижніми кінцями, ізолінія відсутня, хвилі переходять одна в одну (рис. 45Б).
У таблиці 9 представлено алгоритм диференційної діагностики станів, що супроводжуються тахіаритміями.
Продовження статті, де будуть докладно розглянуті аспекти ЕКГ-діагностики порушень серцевої провідності, а також порушень фази реполяризації лівого шлуночка, читайте у наступному тематичному номері.
Список літератури знаходиться в редакції.
Тематичний номер «Педіатрія» №4 (43), грудень 2017 р.



.jpg)
.jpg)