16 січня, 2018
Что следует предусмотреть, назначая антиаритмическую терапию пациентам со сложными желудочковыми нарушениями ритма сердца?
 На XVIII Национальном конгрессе кардиологов Украины (20-22 сентября, г. Киев) внимание участников привлек мастер-класс по ведению пациентов с желудочковыми аритмиями, который провели ведущие специалисты ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» – ведущий научный сотрудник отдела реанимации и интенсивной терапии, доктор медицинских наук, профессор Олег Игоревич Иркин и старший научный сотрудник отдела нарушений ритма и проводимости сердца, кандидат медицинских наук Елена Николаевна Романова.
На XVIII Национальном конгрессе кардиологов Украины (20-22 сентября, г. Киев) внимание участников привлек мастер-класс по ведению пациентов с желудочковыми аритмиями, который провели ведущие специалисты ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» – ведущий научный сотрудник отдела реанимации и интенсивной терапии, доктор медицинских наук, профессор Олег Игоревич Иркин и старший научный сотрудник отдела нарушений ритма и проводимости сердца, кандидат медицинских наук Елена Николаевна Романова.
 В первой части мастер-класса были рассмотрены вопросы оценки прогностического значения желудочковых аритмий и выбора антиаритмических препаратов (ААП) в зависимости от фонового заболевания сердца.
В первой части мастер-класса были рассмотрены вопросы оценки прогностического значения желудочковых аритмий и выбора антиаритмических препаратов (ААП) в зависимости от фонового заболевания сердца.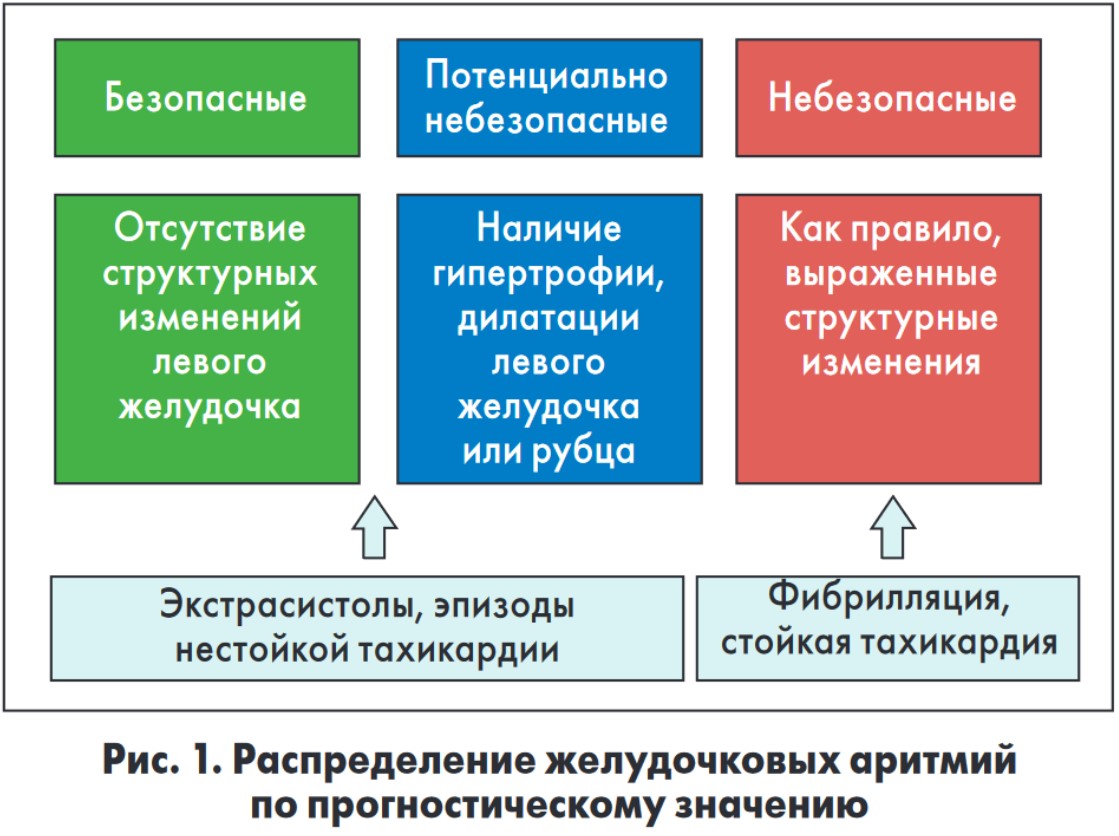 Клиническое значение желудочковой аритмии определяется не только частотой и формой экстрасистол, но и фоновой патологией сердца (рис. 1).
Клиническое значение желудочковой аритмии определяется не только частотой и формой экстрасистол, но и фоновой патологией сердца (рис. 1).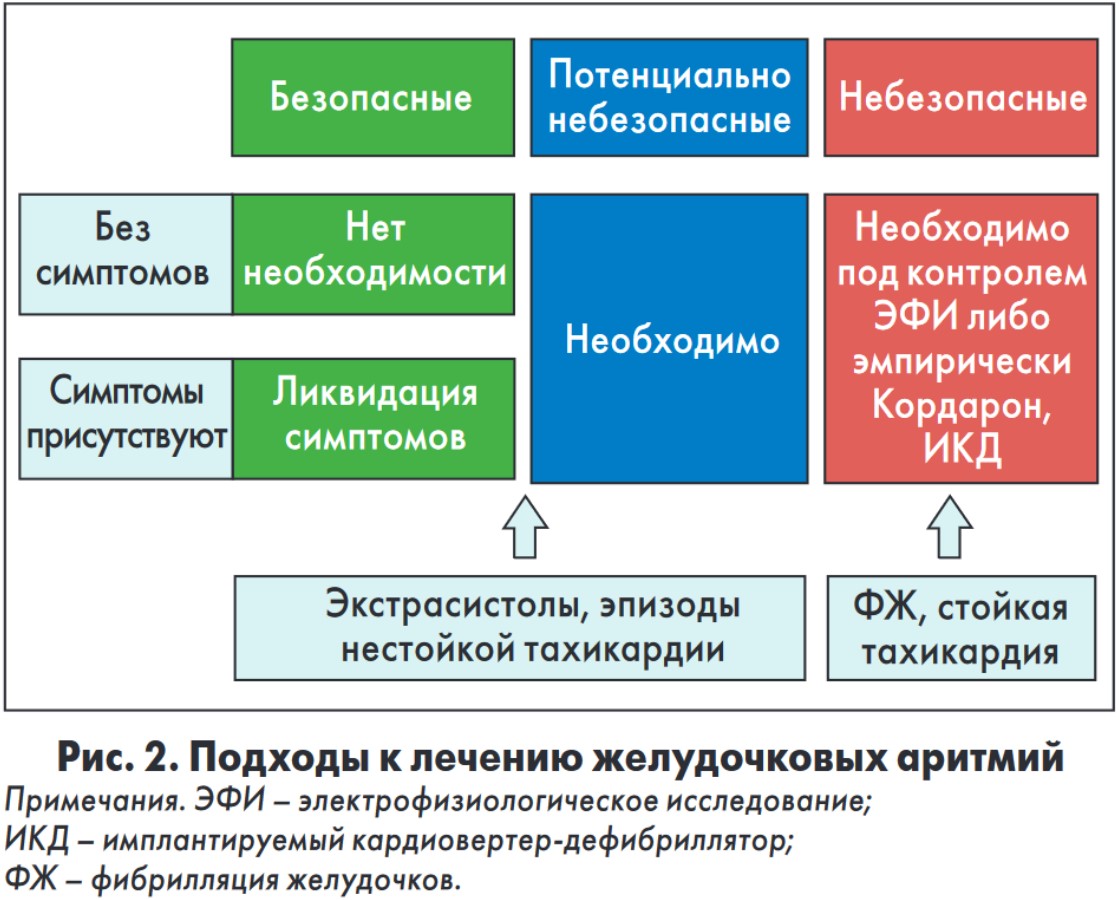 В зависимости от наличия симптомов, состояния сердца и сопутствующей патологии изменяется подход к лечению желудочковых аритмий (рис. 2).
В зависимости от наличия симптомов, состояния сердца и сопутствующей патологии изменяется подход к лечению желудочковых аритмий (рис. 2).- с Q-инфарктом миокарда (ИМ) в анамнезе;
- с гипертрофической (ГКМП) или дилатационной (ДКМП) кардиомиопатией;
- с ФВ ЛЖ ≤45%;
- с застойной или прогрессирующей СН, стадией СН более ІІА;
- с врожденными или ревматическими пороками сердца;
- с выраженной гипертрофией ЛЖ (толщина одной из стенок ЛЖ ≥14 мм).
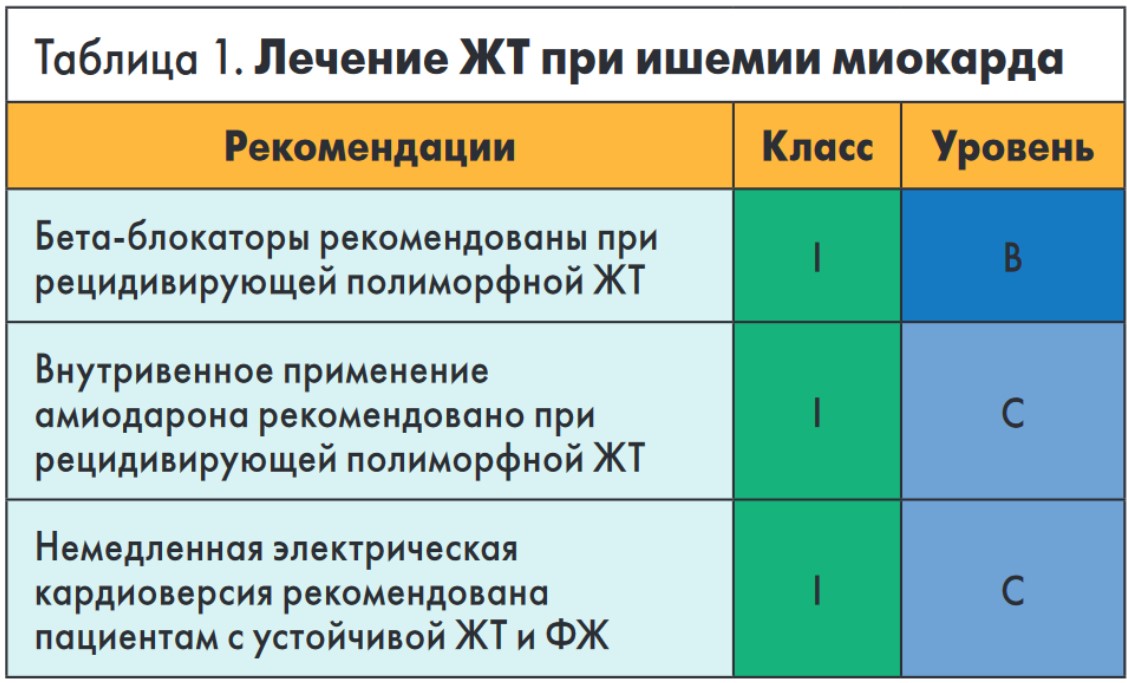 При наличии хотя бы одного из перечисленных признаков или состояний противопоказаны все ААП I класса.
При наличии хотя бы одного из перечисленных признаков или состояний противопоказаны все ААП I класса. В рекомендациях много внимания уделено особенностям лечения желудочковой экстрасистолии (ЖЭ) и ЖТ у пациентов со структурной патологией сердца и дисфункцией ЛЖ. Показания к назначению амиодарона можно найти в разных разделах рекомендаций (табл. 1-6).
В рекомендациях много внимания уделено особенностям лечения желудочковой экстрасистолии (ЖЭ) и ЖТ у пациентов со структурной патологией сердца и дисфункцией ЛЖ. Показания к назначению амиодарона можно найти в разных разделах рекомендаций (табл. 1-6).- уменьшение общего количества ЖЭ на 50-75%;
- уменьшение парных и ранних ЖЭ на 90%;
- исчезновение эпизодов ЖТ;
- при полиморфной ЖТ – уменьшение количества морфологических типов ЖЭ до 1-2.
В связи с широким применением амиодарона с практической точки зрения важным является вопрос: что и когда контролировать, кроме ЭКГ, при длительном приеме этого препарата?
 Наиболее частым и известным экстракардиальным побочным эффектом амиодарона является дисфункция ЩЖ. По химической структуре йодосодержащая молекула амиодарона имеет большое сходство с молекулами гормонов ЩЖ. Активный метаболит амиодарона дезетиламиодарон связывается с рецепторами к трийодтиронину (Т3).
Наиболее частым и известным экстракардиальным побочным эффектом амиодарона является дисфункция ЩЖ. По химической структуре йодосодержащая молекула амиодарона имеет большое сходство с молекулами гормонов ЩЖ. Активный метаболит амиодарона дезетиламиодарон связывается с рецепторами к трийодтиронину (Т3).
Риск развития гипертиреоза или гипотиреоза в результате приема амиодарона выше у лиц с уже существующим заболеванием ЩЖ. Повышенное содержание йода сохраняется до 9 мес после прекращения приема амиодарона, поэтому развитие гипо- или гипертиреоза возможно через несколько месяцев и даже через год после его отмены. Доброкачественная форма эутиреоидной гипертироксинемии развивается более чем у 10% пациентов, рассматривается как лабораторный феномен и не требует медикаментозной коррекции.
Скрининговым методом оценки функции ЩЖ является определение концентрации ТТГ в крови. Если ее значения находятся за пределами референтного диапазона (0,35-4,3 МЕд/л), то для углубленной оценки назначаются анализы на гормональные фракции Т3 и Т4 свободные.
 В случае развития гипотиреоза после прекращения лечения препаратом нормальная функция ЩЖ постепенно восстанавливается в течение 1-3 мес. Отмена препарата необязательна: в случае, когда применение амиодарона необходимо, лечение этим препаратом можно продолжать в комбинации с заместительной гормональной терапией гормонами ЩЖ с применением левотироксина.
В случае развития гипотиреоза после прекращения лечения препаратом нормальная функция ЩЖ постепенно восстанавливается в течение 1-3 мес. Отмена препарата необязательна: в случае, когда применение амиодарона необходимо, лечение этим препаратом можно продолжать в комбинации с заместительной гормональной терапией гормонами ЩЖ с применением левотироксина.
Проконтролировать функцию ЩЖ при наличии показаний к длительной терапии амиодароном следует исходно (до назначения амиодарона), каждые 3 мес в первый год, каждые 6 мес в дальнейшем. У больных с дисфункцией ЩЖ по достижению клинического и лабораторного эутиреоза дальнейший лабораторный контроль целесообразно проводить с интервалом 1 раз в 6-12 мес пожизненно при гипотиреозе и 1 раз в 1-3 мес на протяжении 2 лет при лечении тиреотоксикоза.
Оптическая нейропатия – редкий побочный эффект лечения амиодароном со стороны органа зрения (встречается до 3% случаев).
Отложение липофусцина в корнеальной оболочке глаза наблюдается у большинства пациентов и проходит после отмены препарата.
Рекомендовано проводить базовое обследование органа зрения перед назначением амиодарона у больных с предшествующими нарушениями зрения и периодически повторять его в период терапии амиодароном; проводить офтальмологическое обследование всем больным, у которых появляются новые симптомы нарушений зрения или ухудшаются имеющиеся. При подтверждении оптической нейропатии препарат следует отменить.
 Одним из побочных эффектов может быть диффузный интерстициальный пневмонит, который встречается у 5-10% пациентов. Установлено, что частота этого побочного эффекта возрастает по мере увеличения концентрации амиодарона в плазме крови. При дозе ≥400 мг/сут встречается с частотой 5-10%, пик возникновения – через 2 мес; при дозе 200 мг/сут встречаемость – 2%, пик – более 2 лет.
Одним из побочных эффектов может быть диффузный интерстициальный пневмонит, который встречается у 5-10% пациентов. Установлено, что частота этого побочного эффекта возрастает по мере увеличения концентрации амиодарона в плазме крови. При дозе ≥400 мг/сут встречается с частотой 5-10%, пик возникновения – через 2 мес; при дозе 200 мг/сут встречаемость – 2%, пик – более 2 лет.
Лица с бронхолегочной патологией более уязвимы. Применение кислородотерапии в больших концентрациях вместе с механической вентиляцией легких может стимулировать развитие поражения легких. Рентгенологические признаки поражения легких при применении амиодарона неспецифичны. Это могут быть очаговые или диффузные инфильтраты, обычно двусторонние и нередко мигрирующие.
 Рекомендовано перед началом терапии амиодароном сделать контрольный рентгеновский снимок легких и провести спирометрическую оценку функции внешнего дыхания. У больных, которые длительно принимают амиодарон, следует ежегодно повторять рентгенографию легких. К сожалению, в настоящее время не разработаны меры профилактики поражения легких. Единственная стратегия, которая сейчас представляется наиболее эффективной, – это использование наименьших возможных доз амиодарона у каждого конкретного пациента.
Рекомендовано перед началом терапии амиодароном сделать контрольный рентгеновский снимок легких и провести спирометрическую оценку функции внешнего дыхания. У больных, которые длительно принимают амиодарон, следует ежегодно повторять рентгенографию легких. К сожалению, в настоящее время не разработаны меры профилактики поражения легких. Единственная стратегия, которая сейчас представляется наиболее эффективной, – это использование наименьших возможных доз амиодарона у каждого конкретного пациента.
Хотя в экспериментах на животных показано, что при приеме витамина Е снижается степень повреждения легких после введения амиодарона, до сих пор не проводились клинические исследования, которые подтвердили бы эффективность такого подхода.
Знать о возможных побочных эффектах ААП, в том числе редких, – значит иметь возможность их своевременно распознать и оказать экстренную помощь. Вместе с тем мировая практика свидетельствует о том, что при проведении скрининговых обследований и исключении противопоказаний терапия амиодароном является безопасной и обеспечивает устойчивый контроль ритма сердца при предсердных и желудочковых аритмиях. На сегодняшний день при необходимости назначения антиаритмической терапии свой выбор в пользу амиодарона делают 24,1% врачей в США, 34,5% – в Европе, 73,8% – в Латинской Америке.
Подготовил Дмитрий Молчанов
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (55) грудень 2017 р.



