20 березня, 2018
Тецентрик® (атезолізумаб) та Авастин® (бевацизумаб) змінюють парадигму лікування нерезектабельного раку легені

 Недрібноклітинний рак легені (НДКРЛ) становить 85% усіх типів злоякісних новоутворень легені [1, 2]. Своєю чергою, більше половини випадків НДКРЛ – це неплоскоклітинна карцинома [3]. Зазвичай НДКРЛ не дуже чутливий до хіміотерапії (ХТ) та/або променевої терапії, тож лікуванням вибору на ранніх стадіях захворювання є хірургічне втручання [4]. Проте в багатьох пацієнтів на момент діагностики пухлина вже є нерезектабельною. Відповідно до рекомендацій Національної онкологічної мережі США (NCCN, 2017), у першій лінії терапії пацієнтів з НДКРЛ пізніх стадій можуть застосовуватися таргетні препарати (за наявності мутації EGFR або реаранжування ALK), анти-PD‑1 препарат пембролізумаб (за наявності в пухлини експресії PD-L1 ≥50%, що виникає у 25-30% пацієнтів) і ХТ на основі препарату платини ± бевацизумаб [5-7].
Недрібноклітинний рак легені (НДКРЛ) становить 85% усіх типів злоякісних новоутворень легені [1, 2]. Своєю чергою, більше половини випадків НДКРЛ – це неплоскоклітинна карцинома [3]. Зазвичай НДКРЛ не дуже чутливий до хіміотерапії (ХТ) та/або променевої терапії, тож лікуванням вибору на ранніх стадіях захворювання є хірургічне втручання [4]. Проте в багатьох пацієнтів на момент діагностики пухлина вже є нерезектабельною. Відповідно до рекомендацій Національної онкологічної мережі США (NCCN, 2017), у першій лінії терапії пацієнтів з НДКРЛ пізніх стадій можуть застосовуватися таргетні препарати (за наявності мутації EGFR або реаранжування ALK), анти-PD‑1 препарат пембролізумаб (за наявності в пухлини експресії PD-L1 ≥50%, що виникає у 25-30% пацієнтів) і ХТ на основі препарату платини ± бевацизумаб [5-7].
Нещодавно на конгресі Європейського товариства медичної онкології (ESMO, 2017) були представлені результати нового дослідження IMpower150, яке вперше продемонструвало переваги застосування в першій лінії терапії пацієнтів з поширеним НДКРЛ комбінації атезолізумабу та бевацизумабу + ХТ [8].
Доцільність поєднаного застосування атезолізумабу та бевацизумабу
Білок програмованої клітинної смерті 1 (PD‑1) – трансмембранний рецептор, який бере активну участь у пригніченні імунної системи та стимулюванні аутотолерантності шляхом зменшення запальної активності Т-лімфоцитів. Ліганд PD‑1 (PD-L1) експресується на Т-лімфоцитах і антигенпрезентуючих клітинах, зокрема дендритних клітинах, макрофагах і пухлинних клітинах [9]. Зв’язування PD-L1, розташованого на поверхні пухлинних клітин, з PD‑1 на клітинних мембранах імунних клітин призводить до виникнення імунної толерантності з пригніченням відповіді наївних та антигенстимульованих Т-клітин. Дослідження інгібіторів контрольних точок дають підстави вважати, що активація сигнального шляху PD‑1/PD-L1 є одним з ключових механізмів, за допомогою яких пухлина уникає руйнування імунною системою [9]. Атезолізумаб (Тецентрик®, Roche) – гуманізоване антитіло проти PD-L1, імунотерапевтичний препарат, що цілеспрямовано інгібує сигнальний шлях PD‑1/PD-L1 і відновлює пухлиноспецифічний Т-клітинний імунітет. Атезолізумаб раніше продемонстрував покращення загальної виживаності при застосуванні в другій і наступних лініях терапії пацієнтів з НДКРЛ незалежно від експресії PD-L1 [10-12]. У дослідженні Ib фази атезолізумаб у комбінації з платиновмісною ХТ у пацієнтів з НДКРЛ показав перспективні результати щодо ефективності та переносимості [13].
Судинний ендотеліальний фактор росту А (VEGFA) – секретований фактор, який специфічно діє на ендотеліальні клітини і стимулює формування нових судин – ангіогенез [9]. Бевацизумаб (Авастин®, Roche) – рекомбінантне гуманізоване антитіло, яке блокує ангіогенез шляхом пригнічення VEGFA.
Комбіноване застосування атезолізумабу і бевацизумабу може посилити потенціал імунної системи для боротьби з широким спектром онкологічних захворювань, включаючи НДКРЛ [8]. На додаток до відомих антиангіогенних ефектів бевацизумаб може потенціювати здатність атезолізумабу відновлювати протираковий імунітет, пригнічуючи VEGF-залежну імуносупресію, сприяючи інфільтрації пухлини Т-лімфоцитами й забезпечуючи первинну сенсибілізацію та активацію T-клітинної відповіді, спрямованої проти пухлинних клітин [14].
Дослідження IMpower150
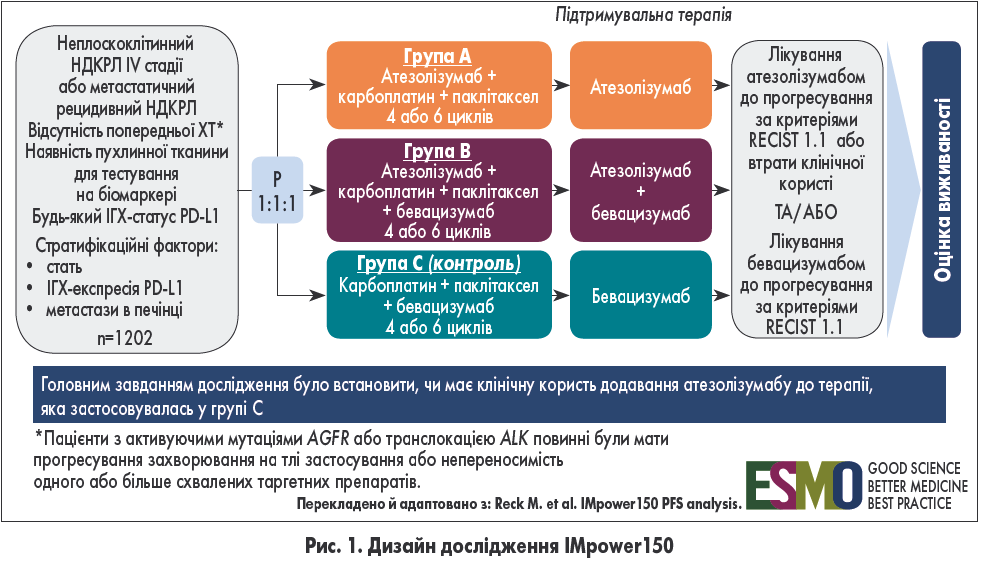
IMpower150 – рандомізоване клінічне дослідження III фази, метою якого було вивчити ефективність комбінації ХТ, антиангіогенної терапії та імунотерапії в першій лінії лікування пацієнтів з НДКРЛ [8]. Критеріями включення були неплоскоклітинний НДКРЛ IV стадії або метастатичний рецидивний НДКРЛ, відсутність ХТ в анамнезі (пацієнти з активуючими мутаціями EGFR або транслокацією ALK повинні були мати прогресування захворювання на тлі застосування або непереносимість одного чи більше схвалених таргетних препаратів) і наявність пухлинної тканини для тестування біомаркерів. Імуногістохімічний (ІГХ) статус PD-L1 міг бути будь-яким. Пацієнтів стратифікували на підгрупи залежно від статі, ІГХ-експресії PD-L1 та наявності або відсутності метастазів у печінці.
Пацієнтів (n=1202) рандомізували у співвідношенні 1:1:1 на три групи (рис. 1).
Усі препарати вводили внутрішньовенно кожні 3 тижні (тривалість 1 циклу) у таких дозах: атезолізумаб – 1200 мг, карбоплатин – AUC6, паклітаксел – 200 мг/м2, бевацизумаб – 15 мг/кг. Головним завданням дослідження було встановити, чи має клінічну користь додавання атезолізумабу до такої терапії, яка застосовувалась у групі С (тобто бевацизумаб + ХТ).
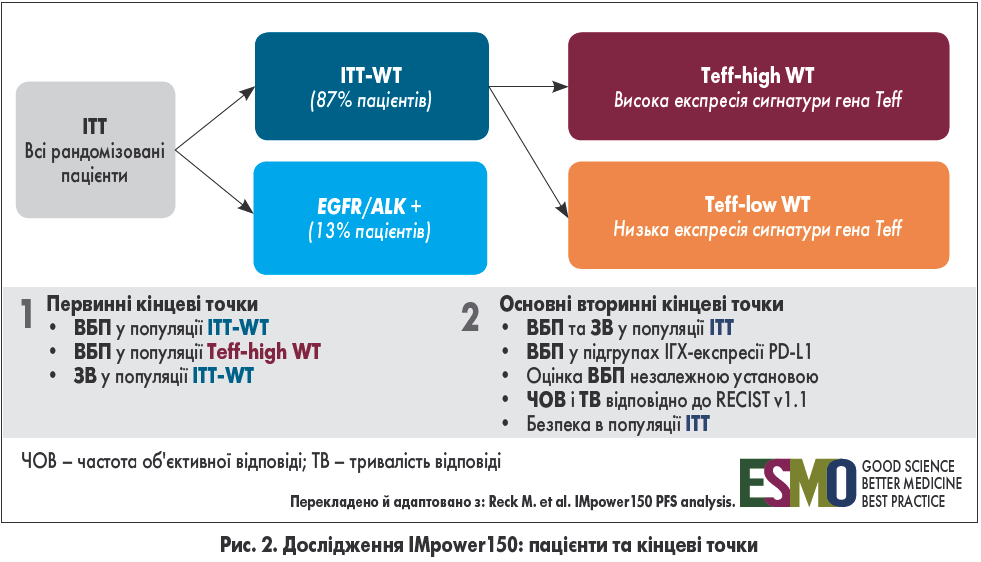
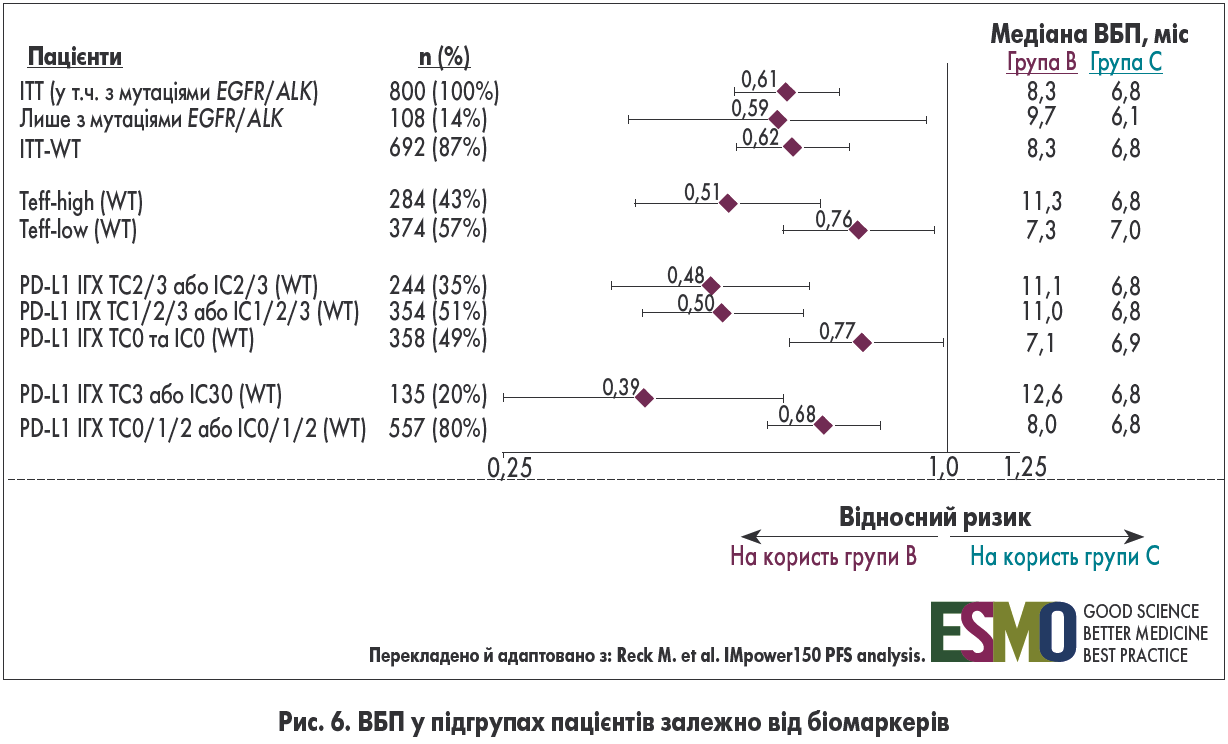
У дослідженні оцінювали низку первинних і вторинних кінцевих точок у різних популяціях пацієнтів (рис. 2). Більшість учасників (87%) належали до популяції ITT-WT (від wild type – дикий тип, тобто без мутацій генів EGFR та ALK). Цих хворих додатково розділили на дві підгрупи залежно від Т-ефекторної генної сигнатури (Teff). Остання визначається за експресією мРНК трьох генів (PD-L1, CXCL9 та IFNγ) і є непрямим маркером експресії PD-L1 та попереднього рівня імунітету. Раніше в дослідженні OAK сигнатура Teff порівняно з ІГХ-експресією PD-L1 виявилася більш чутливим біомаркером збільшення виживаності без прогресування (ВБП) при монотерапії атезолізумабом проти доцетакселу.
Вихідні клініко-демографічні характеристики пацієнтів були подібними в трьох групах. Середній вік становив 63 роки (від 31 до 90 років), чоловіків було 60%, ніколи не курили приблизно 20% пацієнтів. Метастази в печінці визначались у 13% пацієнтів.
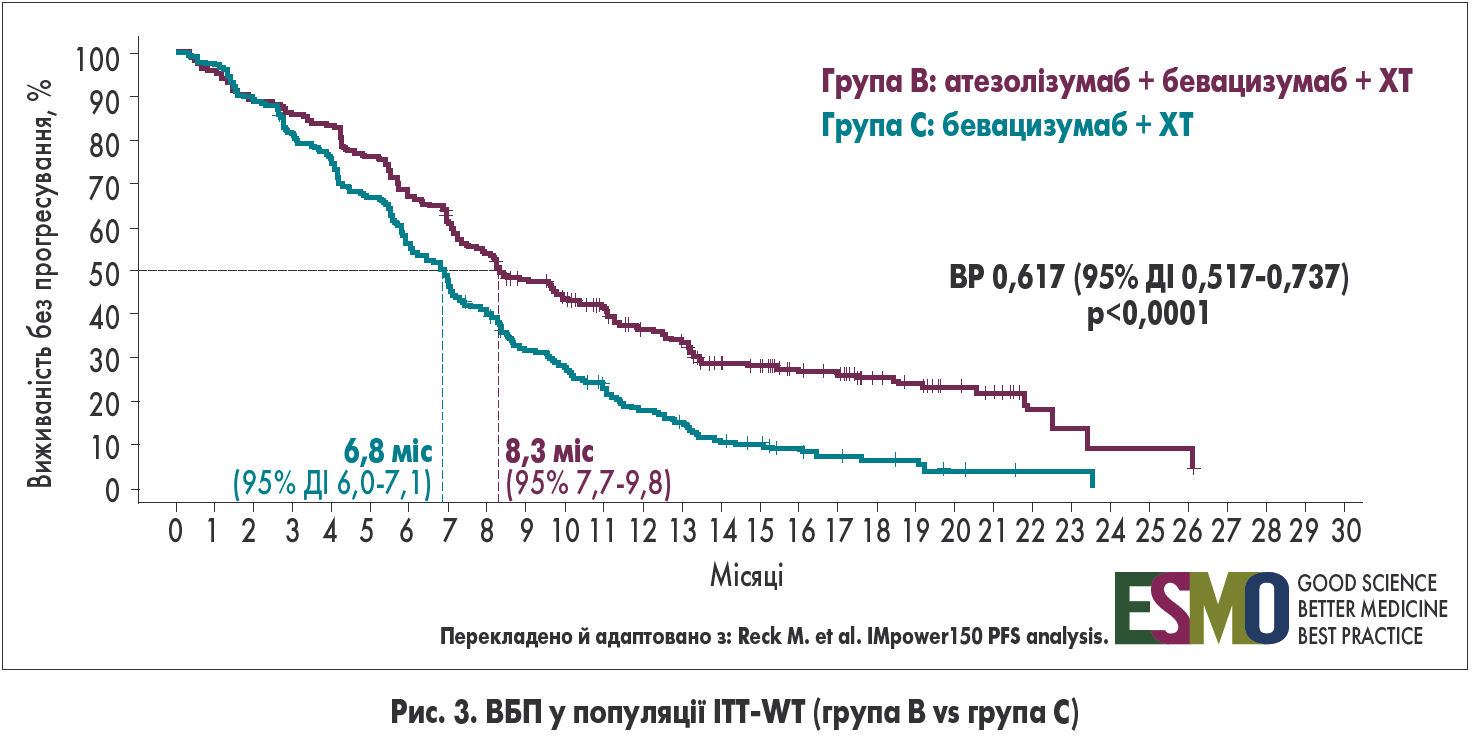
У популяції ITT-WT медіана ВБП була значно кращою в групі В (атезолізумаб + бевацизумаб + ХТ) порівняно з групою С (бевацизумаб + ХТ) – 8,3 vs 6,8 міс відповідно (відносний ризик – ВР – 0,617; 95% довірчий інтервал – ДІ – 0,517-0,737; р<0,0001) (рис. 3). Після 6 міс спостереження захворювання не прогресувало в 67% пацієнтів групи В та в 56% хворих групи С, після 12 міс – у 37 vs 18% відповідно (рис. 3).
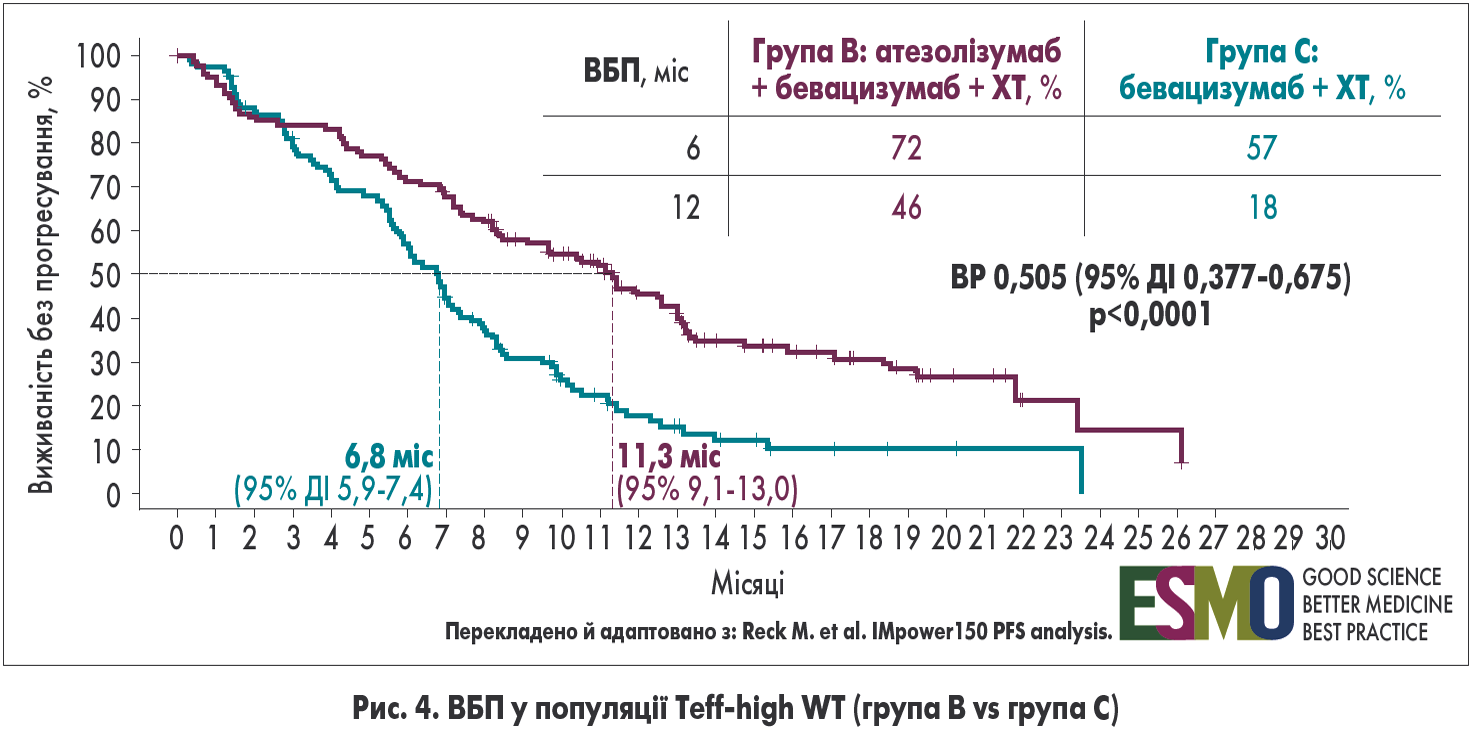
Ще більш вражаючі результати були отримані в популяції Teff-high WT. У цих пацієнтів комбіноване застосування атезолізумабу, бевацизумабу й ХТ дозволило досягти медіани ВБП 11,3 міс (ВР 0,505; 95% ДІ 0,377-0,675; р<0,0001), при цьому 12-місячний показник ВБП зріс більше ніж удвічі – 46 vs 18% у групі С (рис. 4).
Значне подовження ВБП при застосуванні комбінації атезолізумабу, бевацизумабу й ХТ спостерігалося в усіх підгрупах пацієнтів, зокрема у хворих з метастазами в печінці (рис. 5). Перевага цієї схеми терапії над схемою, що застосовувалась у групі С, також не залежала від ключових біомаркерів, зокрема від ІГХ-експресії PD-L1 (рис. 6). Важливо відзначити, що потрійна комбінація збільшувала ВБП незалежно від мутаційного статусу EGFR/ALK та ІГХ-експресії PD-L1, зокрема в PD-L1-негативних пацієнтів (ТС0/IC0) (рис. 6). Показник ВБП у групі В був очікувано вищий у пацієнтів з більш високим початковим імунітетом, тобто в популяції Teff-high WT (рис. 6).
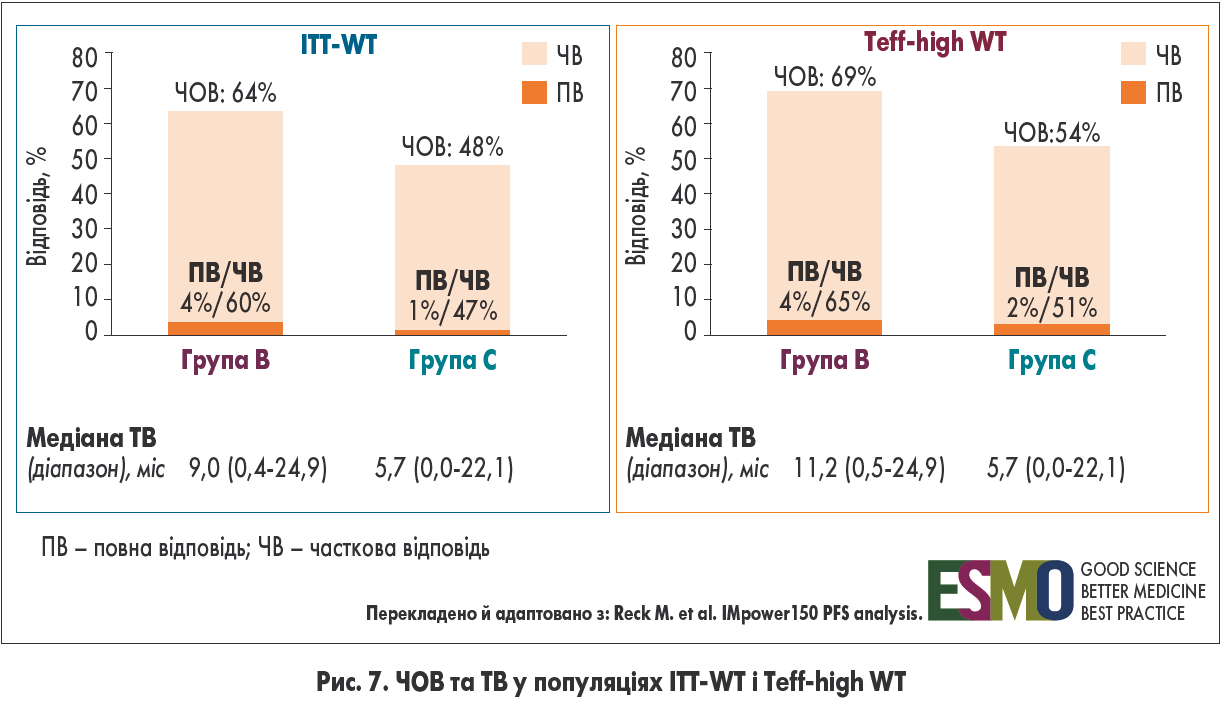
У популяції ITT-WT лікування атезолізумабом, бевацизумабом і ХТ забезпечило частоту об’єктивної відповіді 64% (зокрема повної відповіді – 4%) – це значно вищий показник порівняно з групою С (48%; повна відповідь – 1%). Подібна перевага потрійної схеми відзначалась і в популяції Teff-high WT (рис. 7).
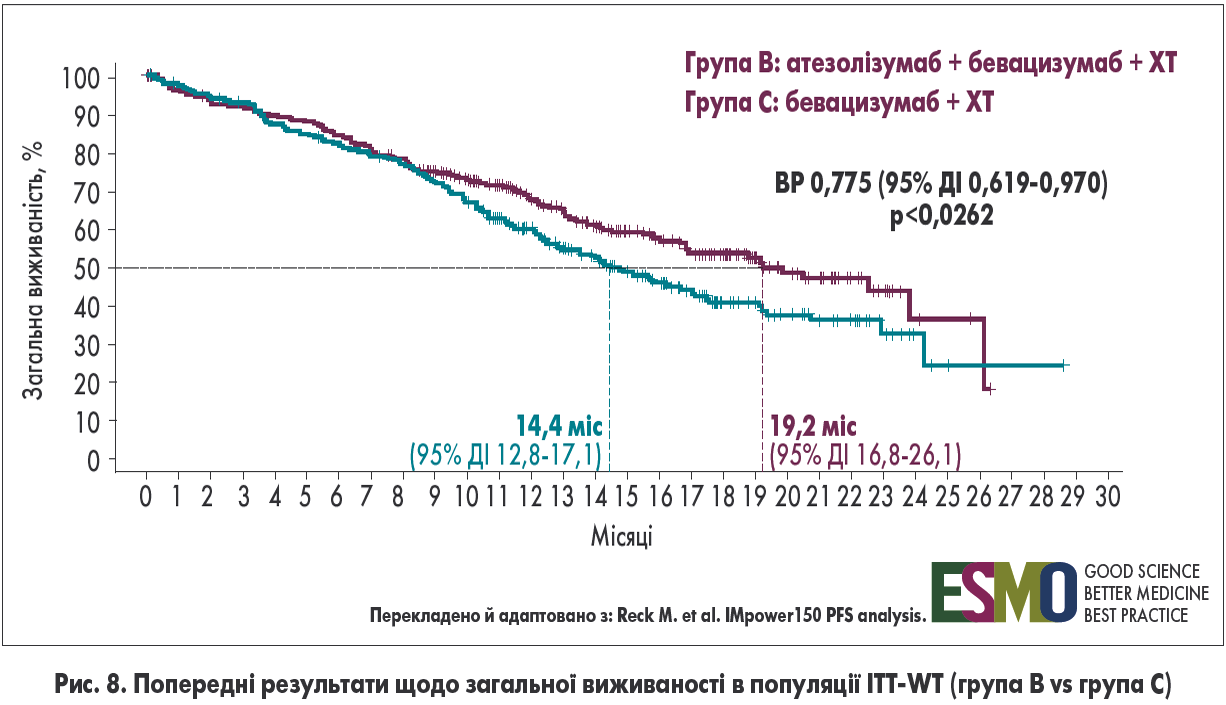
Проміжна оцінка загальної виживаності (ЗВ) в популяції ITT-WT показала збільшення медіани ЗВ до 19,2 міс (проти 14,4 міс у групі С), що відповідає значному зниженню ризику прогресування або смерті на 22,5% (ВР 0,775; 95% ДІ 0,619-0,970) (рис. 8). Наступний аналіз ЗВ запланований у I кварталі цього року.
Профіль безпеки в групах С і В був подібний. Небажані реакції, пов’язані з лікуванням, спостерігались у 25 і 19% пацієнтів відповідно.
Таким чином, IMpower150 – це перше дослідження III фази, в якому комбіноване лікування на основі імунотерапії (атезолізумаб) продемонструвало статистично та клінічно значиме покращення ВБП у першій лінії терапії неплоскоклітинного метастатичного НДКРЛ. Користь від додавання атезолізумабу до схеми бевацизумаб + ХТ (група В) порівняно з бевацизумабом + ХТ (група С) відзначалась в усіх популяціях пацієнтів, зокрема у хворих з мутаціями генів EGFR/ALK, пухлинами Teff-low, PD-L1-негативними пухлинами та метастазами в печінці. Атезолізумаб у комбінації з ХТ ± бевацизумаб добре переносився, небажані реакції узгоджувались з відомим профілем безпеки препарату.
На підставі отриманих результатів комбінація атезолізумабу, бевацизумабу та платиновмісної ХТ, імовірно, стане новим стандартом першої лінії терапії пацієнтів з НДКРЛ пізніх стадій.
Література
1. Navada S. et al. Temporal trends in small cell lung cancer: analysis of the national Surveillance Epidemiology and End-Results (SEER) database [abstract 7082]. J Clin Oncol, 2006; 24(18S) suppl: 384S.
2. Sher T. et al. Small cell lung cancer. Mayo Clin Proc, 2008; 83(3): 355-367.
3. Zappa C., Mousa S.A. Non-small cell lung cancer: current treatment and future advances. Transl Lung Cancer Res, 2016 Jun; 5(3): 288-300.
4. Ramalingam S., Belani C. Systemic chemotherapy for advanced non-small cell lung cancer: recent advances and future directions. Oncologist, 2008; 13 Suppl 1: 5-13.
5. Novello S. et al. Ann Oncol, 2016.
6. NCCN Clinical Practice Guidelines in Oncology. NSCLC, V7, 2017.
7. Sandler A. et al. N Engl J Med, 2006.
8. Reck M., Socinski M.A., Cappuzzo F. et al. Primary PFS and safety analyses of a randomised Phase III study of carboplatin + paclitaxel ± bevacizumab, with or without atezolizumab in 1L non-squamous metastatic NSCLC (IMpower150). Presented at ESMO Congress, 2017.
9. Wallin J.J. et al. Atezolizumab in combination with bevacizumab enhances antigen-specific T-cell migration in metastatic renal cell carcinoma. Nat Commun, 2016 Aug 30; 7: 12624.
10. Rittmeyer A. et al. Lancet, 2017.
11. TECENTRIQ [USPI]. Genentech Inc, 2017.
12. TECENTRIQ [SmPC]. Roche Registration Ltd, 2017.
13. Liu S.V. et al. ASCO 2017.
14. Martino E.C. et al. Immune-modulating effects of bevacizumab in metastatic non-small-cell lung cancer patients. Cell Death Discov. 2016 Oct 3; 2: 16025. eCollection 2016.
Підготував Олексій Терещенко
Тематичний номер Онкологія № 1 (52) лютий 2018 р.