20 березня, 2018
Рак молочной железы: диагностика, стадирование, лечение
Продолжение. Начало – в № 5 (51), 2017 г., стр. 23-25.
 В тематическом номере 5 (51) за декабрь 2017 р. были рассмотрены задачи по профилактике, риску развития и генетическому скринингу рака молочной железы. Продолжая рубрику «Школа онколога», публикуем задачи, посвященные диагностике, стадированию и лечению этого заболевания. Задачи по терапии рака молочной железы в зависимости от молекулярных подтипов опухоли будут представлены в следующих выпусках издания.
В тематическом номере 5 (51) за декабрь 2017 р. были рассмотрены задачи по профилактике, риску развития и генетическому скринингу рака молочной железы. Продолжая рубрику «Школа онколога», публикуем задачи, посвященные диагностике, стадированию и лечению этого заболевания. Задачи по терапии рака молочной железы в зависимости от молекулярных подтипов опухоли будут представлены в следующих выпусках издания.
На протяжении последних 10 лет изменились парадигмы лечения больных раком молочной железы (РМЖ).
Новые подходы в клинической онкологии, основанные на достижениях постгеномной эры, привели к реальному улучшению ближайших и отдаленных результатов лечения.
Современная маммология направлена на достижение функционального и эстетического результата, уменьшение общей токсичности, повышение уровня социальной адаптации больных, в том числе и завершивших противоопухолевое лечение. Соблюдение современных стандартов диагностики, стадирования и лечения РМЖ в сочетании с реализацией персонифицированной стратегии являются требованиями современной онкомаммологии.
Задачи составлены с учетом современных рекомендаций NCCN, ESMO, ASCO, ABC.
Вопросы и клинические задачи
1. Что является золотым стандартом диагностики РМЖ? Укажите комбинацию методов.
А. Клиническое обследование
Б. Ультразвуковое исследование молочной железы
В. Маммография
Г. Магнитно-резонансная томография (МРТ) молочной железы
Д. Позитронно-эмиссионная томография (ПЭТ) – компьютерная томография (КТ)
Е. Cor-биопсия
Ж. Тонкоигольная биопсия
2. Какие лабораторные анализы необходимо выполнить во время первичной диагностики РМЖ?
А. Развернутый общий анализ крови
Б. Исследование функций печени и почек
В. Определение уровня альфа-фосфатазы
Г. Исследование уровня кальция
Д. Определение уровня эстрадиола
Е. Исследование уровня фолликулостимулирующего гормона
Ж. Определение уровня СА‑15-3
З. Все перечисленное
3. Какие опухоли по данным иммуногистохимического исследования считаются эндокриночувствительными?
А. Экспрессирующие ER >1%
Б. Экспрессирующие ER >10%
В. Экспрессирующие ER >50%
Г. Экспрессирующие ER = 100%
Д. Все перечисленные
4. Какие результаты иммуногистохимического исследования свидетельствуют о наличии HER2-позитивной опухоли?
А. Полное окрашивание мембраны HER2 >1%
Б. Полное окрашивание мембраны HER2 >10%
В. Полное окрашивание мембраны HER2 >50%
Г. Полное окрашивание мембраны HER2 >75%
5. В каких случаях необходимо повторное иммуногистохимическое определение статуса тканей опухоли после cor-биопсии?
А. Мембранное Her2-окрашивание в протоковой карциноме in situ (DCIS)
Б. Цитоплазматическое окрашивание HER2
В. Мембранное HER2-окрашивание 30% опухолевых и 10% нормальных протоковых клеток
Г. Местнорецидивный РМЖ
Д. Метастатический HER2- РМЖ
Е. ER-, PR-, HER2- статус опухоли
6. Какие факторы влияют на показатели отдаленной выживаемости при РМЖ?
А. Клиническая стадия заболевания TNM
Б. Возраст начала заболевания
В. Биология опухоли – экспрессия ER
Г. Биология опухоли – экспрессия HER2
Д. Биология опухоли – Ki‑67
Е. Биология опухоли – генная сигнатура
7. В каких случаях у пациенток с РМЖ необходимо изучать комбинацию генов по шкале Oncotype DX?
А. ER+, HER2- пациентки категории T1-3, N0 или N1mi (стадии 1А, 1В, IIB)
Б. ER+, HER2- пациентки категории T1, N1 (стадия IIA)
В. ER+, HER2- пациентки категории T1, N2 (стадия IIIA)
Г. С целью прогнозирования рецидива у больных с ранними, N0 стадиями ER+ РМЖ, у которых планируется длительная (10 лет) адъювантная гормонотерапия
8. Какие утверждения относительно протоковой карциномы in situ (DCIS) и дольковой карциномы in situ (LCIS) являются правильными?
А. DCIS обнаруживается на маммограммах в 15-30% случаев
Б. LCIS обнаруживается на маммограммах в 10% случаев
В. LCIS обнаруживается случайно при биопсиях по поводу доброкачественных образований
Г. DCIS следует лечить так же, как и инвазивный РМЖ
Д. Исследование сигнальных лимфатических узлов при DCIS во время операции необходимо выполнять рутинно
9. Какие утверждения относительно лучевой терапии (ЛТ) по поводу DCIS являются правильными?
А. Послеоперационная ЛТ увеличивает общую выживаемость больных с DCIS после органосохраняющей операции
Б. Послеоперационная ЛТ снижает риск локального неинвазивного рецидива, но не уменьшает риск инвазивного рецидива у больных с DCIS
В. Послеоперационная ЛТ снижает 10-летний риск любого рецидива (неинвазивного и инвазивного)
Г. После мастэктомии у пациенток с DCIS ЛТ не рекомендуется
Д. Результаты послеоперационной ЛТ не зависят от характера проводимого адъювантного лечения
10. Какие существуют способы профилактики инвазивного рака при интралобулярной неоплазии (LCIS)?
А. Здоровый образ жизни
Б. Применение селективных модуляторов рецепторов эстрогенов (SERM) – тамоксифена, торемифена
В. Прием ингибиторов ароматазы
Г. Применение бисфосфонатов
Д. Прием метформина
Е. Органосохраняющая лампэктомия + радиотерапия
11. Какой метод является синонимом «консервативной хирургии» при РМЖ?
А. Лампэктомия
Б. Туморэктомия
В. Широкое иссечение (wide excision)
Г. Квадрантэктомия
Д. Модифицированная резекция по Пейти
Е. Модифицированная резекция по Мадену
12. У женщины, 60 лет, с клинически диагностированным ранним РМЖ (T1N0M0 ER+, HER2-) запланирована хирургическая операция (лампэктомия) как первый этап лечения. В дальнейшем планируется проведение ЛТ и адъювантной эндокринотерапии. Во время оперативного вмешательства выявлен один положительный сигнальный лимфатический узел (SLN) в подмышечной области. Необходимо ли продолжить лимфатическую подмышечную лимфодиссекцию?
А. Необходимо выполнить лимфодиссекцию 1-2 уровня
Б. Необходимости в продолжении подмышечной лимфодиссекции нет
13. Какое из следующих утверждений является неверным?
А. Дооперационная ЛТ в комбинации с эндокринотерапией может увеличить количество полных патологических ответов (pCR) у больных с T1-2N0-1 стадиями люминального РМЖ
Б. ЛТ после радикальной мастэктомии снижает риск локального рецидива и смерти от РМЖ
В. ЛТ после радикальной мастэктомии показана у больных с более чем 4 позитивными подмышечными лимфатическими узлами
Г. ЛТ после радикальной мастэктомии показана у пациенток с 1 позитивным подмышечным лимфатическим узлом
Д. ЛТ после радикальной мастэктомии показана у больных с Т3-4 N0
Е. На эффективность постмастэктомической ЛТ влияет характер адъювантной системной терапии
Ж. Отдаленные результаты ЛТ после мастэктомии лучше у женщин в период пременопаузы
Комментарии
1. Золотым стандартом диагностики РМЖ является комбинация трех методов: клинического обследования молочных желез, маммографии и cor-биопсии определяемых опухолей.
Первичная МРТ молочных желез не является стандартом обследования, но может быть полезной при планировании органосохраняющей операции у больных с инвазивной дольковой карциномой, при оценке результатов неоадъювантной терапии и при наблюдении за женщинами группы высокого риска развития наследственного BRCA-ассоциированного рака.
ПЭТ-КТ может обнаруживать отдаленные метастазы, не выявляемые другими методами радиологической визуализации, но не должна использоваться в обычном режиме диагностики.
Дополнительные радиологические исследования (костной, центральной нервной систем) должны применяться только при наличии соответствующих жалоб со стороны больной.
Точность диагностики cor-биопсии превосходит таковую тонкоигольной биопсии (по данным последней нельзя отличить инвазивный рак от carcinoma in situ).
2. Согласно Guidelines for diagnosis, treatment and follow-up (2015), во время первичного обследования больных с РМЖ необходимо выполнить полный анализ крови, определить состояние функций печени и почек, а также уровни альфа-фосфатазы и кальция.
Определение уровня эстрадиола и фолликулостимулирующего гормона в сыворотке крови является обязательным у женщин в период перименопаузы, когда планируется проведение эндокринной терапии и есть сомнения относительно сохранения остаточной функции яичников.
3. Понятия «гормонопозитивный РМЖ» и «гормоночувствительный РМЖ» отличаются. Эксперты Сен-Галлена сегодня определяют люминальный тип А РМЖ при наличии экспрессии ER >1%. Гормоночувствительным является рак с экспрессией ER >50%, хотя показаниями для эндокринотерапии являются все виды РМЖ с любым уровнем экспрессии стероидных рецепторов.
4. Американское общество клинических онкологов и патологов (American Society of Clinical Oncology–College of American Pathologists, ASCO-CAP) внесло изменения в определение «HER2-положительный рак молочной железы». Результат «3+» сегодня используется в случаях, когда полное мембранное окрашивание на маркер HER2 наблюдается более чем в 10% клеток, а не в 30% клеток, как это было ранее. Аналогичные изменения произошли при интерпретации FISH-теста. Положительным считается результат, если количество копий гена HER2 составляет ≥6 или соотношение HER2/хромосома 17 ≥2 вместо 2,2.
Согласно рекомендациям ASCO-CAP, если случай определяется как двусмысленный после двух последующих исследований, на мультидисциплинарной комиссии следует рассмотреть вопрос назначения трастузумаба.
5. Во всех представленных случаях следует повторно исследовать иммуногистохимический статус опухоли.
В изучаемом препарате должна быть только инвазивная карцинома (если нет – биопсию следует повторить). Не следует оценивать DCIS.
Цитоплазматическое окрашивание HER2 считается ложной реакцией и не должно учитываться при определении статуса опухоли.
Согласно рекомендациям ASCO-CAP, при рецидиве или метастазах опухоли с HER2- следует повторно исследовать ее фенотип.
При наличии тройного негативного фенотипа РМЖ, установленного по данным cor-биопсии, обязательным считается повторное исследование всего материала, полученного после хирургического удаления опухоли (феномен интратуморальной гетерогенности).
Кроме этого, следует учитывать условия, при которых был получен и хранился опухолевый матриал. Так, при вакуумной биопсии можно извлечь артефакт, в котором клетки разрушаются (невозможно оценить ядерное, цитоплазматическое или мембранное окрашивание) – анализ следует повторить.
Окрашивание мембраны должно быть интенсивным, равномерным и однородным. Следует игнорировать неполное или бледное окрашивание мембраны.
Если окрашивание цитоплазмы скрывает окрашивание мембраны, необходимо повторить анализ или применить FISH-методику.
Если получено окрашивание нормальных протоковых и дольковых клеток – анализ следует отклонить.
Материал считается непригодным для исследования и требует проведения повторных тестов, если ткани опухоли были зафиксированны не в нейтральном забуферованном формалине, если ткани после эксцизионной биопсии фиксированы в формалине менее 6 ч или более чем 48 ч (не является абсолютным критерием исключения, но время фиксации должно быть указано).
6. С ХХ века было известно, что на прогноз РМЖ влияют клиническая стадия заболевания TNM и возраст пациента (одинаково плохие результаты обычно регистрируются у женщин, заболевших в возрасте менее 40 лет).
Perou и Sorlie (2003) показали, что выживаемость при РМЖ зависит не только от клинических факторов, но и от молекулярного подтипа опухоли, суррогатным критерием которого являются иммуногистохимические маркеры (ER, PR, HER2).
Клинические и биологические характеристики (возраст, стадия, экспрессия ER, HER2 и гистологическая градация G) были интегрированы в прогностические системы оценки, позволяющие относительно точно оценивать вероятность смерти от РМЖ.
Примерами таких прогностических шкал являются Nottingham Prognostic Index (NPI), Adjuvant! Online (www.аdjuvantonline.com) и PREDICT.
Рецепторы ER/PR и HER2 являются единственными доказанными предиктивными маркерами, позволяющими выбирать пациентов для назначения эндокринной терапии или анти-HER2-терапии. Высокая экспрессия ER обычно связана с большей резистентностью к химиотерапии.
Маркер индекса пролиферации Ki‑67 дает возможность прогнозировать ответ на терапию, но не влияет на прогноз и принятие клинического решения. Значение этого маркера может быть ограниченным в условиях диссеминированной прогрессии.
В дальнейшем было установлено, что гетерогенность РМЖ значительно больше, чем показывают данные иммуногистохимических исследований. Так, при некоторых формах люминального молекулярного подтипа А отмечается хорошая выживаемость, а выживаемость при других такая же низкая, как при тройном негативном РМЖ.
Прогноз при люминальных типах РМЖ сегодня основан на анализе группы генов некоторых молекулярных сигнатур: MammaPrint (Agendia, Amsterdam, Netherlands), Oncotype DX (Genomic Health, Redwood City, CA), Prosigna (Nanostring technologies, Seattle, WA), Endopredict (Myriad Genetics), которые позволяют получить дополнительную прогностическую информацию для оценки патологии и для определения преимущества адъювантной химиотерапии в различных гетерогенных группах пациенток с РМЖ.
Согласно ретроспективному анализу данных, при ER-позитивном РМЖ подтверждена прогностическая ценность MammaPrint, Oncotype DX, Prosigna и Endopredict (уровень доказательности IB). Прогностическая ценность MammaPrint была подтверждена в проспективном нерандомизированном клиническом исследовании Raster.
Клиническая польза Mammaprint и Oncotype DX сегодня оценивается в крупных рандомизированных проспективных клинических исследованиях MINDACT, WSG PLAN B, TAILORx и RxPONDER.
Таким образом, не только общепринятые клинические характеристики больного и экспрессия некоторых белков в опухоли, но также комбинация различных генов имеют прогностическое значение и могут оказывать влияние на выбор лечебной тактики.
7. Согласно рекомендациям NCCN, ASCO и экспертов Сен-Галлена, мультигенная платформа Oncotype DX используется у больных с ранними клиническими стадиями РМЖ и положительными рецепторами ER для определения наиболее оптимального адъювантного режима – стандартная эндокринная терапия или стандартная эндокринная терапия + химиотерапия.
Уточняется, что исследование проводится не при всех ранних клинических стадиях РМЖ, а только при N0 и N1mi (поражение ≥2 мм).
При поражении регионарных лимфатических узлов (N1, N>1) проведение адъювантной химиотерапии сегодня является обязательным независимо от рецепторного статуса опухоли.
8. Протоковая карцинома in situ обнаруживается на маммограммах в 15-30% исследований и выглядит как микроскопическое отложение солей кальция. Средний возраст женщин c DCIS составляет 50-69 лет.
Дольковая карцинома in situ (правильное современное название – лобулярная неоплазия) не может быть обнаружена с помощью маммографии. Как правило, она выявляется случайно во время выполнения биопсии доброкачественных образований молочной железы. В LCIS обычно имеется сильно выраженная экспрессия ER, низкая скорость пролиферации, снижение экспрессии Е-кадгерина и потеря гена CDH1 на хромосоме 16q22.
DCIS следует лечить так же, как инвазивный РМЖ (операция + эндокринотерапия, операция + радиотерапия, операция + эндокринотерапия + радиотерапия).
Лобулярная неоплазия (ранее называлась лобулярной карциномой in situ), в отличие от DCIS, не является предшественником инвазивного рака. Она рассматривается как фактор риска для возможного будущего развития инвазивного рака в обеих молочных железах (относительный риск 5,4-12) и поэтому не требует активного лечения. Однако плеоморфный вариант дольковой неоплазии может протекать аналогично DCIS, и таким больным после обсуждения мультидисциплинарной комисии может быть проведено соответствующее лечение.
Риск наличия микрометастазов или изолированных опухолевых клеток в сигнальном лимфатическом узле по данным иммуногистохимического исследования у больных с DCIS очень невысок (около 5%), и поэтому рутинно выявление этого узла не проводится. Однако некоторые факторы повышают риск поражения лимфатических узлов. К ним относятся: увеличение массы первичной опухоли, повышение плотности тканей железы при маммографии, плохо дифференцированная DCIS, более молодой возраст пациентки и большая степень микрокальцификации.
9. Целью адъювантной ЛТ при DCIS является снижение риска локального рецидива. ЛТ при DCIS не влияет на отдаленную выживаемость.
Использование ЛТ после органосохраняющей лампэктомии у больных с DCIS снижает частоту как инвазивных, так и неинвазивных локальных рецидивов, но не изменяет общую выживаемость больных.
У пациентов с размерами DCIS <10 мм и адекватными хирургическими краями резекции риск локального рецидива настолько низок, что послеоперационную ЛТ можно не назначать (хотя данных рандомизированных исследований для подобного заключения недостаточно).
Поскольку полная мастэктомия у пациенток с DCIS является радикальным хирургическим вмешательством, послеоперационная ЛТ при условии чистых краев резекции у таких больных не рекомендуется (Primary breast cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up, 2015).
Преимущества послеоперационной ЛТ не зависят от характера адъювантного лечения.
10. Поскольку интралобулярная неоплазия (LCIS) не предшествует инвазивному РМЖ, а является индикатором риска, эта патология не требует локального лечения. При LCIS хирургические методы лечения и радиотерапия не применяются.
Более актуальными при LCIS являются профилактические мероприятия, направленные на внешние управляемые факторы риска и методы медикаментозной профилактики.
Общие стратегии профилактики РМЖ заключаются в изменении образа жизни: профилактика ожирения, поддержание физической активности, умеренное употребление алкоголя.
Согласно результатам, полученным в ходе больших исследований IBIS2 и NSABP B-35, профилактическое использование ингибиторов ароматазы (анастрозол) также может быть рекомендовано в клинической практике.
Обнадеживающие предварительные результаты показывают другие агенты, в частности бисфосфонаты и метформин.
Тамоксифен (торемифен) является единственным средством химической профилактики РМЖ, однако отношение женщин к профилактическому использованию SERM является сдержанным из-за риска развития осложнений (рак эндометрия и тромбоз глубоких вен нижних конечностей у лиц старше 65 лет – исследования UK/ANZ DCIS и NSABP B‑24).
11. Синонимами «консервативной хирургии» молочной железы являются лампэктомия, туморэктомия, широкое иссечение, квадрантэктомия.
К органосохраняющим операциям не относится модифицированная радикальная мастэктомия по Пейти (Пейти – Дайсону), которая предполагает удаление молочной железы, малой грудной мышцы, подмышечной клетчатки 1-3 уровня и подлопаточной клетчатки.
Модифицированная радикальная мастэктомия по Маддену также не является органосохраняющей операцией, поскольку предполагает одномоментное удаление молочной железы, подлежащей фасции, подлопаточной, подмышечной 1-2 уровня и межмышечной клетчатки с лимфатическими узлами.
12. При наличии клинически позитивных подмышечных лимфатических узлов и при условии, что больная до операции не получала неоадъювантную терапию, требуется выполнение подмышечной лимфодиссекции.
Обычная подмышечная диссекция включает в себя en block резекцию лимфатических узлов 1 и 2 уровней. Подмышечная вена, длинный грудной нерв и торакодорсальный нервно-сосудистый пучок должны быть при этом идентифицированы и сохранены. После такого объема лимфодиссекции у пациенток часто развиваются парестезии, брахиальная нейропатия, а у 25% женщин в течение первого года – лимфоэдема верхней конечности различной степени тяжести.
При инвазивном РМЖ с клинически негативным дооперационным статусом лимфатических узлов (cN-) стандартной процедурой является не профилактическая подмышечная лимфодиссекция, а выявление сигнального лимфатического узла (SLN).
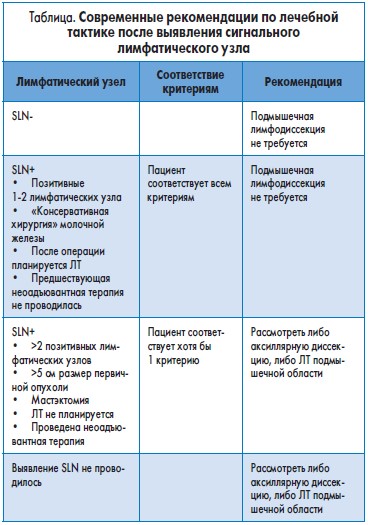 Рекомендации по лечению женщин с SLN+ зависят от характера предшествующей терапии, стадии опухоли, запланированной адъювантной терапии и пожеланий пациента.
Рекомендации по лечению женщин с SLN+ зависят от характера предшествующей терапии, стадии опухоли, запланированной адъювантной терапии и пожеланий пациента.
В случае, описанном в задаче, выполнение подмышечной лимфодиссекции не требуется (табл.) – рекомендации Breast Cancer Essentials for Clinicians, ESMO (2017).
13. Неоадъювантная ЛТ при клинически ранних стадиях РМЖ (Т1-2, N0-2), т.е. при первично операбельных опухолях, не применяется.
ЛТ после радикальной мастэктомии является абсолютным стандартом у больных с четырьмя и более позитивными подмышечными лимфатическими узлами. Было показано также, что постмастэктомическая ЛТ должна применяться и у больных с Т1-2 и с одним-тремя позитивными лимфатическими узлами, а также при Т3-4, N0.
ЛТ после мастэктомии снижает риск локального рецидива, любого рецидива и смерти у пациентов указанных категорий. Тем не менее, у некоторых пациентов (с люминальным раком, N0, в возрасте старше 70 лет) риск возникновения рецидива будет намного ниже, чем токсичность радиационного лечения. Это является основанием для отказа от адъювантной ЛТ у данной категории больных (рекомендации ASCO, 2014).
Преимущества ЛТ в плане долгосрочной выживаемости не зависят от менструального статуса и характера адъювантной системной терапии.
Тематичний номер Онкологія № 1 (52) лютий 2018 р.



