14 червня, 2018
Глутатион как универсальный гепатопротектор с плейотропными эффектами
 С 2000 г. распространенность хронических диффузных заболеваний печени (ХДЗП) резко повысилась. Так, в мире ежегодно фиксируется около 170 млн пациентов с одной из форм ХДЗП, причем 25-30% из них уже имеют выраженный фиброз или цирроз печени. Среди гастроэнтерологических заболеваний в Европе и США цирроз является одной из наиболее частых «неопухолевых» причин смерти, а также основной патологией, предрасполагающей к развитию гепатоцеллюлярной карциномы (ГЦК) – злокачественного новообразования, занимающего пятое место по частоте выявления и третье в структуре смертности онкологических пациентов. В течение ближайших 10-15 лет ожидается пик заболеваемости и распространенности ХДЗП, при этом большей части таких пациентов потребуется ортотопическая трансплантация печени. Прогнозируется, что количество пациентов с прогрессирующими заболеваниями печени за это время возрастет на 160%, увеличившись к 2030 г. примерно с 3,3 до 7,9 млн. При этом заболеваемость декомпенсированным циррозом печени увеличится на 168% (до 105 430 случаев), в то время как частота ГЦК – на 137% (до 12 240 случаев). Общий рост смертности от заболеваний печени в 2030 г. составит 178% (примерно 78 300 смертей). До 2030 г. предполагается около 800 000 дополнительных случаев смерти от болезней печени.
С 2000 г. распространенность хронических диффузных заболеваний печени (ХДЗП) резко повысилась. Так, в мире ежегодно фиксируется около 170 млн пациентов с одной из форм ХДЗП, причем 25-30% из них уже имеют выраженный фиброз или цирроз печени. Среди гастроэнтерологических заболеваний в Европе и США цирроз является одной из наиболее частых «неопухолевых» причин смерти, а также основной патологией, предрасполагающей к развитию гепатоцеллюлярной карциномы (ГЦК) – злокачественного новообразования, занимающего пятое место по частоте выявления и третье в структуре смертности онкологических пациентов. В течение ближайших 10-15 лет ожидается пик заболеваемости и распространенности ХДЗП, при этом большей части таких пациентов потребуется ортотопическая трансплантация печени. Прогнозируется, что количество пациентов с прогрессирующими заболеваниями печени за это время возрастет на 160%, увеличившись к 2030 г. примерно с 3,3 до 7,9 млн. При этом заболеваемость декомпенсированным циррозом печени увеличится на 168% (до 105 430 случаев), в то время как частота ГЦК – на 137% (до 12 240 случаев). Общий рост смертности от заболеваний печени в 2030 г. составит 178% (примерно 78 300 смертей). До 2030 г. предполагается около 800 000 дополнительных случаев смерти от болезней печени.
Резкому увеличению количества пациентов с ХДЗП способствуют повышение заболеваемости вирусными и токсическими (алкогольными и медикаментозными) гепатитами, а также существенный рост числа больных с ожирением и сахарным диабетом. Эти заболевания являются основной причиной развития сравнительно новой нозологической формы – неалкогольной жировой болезни печени (НАЖБП), частота которой возросла не менее чем в 2 раза. Так, согласно официальной статистике США, если с 1988 по 1994 г. доля НАЖБП в структуре ХДЗП составляла 46,8%, то в 1994-2004 гг. – 62,84%, а в 2004-2008 гг. – уже 75,1%. Прогнозируется, что распространенность НАЖБП в США до 2030 г. повысится на 21% (с 83,1 до 100,9 млн случаев), а неалкогольного стеатогепатита (НАСГ) – на 63% (с 16,52 до 27,00 млн случаев). Предполагается также, что общая распространенность НАЖБП среди взрослого населения (в возрасте ≥15 лет) до 2030 г. составит 33,5%.
Такой выраженный и стремительный рост частоты ХДЗП обуславливает необходимость поиска новых эффективных и безопасных методов их профилактики и лечения. Современная программа комплексного лечения и профилактики заболеваний печени включает два основных направления: этиотропную и патогенетическую терапию. Этиотропная терапия, как правило, применяется при вирусных гепатитах с парентеральным механизмом передачи и направлена на подавление репликации возбудителя заболевания и его элиминацию. Основу патогенетической терапии составляют гепатопротекторы – препараты, влияющие на структуру и функцию гепатоцитов. К ним относятся представители разных групп лекарственных средств (препараты растительного и животного происхождения, эссенциальные фосфолипиды, аминокислоты или их производные, витамины-антиоксиданты и др.), повышающие устойчивость гепатоцитов к патологическим воздействиям; усиливающие их обезвреживающую функцию и способствующие восстановлению печеночными клетками нарушенных функций. Действие гепатопротекторов направлено на восстановление гомеостаза в печени, повышение ее устойчивости к действию патогенных факторов, нормализацию функциональной активности и стимуляцию в органе процессов регенерации. В широком смысле показаниями к применению гепатопротекторов являются алкогольные и неалкогольные стеатогепатиты и циррозы печени, лекарственные, токсические, холестатические и вирусные поражения печени (в дополнение к этиотропной терапии). Однако на практике назначение того или иного гепатопротектора во многом зависит от наличия и выраженности определенного клинико-биохимического синдрома/синдромов повреждения печени, таких как цитолиз, холестаз, гиперазотемия, снижение белково-синтетической функции печени, портальная гипертензия и др.
Поиски универсального гепатопротектора, способного воздействовать не на один, а сразу на несколько синдромов повреждения печени, продолжаются на протяжении многих лет. Основные требования к оптимальному гепатопротектору впервые были сформулированы R. Preisig еще в 1970 г. Согласно им, такой гепатопротектор должен быть нетоксичным, иметь естественный метаболизм, характеризоваться хорошей переносимостью, достаточно полной абсорбцией, эффектом первого прохождения через печень и экстенсивной энтерогепатической циркуляцией, проявлять противовоспалительную активность и выраженную способность связывать/предотвращать образование высокоактивных повреждающих соединений, подавлять фиброгенез и стимулировать регенерацию печени. Впоследствии были сформулированы дополнительные требования, а именно – воздействие на ключевые моменты патогенеза заболеваний печени, плейотропность гепатопротекторных эффектов и универсальность при любой патологии печени.
К сожалению, ни один из используемых в настоящее время в медицинской практике гепатопротекторов этим требованиям в полной мере не отвечает, хотя есть препараты, максимально приближающиеся к обозначенному стандарту. К ним, в частности, относится глутатион, который в Украине известен под торговой маркой Гепавал®. Этот гепатопротектор подвергается естественному метаболизму в печени, проявляет выраженную детоксикационную активность, характеризуется высоким профилем безопасности и хорошей переносимостью, а также оказывает другие положительные эффекты, обнаруженные в последнее время.
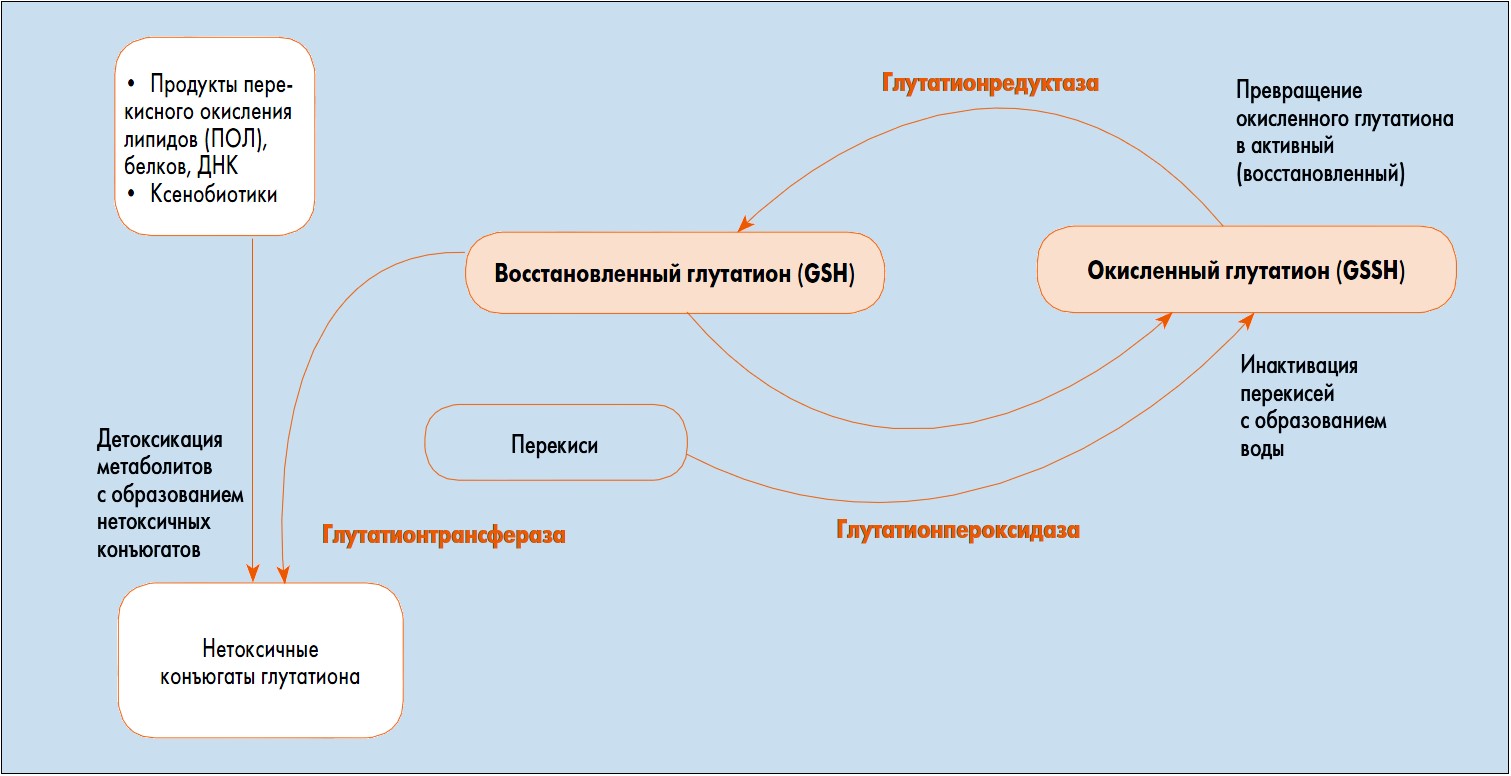
Глутатион – трипептид, состоящий из аминокислот глутамина, цистеина, глицина, обладающих выраженной детоксикационной активностью. Глутатион содержится в каждой клетке организма, а глутатионзависимые ферменты обеспечивают детоксикацию в различных ее органеллах. Глутатион – единственный из антиоксидантов, участвующий в трех из четырех линий антиоксидантной защиты клеток. В настоящее время глутатион рассматривается как главный внутриклеточный антиоксидант с мощным детоксикационным действием. Система глутатиона в организме восстанавливает более 300 окисленных субстанций, в частности, связывает свободные радикалы, восстанавливает перекиси, а также продукты перекисного окисления липидов, фосфолипидов мембран, белков, нуклеиновых кислот и выводит их из организма в виде нетоксичных конъюгатов, восстанавливает другие антиоксиданты (витамины С и Е). Глутатион нейтрализует токсины в желудочно-кишечном тракте до их абсорбции, а также выводит токсины и химические вещества, которые уже абсорбировались и циркулируют в организме. Кроме того, глутатион обладает иммуномодулирующими свойствами, в частности активирует естественные киллеры (NK-клетки) и модулирует функциональную активность Т-лимфоцитов.
В клетках организма глутатион содержится преимущественно в восстановленной форме (GSH), причем отношение восстановленной (активной) формы к окисленной (неактивной) форме (GSSG) является маркером оксидативного стресса в организме (в норме GSH/GSSG=10/1). Общепризнано, что наличие достаточной концентрации восстановленного глутатиона является критическим фактором выживания клеток в условиях оксидативого стресса (рис.).
Рис. Наличие восстановленного глутатиона – критический фактор выживания клеток
В мировой медицинской практике глутатион применяется уже более 40 лет. Изначально он был синтезирован в Японии в начале 1970-х гг., после чего началось его широкое клиническое применение в Японии, Китае, Италии, Испании, США и других странах. В настоящее время глутатион включен в европейскую, японскую и американскую фармакопеи.
Согласно многочисленным исследованиям, глутатион эффективен практически при любой неопухолевой патологии печени. Наиболее высокая терапевтическая эффективность глутатиона отмечена при токсических гепатитах – медикаментозноиндуцированном и алкогольном поражении печени. Так, по результатам мультицентрового (10 клинических госпиталей в г. Шанхае, Китай) исследования эффективности и безопасности инъекционной формы глутатиона у 245 пациентов с хроническими заболеваниями печени, которые в течение 3 недель получали глутатион в дозе 1200 мг в сутки (при этом в процессе лечения исключалось применение любых противовирусных, иммуномодулирующих препаратов, а также препаратов, которые могли бы снижать уровень печеночных ферментов), у 100% пациентов с медикаментозно-индуцированным гепатитом и у 86% пациентов с алкогольным гепатитом определялся отличный и хороший терапевтический эффект. В частности, у 57% пациентов с медикаментозно-индуцированным гепатитом исчезали субъективные симптомы, уменьшалась выраженность гепатоспленомегалии, нормализовались уровни аланинаминотрансферазы (АлАТ), аспартатаминотрансферазы (АсАТ) и/или билирубина, а у 43% пациентов отмечалось уменьшение или отсутствие прогрессирования субъективных симптомов, отсутствие прогрессирования гепатоспленомегалии и снижение уровней АлАТ, АсАТ и/или билирубина более чем на 50%.
В другом исследовании установлено, что у пациентов с алкогольной болезнью печени глутатион (600 мг внутривенно капельно в течение 1 мес) через 30 дней терапии эффективно снижал показатели цитолитического и холестатического синдромов. Еще одно исследование, проведенное в 2017 г., показало, что повышение дозы глутатиона до 1200 мг позволяет уменьшить продолжительность лечения и достичь хороших и отличных результатов у пациентов с алкогольной болезнью печени уже через 15 дней.
В нескольких исследованиях оценивали возможность и целесообразность применения глутатиона при хроническом вирусном гепатите С. Так, изучение концентрации глутатиона у лиц с хроническим вирусным гепатитом С показало, что у таких пациентов, особенно в случае ассоциации гепатита С с ВИЧ-инфекцией, отмечается системное истощение глутатиона. Было также выявлено, что активность заболевания коррелирует со степенью снижения уровня глутатиона в плазме крови. Был сделан вывод, что это истощение может быть фактором, лежащим в основе устойчивости к терапии интерферонами и антиретровирусными препаратами. Полученные данные представляют собой биологическую основу для заместительной терапии глутатионом у пациентов с хроническим вирусным гепатитом С.
В фундаментальном исследовании была проведена оценка зависимости концентрации восстановленного глутатиона в биоптатах печени 52 пациентов с хроническим вирусным гепатитом С в зависимости от генотипа. Было установлено, что у больных со всеми исследуемыми генотипами отмечалось снижение уровня восстановленного глутатиона по сравнению с таковым в контрольной группе. Особенно оно выражено у пациентов с генотипом 1b, что может обусловливать устойчивость к базисной терапии интерферонами. Кроме того, у пациентов с генотипом 1b было выявлено значительное снижение концентрации глутатиона в ткани печени, лимфоцитах и плазме крови, а также цитотоксической активности мононуклеаров (снижение экспрессии CD4+, CD16+, CD25+-антигенов) периферической крови по сравнению с пациентами с генотипами 2а/2с, 3а и контрольной группы. Был сделан вывод, что увеличение продукции свободных радикалов наряду с выявленными изменениями системы глутатиона при генотипе 1b может лежать в основе резистентности к интерферонотерапии и прогрессирования поражения печени, вызванного цитопатическим действием вируса гепатита С.
В исследованиях последних лет была продемонстрирована эффективность глутатиона и при НАСГ. В частности, в одном из исследований в 2016 г. было установлено, что у больных НАСГ после 3 мес терапии пероральной формой глутатиона уровень АлАТ снизился на 52%, а уровень гамма-глутамилтрансферазы на 35%. В этом же исследовании также определяли уровень маркеров оксидативного стресса, которые у пациентов с НАСГ всегда повышены: продуктов перекисного окисления клеточных структур и наиболее показательного маркера – 8-OHdG (8-гидрокси‑2-дезоксигуанозин), являющегося продуктом окисления ДНК. В результате было выявлено, что пероральное применение глутатиона в суточной дозе 300 мг в течение 3 мес снижает уровень 8-OHdG в крови пациентов с НАСГ на 45%. Еще в одном исследовании у пациентов с НАЖБП изучали как уровни ферментов, так и маркеры фиброза печени: коллагена ІІІ типа (РС III) и гиалуроновой кислоты. Было установлено, что в группе глутатиона общая терапевтическая эффективность лечения по совокупности всех показателей составила 94,7%, а уровни маркеров фиброза снизились более чем в 2 раза. В связи с этим был сделан вывод, что глутатион потенциально может подавлять развитие фиброза печени у пациентов с НАЖБП.
Таким образом, известные и новые исследовательские данные свидетельствуют о том, что глутатион обеспечивает многогранные плейотропные эффекты, которые находят свое широкое клиническое применение. Благодаря плейотропности эффектов глутатион (Гепавал®) эффективен почти при всех ХДЗП, что позволяет рассматривать его как один из универсальных гепатопротекторов-детоксикантов. Имеющиеся на сегодняшний день доказательные данные позволяют рекомендовать глутатион (Гепавал®) к широкому применению практически при любой патологии печени.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (48), травень 2018 р.