14 червня, 2018
Эпидемиология, патогенез, диагностика и лечение медикаментозно-индуцированных поражений печени
В спектре острых и хронических диффузных заболеваний печени важное место занимают ее лекарственные поражения, так называемые медикаментозно-индуцированные поражения печени (МИПП). Данная патология является достаточно широко распространенной: частота МИПП составляет от 0,7 до 20% (в среднем – 5-7%) от общего количества заболеваний печени. Актуальность проблемы обусловлена также тем, что МИПП являются основной причиной острой печеночной недостаточности (13-25% случаев), требующей ортотопической трансплантации печени, острых гепатитов у пациентов старше 40 лет (40%), а при наличии гепатоцеллюлярной желтухи могут привести к смерти (10%).
В настоящее время известно не менее 1000 медикаментов, вызывающих гепатотоксические реакции, причем эта цифра не уменьшается, несмотря на то что многие препараты из-за своей токсичности изымаются из употребления или их применение существенно ограничивается. Более того, частота МИПП постоянно растет, что связано с увеличением как количества производимых новых лекарств, так и случаев необоснованной полипрагмазии, которая приводит к нежелательным межлекарственным взаимодействиям, а также с широким распространением растительных препаратов и многочисленных пищевых добавок, многие из которых не проходят клиническую апробацию, обладают потенциальной гепатотоксичностью и принимаются пациентами самостоятельно без назначения врача. Более 40% случаев МИПП приходится на антимикробные, противотуберкулезные и противогрибковые средства, анестетики, противосудорожные, нейротропные и нестероидные противовоспалительные препараты (НПВП).
МИПП классифицируют по морфологическим изменениям и установленным медикаментам, вызывающим поражения. При этом выделяют облигатные (или истинные) гепатотоксичные средства, которые непосредственно вызывают некроз уже в средних дозах, а их токсичность возрастает с увеличением дозы, и факультативные средства, индуцирующие так называемые идиосинкразийные МИПП.
Облигатные средства вызывают дозозависимую гепатотоксичность, которая наступает в течение нескольких дней их приема, а поражение печени в большинстве случаев заканчивается с отменой препарата (хотя выздоровление не гарантировано). Типичным представителем облигатных средств является широко применяемый парацетамол, который в дозе более 10 г/сутки вызывает гепатоцеллюлярное поражение печени у всех пациентов, хотя у лиц, злоупотребляющих алкоголем, токсическое воздействие оказывают и существенно меньшие дозы. Кроме того, типичными облигатными гепатотоксинами являются тетрациклины (в дозе более 4 г/сут), анаболики (и поэтому их следует применять только по назначению врача), средства ингаляционного наркоза, например фторотан (желательно, чтобы перерывы между его применением были не менее 6 недель), метотрексат, вызывающий дозозависимый цирроз, никотиновая кислота.
Дозозависимая (или предсказуемая) гепатотоксичность встречается значительно реже, чем идиосинкразийная (непредсказуемая), которая не зависит от дозы и возникает вследствие аллергических реакций или токсического действия метаболитов. К сожалению, идиосинкразийные (или непредсказуемые) реакции составляют большую часть случаев МИПП, в связи с чем имеют существенно большее клиническое значение. Они связаны с индивидуальными особенностями организма, поражение печени является дозонезависимым, может развиваться с различными периодами запаздывания или латентности и прогрессировать независимо от отмены препарата. Идиосинкразийная природа большинства МИПП определяется тремя механизмами: нарушениями врожденного и адаптивного иммунитета, генетическим полиморфизмом ферментов, участвующих в метаболизме лекарственного препарата, либо обоими механизмами одновременно. В качестве примера лекарственных средств, вызывающих идиосинкразийную гепатотоксичность, можно привести такие препараты, как неселективные НПВП, амоксициллин/клавулановая кислота, фенитоин и многие другие.
Эпидемиология МИПП
В 2004 г. для углубления понимания причин, механизмов и исходов идиосинкразийных МИПП у взрослых и детей на базе Национального института здоровья США было создано Объединение по изучению лекарственно-индуцированных поражений печени (Drug Induced Liver Injury Network (DILIN), в котором пациенты наблюдаются не менее 6 мес после включения. Подобные многоцентровые объединения были созданы в Великобритании, Испании, Исландии и других странах Европы, Японии, а также в Китае и Корее. Они являются основной движущей силой в разработке стандартизированной номенклатуры, системы оценки степени тяжести и причин МИПП.
Кроме того, Национальный институт здоровья США совместно с Национальной медицинской библиотекой разработали обширную, многоуровневую и интерактивную базу данных публикаций по лекарственной гепатотоксичности. На веб-сайте LiverTox (http://www.livertox.nih.gov) размещен краткий обзор фенотипов МИПП, степеней их тяжести и шкал вероятности. Кроме того, на сайте доступны резюме по клиническим и лабораторным особенностям МИПП для более чем 650 лекарственных средств, с иллюстрирующими клиническими случаями, аннотациями литературных источников и гиперссылками на полные источники PubMed. За время своего существования веб-сайт LiverTox посодействовал увеличению настороженности в отношении МИПП и, по всей видимости, в ближайшие годы будет играть важную роль для фундаментальных, междисциплинарных и клинических исследований патогенеза данной патологии.
За последние годы были опубликованы результаты нескольких исследований, посвященных изучению этиологии и исходов МИПП. В масштабном исследовании DILIN, проведенном в США в 2008 г., были проанализированы факторы риска и исходы МИПП. Анализ первых 300 случаев показал, что чаще всего МИПП развивались вследствие приема антибиотиков (амоксициллин/клавулановая кислота) и нейротропных препаратов. Средний возраст пациентов составил 48 лет, 60% из них были женщины, у 56% больных был гепатоцеллюлярный профиль поражения, у 217 пациентов МИПП возникали вследствие приема одного лекарства. В ходе наблюдения пациентов 75% из них выздоровели, у 14% персистировало хроническое поражение печени более 6 мес, 8% умерли (только половина больных вследствие заболеваний печени), у 3% была выполнена трансплантация печени. На исходы МИПП не влияли возраст, пол пациента и характер поражения, однако исходы заболевания были хуже у больных с сахарным диабетом. Кроме того, согласно данным DILIN, возросло количество случаев, связанных с травами и диетическими добавками, – с 7% в 2004-2005 гг. до 20% в 2010-2011 гг. Наиболее часто идиосинкразийную гепатотоксичность вызывают травы, диетические добавки для бодибилдеров, а также средства для похудения с экстрактом зеленого чая. Результаты исследований DILIN также подтвердили связь между высоким уровнем аминотрансфераз в сыворотке крови пациентов с МИПП в момент появления желтухи (уровень АЛТ больше нормы в 5 раз с повышением уровня общего билирубина) и более высокой вероятностью ранней смерти или трансплантации печени. При этом, согласно наблюдениям, причиной смерти приблизительно половины пациентов, входивших в DILIN, была нераспознанная внепеченочная патология, такая как опухоли или сердечная недостаточность. Кроме того, DILIN и другие группы по данным последующего наблюдения подтвердили высокий риск развития хронического поражения печени у пациентов с тяжелым холестатическим заболеванием печени. Эти результаты свидетельствуют о необходимости тщательного клинического и лабораторного мониторинга пациентов с МИПП, а также дают основания для проведения клинических исследований по улучшению исходов.
Хотя исследование DILIN не было популяционным, в ходе его проведения также было выявлено, что амоксициллина клавуланат является наиболее частым агентом, вызывающим МИПП (>120 случаев по данным DILIN), поскольку его назначают очень большому количеству людей (в частности, более 70 млн американцев ежегодно). Что касается изониазида (>50 случаев в DILIN и <200000 рецептов в год) и нитрофурантоина (>50 случаев в DILIN и <500000 рецептов в год), то их роль в развитии МИПП, по данным DILIN и исследовательской группы по изучению острой печеночной недостаточности, по-видимому, чрезмерно преувеличена. Похожая ситуация наблюдается и в отношении статинов, β-блокаторов и блокаторов кальциевых каналов, которые в качестве причинных факторов включены в реестр МИПП, однако, ввиду их широкого применения, можно предположить, что эти классы лекарственных средств, вероятно, имеют более низкую гепатотоксичность, как и предполагалось ранее.
Веб-сайт LiverTox разработал категоризацию вероятности развития МИПП в зависимости от агента, которая основана на частоте описанных в литературе случаев, которые варьируют от категории А («При описании >50 случаев», например, при приеме амоксициллина клавуланата и фенитоина) до категории Е («Ввиду широкого использования, нет никаких доказательств индуцирования поражений печени, например, при приеме фелодипина или пропранолола»).
Популяционное исследование, проведенное в Исландии, предоставило лучшую оценку заболеваемости МИПП в западных странах. В нем были изучены все эпизоды МИПП, независимо от тяжести заболевания, среди 250 тыс. жителей Исландии за период более чем 2 года. Общая ежегодная заболеваемость идиосинкразийными МИПП в этой стране составила 19,1 случай на 100 тыс. населения, которая сравнима с таковой во Франции (13,9 случаев на 100 тыс. населения). Эти цифры выше, чем предыдущие, в силу проспективного характера этих исследований, включения субклинических случаев и возможности систематического анализа на популяционном уровне. По результатам исследования связь между частотой заболевания и половой принадлежностью пациента не выявлена, однако была установлена сильная связь между риском развития МИПП и возрастом пациента: от 9 лиц на 100 тыс. (возраст 15-29 лет) до 41 лица на 100 тыс. (возраст >70 лет). Хотя риск развития МИПП был значительно выше при приеме азатиоприна (1 на 133 пользователей) и инфликсимаба (1 на 148 пользователей), наиболее частой причиной МИПП является амоксициллина клавуланат (1 на 2350 пользователей), поскольку его назначали несравнимо большему числу пациентов.
Патогенез
Проведенные недавно исследования показали, что прием лекарств с большей липофильностью в дозе от >50 до 100 мг/сут с большей вероятностью вызывает МИПП в сравнении с приемом меньших доз или лекарств с меньшей липофильностью. Возможное объяснение этого простого, но интригующего наблюдения, – то, что более высокие дозы могут привести к более высокому внутрипеченочному уровню лекарства или его метаболитов, вовлеченных в патогенез МИПП. Кроме того, липофильные лекарства требуют большей метаболизации для элиминации из организма, что может повышать риск поражения печени. Также возможно, что более интенсивно метаболизируемые препараты могут индуцировать ковалентно-связанные гаптены, которые могут активировать механизмы приобретенного иммунитета у генетически предрасположенных лиц. Тем не менее дневная доза медикаментов, их липофильность и степень печеночного метаболизма не являются надежными предикторами риска развития МИПП вследствие приема конкретных медицинских препаратов. Кроме того, специальные исследования не выявили химические составляющие лекарств, с наибольшей вероятностью обуславливающих идиосинкразийную гепатотоксичность.
Основная гипотеза патогенеза идиосинкразийного МИПП – образование реактивных метаболитов или комплексов из белка и лекарства, которые могут прямо или опосредованно повреждать внутриклеточные протеины и/или органеллы, что приводит к появлению так называемых тревожных сигналов. Пациенты с МИПП могут обладать уникальной чувствительностью к развитию поражения печени из-за повреждения патофизиологических путей детоксикации, адаптации или толерантности, которые в норме предотвращают повреждение гепатоцитов. В настоящее время предложено новое объяснение механизма патологической иммунной реакции при МИПП: согласно гипотезе гаптенов вещества, состоящие из лекарств и белков или метаболитов и белков, приводят к активации приобретенного иммунитета. Лекарства – маленькие молекулы, способные связываться с белками плазмы в физиологических условиях для транспортировки, метаболизма и элиминации. В большинстве случаев коньюгаты лекарство-белок не вызывают иммунный ответ. Однако у некоторых лиц со специфическим классом II HLA-аллелей, которые экспрессированы повсевместно, антиген-представляющие клетки (например, дентритные клетки и макрофаги) могут активироваться под влиянием лекарственно-белковых или метаболит-белковых коньюгатов. У них последующая презентация антигена может патологически активировать Т-клеточные рецепторы, что может приводить к повреждению органов-мишеней.
Схожим образом задействованы и неиммунные механизмы. В частности, белки, ассоциированные с молекулярными патофизиологическими путями, такие как высокомобильный групповой белок 1 (HMGB‑1), белки теплового шока или высвобождение клеточной ДНК при некрозе клеток, могут приводить к местному повреждению. Цитокины, хемокины и ко-стимулирующие молекулы могут играть интегральную роль в активации макрофагов и усилении ответа, связанного с молекулами, ассоциированными с повреждением, посредством активации ферментов, метаболизирующих лекарство. Большое значение также имеет плотность молекул HLA на антиген-представляющих клетках, способность представленных антигенов активировать Т-клетки и способность активированных Т-клеток вызывать смерть гепатоцитов.
Недавно перенесенная или активная инфекция могут повышать чувствительность к МИПП вследствие изменения микробиома кишечника у чувствительных пациентов. До настоящего времени нет ясного объяснения тому, почему МИПП не развивается у большинства пациентов с хроническими и острыми заболеваниями, которые длительно принимают множество лекарств.
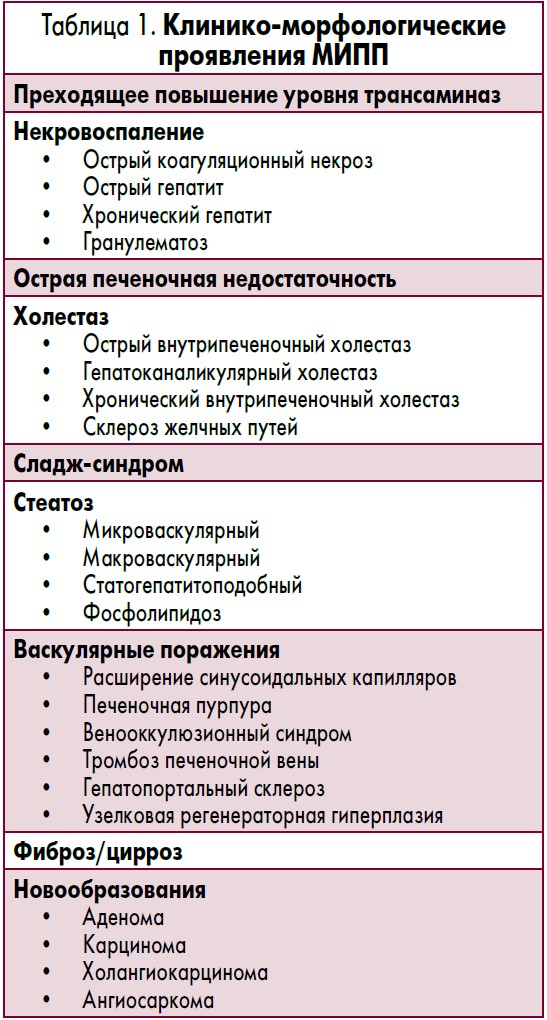
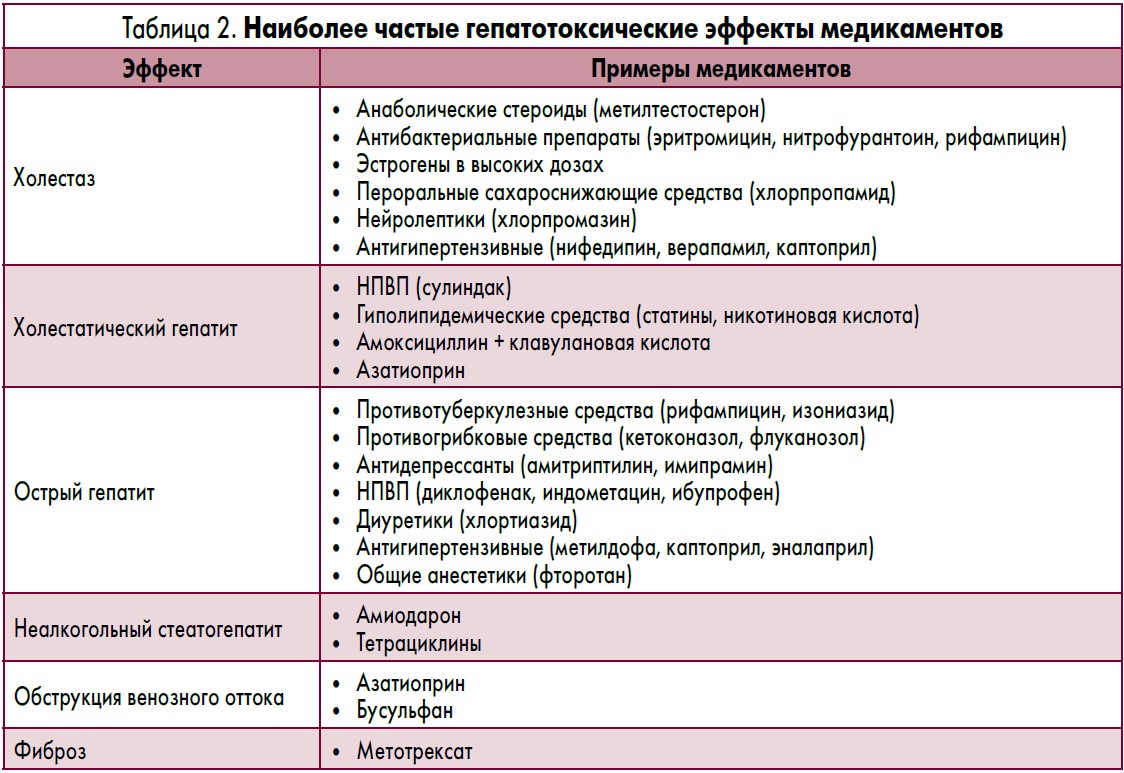
Особенностью МИПП является то, что они могут вызывать практически все известные типы морфологических изменений – от относительно «безобидного» транзиторного повышения уровня трансаминаз до холестаза, стеатоза/стеатогепатита, васкулярных нарушений, некровоспаления (острый и хронический гепатит) и острой печеночной недостаточности, фиброза, гранулематоза, цирроза и развития опухолей (таблица 1). Необходимо учитывать то, что один препарат способен инициировать несколько вариантов лекарственного поражения печени (например, изониазид вызывает фульминантную печеночную недостаточность, острый гепатит, фиброз/цирроз). Однако для большинства лекарств характерен определенный тип поражения печени. Наиболее распространенные гепатотоксические эффекты медикаментов приведены в таблице 2.
Диагностика
В зависимости от преобладающего поражения выделяют 3 типа МИПП – гепатоцеллюлярный, при котором преобладает некровоспаление и цитолиз, холестатический и смешанный. Гепатоцеллюлярный тип МИПП характеризуется преимущественным повышением уровня АЛТ (>2 норм) при нормальном уровне щелочной фосфатазы (ЩФ) и повышении соотношения АЛТ/ЩФ>5. Холестатический тип МИПП, наоборот, характеризуется преимущественным повышением уровня ЩФ (>2 норм) и снижением соотношения АЛТ/ЩФ<2. При смешанном типе МИПП повышается уровень как АЛТ, так и ЩФ (>2 норм) при соотношении АЛТ/ЩФ от 2 до 5.
Гепатоцеллюлярный тип МИПП часто возникает при воздействии парацетамола, наркотических препаратов, средств для ингаляционного наркоза, противотуберкулезных и противогрибковых, а также некоторых антигипертензивных средств, статинов. Холестатический тип МИПП встречается часто (по некоторым данным, может составлять до 70-80% всех случаев МИПП), при этом может развиваться как канальцевый холестаз, например, под действием анаболиков или эстрогенсодержащих препаратов, так и канальцево-паренхиматозный холестаз, например, в результате действия сульфаниламидов, антибиотиков, противоопухолевых препаратов, некоторых антигистаминных и сахароснижающих средств.
Согласно рекомендациям ВОЗ, в зависимости от выраженности гипербилирубинемии, гиперферментемии, гипоальбуминемии, гепатомегалии и печеночной энцефалопатии выделяют 5 степеней гепатотоксичности. Если при нулевой степени (отсутствии гепатотоксичности) все показатели в норме, а при 1-2-й степени уровень билирубина не превышает 3 норм, уровень трансаминаз – 5 норм, то при 3-4-й степени гипербилирубинемия превышает 3-10 норм, гипертрансаминаземия – 5-10 норм, уровень альбумина снижается менее 10-20 г/л. Клинически гепатотоксичность 3-4-й степени проявляется выраженной энцефалопатией, вплоть до развития прекомы и печеночной комы.
Для диагностики МИПП чрезвычайно важное значение имеют данные анамнеза, а именно о приеме потенциально вредных для печени лекарств, которые используются на протяжении последних 3 мес, и анализ «латентного периода». Верификация МИПП основана на биохимическом и гистологическом (по возможности) подтверждении гепатоцеллюлярного, холестатического или смешанного поражения печени. Во всех случаях обязательно исключение других причин поражения печени (алкогольных, вирусных и аутоиммунных поражений). Однако следует помнить, что МИПП могут накладываться на предшествующие заболевания печени, лекарственные препараты могут инициировать их клиническую манифестацию, а также то, что один лекарственный препарат может вызвать два или более типа поражения. Важным диагностическим критерием является то, что прекращение приема облигатного гепатотоксина обычно сопровождается быстрым клинико-биохимическим улучшением.
В 2007 г. V.J. Navarro был предложен практический алгоритм распознавания и предотвращения развития МИПП, который состоит из 4 последовательных шагов. Шаг 1 заключается в том, что никогда нельзя игнорировать даже незначительные симптомы, которые позволяют заподозрить гепатотоксичность, такие как тошнота, анорексия, усталость, недомогание и дискомфорт в правом квадранте живота, а также зуд и желтуху. Второй шаг заключается в тщательном изучении анамнеза, при этом необходимо установить детальный анамнез использования назначенных и неназначенных (продаваемых без рецепта) лекарственных препаратов, включая фитопрепараты и пищевые добавки, с указанием времени начала приема и количества. Шаг 3 заключается в отмене препарата, который предположительно является причиной гепатотоксичности. Четвертый шаг – это клиническое прогнозирование тяжести течения МИПП. В частности, желтуха как проявление МИПП свидетельствует о серьезном и потенциально фатальном поражении печени, что обусловливает необходимость консультации специалиста в этой области. Интенсивная желтушная окраска кожи и слизистых оболочек является симптомом, требующим срочной госпитализации больного для выяснения причины желтухи.
К сожалению, сразу поставить диагноз МИПП достаточно сложно, тем более что они часто протекают с неспецифическими клиническими проявлениями, такими как дискомфорт в правом подреберье, астения, желтуха, гепатомегалия, изолированные биохимические изменения и др. В подавляющем большинстве таких случаев практический врач не имеет возможности верифицировать диагноз путем проведения пункционной биопсии и морфологического исследования печени. В связи с этим диагноз, как правило, формулируется в первую очередь на эмпирическом уровне, что неизбежно может повлечь за собой и неадекватное лечение. Поэтому в таких случаях более логично отходить от практики постановки предполагаемого, но не верифицированного диагноза, а при диагностике и назначении лечения применять не нозологический, а синдромный подход. Тем более что, как уже было отмечено выше, при МИПП могут встречаться большинство как клинико-биохимических, так и морфологических признаков поражения печени, в частности цитолиз, холестаз, снижение синтетической функции печени (гепатопривный синдром), гиперазотемия, иммуновоспалительный синдром, портальная гипертензия, синдром патологической регенерации и опухолевого роста. Поэтому при МИПП, кроме обязательной отмены предполагаемого гепатотоксина, тактика лечения в значительной степени будет зависеть от превалирующего у больного синдрома или синдромов. По мнению многих специалистов, синдромный подход позволяет с более высокой вероятностью достичь позитивных результатов лечения и в значительно меньшей мере может навредить больному.
Лечение и ведение пациентов
Основным принципом лечения больных МИПП является немедленная отмена лекарств, прием которых привел к развитию медикаментозного поражения печени. При наличии признаков прогрессирующего поражения печени в некоторых случаях возможно применение специфических антидотов (например, N-ацетилцистеина при передозировке парацетамола). Рекомендуется полноценное диетическое питание с исключением продуктов и блюд, которые являются нагрузочными для печени (жареное, жирное, копченое). Ограничение животного белка рекомендуется в случае развития печеночной энцефалопатии.
Среди медикаментов используются кортикостероиды, в частности метилпреднизолон в дозе 24-28 мг/сут в зависимости от тяжести течения заболевания, который применяют от 2-3 недель до нескольких месяцев (дозу каждую неделю снижают на 4 мг). Кроме того, с осторожностью могут применяться гепатопротекторы, такие как адеметионин, препараты урсодеоксихолевой кислоты (10-15 мг/1 кг массы тела), эссенциальные фосфолипиды и другие. До конца не установлена эффективность детоксикационной терапии и применения лактулозы.
Одним из наиболее часто применяемых на практике гепатопротекторов при МИПП является урсодеоксихолевая кислота (УДХК), представленная на фармацевтическом рынке Украины многими препаратами, среди которых наиболее известным является Урсофальк, который стал первым препаратом УДХК, выпускаемым в Европе.
УДХК – нетоксичная гидрофильная третичная желчная кислота, которая заслуженно считается одним из самых эффективных и безопасных гепатопротекторов. Вытеснение пула токсичных гидрофобных желчных кислот (ЖК), обеспечиваемое УДХК за счет конкурентного захвата рецептора в подвздошной кишке, сопровождается реализацией разнообразных клинических эффектов: цитопротекторного, антифибротического, антиапоптотического, холеретического, литолитического, иммуномодулирующего, гипохолестеринемического. Среди этого многообразия фармакологических свойств особо выделяется способность УДХК нивелировать клинико-лабораторные проявления синдромов холестаза и цитолиза, а также мезенхимально-воспалительного синдрома.
Обширная доказательная база, подтверждающая выраженные гепатопротекторные свойства препарата, позволила экспертам Европейской ассоциации по изучению печени (EASL), Американской коллегии гастроэнтерологов (ACG) и Американской ассоциации по изучению заболеваний печени (AASLD) рекомендовать УДХК для лечения различных заболеваний печени, включая МИПП. УДХК как гепатопротектор успешно применяется в лечении холестатических заболеваний печени, алкогольной и неалкогольной жировой болезни печени, циррозов. Целесообразность использования УДХК при МИПП обусловлена тем, что в большинстве случаев при данной патологии доминирует синдром холестаза. Кроме того, эффективность включения этого препарата в схемы лечения МИПП была доказана на моделях острых и хронических медикаментозных гепатитов у лабораторных животных. Доказательные исследования на людях до настоящего времени не проведены, в основном из-за этических проблем. Тем не менее практический опыт свидетельствует о высокой клинической эффективности препаратов УДХК при МИПП, особенно при холестатическом и смешанном типе поражения печени.
Таким образом, ввиду высокой распространенности и тяжести течения, МИПП по-прежнему остаются актуальной проблемой медицины. МИПП могут проявляться различными морфологическими изменениями в печени, а их большую часть составляют непредсказуемые дозонезависимые реакции с гепатоцеллюлярным, холестатическим или смешанным типом поражения, которые часто зависят от генетического полиморфизма и активности ферментов, участвующих в метаболизме лекарств. В диагностике МИПП решающее значение имеют тщательный анамнез, исключение другой патологии печени, быстрый эффект при отмене потенциального гепатотоксического средства. Основным методом лечения пациентов с данной патологией является немедленная отмена потенциального гепатотоксического средства, вспомогательное значение имеет использование кортикостероидов и гепатопротекторов. УДХК (Урсофальк) можно рассматривать как один из универсальных гепатопротекторов, характеризующийся высокой клинико-лабораторной эффективностью в большинстве случаев МИПП.
Тематичний номер «Гастроентерологія. Гепатологія. Колопроктологія» № 2 (48), травень 2018 р.