24 жовтня, 2018
Метод добового моніторування ЕКГ у педіатричній практиці
 Добове (холтерівське) моніторування (ДМ) електрокардіограми (ЕКГ) – тривала реєстрація ЕКГ пацієнта в умовах його повсякденної активності з подальшою електронною обробкою даних. Сьогодні це інформативний неінвазивний метод діагностики порушень ритму та провідності серця, ішемічної хвороби серця. Використання цього методу дає можливість оцінити ефективність лікування серцево-судинних захворювань у дітей.
Добове (холтерівське) моніторування (ДМ) електрокардіограми (ЕКГ) – тривала реєстрація ЕКГ пацієнта в умовах його повсякденної активності з подальшою електронною обробкою даних. Сьогодні це інформативний неінвазивний метод діагностики порушень ритму та провідності серця, ішемічної хвороби серця. Використання цього методу дає можливість оцінити ефективність лікування серцево-судинних захворювань у дітей.
Методику ДМЕКГ вперше застосував у 1961 р. американський дослідник Норман Дж. Холтер, за прізвищем якого вона й отримала свою назву [19]. Вона передбачає тривалу реєстрацію ЕКГ з подальшою електронною обробкою даних. Тривалість запису зазвичай становить 24-48 год, проте останнім часом у клінічну практику впроваджуються нові технології, які дозволяють здійснювати більш тривалу реєстрацію ЕКГ [12, 25]. До таких методів належить моніторування із використанням зовнішніх та імплантованих петльових реєстраторів ритму серця, які забезпечують моніторування протягом кількох місяців.
Ці прилади фіксують ЕКГ у режимі «петлі», або «кільця», безперервно записуючи та видаляючи дані ЕКГ, якщо протягом часу цієї «петлі» (20-30 хв) не відбулася активація запису. Якщо пацієнт активує запис, здебільшого після появи симптому, дані ЕКГ зберігаються і можуть бути відновлені для аналізу.
Імплантовані петльові реєстратори (implantable loop recorder – ILR) встановлюють під шкіру, їх використання дає можливість проводити моніторування тривалістю до 36 міс [25]. Ці реєстратори демонструють кращі діагностичні результати порівняно з традиційним ДМЕКГ [18, 22, 23, 25].
Усі пацієнти, яким проводять ДМЕКГ, обов’язково ведуть щоденник, в якому обстежувана дитина (або її батьки) описує своє самопочуття, скарги, вид діяльності, фізичні навантаження, прийом препаратів, тривалість періодів неспання та сну.
У записах важливо вказати:
- вид діяльності (прогулянка, фізичне навантаження, стрес, підйом сходами, сон, лікувальні процедури тощо);
- суб’єктивні відчуття (біль, задишка, серцебиття, запаморочення, слабкість, дискомфорт у грудній клітці); за наявності болю потрібно зазначити його характер (стискаючий, колючий, пекучий, ниючий, тупий), локалізацію, іррадіацію і тривалість, а також обставини появи та зникнення болю;
- точний час виникнення та зникнення суб’єктивних відчуттів (загального характеру або з боку серця), а також вид діяльності, під час якої вони з’явилися;
- прийом препаратів (назва, доза, час прийому).
Порівняльний аналіз даних ДМЕКГ і даних щоденника пацієнта дозволяє виявити зв’язок між змінами на ЕКГ та видом діяльності хворого, його самопочуттям, оцінити ефективність призначених лікарських засобів тощо.
Для запису добової ЕКГ використовують різні конфігурації біполярних відведень (СМ‑1, СМ‑2, СМ‑3, СМ‑5).Запис, зареєстрований у відведенні СМ‑5 (негативний електрод у правій підключичній ділянці, позитивний у позиції V5), приблизно відповідає звичайній ЕКГ у відведенні V5, іноді – у ІІ стандартному відведенні. У цьому відведенні найкраще видно зубець R, який у нормі завжди вищий, ніж зубець Т. Тому в цьому відведенні найкраще аналізувати порушення ритму серця.
У відведенні СМ‑5 також добре видно зміни сегмента ST, які відображають порушення процесів реполяризації у передньобічній ділянці лівого шлуночка. Відведення СМ‑1 (негативний електрод у лівій підключичній ділянці, позитивний у позиції V1) відповідає відведенню V1. У цьому відведенні добре візуалізується зубець Р, що дає змогу виявити надшлуночкові аритмії; це відведення важливе також для аналізу порушень внутрішньошлуночкової провідності.
Показання для проведення ДМЕКГ у дітей
Абсолютними є такі показання [12, 15]:
- синкопе, передсинкопе або запаморочення у пацієнтів із діагностованими серцевими захворюваннями, раніше задокументованою аритмією або імплантованим електрокардіостимулятором;
- синкопе або передсинкопе, асоційовані з фізичним навантаженням, якщо причину не вдається встановити за допомогою інших методів;
- обстеження пацієнтів із гіпертрофічною та дилатаційною кардіоміопатією;
- оцінка ймовірного або задокументованого синдрому подовженого інтервалу QT;
- серцебиття у пацієнтів після хірургічного втручання з метою корекції вродженого захворювання серця та зі значними залишковими порушеннями гемодинаміки;
- оцінка ефективності антиаритмічного засобу у період швидкого соматичного росту;
- безсимптомна вроджена повна атріовентрикулярна блокада у пацієнтів без електрокардіостимулятора.
Відносні показання:
- синкопе, передсинкопе або стійке серцебиття, якщо немає логічного пояснення та за відсутності у дитини очевидних ознак захворювання серця;
- оцінка ритму серця після початку антиаритмічної терапії, зокрема, за наявності підвищеного ризику аритмогенної дії препаратів;
- оцінка ритму серця після епізоду атріовентрикулярної блокади, асоційованого з хірургічним втручанням на серці або катетерною абляцією;
- оцінка функції відповіді електрокардіостимулятора на зміни частоти серцевих скорочень (ЧСС) у пацієнтів із клінічними симптомами порушень ритму серця;
- оцінка стану пацієнта, у якого захворювання має безсимптомний перебіг, після раніше проведеного хірургічного втручання з метою корекції вродженого захворювання серця, особливо за наявності тяжких або залишкових порушень гемодинаміки або високої частоти розвитку пізніх післяопераційних аритмій;
- оцінка стану пацієнта віком до 3 років із тахіаритмією в анамнезі для встановлення наявності рецидивів аритмій;
- підозра на неперервну передсердну тахікардію;
- наявність ектопічних шлуночкових комплексів на ЕКГ або під час проведення навантажувальної проби.
Як випливає з наведених даних, показання для проведення ДМЕКГ охоплюють практично всі категорії дітей як із захворюваннями серцево-судинної системи, так і з деякими іншими, з якими у клінічній практиці проводять диференційну діагностику серцевої патології (різні синкопальні стани в анамнезі, скарги на біль у грудній клітці та ін.).
Проте слід враховувати, що у разі використання для оцінки стану пацієнтів молодого віку із нетривалими неврологічними симптомами (синкопальні та пресинкопальні стани, запаморочення), у яких відсутні структурні та функціональні зміни серця, можливості ДМЕКГ обмежені [13, 18, 21]. Нетривалий характер симптомів зумовлює низьку ефективність 24-48-годинного безперервного моніторування ЕКГ.
Призначаючи ДМЕКГ дитині, слід враховувати також те, що кардіальну причину болю у грудній клітці встановлюють менш ніж у 5% педіатричних пацієнтів [25]. Тому основне завдання моніторування ЕКГ у дітей із болем у грудній клітці – це виключення, а не підтвердження кардіальної причини болю. Метод ДМЕКГ не має вікових обмежень та протипоказань для використання.
Сучасні комп’ютерні програми обробки даних ЕКГ передбачають автоматичний підрахунок кількості зареєстрованих за добу комплексів QRS, епізодів максимальної та мінімальної ЧСС, фіксують точний час їх реєстрації, кількість епізодів тахікардії та брадикардії, загальну кількість надшлуночкових і шлуночкових екстрасистол, забезпечують кількісну та якісну оцінку епізодів шлуночкових аритмій.
Ці програми дають можливість проаналізувати процес реполяризації, виявити епізоди найбільшої елевації та/або депресії сегмента ST. Розширений протокол ДМЕКГ може додатково містити такі параметри: погодинний аналіз порушень ритму та процесів реполяризації, аналіз варіабельності ритму серця, варіабельності інтервалу QT, пізніх потенціалів шлуночків, оцінку роботи імплантованого електрокардіостимулятора чи кардіовертера-дефібрилятора та деякі інші. У нього можуть бути включені графіки часової динаміки ЧСС (ритмограми), динаміки відхилень сегмента ST, змін тривалості сегмента QT за добу.
Згідно із сучасними протоколами ДМЕКГ при формулюванні заключення рекомендовано вказувати перелічені нижче дані.
1. Динаміка ЧСС: максимальна та мінімальна ЧСС протягом доби; середньоденна та середньонічна ЧСС.
2. Циркадний профіль ритму: циркадний індекс.
3. Наявність і характер порушень ритму: кількість епізодів протягом доби, час їх появи, тривалість.
4. Аналіз QT-інтервалу: альтернація зубця Т, інтервал QT на мінімальній ЧСС, наявність подовження інтервалу QT.
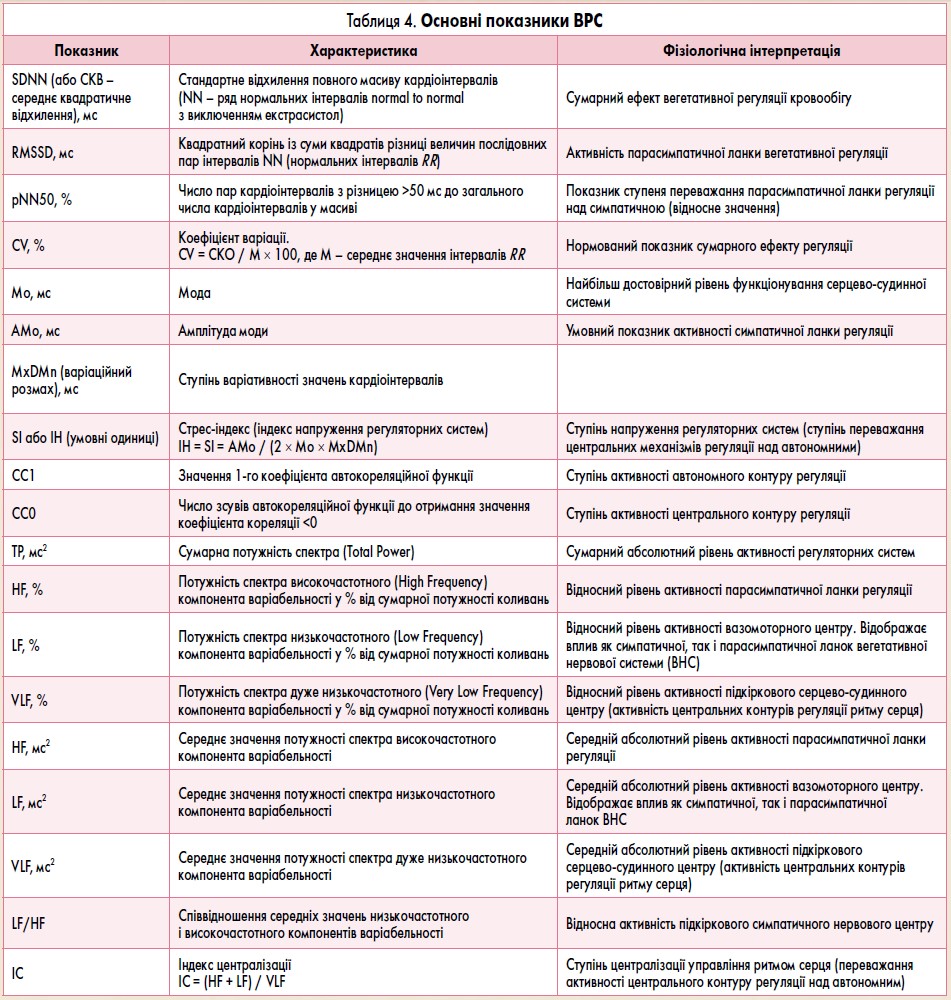
5. Аналіз варіабельності ритму серця (ВРС): основний рівень функціонування синусового вузла, функція розкиду (SDNN, SDNNі), функція концентрації (rMSSD) ритму, рівень парасимпатичних впливів на ритм серця (PNN50).
6. Аналіз нічного сну: тривалість, структура сну на тренді ЧСС, періоди підвищеної дисперсії (ППД), особливості приросту ЧСС під час пробудження.
7. Аналіз пізніх потенціалів шлуночків.
8. Аналіз функції електрокардіостимулятора.
Аналіз ЧСС
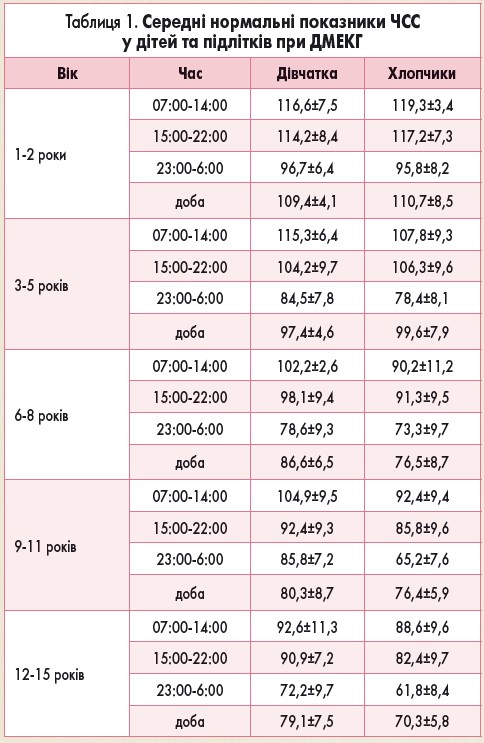 Під час запису добової ЕКГ у дітей виявляють значні коливання ЧСС у денний та нічний періоди, тому оцінюють середні значення ЧСС за день, ніч, добу, а також максимальні та мінімальні відхилення ЧСС.
Під час запису добової ЕКГ у дітей виявляють значні коливання ЧСС у денний та нічний періоди, тому оцінюють середні значення ЧСС за день, ніч, добу, а також максимальні та мінімальні відхилення ЧСС.
Нормальні значення ЧСС під час денного і нічного періодів у дітей різного віку представлено у таблиці 1 [5].
Критеріями патологічної брадикардії у дітей та підлітків при ДМЕКГ є: ЧСС <70 уд./хв для новонароджених, <65 уд./хв – для дітей віком від 1 міс до 1 року, <60 уд./хв – для дітей 2-6 років, <45 уд./хв – для дітей 7-11 років, <40 уд./хв – для дітей та підлітків 12-16 років [4].
Аналіз циркадного профілю ритму
Циркадний індекс (ЦІ) розраховується як співвідношення середньоденної та середньонічної ЧСС. У здорових дітей цей показник дорівнює 1,32±0,08 (1,24-1,44). У дітей 1-го року життя ЦІ дещо знижений порівняно з дітьми старшого віку і становить 1,1-1,2. Зниження ЦІ <1,2 спостерігається при прогресуючих ураженнях серця через порушення ваго-симпатичної регуляції, тривалому прийомі антиаритмічних препаратів.
Зниження ЦІ асоційоване з ризиком розвитку загрозливих для життя аритмій. Про збільшення ЦІ свідчить показник >1,5, який є характерним для тренованих спортсменів, пацієнтів із екстрасистолією та з високим вихідним рівнем ваготонії. Підвищення ЦІ асоційоване з підвищеною чутливістю ритму серця до симпатичних впливів.
Аналіз порушень ритму серця протягом доби
Аналізуючи порушення ритму серця у дітей, слід враховувати те, що у здорових дітей протягом доби можуть спостерігатися короткі періоди зміни амплітуди зубця Р; вислизаючі суправентрикулярні та вентрикулярні скорочення і ритми, екстрасистолія (яка, як правило, не перевищує 20 екстрасистол за 1 годину, за даними інших дослідників – до 60-70 екстрасистол за 1 добу), міграція водія ритму, поодинокі синоатріальні блокади, періоди атріовентрикулярної блокади ІІ ступеня [12].
Виявлення під час ДМЕКГ поодиноких суправентрикулярних та шлуночкових екстрасистол, нічних періодів атріовентрикулярної блокади І ступеня не потребує у практично здорових дітей додаткового обстеження та проведення специфічної антиаритмічної терапії, проте є раннім предиктором ризику розвитку функціональних кардіопатій та неспецифічних вегетативних дисфункцій [8]. Однак деякі інші аритмії, виявлені під час ДМЕКГ, без сумніву, є патологією, навіть за відсутності у дитини скарг. До таких аритмій належать: шлуночкова тахікардія, надшлуночкові тахікардії, епізоди атріовентрикулярної блокади ІІ ступеня за типом Мобітц‑2 і вище, епізоди вузлового та ідіовентрикулярного ритму [16].
За даними різних досліджень, під час ДМЕКГ у здорових осіб суправентрикулярну екстрасистолію реєструють у 51% новонароджених, у 14-64% дітей 1-го року життя, у 62% – 4-6 років, у 21% – 7-11 років, у 59% – 9-12 років, у 13% – 10-13 років, у 57-77% підлітків 13-15 років та у 56% дорослих [20].
Шлуночкова екстрасистолія у здорових осіб зустрічається у 18% новонароджених, у 6% дітей 1-го року життя; у 8% – 4-6 років; у 14% – 9-12 років; у 27-57% підлітків 13-15 років і у 70% дорослих [12, 16].
Вважаються допустимими паузи ритму серця у дітей та підлітків віком: до 1 року – ≤1100 мс; до 3 років – ≤1200 мс; від 3 до 10 років – ≤1300 мс; від 10 до 16 років – ≤1500 мс; старше 16 років – ≤1750 мс.
Одна з найбільш значущих переваг ДМЕКГ – це кількісна оцінка порушень ритму та провідності серця і розподілу цих порушень протягом доби. Так, нічний циркадний тип екстрасистолії або іншого виду аритмії свідчить про її вагозалежність. Така екстрасистолія зустрічається у дітей без органічної патології серця, її здебільшого виявляють випадково, дитина її не відчуває. Денний тип порушень ритму серця вказує на його симпатозалежний характер.
Діти зі змішаним циркадним типом аритмії та частою (>1000 екстрасистол за 24 години) екстрасистолією мають найвищий ризик розвитку аритмогенної дилатації порожнини серця порівняно з пацієнтами з іншими циркадними типами аритмії [6]. Змішаний циркадний тип аритмії характерний для всіх хворих із парасистолією.
 У пацієнтів із суправентрикулярними тахіаритміями найкраще піддаються лікуванню змішані та нічні циркадні типи аритмії. Визначення циркадного типу порушень ритму дає можливість коригувати режим прийому антиаритмічних засобів із врахуванням максимального ефекту препарату у період найбільшої частоти і/або тяжкості аритмії.
У пацієнтів із суправентрикулярними тахіаритміями найкраще піддаються лікуванню змішані та нічні циркадні типи аритмії. Визначення циркадного типу порушень ритму дає можливість коригувати режим прийому антиаритмічних засобів із врахуванням максимального ефекту препарату у період найбільшої частоти і/або тяжкості аритмії.
Для інтерпретації даних холтерівського ДМЕКГ використовують класифікацію Lown – Wolff, згідно з якою виділяють 5 класів шлуночкових екстрасистол (табл. 2).
Зауважимо: кількість екстрасистол за 1 годину, що є критерієм розмежування 1-го і 2-го класів шлуночкових екстрасистол, підраховують за певну критичну годину, коли вони спостерігаються частіше.
Тривалий запис ЕКГ під час добового моніторування часто дозволяє з’ясувати електрофізіологічні механізми аритмії, у багатьох випадках – диференціювати автоматичні та реципрокні тахікардії. Зробити це можна, зокрема, завдяки фіксації початку та кінця нападу тахікардії.
Проте у дітей із синдромом Вольфа – Паркінсона – Уайта без нападів тахікардії ДМЕКГ має обмежене діагностичне значення [14] і може бути корисним при інтермітуючому проведенні через додаткові шляхи для визначення прогнозу захворювання [25].
У широкому спектрі причин раптових непритомних станів лише незначну частку займають порушення ритму серця, але власне для їх діагностики ДМЕКГ може мати вирішальне діагностичне значення, особливо тривалий запис ЕКГ з використанням петльових реєстраторів [18, 25].
Імовірні причини раптових непритомних станів, які виявляють під час ДМЕКГ:
- синусова брадикардія або ектопічні ритми з ЧСС <30 уд./хв;
- синусові паузи тривалістю >2 с;
- миготлива аритмія з періодами асистолії тривалістю >2 с;
- атріовентрикулярна блокада ІІ ступеня типу Мобітц‑2, атріовентрикулярна блокада високого ступеня і повна атріовентрикулярна блокада;
- надшлуночкові тахіаритмії з ЧСС >150 уд./хв;
- шлуночкові тахіаритмії тривалістю >5 шлуночкових комплексів.
Холтерівське моніторування ЕКГ доцільно використовувати для оцінки ефективності антиаритмічного лікування. При цьому критерієм ефективності терапії у пацієнтів з екстрасистолією, за даними різних авторів, є зменшення кількості екстрасистол на 65-85% [17, 25].
Оцінка ефективності антиаритмічного лікування має включати 3 етапи:
1) вихідний запис холтерівського ЕКГ до початку терапії;
2) гостра проба з антиаритмічним препаратом протягом 24 год;
3) повторне проведення холтерівського ЕКГ після тривалої антиаритмічної терапії. Недостатній ефект препарату під час гострої проби є показанням для її проведення з іншим препаратом.
Аналіз інтервалу QT
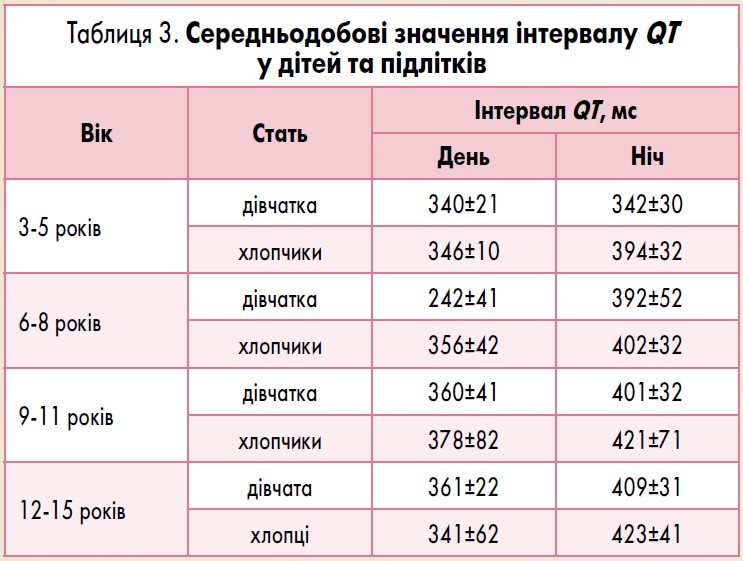 Аналіз інтервалу QT у дітей має важливе діагностичне значення для виявлення синдрому подовженого або скороченого інтервалу QT, який асоційований з розвитком загрозливих для життя аритмій [12, 25]. Нормальні показники інтервалу QT у дітей представлено у таблиці 3 [5].
Аналіз інтервалу QT у дітей має важливе діагностичне значення для виявлення синдрому подовженого або скороченого інтервалу QT, який асоційований з розвитком загрозливих для життя аритмій [12, 25]. Нормальні показники інтервалу QT у дітей представлено у таблиці 3 [5].
Для виявлення ішемічних змін під час запису добової ЕКГ рекомендовано проводити стрес-тест. Критеріями ішемії міокарда є зміщення сегмента ST ≥0,1 мВ, що реєструється протягом не менше 1 хв [25]. Найбільш чутливим для виявлення ішемічних змін (89%) є відведення СМ‑5. Проте існує високий ризик гіпердіагностики ішемії міокарда при використанні тільки критеріїв ДМЕКГ.
Так, Л.М. Макаров вказує на те, що максимальний підйом сегмента ST до +4 мм спостерігається у 5-25% здорових дітей. Окрім цього, у таких дітей можливі зміни амплітуди зубця Т у позитивному діапазоні; максимальна абсолютна тривалість інтервалу QT перебуває у діапазоні від 400 мс у новонароджених до 480 мс у підлітків [5].
Аналіз ВРС
Сучасні програми ДМЕКГ дають можливість провести часовий та спектральний аналіз ВРС (табл. 4).
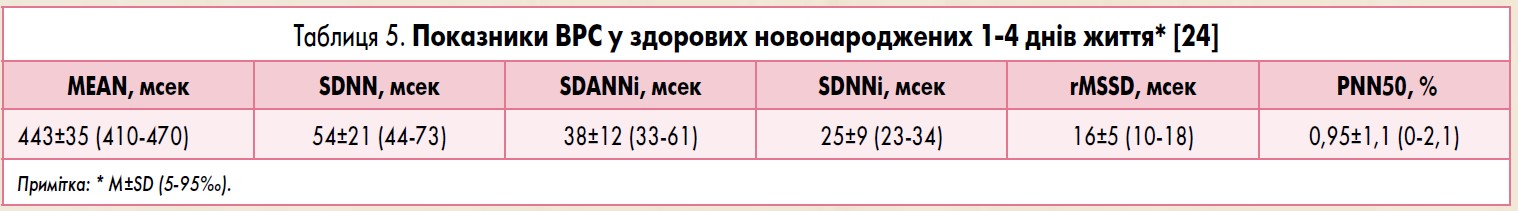
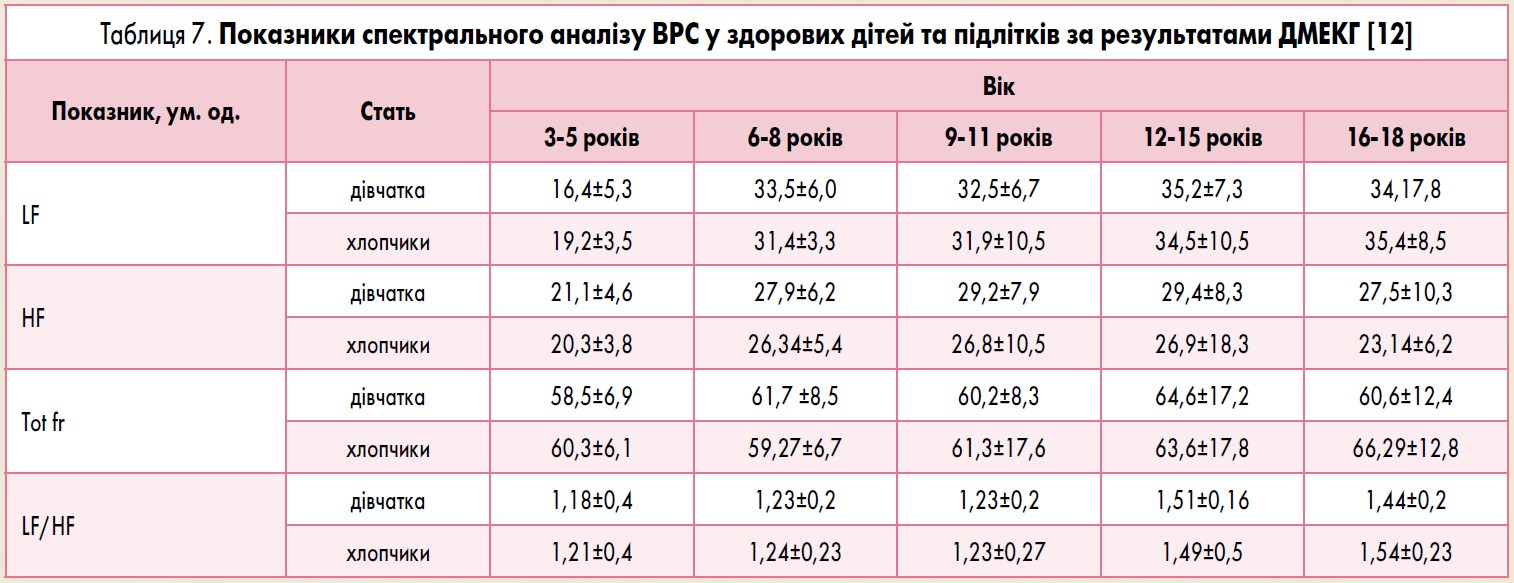
У нормі синусовий ритм є нерегулярним, тобто завжди існує певна різниця між сусідніми інтервалами R-R. Чим вищий ступінь вираженості захворювання, тим менша ВРС. Маловаріабельним є ритм серця, коли коливання R-R не перевищують 50 мс. Найменш сприятливим у прогностичному плані є ригідний ритм серця. Нормальні значення показників ВРС представлено у таблицях 5-8.
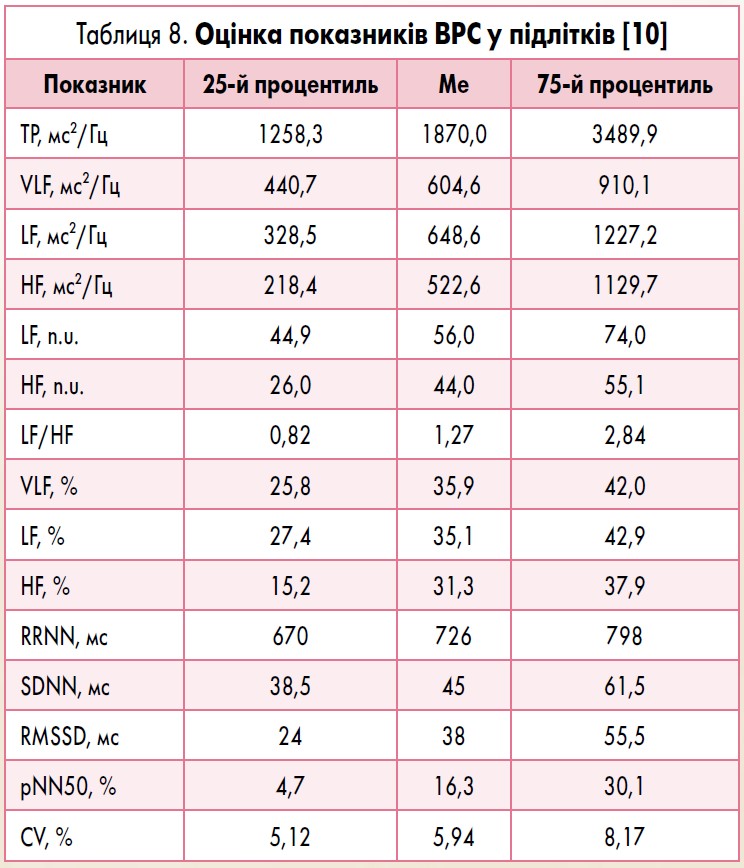
В.М. Михайлов запропонував критерії оцінки показників спектрального і часового аналізу ВРС, за якими можна визначити високі, середні та низькі значення кожного показника (табл. 8) [10]. Дослідження ґрунтувалося на результатах обстеження 63 підлітків віком 14-15 років (середній вік 14,8±0,62 років) без хронічних та перенесених нещодавно гострих захворювань.
Показники ВРС вище 75-го процентиля є високими, нижче 25-го процентиля – низькими. Середні значення перебувають у діапазоні між 25-м та 75-м процентилями.
У підлітків, порівняно з дорослими, переважає спектральна складова ВСР повільних і дуже повільних коливань (LF і VLF компонентів), що відображає стан напруження регуляторних систем організму [3, 7, 9].
Перспективним є впровадження у клінічну практику комбінованих методів ДМЕКГ. Важливим напрямом еволюції цього методу стало поліфункціональне моніторування, яке передбачає, крім запису ЕКГ, реєстрацію рівня артеріального тиску та інших фізіологічних параметрів.
 Зокрема, кардіореспіраторне моніторування дозволяє виявити синдром обструктивного апное, його поєднання із порушеннями ритму серця, проводити контроль лікування, що є необхідним при диспансерному спостереженні дітей із групи ризику синдрому раптової смерті [1, 25]. У новонароджених є перспективним одночасне застосування ДМЕКГ та реопневмограми [2].
Зокрема, кардіореспіраторне моніторування дозволяє виявити синдром обструктивного апное, його поєднання із порушеннями ритму серця, проводити контроль лікування, що є необхідним при диспансерному спостереженні дітей із групи ризику синдрому раптової смерті [1, 25]. У новонароджених є перспективним одночасне застосування ДМЕКГ та реопневмограми [2].
Одночасне моніторування ЕКГ та артеріального тиску дозволяє виявити зв’язок коливань артеріального тиску зі змінами на ЕКГ і фізичним навантаженням, встановити кардіоваскулярний генез синкопальних станів.
Проведення проб із фізичним навантаженням (ходьба, підйом сходами, велоергометрія) під час ДМЕКГ дає можливість оцінити толерантність до фізичного навантаження, виявити її зв’язок із патологічними змінами на ЕКГ. Для оцінки впливу ВНС на серцево-судинну систему використовують такі тести: активний та пасивний ортостаз, пробу Вальсальви, пробу з гіпервентиляцією та ін. При цьому проведення тілт-тесту під час ДМЕКГ є золотим стандартом обстеження дітей із синкопальними станами.
Література
1. Ващенко А.В. Жизнеугрожающие нарушения ритма сердца у детей / Ващенко А.В., Шумная Т.Е., Вакуленко Л.И. и др. // Здоровье ребенка. – 2007. – № 2. – С. 141-144.
2. Кораблева Н.Н. Холтеровское мониторирование ЭКГ с записью реопневмограммы у новорожденных в раннем неонатальном периоде / Кораблева Н.Н., Кораблев А.В., Третьяков Э.Н. // Педиатрия. – 2009. – Т. 87. – № 1. – С. 43-48.
3. Майданник В.Г. Аналіз варіабельності ритму серця при добовому моніторуванні електрокардіограми у дітей, хворих на вегетативні дисфункції // Педіатрія, акушерство та гінекологія. – 2006. – № 2. – С. 51-57.
4. Макаров Л.М. Структура циркадного ритма сердца при Холтеровском мониторировании // Кардиология. – 1999. – № 11. – С. 34-37.
5. Макаров Л.М. Холтеровское мониторирование. – М., 2000. – 216 с.
6. Макаров Л.М. ЭКГ в педиатрии. – М., 2006. – 544 с.
7. Марушко Ю.В. Добові особливості ритму серця і вегетативного гомеостазу у дітей з вегето-судинними дисфункціями за гіпотензивним типом / Марушко Ю.В., Гищак Т.В., Гринішина Г.Г., Мошкіна Т.В. // Збірник наукових праць співробітників НМАПО ім. П.Л. Шупика. – Київ, 2010. – С. 638-643.
8. Марушко Ю.В. Практика добового моніторингу ЕКГ за методом Холтера в дітей / Марушко Ю.В., Гищак Т.В. // Дитячий лікар. – 2012. – № 2(14). – С. 1-6.
9. Марушко Ю.В. Системні механізми адаптації, стрес у дітей. Монографія / Ю.В. Марушко, Т.В. Гищак. – Київ; Хмельницький, 2014. – 140 с.
10. Михайлов В.М. Диагностическая значимость вариабельности ритма сердца и вариабельности длительного дыхательного цикла при проведении лечебно-оздоровительных и реабилитационных мероприятий // Медленные колебательные процессы в организме: сборник материалов III симпозиума / Под редакцией А.Н. Флейшмана. – Новокузнецк, 2001. – С. 232-237.
11. Нагорная Н.Н. Роль холтеровского мониторирования ЭКГ в диагностике аритмий у детей / Нагорная Н.Н., Пшеничная Е.В. // Вестник неотложной и восстановительной медицины. – 2005. – Т. 6. – № 3. – С. 439-442.
12. Национальные российские рекомендации по применению методики холтеровского мониторирования в клинической практике // Российский кардиологический журнал. – 2014. – № 2(106). – С. 6-71.
13. Barrеtt P.M. Comparison of 24-hour Holter monitoring with 14-day novel adhesive patch electrocardiographic monitoring / Barrеtt P.M., Komatirеddy R., Haaser S. et al. Am J Med, 2014; 127(1): 95.
14. Cohen M. PACES/HRS expert consensus statement on the management of the asymptomatic young patient with a Wolff – Parkinson – White (ventricular preexcitation) electrocardiographic pattern: developed in partnership between the Pediatric and Congenital Electrophysiology Society (PACES) and the Heart Rhythm Society (HRS) / Cohen M., Triedman J., Cannon B. et al. Heart rhythm, 2012; 9: 1006-1024.
15. Crawford M.H. ACC/AHA guidelines for ambulatory electrocardiography: a report of the American College of Cardiology. American Heart Association Task Force on Practice Guidelines. Committee to Revise the Guidelines for Ambulatory Electrocardiography) / Crawford M.H., Bernstein S.J., Deedwania P.C. et al. J Am Coll Cardiol,1999; 34: 912-948.
16. Crosson J.E. PACES/HRS Expert Consensus Statement on the Evaluation and Management of Ventricular Arrhythmias in the Child With a Structurally Normal Heart / Crosson J.E., Callans D.J., Bradley D.J. et al. Heart Rhythm, 2014; Vol. 11(9): 55-76.
17. DiMarco J.P. Use of ambulatory electrocardiographic (Holter) monitoring / DiMarco J.P., Philbrick J.T. Ann Intern Med, 1990; 113: 53-68.
18. Fung E. Electrocardiographic patch devices and contemporary wireless cardiac monitoring / Fung E., Jrvelin M.R., Doshі R.N. et al. Front Physiol, 2015; 27(6): 149.
19. Holter N. New method for heart studies: continuous electrocardiography of active subjects. Science, 1961; Vol.134: 1214-1220.
20. Kugler J. Sinus nоde dysfunction. Pediatric Arrhythmia. Electrophysiology and pacing. – 1990. – P. 250-300.
21. Lobodzіnski S.S. ECG patch monitors for assessment of cardiac rhythm abnormalities. Prog Cardiovasc Dіs, 2013; 56(2): 224-229.
22. Locati E.T. New directions for ambulatory monitoring following 2017 HRS-ISHNE expert consensus. J Electrocardiol, 2017; 50(6): 828-832.
23. Long-Term Continuous Ambulatory ECG Monitors and External Cardiac Loop Recorders for Cardiac Arrhythmia: A Health Technology Assessment. Health Quality Ontario. Ont Health Technol Assess Ser. 2017; 17(1): 1-56.
24. Makarov L. QT dynamicity, microvolt T-wave alternans, and heart rate variability during 24-hour ambulatory electrocardiogram monitoring in the healthy newborn of first to fourth day of life / Makarov L., Komoliatova V., Zevald S. et al. Journal of Electrocardiology, 2010; 43: 8-14.
25. Steinberg J.S. 2017 ISHNE-HRS expert consensus statement on ambulatory ECG and external cardiac monitoring/telemetry / Steinberg J.S., Varma N., Cygankiewicz I. et al. Heart Rhythm, 2017; 14(7): 55-96.