17 грудня, 2018
Коморбидный пациент с фибрилляцией предсердий: на что обратить внимание
По материалам VIII Научно-практической конференции Ассоциации аритмологов Украины (17-18 мая, г. Киев)
 Пациенты с фибрилляцией предсердий (ФП) чаще всего имеют сопутствующие состояния и заболевания, которые влияют на характер терапии. С другой стороны, наличие ФП обусловливает особенности лечения сопутствующей патологии. Вопросам ведения таких пациентов был посвящен совместный доклад ведущего научного сотрудника отдела реанимации и интенсивной терапии, доктора медицинских наук Олега Игоревича Иркина и старшего научного сотрудника отдела аритмий, кандидата медицинских наук Елены Николаевны Романовой (ГУ «ННЦ «Институт кардиологии им. Н. Д. Стражеско НАМН Украины», г. Киев).
Пациенты с фибрилляцией предсердий (ФП) чаще всего имеют сопутствующие состояния и заболевания, которые влияют на характер терапии. С другой стороны, наличие ФП обусловливает особенности лечения сопутствующей патологии. Вопросам ведения таких пациентов был посвящен совместный доклад ведущего научного сотрудника отдела реанимации и интенсивной терапии, доктора медицинских наук Олега Игоревича Иркина и старшего научного сотрудника отдела аритмий, кандидата медицинских наук Елены Николаевны Романовой (ГУ «ННЦ «Институт кардиологии им. Н. Д. Стражеско НАМН Украины», г. Киев).
Доклад начался с рассмотрения клинического случая – истории болезни пациентки К. 72 лет, с артериальной гипертензией (АГ), сахарным диабетом (СД) и заболеванием периферических артерий (ЗПА) в анамнезе, которая была госпитализирована с жалобами на одышку в течение последних 4 мес (фракция выброса – 52%), стойкое повышение артериального давления (АД ≥170/90 мм рт. ст.), головокружения, слабость, быструю утомляемость, перебои в области сердца.
Перечисленные симптомы наблюдались на фоне комбинированной антигипертензивной терапии, которую пациентка принимает в течение почти 20 лет (рамиприл 10 мг и гидрохлортиазид 25 мг). Больная принимала также аторвастатин в дозе 20 мг, ацетилсалициловую кислоту 100 мг и метформин 1000 мг 2 р/сут. На протяжении последних 4 мес была 4 раза госпитализирована в неврологический стационар, где ей была назначена ноотропная терапия (винпоцетин, пирацетам, цераксон), вазодилататор ницерголин, а также бетагистин для лечения вестибулярных нарушений. Проведенное лечение оказалось неэффективным.
Пациентка была госпитализирована в стационар ННЦ «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины с последующим проведением стандартного обследования, в том числе электрокардиографии (ЭКГ), эхокардиографии, биохимического исследования крови, общего анализа крови, суточного мониторирования АД (СМАД).
По результатам обследования выявлены ФП, брадикардия, атриовентрикулярная блокада высокой степени, средний уровень АД в дневное время – 157/104 мм рт. ст., гипертрофия левого желудочка (ГЛЖ). была рекомендована установка искусственного водителя ритма сердца. После имплантации кардиостимулятора у больной нормализовалась частота сердечных сокращений, была устранена брадикардия, являвшаяся основной причиной жалоб на быструю утомляемость, одышку, нарушение когнитивных функций, головокружения, низкую толерантность к физическим нагрузкам. Уровень офисного АД приблизился к норме. Однако СМАД показало наличие резких его колебаний и подъемов до высоких цифр (систолическое АД – до 180 мм рт. ст.) в течение суток. В данном случае следует констатировать неэффективность терапии АГ. У таких пациентов сохраняется высокий риск смерти (J. R. Banegas et al., 2018). Кроме того, именно неконтролируемое АД является причиной развития ФП в 70% случаев (E. J. Benjamin et al., 1994; W. B. Kannel et al., 1998). Таким образом, в данной клинической ситуации остро стоит вопрос об обеспечении эффективного контроля АД как важном условии профилактики новых пароксизмов ФП и снижения риска смерти. Рассмотрим, какие именно антигипертензивные препараты рекомендуют современные руководства в случае наличия ФП.
Согласно рекомендациям Европейского общества кардиологов по лечению АГ (ESC, 2013*) пациентам с АГ, сопутствующей ФП, сердечной недостаточностью (СН) и ГЛЖ следует назначить блокаторы ренин-ангиотензиновой системы (РАС) – ингибиторы ангиотензинпревращающего фермента (ИАПФ) и блокаторы рецепторов ангиотензина ІІ (БРА) для профилактики новых эпизодов ФП. На пользу от применения блокаторов РАС у пациентов с АГ и ФП указывают также эксперты Американской ассоциации сердца и Американской коллегии кардиологов (АНА/АСС, 2017). В обновленной версии европейских рекомендаций по ведению пациентов с ФП (2016) появилась рубрика «Антиаритмические эффекты неантиаритмических препаратов», где указывается, что у пациентов с ГЛЖ и АГ следует рассмотреть назначение блокаторов РАС.
С одной стороны, блокаторы РАС влияют на важные звенья патогенеза ФП, с другой – предотвращают осложнения, связанные с нарушением ритма сердца.
Таким образом, назначение блокаторов РАС в качестве upstream-терапии у пациентов с ФП и коморбидностями сегодня является стандартным подходом, основанным на действующих рекомендациях.
При этом возникает следующий вопрос: какой именно блокатор РАС выбрать для контроля АД и профилактики ФП у коморбидного пациента? В рассматриваемом клиническом случае пациентка принимает на протяжении многих лет рамиприл. Следует ли пересмотреть эту терапию и заменить ИАПФ на БРА и какой представитель группы БРА выбрать?
БРА – препараты с выраженным и длительным антигипертензивным эффектом, и существуют доказательные данные, свидетельствующие о том, что они демонстрируют равные возможности в профилактике смерти (сердечно-сосудистой и от всех причин) и инфаркта миокарда по сравнению с ИАПФ. При этом БРА несколько превосходят ИАПФ в эффективности профилактики инсульта – одного из наиболее грозных осложнений ФП (G. Reboldi et al., 2008).
Именно БРА все чаще отдают предпочтение врачи в развитых странах, и одним из наиболее широко используемых препаратов этой группы является валсартан. Эффекты валсартана изучены в большом количестве исследований с участием пациентов с различными коморбидностями. Для этого препарата также доказана способность профилактировать пароксизмы ФП у пациентов с АГ. Так, в метаанализе L. Healey и соавт. (2005) показано, что у пациентов, перенесших кардиоверсию по поводу ФП и имеющих различные сопутствующие заболевания (АГ, инфаркт миокарда в анамнезе, хроническую СН), применение валсартана приводит к уменьшению частоты пароксизмов ФП на 29%, а в группе пациентов с хронической СН данный показатель снижался на 44%.
Итак, в качестве основы антигипертензивной терапии у пациентки К. был выбран валсартан. Возникает следующий вопрос: продолжать ли использовать в качестве второго компонента антигипертензивной терапии диуретик гидрохлортиазид, и если да, то следует ли увеличить его дозу для повышения эффективности контроля АД?
Безусловно, у данной пациентки с учетом высоких цифр АД необходимо использовать комбинированную антигипертензивную терапию – такой подход на протяжении нескольких лет считается стандартным при уровне АД >160/100 мм рт. ст. Необходимость назначать комбинированное лечение диктует и высокий сердечно-сосудистый риск у пациентки (сопутствующие ГЛЖ, ФП, ЗПА, СД). Целесообразность и эффективность такого подхода доказаны во многих крупных рандомизированных исследованиях (SHEP, ALLHAT, HOT, INVEST, LIFE), в которых приняли участие 98 тыс. пациентов, а результаты позволили сделать вывод о том, что 90% пациентов достигают целевых уровней АД только при условии приема нескольких препаратов, тогда как монотерапия обеспечивает удержание АД на необходимом уровне не более чем в 50% случаев. Если комбинированная антигипертензивная терапия оказывается недостаточно эффективной, то оптимальной тактикой считается не повышение дозы компонентов (что увеличит риск побочных эффектов), а добавление третьего препарата в невысокой дозе, что обеспечит наиболее полное влияние на звенья патогенеза АД и снизит риск неблагоприятных реакций.
Исходя из перечня средств первой линии терапии АГ, которые рекомендуют европейские и украинские эксперты (ESH, 2013, 2018; Унифицированный клинический протокол по оказанию первичной, вторичной и третичной медицинской помощи при АГ, 2012), в качестве третьего компонента комбинированной антигипертензивной терапии следует назначить антагонист кальция. В данной ситуации, учитывая необходимость обеспечить длительный контроль над АД и снижением его вариабельности, а также наличие ЗПА, препаратом выбора стал амлодипин. Он обладает длительным периодом полувыведения (>50 ч), что обеспечивает эффективный контроль АД на протяжении суток без резких подъемов и падений. Кроме того, для амлодипина доказано наличие антиатеросклеротических свойств и церебропротекторного эффекта. В рассматриваемой ситуации перечисленные свойства амлодипина внесут ценный вклад в общий эффект антигипертензивного лечения.
Следует отметить, что до недавнего времени назначение двойной, а тем более тройной антигипертензивной терапии было в большинстве случаев обречено на провал в связи с низкой приверженностью пациентов к одновременному приему нескольких препаратов. Это в определенной мере обусловливало и нежелание врачей назначать несколько антигипертензивных средств – слишком высока была вероятность полного прекращения пациентом терапии на фоне недоверия к врачу, рекомендующего столь неудобный режим лечения.
Однако в эру фиксированных комбинаций препаратов возможность проведения комбинированной терапии (двойной и даже тройной) путем приема всего одной таблетки открыло новые возможности для кардинального изменения ситуации в области контроля АД. Установлено, что у пациентов с сердечно-сосудистыми заболеваниями и высоким риском, которые вынуждены принимать одновременно не менее 5 препаратов, использование фиксированных комбинаций существенно повышает приверженность к лечению – на 35-44% (J. M. Castellano et al., 2014; A. Patel et al., 2015; Selak, 2014; Huffman, 2015). На целесообразность использования данного подхода для улучшения приверженности пациентов к терапии указывается во всех современных рекомендациях по лечению АГ и сердечно-сосудистой профилактике.
Особенно привлекательной выглядит возможность эффективного антигипертензивного лечения у сложных пациентов путем назначения фиксированных комбинаций украинского производителя – такие препараты более доступны для наших пациентов, особенно когда речь идет о людях пожилого возраста.
 Так, украинская фармацевтическая компания «Дарница» выпускает тройную фиксированную комбинацию валсартана (160 мг), гидрохлортиазида (12,5 мг) и амлодипина (5 и 10 мг) – препарат Тиара Трио. Данный препарат уже хорошо знаком украинским врачам и продемонстрировал многообещающие результаты в исследованиях, проводившихся на базе украинских научных центров.
Так, украинская фармацевтическая компания «Дарница» выпускает тройную фиксированную комбинацию валсартана (160 мг), гидрохлортиазида (12,5 мг) и амлодипина (5 и 10 мг) – препарат Тиара Трио. Данный препарат уже хорошо знаком украинским врачам и продемонстрировал многообещающие результаты в исследованиях, проводившихся на базе украинских научных центров.
В отделении аритмий сердца ГУ «ННЦ «Институт кардиологии им. Н. Д. Стражеско» НАМН Украины» эффекты препарата Тиара Трио были изучены у пациентов с суправентрикулярными нарушениями ритма (суправентрикулярной экстрасистолией – СВЭ, парной, групповой экстрасистолией и пароксизмами ФП (О.С. Сычев, Е.Н. Романова, О.В. Срибная, 2017).
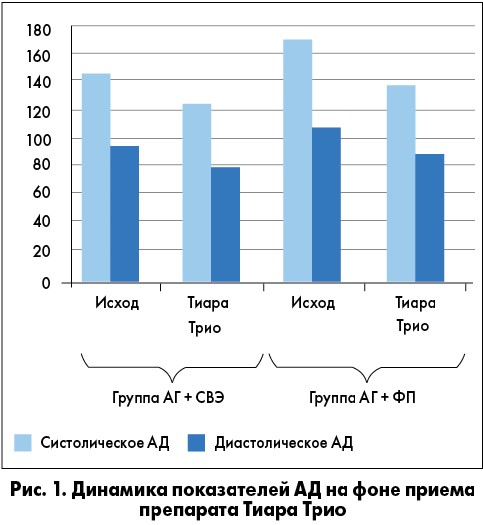
В обеих группах пациентов применение фиксированной комбинации валсартана, гидрохлортиазида и амлодипина обеспечило не только выраженный антигипертензивный эффект, но и дополнительное антиаритмическое действие (рис. 1, 2).
Докладчики отметили, что рассмотренная клиническая ситуация демонстрирует типичный портрет пациента с впервые возникшей ФП: большинство таких пациентов – люди пожилого возраста с длительным анамнезом АГ, у каждого пятого есть клинические проявления атеросклероза или СД, а каждый десятый уже перенес инсульт. Важными моментами в ведении таких пациентов, на которые стоит обратить внимание, являются: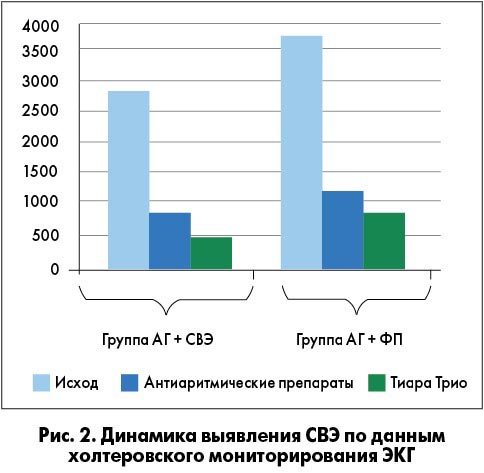
- обеспечение эффективного влияния на все факторы риска, включая АГ, атеросклероз, СД и другие заболевания и состояния;
- учитывая высокий сердечно-сосудистый риск при сочетании АГ и ФП, антигипертензивная терапия у таких пациентов должна начинаться с назначения двух- или трехкомпонентных комбинаций;
- основой комбинированного антигипертензивного лечения при наличии ФП являются блокаторы РАС;
- для оценки эффективности терапии целесообразно использовать информацию не только о клиническом, но и амбулаторном АД (проведение СМАД);
- при повышенном амбулаторном АД необходимо пересмотреть терапию, предварительно убедившись, что пациент принимает назначенное лечение.
- выбор антигипертензивных препаратов у пациентов с ФП должен основываться на доказательных данных, свидетельствующих об эффективности в профилактике развития ФП и предотвращении новых пароксизмов аритмии;
- важное значение имеют дополнительные свойства антигипертензивных препаратов, позволяющие корректировать сопутствующие состояния.
Пациентке К., помимо фиксированной комбинации валсартана, гидрохлортиазида и амлодипина (Тиара Трио), следует продолжить терапию аторвастатином в связи с высоким риском сердечно-сосудистых осложнений. Кроме того, необходимо рассмотреть вопрос о назначении перорального антикоагулянта с целью профилактики инсульта в связи с высоким риском по шкале CHA2DS2-VASc (7 баллов), которая используется у пациентов с ФП.
Подготовила Наталья Очеретяная
*Данная рекомендация сохранена в европейском руководстве по диагностике и лечению АГ 2018 года.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 4 (59) вересень-жовтень 2018 р.


