31 грудня, 2018
Реактивні артропатії у дітей
 Реактивні артропатії (код за МКХ‑10 – М02) – це група захворювань суглобів, які проявляються у вигляді синовіту та розвиваються через 2-4 тижні після перенесених інфекцій (без потрапляння збудника у порожнину суглоба) внаслідок порушення імунітету у генетично схильних осіб, недостатньої утилізації комплексів антиген-антитіло системою макрофагів. Серед уражень суглобів у дітей діагноз «реактивні артропатії» – найбільш поширений.
Реактивні артропатії (код за МКХ‑10 – М02) – це група захворювань суглобів, які проявляються у вигляді синовіту та розвиваються через 2-4 тижні після перенесених інфекцій (без потрапляння збудника у порожнину суглоба) внаслідок порушення імунітету у генетично схильних осіб, недостатньої утилізації комплексів антиген-антитіло системою макрофагів. Серед уражень суглобів у дітей діагноз «реактивні артропатії» – найбільш поширений.
Поширеність
Частка реактивних артропатій у структурі ревматичних захворювань у різних країнах варіює від 8 до 41%. Реактивні артропатії переважно характеризуються легким перебігом та сприятливим прогнозом. Проте приблизно 20% реактивних артропатій у дітей можуть трансформуватись у запальні артропатії з хронічним перебігом (М08.0 – ювенільний ревматоїдний артрит, М08.3 – ювенільний хронічний артрит).
Етіологія
Розвиток запального процесу в синовіальній оболонці суглоба при реактивній артропатії за відсутності ознак інших ревматичних захворювань пов’язаний із перебігом гострої або хронічної інфекції (кишкової, урогенітальної, носоглоткової). Основні урогенітальні збудники реактивного артриту – Chlamydia trachomatis та Ureaplasma urealyticum, ентерогенні – Salmonella typhimurium, Salmonella enteritidis, Shigella flexneri, Shigella sonnei, Yersinia enterocolitica, Yersinia pseudotuberculosis, Campylobacter jejuni.
У пацієнтів із гострим ієрсиніозом реактивний артрит розвивається у 20% випадків, із сальмонельозом – у 2-7,5% випадків. У дітей розвиток реактивних артритів часто спричиняють хронічні вогнища інфекції в носоглотці (хронічні тонзиліти, синусити, фарингіти). Етіологічну структуру цієї групи захворювань складають стрептококова, стафілококова та інша бактеріальна інфекція. Проте майже у третини дітей із реактивними артропатіями етіологічний чинник встановити не вдається.
Однією з форм захворювання є синдром Рейтера, а саме клінічна тріада – уретрит, кон’юнктивіт та артрит, які розвиваються після гострої кишкової або урогенітальної інфекції.
Патогенез
У патогенезі реактивного запалення у суглобі важливу роль відіграють імунні комплекси – їх відкладення у синовіальній оболонці на тлі вираженої імунної відповіді організму-хазяїна на мікробні антигени поза порожниною суглоба. Тісний зв’язок реактивних артропатій з антигеном HLA B27 визначає генетичні фактори розвитку захворювання. Припускається, що HLA B27 є рецептором для мікроорганізмів, і це сприяє їх міграції в організмі хворого. Крім цього, важливий патогенетичний фактор розвитку артропатій – мікробна мімікрія (подібність антигенів мікроорганізму та HLA B27). Як наслідок, імунна відповідь спрямована не тільки проти мікроорганізму, а й проти суглобових тканин організму-хазяїна. Результати наукових досліджень підтвердили подібність амінокислот бактерій та HLA B27, які зв’язують бактеріальний або антигенний пептид людини. Цей комплекс презентується цитотоксичним Т-лімфоцитам (CD8+), у відповідь на це розвивається запальний процес.
Класифікація
Згідно з Міжнародною класифікацією хвороб Х перегляду виділяють такі групи реактивних артропатій:
M02. Реактивні артропатії.
M02.0. Артропатія, яка супроводжує шунтування тонкої кишки.
M02.1. Постдизентерійна артропатія.
M02.2. Постімунізаційна артропатія.
M02.3. Хвороба Рейтера.
M02.8. Інші реактивні артропатії.
M02.9. Реактивна артропатія неуточнена.
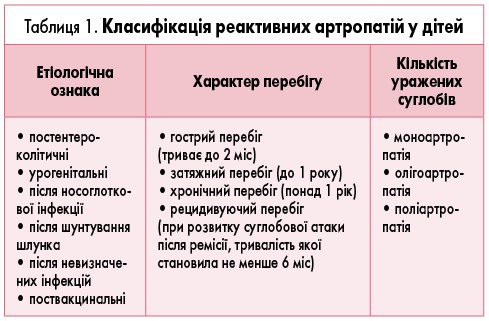 У таблиці 1 подано робочу класифікацію реактивних артропатій у дітей. Артропатія, яка супроводжує шунтування тонкої кишки, та постдизентерійна артропатія у дітей зустрічаються дуже рідко. У цих випадках клінічні ознаки ураження кишечнику дозволяють встановити правильний діагноз.
У таблиці 1 подано робочу класифікацію реактивних артропатій у дітей. Артропатія, яка супроводжує шунтування тонкої кишки, та постдизентерійна артропатія у дітей зустрічаються дуже рідко. У цих випадках клінічні ознаки ураження кишечнику дозволяють встановити правильний діагноз.
Для постімунізаційної артропатії характерна наявність чіткого хронологічного зв’язку з імунізацією (введенням сироваток, вакцин, g-глобулінів протягом 4-6 тижнів до початку захворювання).
Клініка
Артрит уражає переважно суглоби нижніх кінцівок, як правило, через 4 тижні після перенесеної тригерної інфекції, ознаки якої на момент початку захворювання можуть не проявлятися. Зустрічаються також безсимптомні форми перенесеної інфекції.
Приблизно у 10-20% пацієнтів суглобовий синдром розвивається на фоні порушення загального стану: підвищення температури тіла, слабкості, втомлюваності. У дітей із реактивними артропатіями клінічними проявами ураження суглобів є: біль, набряк, порушення функції, підвищення термоактивності, тендовагініт. Суглобовий синдром розвивається через 2-4 тижні після появи клінічних ознак інфекцій. Біль у суглобі спостерігається не в усіх, а лише у половини дітей із реактивними артропатіями. На перший план у клінічній картині захворювання виступає набряк уражених суглобів. Найчастіше уражаються поодинокі суглоби (олігоартропатія), переважно нижніх кінцівок: колінні, гомілковостопні, міжфалангові суглоби кистей, рідше – інші, дуже рідко – суглоби хребта та його сакроілеальний відділ. Характерна асиметрія ураження. Спостерігаються ексудативні прояви у вигляді припухлості за відсутності інтраартикулярної крепітації, порушення рухливості суглоба не виражені.
Симптоматика суглобового синдрому зумовлена певним етіологічним фактором, тому має певні відмінності. Артропатія, спричинена інфекцією верхніх дихальних шляхів, характеризується, як правило, легким перебігом, асиметричним ураженням переважно середніх суглобів, незначними змінами лабораторних показників. Реактивна артропатія після кишкової інфекції проявляється гострим запаленням суглобів, яке може поєднуватися з вісцеритами (кардитом, гепатитом, запальною реакцією периферичних лімфовузлів), характеризується високою активністю патологічного процесу, торпідністю перебігу і тенденцією до хронізації. При постентероколітичному реактивному артриті існує чіткий хронологічний зв’язок із перенесеною кишковою інфекцією. Для перебігу захворювання характерні виражені симптоми інтоксикації, лихоманка, гострий суглобовий синдром, високі лабораторні показники активності запального процесу. Спостерігаються припухлість, термоактивність, почервоніння шкіри над суглобами, різкий біль при русі переважно великих суглобів (колінних, гомілковостопних). Ураження суглобів має асиметричний характер, у патологічний процес залучаються 1-3 суглоби, можуть розвиватися бурсити, тендовагініти.
Однією з форм реактивної артропатії є синдром Рейтера, або хвороба Рейтера (код за МКХ‑10 – М02.3). Захворювання асоційоване з урогенітальною або кишковою інфекцією, частіше виникає внаслідок хламідійної інфекції, збудником якої є Ch. pneumoniae, значно рідше – Ch. trachomatis. Реактивні артрити, які розвиваються на фоні ураження сечостатевого тракту, характеризуються невираженою клінічною картиною. У хлопчиків спостерігається баланіт, фімоз, у дівчаток – вульвіт, вульвовагініт, цистит. Захворювання супроводжується катаральним кон’юнктивітом, який може виникати на декілька місяців або навіть років раніше маніфестації суглобового синдрому.
При хворобі Рейтера суглобовий синдром характеризується обмеженим, асиметричним, моно-, оліго- і поліартритом (останній зустрічається рідко). У патологічний процес переважно залучаються суглоби нижніх кінцівок, найчастіше уражуються колінні, гомілковостопні суглоби, проксимальні та дистальні міжфалангові суглоби пальців стоп. Артрит може мати гострий початок, супроводжуватися вираженими ексудативними змінами, підвищенням температури тіла до фебрильної. Артрит, зумовлений хворобою Рейтера хламідійної етіології, характеризується відсутністю болю та порушення функції, наявністю виражених ексудативних проявів, частими рецидивами. Для захворювання дуже характерними є ураження першого пальця стопи, «сосископодібна» деформація пальців стоп через виражений набряк та гіперемію ураженого пальця.
Реактивний артрит може супроводжуватись ентезитом, ентезопатією, які виявляються по ходу клубових кісток, у місцях проекції крижово-клубових зчленувань, прикріплення ахілового сухожилля до бугра п’яткової кістки, а також у місці прикріплення підошовного апоневрозу до бугра п’яткової кістки.
Діагностика
Діагностичний алгоритм реактивних артропатій має включати сімейний анамнез захворювань суглобів, епідеміологічний анамнез протягом 2-6 тижнів до появи суглобового синдрому. У таблиці 2 представлено діагностичні критерії реактивних артропатій, які розробило Німецьке ревматологічне товариство.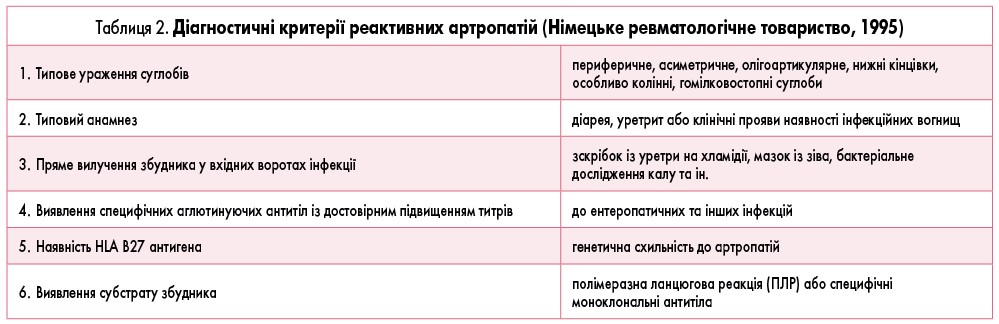
Достовірний діагноз реактивної артропатії встановлюється за наявності 1-го критерію + 3 або 4-й, або 6-го критерію. Ймовірний діагноз реактивної артропатії – за наявності 1-го критерію + 2 та/або 5-й критерій. Підозрюють реактивну артропатію – за наявності тільки 1-го критерію.
Лабораторні дослідження
- Загальний аналіз крові (підвищення ШОЕ, помірний лейкоцитоз, тромбоцитоз, анемія).
- Загальний аналіз сечі (лейкоцитурія, мікрогематурія, протеїнурія).
- Біохімічне дослідження сироватки крові (показники функції нирок, печінки, гострофазові показники, рівень кальцію, фосфору, лужної фосфатази).
- Бактеріологічне, імунологічне, молекулярно-біологічне дослідження крові для ідентифікації артропатогенного інфекційного агента (виявлення антитіл до антигенів інфекційних агентів, визначення антигенів). Для визначення антигенів збудника реактивної артропатії або підвищеного рівня антитіл до нього у сироватці крові використовують імунологічні реакції. Вони розроблені для великої кількості інфекційних агентів (стрептококова інфекція, лаймська хвороба, червоний вовчак, бруцельоз, ієрсиніоз; гепатит B, гонорея, мікоплазменна, хламідійна інфекція, ВІЛ-інфекція, туберкульоз), тому рішення про направлення дитини на обстеження має ґрунтуватися на аналізі загальної клінічної картини захворювання.
- Виявлення антигену HLA В27 (за його наявності захворювання має більш тяжкий перебіг та схильність до хронізації патологічного процесу).
- Бактеріологічне дослідження калу на патогенну флору.
- Зскрібок з епітелію уретри, кон’юнктиви ока.
- Дослідження синовіальної рідини за наявності значної вираженості ексудативного компоненту (неспецифічні зміни запального характеру допомагають ідентифікувати ювенільний ревматоїдний артрит, гнійний артрит). У синовіальній рідині виявляють підвищену кількість лейкоцитів (>5000/мл, переважно нейтрофілів – >25%), в’язкість рідини знижена. Можна використовувати імунологічні методи дослідження – імунологічні реакції з використанням синовіальної рідини для виявлення підвищеного рівня антитіл до можливих тригерних агентів захворювання.
Інструментальні дослідження
- Ультразвукове дослідження є стартовим при підозрі на артрит (гіпертрофія синовії за відсутності проліферативних змін, наявність патологічної кількості синовіальної рідини, ентезит, тенденіт, бурсит, периостит п’яточних бугрів).
- Рентгенологічне дослідження (набряк м’яких тканин, відсутність ураження кісткової тканини та хряща, навколосуглобовий остеопороз, можливе розширення суглобової щілини).
- Магнітно-резонансна томографія (дає можливість оцінити структуру м’яких тканин ураженого суглоба та навколосуглобових тканин, суглобову порожнину, також проводять для виключення остеонекрозу, пухлини).
Диференційна діагностика
У процесі встановлення діагнозу реактивної артропатії необхідно виключити такі захворювання:
- гострий гематогенний остеомієліт (характеризується високим ступенем інтоксикації, високою лихоманкою, вираженим больовим синдромом, лейкоцитозом, нейтрофільозом, високою ШОЕ; найбільш інформативним є рентгенологічне дослідження для виявлення ураження кісткової тканини);
- гостра ревматична лихоманка (супроводжується вираженими мігруючими артралгіями, інтоксикацією, підвищенням рівня антистрептолізину, ознаками залучення у патологічний процес серцево-судинної системи);
- сепсис (характеризується високою лихоманкою, наявністю системної запальної відповіді органів та систем, підвищенням рівня прокальцитоніну);
- туберкульозне ураження кістково-м’язових структур (спостерігається на фоні патологічно позитивної реакції Манту, позитивної ПЛР синовіальної рідини, наявності рентгенологічних ознак туберкульозного ураження кісток);
- ювенільний ревматоїдний артрит (характеризується наявністю ознак аутоімунного ураження суглобів за даними лабораторних досліджень, можливим залученням у патологічний процес органів та систем, під час ультразвукового дослідження суглобів виявляють наявність випоту в суглобі, гіпертрофію та проліферативні зміни синовії, ознаки дегенерації суглобового хряща, кісткові ерозії, звуження суглобової щілини);
- мікрокристалічна поліартропатія (характеризується наявністю відповідних кристалів у тканинах суглобів та синовіальній рідині, хондрокальцинозу на рентгенограмі);
- пухлини синовіальної оболонки та кісток (виявляють за допомогою рентгенологічного дослідження та МРТ);
- артралгії на фоні недиференційованої дисплазії сполучної тканини (спостерігаються у дітей із фенотипічними ознаками дисплазії сполучної тканини, за наявності гіпермобільності суглобів та за умови виключення запальних захворювань суглобів);
- біль росту (за наявності нападоподібного болю у першій половині ночі, відсутності ознак запалення у суглобах при ультразвуковому дослідженні).
Лікування
Ведення педіатричного пацієнта з реактивною артропатією має ґрунтуватися на консенсусі між лікарем та дитиною і/або поінформованими батьками.
Лікування реактивних артропатій має три основні напрями.
Лікування, спрямоване на санацію вогнищ інфекції з урахуванням збудника. Антибактеріальні засоби застосовують залежно від визначення вхідних воріт інфекції.
При урогенних артропатіях як стартова терапія показані макроліди, у дітей старшого віку – фторхінолони.
Азитроміцин призначають дітям віком старше 3 років у 1-й день – 10 мг/кг маси тіла на добу, на 2-10-й день – 5 мг/кг протягом 5-10 діб.
Кларитроміцин застосовують у дозі 15 мг/кг на добу у два прийоми протягом 10-14 днів.
Спіроміцин призначають дітям із масою тіла >20 кг із розрахунку 1,5 млн. ОД на кожні 10 кг маси тіла у 2-3 прийоми протягом 10-14 днів.
Ципрофлоксацин застосовують переважно у дітей старше 14 років у дозі 250 мг двічі на день протягом 7-14 діб.
Загальна тривалість антибактеріальної терапії індивідуальна, найбільш ефективним є проведення двох курсів лікування, тривалість яких має становити 7-10 діб.
Згідно з Протоколом лікування гострих кишкових інфекцій у дітей, затвердженим наказом МОЗ України від 10.12.2007 № 803, пацієнтам з ентерогенними артропатіями призначають цефтриаксон 50-100 мг/кг/добу протягом 5-7 діб або інші антибактеріальні засоби залежно від виявленого збудника.
У пацієнтів із назофарингеальною інфекцією застосовують антибактеріальні препарати пеніцилінового ряду (амоксицилін) або цефалоспоринового ряду у дозах із врахуванням віку дитини протягом 7-10 діб.
Проте жодна із наведених вище схем лікування реактивної артропатії не є високоефективною. Тому через 3-4 тижні після закінчення антибіотикотерапії рекомендується провести повторні лабораторне та інструментальне дослідження. Якщо результати тестів на урогенітальну інфекцію позитивні, показаний повторний курс антибактеріальної терапії зі зміною антибіотика. Одночасно з антибіотиками призначають пробіотики (біфідумбактерин, симбітер, біфіформ дитячий, лацидофіл), прийом пробіотиків слід подовжити на 5-7 діб після закінчення антибіотикотерапії.
За наявності запальної реакції з боку слизових оболонок (стоматит, баланіт, баланопостит) рекомендоване місцеве лікування. Так, лікування катарального стоматиту включає обробку порожнини рота лужними розчинами 5-6 разів на день (2-5% розчин соди), обробку слизової оболонки 1-2% метиленовим синім, розчином Люголя на гліцерині, стоматидином.
Показаннями для направлення дитини на консультацію спеціалістів є наявність:
- ознак баланіту та баланопоститу (уролога);
- кон’юнктивіту (офтальмолога);
- виразкових уражень слизової оболонки порожнини рота (стоматолога);
- підозри на специфічну інфекцію (фтізиатра).
Патогенетична терапія спрямована на зниження активності запального процесу в суглобах. Препарати першого ряду – увесь спектр нестероїдних протизапальних препаратів (НПЗП). Пацієнтам із сильним болем їх можна вводити спочатку парентерально, потім перейти на пероральний прийом.
Найбільший протизапальний ефект (94,2% інгібування циклооксигенази‑2) має диклофенак натрію, який є золотим стандартом протизапальної терапії. Його ефективність порівнянна з такою НПЗП нового покоління. Диклофенак натрію застосовують як стартовий препарат у дітей із будь-якою формою та ступенем активності артропатії з вираженим больовим синдромом у добовій дозі 2-3 мг/кг маси тіла в 3 прийоми. При використанні цього препарату можуть виникати побічні ефекти у вигляді абдомінального болю, нудоти, блювання, головного болю, запаморочення, порушення пам’яті, алергічного висипу, може розвинутись афтозний стоматит тощо.
Ібупрофен показаний для застосування у дітей із болем малої інтенсивності, низькою активністю запального процесу в суглобах або як препарат підтримувальної терапії під час ремісії. Він має низьку токсичність. Добова доза ібупрофену становить 10-15 мг/кг маси тіла на добу у 3-4 прийоми при тривалому курсі. Одним із побічних ефектів при прийомі ібупрофену, крім нудоти, абдомінального болю, гепатотоксичної дії, є ймовірність виникнення бронхоспазму.
Німесулід призначають дітям починаючи з 12 років у дозі 2-5 мг/кг на добу протягом 14 діб.
Мелоксикам показаний дітям старше 12 років у дозі 2 мг/кг на добу.
Пацієнтам із запальним процесом у колінному або гомілковостопному суглобах, за умови виключення активного системного інфекційного процесу, можна внутрішньосуглобово вводити глюкокортикоїди. Для внутрішньосуглобового введення переважно використовують метилпреднізолон або комбінований препарат бетаметазону пролонгованої дії. Залежно від поширеності та ступеня активності запального процесу в суглоб вводять 0,5-1 мл препарату одноразово. При ахілобурситі показана ін’єкційна (підшкірна) інфільтрація п’яткової ділянки глюкокортикоїдом.
Для місцевого застосування рекомендовано використовувати мазі або гелі на основі НПЗП (індометацинову, вольтаренову, ібупрофенову мазі), які у гострому періоді захворювання слід наносити двічі на день. Дітям не рекомендується призначати мазі, які мають подразнювальну дію (які містять у своєму складі камфору, перець, отруту бджіл, змій тощо).
Фізіотерапія передбачає фонофорез із протизапальними препаратами, гідрокортизоном, димексидом.
Дитина, яка перенесла реактивну артропатію, підлягає диспансерному спостереженню протягом одного року. Крім лікувальних процедур, щомісяця протягом перших 3 місяців, потім із періодичністю 1 раз на 3 місяці, проводять клініко-лабораторне обстеження для контролю стану дитини та ефективності призначеного лікування.
Список літератури знаходиться в редакції.
Тематичний номер «Педіатрія» № 4 (47) грудень 2018 р.


