28 березня, 2019
Біосиміляри: terra incognita чи нова надія для пацієнтів?
 Останніми роками біологічні препарати спричинили справжню революцію в ревматології й зумовили сплеск інтересу до нових можливостей у цій сфері. Найчастіше зазначені засоби застосовуються для лікування аутоімунних захворювань (у ревматологічній, гастроентерологічній та дерматологічній практиці) та онкопатології, а також як гормональна замісна терапія. Потреба в біологічних препаратах невпинно зростає, проте через високу вартість вони залишаються недоступними для значної кількості хворих. Незважаючи на те що біологічні препарати є проривом у лікуванні імуноопосередкованих ревматичних захворювань, прямі витрати на біологічну терапію є тягарем для бюджетів охорони здоров’я в усьому світі. У зв’язку із цим у більшості країн ЄС та в США на ринку з’являються аналоги біологічних препаратів – біосиміляри, які дають змогу досягти позитивного клінічного ефекту та заощадити кошти. Це препарати з подібним до біологічних агентів профілем якості й ефективності, проте з прийнятно нижчою вартістю, котрі можуть значно підвищити доступність біологічної терапії.
Останніми роками біологічні препарати спричинили справжню революцію в ревматології й зумовили сплеск інтересу до нових можливостей у цій сфері. Найчастіше зазначені засоби застосовуються для лікування аутоімунних захворювань (у ревматологічній, гастроентерологічній та дерматологічній практиці) та онкопатології, а також як гормональна замісна терапія. Потреба в біологічних препаратах невпинно зростає, проте через високу вартість вони залишаються недоступними для значної кількості хворих. Незважаючи на те що біологічні препарати є проривом у лікуванні імуноопосередкованих ревматичних захворювань, прямі витрати на біологічну терапію є тягарем для бюджетів охорони здоров’я в усьому світі. У зв’язку із цим у більшості країн ЄС та в США на ринку з’являються аналоги біологічних препаратів – біосиміляри, які дають змогу досягти позитивного клінічного ефекту та заощадити кошти. Це препарати з подібним до біологічних агентів профілем якості й ефективності, проте з прийнятно нижчою вартістю, котрі можуть значно підвищити доступність біологічної терапії.
Дані більш ніж 10-річного клінічного досвіду використання біосимілярів свідчать про те, що застосування затверджених у Європейському союзі представників цього класу за всіма зареєстрованими показаннями таке ж безпечне, як і їх референтних препаратів, і не пов’язане з негативним впливом на терапевтичну ефективність (Wiland P. et al., 2018). Дискусія щодо лікування біосимілярами в ревматології зосереджена саме на безпеці для пацієнтів «переключення» між біосимілярами й оригінальними препаратами. Дослідження, проведені на сьогодні, в тому числі рандомізовані подвійні сліпі і відкриті, не продемонстрували істотних відмінностей у терапевтичній ефективності або безпеці між пацієнтами, яких «переключили» з одного лікарського засобу на інший, та осіб, які продовжували лікування одним препаратом (Wiland P. et al., 2018). Згідно з останніми рекомендаціями щодо використання біосимілярів при ревматичних захворюваннях, розроблених міжнародною робочою групою у 2017 році, немає клінічних доказів того, що перехід від оригінального препарату на біосиміляр пов’язаний з будь-яким значним ризиком розвитку побічних ефектів або зі зниженням терапевтичної ефективності (Wiland P. et al., 2018).
Перевагою біосимілярів є менша вартість, що багатьом пацієнтам дає надію на отримання спеціального лікування. У свою чергу, за браком інформації щодо цієї групи препаратів, лікарі шукають відповідей на важливі запитання на кшталт: які відмінності при призначенні таких засобів? яких побічних явищ очікувати? чи є зіставною їхня ефективність і якщо так, то наскільки? чому ці препарати називають біосимілярними, а не генеричними?
Отже, спробуємо роз’яснити, що таке біосиміляри, чому їх виокремлюють як клас, якими є їх основні переваги і недоліки і чому ці препарати мають велике значення в лікуванні багатьох захворювань.
Біосиміляри: особливості будови
Біологічні препарати – це лікарські засоби, активна речовина яких виробляється живим організмом (або є продуктом його метаболізму) з використанням процесу рекомбінантної ДНК-технології з контрольованою експресією генів, унаслідок чого утворюються моноклональні антитіла. Ці продукти виготовляються з клітин тварин, бактерій, вірусів і грибів. Біопрепарати представлені трьома групами, такими як рекомбінантні пептиди (кальцитонін, глюкагон), рекомбінантні неглікозильовані протеїни (інсулін, соматотропін, філграстим); рекомбінантні глікозильовані протеїни (еритропоетин, моноклональні антитіла і фолітропін). Кожен біосиміляр є аналогом зареєстрованого раніше біологічного продукту і має подібний профіль ефективності, безпеки і якості (рис. 1).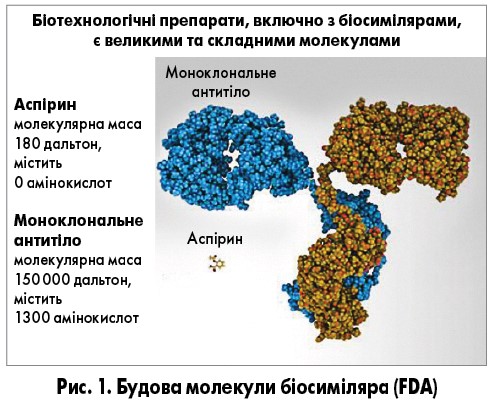
Слід зауважити, що серед відмінностей біосимілярів від референтних препаратів існують три ключові моменти.
- Хоча біосиміляри вважаються копіями інноваційних ліків, вони є подібними до існуючого біологічного/еталонного продукту, але не є хімічно ідентичними.
- Оскільки біосиміляри не ідентичні їх референтному продукту, вони не можуть вважатися автоматичними замінниками інноваційного продукту і тому мають проходити процедуру незалежного схвалення через клінічні випробування.
- Оскільки біосиміляри імітують затверджені біопрепарати, їх клінічні випробування менш ризиковані і складні, ніж дослідження, які виконуються для інноваційного препарату. Очікується, що такі дослідження потребуватимуть менших фінансових витрат.
Біосиміляри як окремий клас
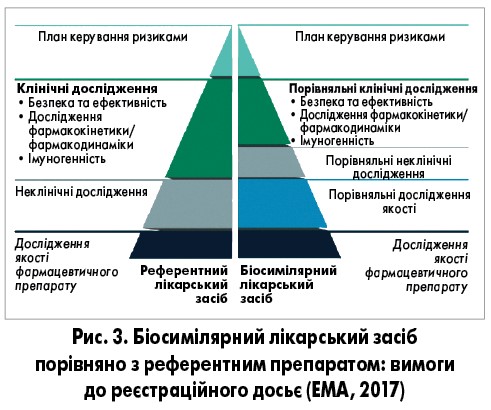
На перший погляд, біосиміляри мають належати до генериків, але, оскільки це аналоги біологічних препаратів, є низка особливостей, які зумовлюють необхідність виокремлення цих засобів у певний клас. Біологічні лікарські препарати характеризуються великою молекулярною масою і складною структурою, що пояснюється феноменом молекулярної мікрогетерогенності. Це означає, що кінцевий продукт є сумішшю білкових молекул, яким притаманне явище посттрансляційної модифікації. Зважаючи на викладені біологічні особливості, створити абсолютно ідентичну молекулу неможливо, як неможливо об’єктивно проаналізувати цю відповідність. Тому запропоновано поняття біосимілярності. Як і оригінальні біологічні препарати, біосиміляри мають однакову нуклеотидну послідовність, молекулярну масу і виробляються в результаті одного й того ж біотехнологічного процесу. А от штами продукуючих клітин, поживні середовища, технологічні цикли виробництва і способи очищення кінцевих продуктів можуть бути відмінними (але не обов’язково повинні відрізнятися). Отже, порівняно з генеричними лікарськими засобами, за структурою біосиміляри не ідентичні референтному препарату, але мають такі ж показники ефективності та безпеки (рис. 2). Для реєстрації цих лікарських засобів, замість дослідження біоеквівалентності, проводять дослідження демонстрації біоаналогічності (комплексне пряме порівняльне дослідження біосиміляра з еталонним препаратом для підтвердження високого ступеня аналогічності хімічної будови, біологічної функції, ефективності, безпеки й імуногенності) і додаткові дослідження якості (рис. 3).
Виробничий цикл
 Виробництво біосимілярних лікарських засобів має багато особливостей, в основному пов’язаних з біологічним походженням продукту. Зазвичай виробничий процес організовують так: в обраний організм-продуцент (потенційне джерело необхідного продукту) вводиться вектор (ДНК-послідовність для заданого білка – основи майбутньої біоеквівалентності препарату). Далі з усіх клітин культури (іноді бактерій або грибів) відбираються ті клітини, в які вдалося вбудувати вектор. Після цього формують окрему клітинну лінію з успішно вбудованими векторами і культивують її. Серед продуктів життєдіяльності клітин цієї лінії присутній і заданий білок. Його виділяють, очищають від інших продуктів виробництва, надають йому необхідну просторову структуру і концентрацію, після чого виготовляють лікарську форму. Це складний і багатоетапний процес, успіх якого залежить від великої кількості факторів на різних стадіях виробництва.
Виробництво біосимілярних лікарських засобів має багато особливостей, в основному пов’язаних з біологічним походженням продукту. Зазвичай виробничий процес організовують так: в обраний організм-продуцент (потенційне джерело необхідного продукту) вводиться вектор (ДНК-послідовність для заданого білка – основи майбутньої біоеквівалентності препарату). Далі з усіх клітин культури (іноді бактерій або грибів) відбираються ті клітини, в які вдалося вбудувати вектор. Після цього формують окрему клітинну лінію з успішно вбудованими векторами і культивують її. Серед продуктів життєдіяльності клітин цієї лінії присутній і заданий білок. Його виділяють, очищають від інших продуктів виробництва, надають йому необхідну просторову структуру і концентрацію, після чого виготовляють лікарську форму. Це складний і багатоетапний процес, успіх якого залежить від великої кількості факторів на різних стадіях виробництва.
Біосиміляри – нове явище?
Це твердження не є коректним. Перший біотехнологічний лікарський засіб зареєстровано в 1977 році. Йдеться про соматотропін, синтезований методом генної інженерії з використанням мікроорганізмів Е. coli, – саме з нього розпочалася епоха біологічних лікарських засобів. Певний час усі подібні препарати були захищені патентами, але потім з’явилися можливості для створення біосимілярів. Термін «біосиміляр» уперше використано в опублікованій улітку 2003 року Директиві ЄС (Commission Directive 2003/63/EU, 25 June 2003), де для зручності автори скоротили словосполучення similar biological medicinal product. Утім, до 2009 року біосиміляри не мали належного статусу і не були поширеними. Усе змінилося, коли сенатор Генрі Ваксман звернувся до тодішнього президента США Барака Обами з ініціативою про необхідність розробки критеріїв для генеричних біологічних препаратів. Президент Б. Обама підтримав цю ініціативу і на зустрічі з представниками Американської медичної асоціації (American Medical Association) закликав їх дати генеричним біологічним препаратам можливість вийти на ринок, що посприяло ухваленню у 2009 році Biologicals Price Competition and Innovation Act. Рік по тому документ було підписано. Серед іншого, в ньому було офіційно затверджено термін «біосиміляр» і погоджено, що біосиміляр не може бути генеричним лікарським засобом. Невдовзі біоаналоги були впроваджені в практичну діяльність. Згідно з даними IMS Consulting Group, серед усіх біопрепаратів частка біосимілярів на фармацевтичному ринку у 2011 році становила 0,4%, у 2015 році не перевищувала 2%; до 2020 р. очікується зростання цього показника до 10%.
Позиції біосимілярів на світовому фармацевтичному ринку
У різних країнах процес впровадження біоаналогів перебуває на різних етапах. Поступ у цьому напрямі залежить перш за все від того, наскільки фармацевтичні компанії, що виробляють біосиміляри, зацікавлені в тому чи іншому ринку. У Європі такі продукти почали регулювати у 2003 році в рамках згаданої Директиви 2003/63/EU. У 2005 році Європейським агентством з лікарських засобів (EMA) було розроблено посібник із застосування біосимілярів (Guideline on Similar Biological Medicinal Products, EMEA/CHMP/437/04). У 2009 році Всесвітня організація охорони здоров’я (ВООЗ) опублікувала відповідні настанови із застосування біосимілярів – Guidelines on evaluation of similar biotherapeutic products. Того ж року біосиміляри визнані на законодавчому рівні в Японії. В Україні поняття «біосиміляр» уперше з’явилося в наказі Міністерства охорони здоров’я від 04.01.2013 № 3, додатком до якого був посібник «Подібні біологічні лікарські препарати, що містять як активні речовини протеїни, отримані біотехнологічнім шляхом». У 2013-2014 роках на основі європейських джерел було розроблено блок нормативних документів, що стосуються виробництва, оцінки ефективності, безпеки та застосування біосимілярів.
Процес реєстрації біосиміляра є доволі складним у будь-якій країні, оскільки, як уже зазначалося, вимагає додаткових дорогих досліджень якості, демонстрації біоаналогічності, подібності тощо. Залежно від очікуваних побічних ефектів препарату, для його реєстрації можуть знадобитися дослідження активності на біологічних моделях, токсикологічні дослідження із застосуванням багаторазових доз (на тваринах відповідного виду і т. ін.). До того ж після реєстрації для цієї групи препаратів необхідні постмаркетингові дослідження безпеки та план управління ризиками.
Основні переваги і недоліки біосимілярів
Невід’ємною перевагою біосимілярів можна вважати ціну. У звіті некомерційної організації RAND, опублікованому у 2014 році, прогнозується, що протягом наступного десятиліття біосиміляри зменшать загальні прямі витрати на біопрепарати в США на 44 млрд доларів. За оцінками компанії Express Scripts, зробленими того ж року, затвердження 11 конкретних біосимілярів забезпечить економію в розмірі 250 млрд доларів упродовж зазначеного періоду.
Біосиміляри дешевші за оригінальні біологічні препарати на 15-20%. Це менше, ніж різниця між оригінальними і генеричними лікарськими засобами, оскільки дослідження, необхідні для виведення таких препаратів на ринок, потребують значних фінансових затрат. Утім, біологічні препарати в принципі мають високу вартість, тож ця різниця часто буває значною і навіть визначальною. Найбільшим недоліком біоаналогів, поза сумнівом, є здатність спричиняти небажані явища з боку імунної системи. Ця проблема не є специфічною виключно для біосимілярів і стосується всіх біологічних препаратів. Частково її можна вирішити правильним веденням пацієнтів, які отримують терапію біосимілярами. Рекомендується уникати необґрунтованого призначення препарату, не переривати курс лікування, вводити препарат з премедикацією, при необхідності додавати метотрексат як супроводжувальну терапію; у деяких випадках можливе підвищення дози (для зниження вироблення антитіл). Нагадаємо, що для реєстрації біоаналогічного лікарського засобу проводиться визначення імуногенності. Постмаркетингові дослідження не показали збільшення імуногенності біосимілярів.
У проекті клінічних настанов Управління з контролю продуктів харчування і лікарських засобів США (FDA) чітко згадується про необхідність оцінки компанією-спонсором імуногенності в клінічному дослідженні, якщо ця вимога не була скасована FDA. Крім того, в цьому документі зазначається, що імуногенність є критичним фактором біоаналогічності. Найбільше занепокоєння щодо імуногенності полягає в тому, що зміни у виробничому процесі можуть призвести до появи кінцевого продукту, який провокує імунну відповідь у пацієнтів. FDA вважає, що ризик імуногенності є високим, великі клінічні дослідження, ймовірно, знадобляться для оцінки ризику рідкісних, пов’язаних із цією реакцією подій, що становлять загрозу для життя. Програма клінічних досліджень, необхідних для затвердження біосиміляра, доповнена постмаркетинговими дослідженнями імуногенності. Отже, кількість затверджених показань може бути скорочена відповідно до оригінального лікарського засобу. Однак у деяких випадках FDA дозволяє екстраполювати дані біоаналогічності для одного показання на інше з метою підтримки ліцензування біосиміляра для одного або декількох додаткових показань, що були схвалені для референтного продукту. Цього можна досягти шляхом екстраполяції даних щодо механізму дії, фармакокінетики та розподілу ліків, очікуваної токсичності й імуногенності, а також інших факторів, які можуть впливати на ефективність або безпеку для кожного окремого клінічного показання серед різних груп пацієнтів. Але екстраполяція даних з одного показання на підтримку іншого, найімовірніше, буде радше винятком, ніж правилом, навіть якщо в такий спосіб вдасться уникнути необхідності великих порівняльних випробувань.
Що стосується призначення біосимілярів off-label (не за офіційними показаннями), не відомо, чи можна в такому випадку екстраполювати дані з досліджень, у яких ці лікарські засоби підтвердили ефективність. У Європі подібна екстраполяція дозволена з таким формулюванням: якщо біосиміляр та оригінальний препарат зіставні за одним показанням, то вони, ймовірно, будуть зіставними за іншим. Проте, якщо механізм дії для різних показань відрізняється, можуть знадобитися додаткові клінічні дані для оцінки того, чи підлягає біосимиляр застосуванню off-label.
Сфери застосування біосимілярів
У багатьох напрямах біологічні засоби і, відповідно, їх біоаналоги вже увійшли в рутинну практику: інсуліни, препарати соматотропіну, гранулоцитарні колонієстимулючі фактори, інгібітори фактора некрозу пухлини, препарати для лікування злоякісних новоутворень, гормони, вакцини, цитокіни і навіть антибіотики. Ці продукти використовуються в лікуванні цукрового діабету, анемії, затримки росту, безпліддя, розсіяного склерозу, ревматологічних й онкологічних захворювань. Перше місце в структурі виробництва біосимілярів посідають вакцини, друге – моноклональні антитіла, 80% яких застосовуються в терапії злоякісних пухлин. Тож, обговорюючи план вакцинації або призначення не оригінального трастузумабу чи бевацизумабу, а їх біоаналогів, обираючи інсулін тощо, лікарі мають справу з біосимілярами.
Біосиміляри в ревматології
Якщо в багатьох інших областях біологічні лікарські засоби вже є досить звичним явищем, то в ревматології прорив стався відносно недавно. В Україні зареєстровані інфліксимаб, адалімумаб, етанерцепт, тоцилізумаб, голімумаб і ритуксимаб. Вони можуть значно покращувати якість життя пацієнтів з ревматоїдним артритом, анкілозивним спондилітом, псоріатичним артритом, ювенільним ідіопатичним артритом та ін. Навіть у разі тяжких форм ревматичної патології хворі, які приймають моноклональні антитіла, значно частіше уникають інвалідизації, отримують шанс на тривалу ремісію і можливість вести повноцінне соціальне життя.
Усі ці препарати, на жаль, мають дуже обмежене застосування в Україні, до певної міри через недостатній досвід їх призначення, але здебільшого через високу вартість. У зв’язку з цим на біосиміляри покладаються великі надії щодо підвищення доступності таргетних ревматологічних препаратів. Нині у вітчизняних лікарів з’являється можливість призначення біосимілярів. На сьогодні в Україні зареєстровано біосиміляри інфліксимабу, адалімумабу та ритуксимабу, які використовуються в ревматологічній практиці. Препарат Фламмегіс® – біосиміляр інфліксимабу, інгібітора фактора некрозу пухлини, що найчастіше застосовується в ревматологічній практиці країн Європи та має найбільшу доказову базу. Цей препарат досить добре вивчений: з-поміж 17 рандомізованих контрольованих досліджень і 76 досліджень з реальної клінічної практики, проведених для біосімілярів зазначеної групи, у 6 рандомізованих контрольованих дослідженнях і 58 дослідженнях з реальної клінічної практики застосовувався саме Фламмегіс®. Світовий клінічний досвід його використання нараховує 7 років, це був перший біосимілярний лікарський препарат на основі моноклональних антитіл, зареєстрований у ЄС у 2013 році (з 2016 року засіб доступний у США). За кордоном засіб відомий під торговими назвами Ремсіма та Інфлектра, а в дослідженнях фігурує як СТ-Р13. Препарат випускає світовий лідер з виробництва біосимілярів – компанія Celltrion (Південна Корея). Фламмегіс® є зіставним за ефективністю, безпекою й імуногенністю з референтним препаратом при ревматоїдному артриті, анкілозивному спондиліті та псоріатичному артриті, що було доведено в рандомізованих контрольованих дослідженнях PLANETRA, PLANETAS і NOR-SWITCH. За даними фармацевтичної компанії Egis, Фламмегісом вже проліковано понад 100 тис. осіб. Звичайно, в основному це пацієнти з Європи, США, Японії та Південної Кореї, але незабаром очікуються перші звіти щодо застосування цього препарату в Україні.
Докази можливості «переключення» пацієнтів з оригінального препарату на біосиміляр
У 2012 році опубліковано огляд, метою якого було проаналізувати дослідження щодо можливості «переключення» пацієнтів на біосиміляри. Огляд охопив 13 перехресних досліджень продуктів рекомбінантного гормону росту (rhGH), 35 досліджень продуктів еритропоетину та 10 перехресних досліджень гранулоцитарного колонієстимулюючого фактора (G-CSF). Автори не виявили жодних доказів того, що «переключення» між біологічними препаратами (у тому числі «переключення» між біологічними препаратами та їх біосимілярами) негативно вплинуло на безпеку лікування (Ebbers H. C. et al., 2012).
Також у дослідженні PLANETRA показники терапевтичної відповіді за критеріями Американської колегії ревматології (ACR20/50/70) були зіставними між групою референтного інфліксимабу та групою, де пацієнтів «переключено» на біосиміляр СT-P13: 71,8 і 71,8% відповідно для ACR20; 48 і 51,4% відповідно для ACR50; 24,3 і 26,1% відповідно для ACR70. Частка пацієнтів з антитілами до визначеного препарату наприкінці дослідження була зіставною: 40,3 та 44,8% відповідно. Побічні ефекти, що з’явилися після початку терапії, мали місце в зіставної кількості пацієнтів (53,5 проти 53,8% відповідно).
Дослідження PLANETAS було першим випробуванням, яке продемонструвало, що перехід з оригінального інфліксимабу на його біосиміляр CT-P13 у пацієнтів з анкілозивним спондилітом не чинить негативного впливу на терапевтичну ефективність або безпеку.
Інші цікаві дані містяться в датському реєстрі DANBIO, в якому проаналізовано вплив переходу з оригінального препарату на біосиміляр інфліксимабу на активність захворювання й частоту загострень у пацієнтів з ревматоїдним артритом, псоріатичним артритом та аксіальним спондилоартритом. Активність захворювання оцінювали за 3 міс до і після «переключення». У більшості пацієнтів активність захворювання була аналогічною до і після «переключення». Частота загострень також була зіставною.
Найбільш обґрунтовані свідчення про безпеку «переключення» надали дослідження біосиміляра інфліксимабу CT-P13, оскільки він представлений на ринку довше за інші біоаналогічні інгібітори фактора некрозу пухлини. Проте є деякі дані щодо безпеки «переключення» з біосимілярами етанерцепту (GP2015, SB4) й адалімумабу (ABP501) (Alonso M. et al., 2018; Gerdes S. et al. 2018; Emery P. et al., 2017).
Є повідомлення, які підтверджують безпеку переходу на біосиміляри при лікуванні ревматичних захворювань (Kay J. et al., 2018). Відповідно до цих даних, одноразовий перехід з оригінального на біоаналогічний препарат є безпечним та ефективним. Наразі немає доказів того, що «переключення» між біосимілярами одного і того ж продукту може мати різний клінічний ефект. Однак важливо враховувати думку пацієнта, а також аналізувати дані з відкритих досліджень нових біосимілярів, оскільки може з’являтися додаткова інформація, отримана в більших популяціях (Kay J. et al., 2018). Наявні дані про безпеку декількох «переключень» обмежені, хоча вже були оприлюднені перші результати дослідження III фази щодо використання біосиміляра етанерцепту GP2015 при помірному або важкому плямистому псоріазі (Gerdes S. et al., 2018). Тому доцільно проводити подальші дослідження оцінки декількох «переключень» між біосимілярами й оригінальними препаратами або іншими біосимілярами.
Автоматична заміна оригінального препарату на біосимиляр або навпаки може бути пов’язана з недостатньою інформованістю про потенційні побічні ефекти або неефективність нового продукту. Наприклад, у дослідженні NOR-SWITCH одним із критеріїв включення був стабільний результат лікування оригінальним препаратом протягом 6 міс, що передували дослідженню. Доцільно також оцінити вплив попередньої терапії на активність захворювання перед переведенням на новий продукт або провести заміну препарату безпосередньо після запланованих контрольних тестів лікування.
Нарешті, важливим питанням у дискусії про безпеку «переключення» на біосиміляри є залучення як лікаря, так і пацієнта до спільного вирішення лікувальної тактики. J. Kay і співавт. (2018) вважають, що як пацієнт, так і лікар повинні відповідально ставитися до прийняття терапевтичних рішень. Більш того, пацієнт має бути поінформований про природу біосимілярів, включно з суворим процесом їх затвердження і наявних доказів щодо їх якості, ефективності й безпеки. Виведення біосимілярів на ринок значно знизило витрати на біологічну терапію, і цей факт може значно підвищити її доступність для більших груп пацієнтів.
Певну настороженість у лікарів може викликати той факт, що часто реєстрація біосиміляра відбувається на основі клінічного дослідження з однієї нозології, а щодо інших нозологій застосовується екстраполяція показань, тобто відповідність засобу лікувальним цілям при одному захворюванні переноситься на інші. Наразі щодо більшості біосимілярів проведено одне-два рандомізовані контрольовані порівняльні дослідження. Винятком є біосиміляр інфліксимабу СТ-Р13, який довів свою клінічну еквівалентність оригінальному препарату в 6 рандомізованих контрольованих дослідженнях за всіма затвердженими показаннями.
Сучасні дані свідчать про доцільність переходу з оригінальних біологічних лікарських засобів на біосиміляри при лікуванні запальних ревматичних станів. Проте слід враховувати, що ці дані були отримані в основному в декількох обсерваційних і подвійних сліпих або відкритих дослідженнях III фази з обмеженою тривалістю спостереження, за участю невеликої кількості пацієнтів і в основному для біосиміляра інфліксимабу СТ-Р13 (Фламмегіс®). Враховуючи особливості структури препаратів, що досліджувалися, ці докази не можна екстраполювати на інші біосиміляри з тією ж діючою речовиною (Filipe C. et al., 2018).
Значення біосимілярів як частини фармацевтичного ринку, ймовірно, збільшуватиметься. Проте при реєстрації цих лікарських засобів усе ще виникають складнощі, як-от питання взаємозамінності, типова відсутність схвалення для всіх показань оригінального препарату, необхідність ведення переговорів платників з виробниками біосимілярів, проблема унікального патенту, позиції компаній – розробників оригінальних препаратів у медичній спільноті тощо.
Тому виробники біосимілярів мають адаптуватися до умов фармацевтичного ринку, а для досягнення своїх цілей слід продемонструвати значну клінічну цінність (наприклад, дослідження з «переключенням»), що дозволить переконати платників і постачальників у ефективності та надійності біосиміляра та підтвердити високу якість продукту.
Отже, біосиміляри є більш доступними, ніж оригінальні препарати, високоефективними та безпечними засобами, які дають можливість досягнути добрих терапевтичних результатів, однак подальші дослідження є доцільними.
Медична газета «Здоров’я України 21 сторіччя» № 4 (449), лютий 2019 р.



