18 квітня, 2019
Роль и место амиодарона в лечении сердечной недостаточности и нарушений сердечного ритма: когда нет альтернативы
По материалам ХIХ Национального конгресса кардиологов Украины (26-28 сентября 2018 года, г. Киев)
В предыдущем номере был приведен краткий обзор совместного доклада старшего научного сотрудника отдела аритмий, кандидата медицинских наук Елены Николаевны Романовой и старшего научного сотрудника отдела реанимации и интенсивной терапии, доктора медицинских наук Олега Игоревича Иркина, ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины (г. Киев). Лекторы в основном ссылались на рекомендации Европейского общества кардиологов (ESC) по диагностике и лечению острой и хронической сердечной недостаточности 2016 г. (далее – рекомендации ESC). В первой части публикации были рассмотрены ключевые моменты диагностики и лечения хронической сердечной недостаточности (ХСН).
Однако аспекты диагностики и терапии ХСН – не единственная тема, затронутая спикерами. В рамках доклада, который, скорее, напоминал конструктивную дискуссию с залом, и лекторы, и слушатели обсуждали проблемы, связанные с ведением пациентов с нарушениями ритма, в частности фибрилляцией предсердий (ФП). Ведь зачастую сложно выяснить, что же было первичным – ХСН или «срыв» ритма? Какую тактику лечения выбрать и в какой последовательности назначать те или иные препараты? Достаточно ли для восстановления ритма электроимпульсной терапии или необходима медикаментозная поддержка? Какая и с какой целью?
Диагностика
Традиционно, начинаем со сбора анамнеза больного. Сложность в том, что многие жалобы (подробно рассмотрены в первой части статьи), такие как одышка, слабость, тахикардия, перебои сердцебиения, отеки, дискомфорт/боль, потеря сознания, кашель, могут соответствовать как ХСН, так и ФП. Однако они также могут сопровождать обе нозологические формы. Для четкого понимания ситуации необходимо провести электрокардиографию (ЭКГ) и эхокардиографию (ЭхоКГ). Это равные по значимости обследования, ведь «к нам может прийти пациент отекший, c одышкой, ни слова не скажет про аритмию, и в таком случае ЭКГ с подтверждением нарушения ритма окажется находкой», – акцентировала внимание аудитории Елена Николаевна.
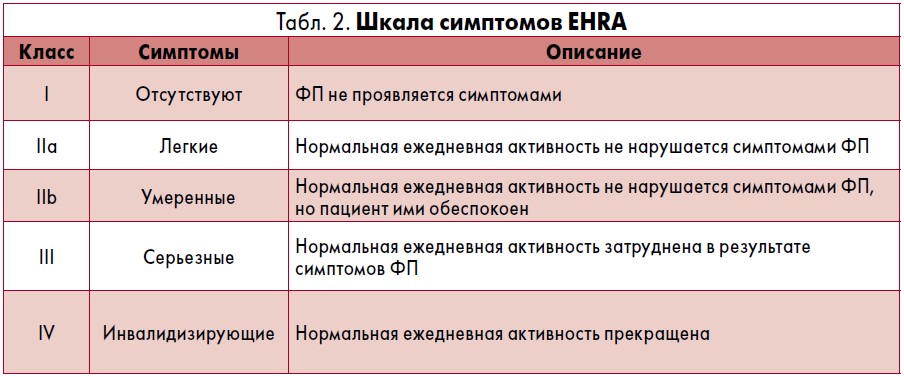
В таблице 2 в соответствии со шкалой Европейской ассоциации ритма сердца (EHRA) приведены симптомы ФП, классифицированные по степени тяжести.
Кроме того, в контексте нарушений ритма следует обратить внимание на такой диагностический критерий, как уровень натрийуретического пептида (BNP) в крови. В частности, повышение уровня NT-proBNP может свидетельствовать о фибриляции желудочков, ФП, тахиаритмии (Roberts E. et al., 2015; Kelder J.C. et al., 2011).
Лечение
Для выбора алгоритма лечения Олег Игоревич предложил использовать условный квадрат Эйзенхауэра для определения приоритетов. Данный квадрат получается при пересечении осей «важно – неважно» по горизонтали и «срочно – несрочно» по вертикали.
Что имел в виду спикер? К примеру, в стационар поступает пациент с тяжелыми проявлениями ХСН, сниженной фракцией выброса (ФВ), нестабильной гемодинамикой.
Срочно и важно «разгрузить» больного (данный аспект подробно описан в первой части статьи), назначить β-блокаторы, блокаторы рецепторов ангиотензина (БРА), электроимпульсную терапию и др.
Срочно, но не важно – например, устранение болевого синдрома. Да, это срочная мера, но прогностически неважная.
Не срочно, но важно. В данной части «квадрата» одним из основных аспектов является лечение основного заболевания, что не будет срочным мероприятием, но для дальнейшего прогноза крайне важно. Именно здесь мы возвращаемся к вопросу, заданному вначале: что первично – ХСН или ФП? Что «сорвало» ритм и/или привело к СН?
 Здесь же, при наличии ФП, рассматривается влияние на структурные изменения предсердий, а именно островки фиброза, которые формируются при избыточном содержании альдостерона в крови. Данные изменения часто приводят к негомогенности электрического проведения и разобщению, что, в свою очередь, может способствовать поддержанию ФП.
Здесь же, при наличии ФП, рассматривается влияние на структурные изменения предсердий, а именно островки фиброза, которые формируются при избыточном содержании альдостерона в крови. Данные изменения часто приводят к негомогенности электрического проведения и разобщению, что, в свою очередь, может способствовать поддержанию ФП.
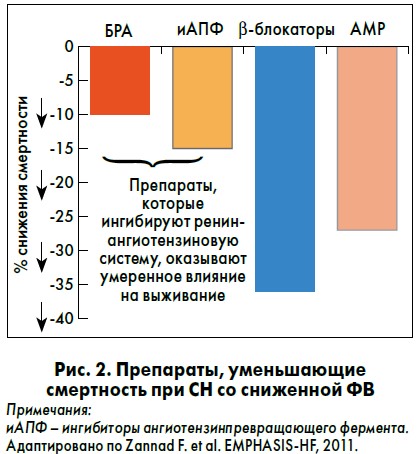
Назначение антагонистов минералокортикоидных рецепторов (АМР) практически никогда не бывает срочным, но это очень важно в контексте снижения уровня смертности (рис. 2). Кроме того, Олег Игоревич акцентировал внимание слушателей на том, что при использовании этих препаратов влияние присходит на субстрат самой фибрилляции.
Срочность восстановления ритма важно определять в каждой клинической ситуации индивидуально. Необходимо прибегнуть к экстренному восстановлению по жизненным показаниям. Кроме того, возможен вариант, когда вначале следует провести антикоагулянтную терапию, а также ряд мероприятий по контролю частоты сердечных сокращений и, конечно, коррекции признаков ХСН. Но почти всегда этот аспект лечения будет со стороны оси «важно».
Согласно данным исследования – реестра GARFIELD-AF (Perspectives from the International, Observational, Prospective GARFIELD Registry), у пациентов с ХСН и синусовым ритмом значительно лучше качество жизни и существенно ниже уровень развития осложнений, чем у лиц с нарушениями ритма.
Основываясь на рекомендациях ESC, препаратом выбора для восстановления ритма является амиодарон (кордарон). Согласно многочисленным исследованиям, применение имплантируемого кардиовертера-дефибриллятора (ИКД) – значительно более весомая тактика для лиц с желудочковыми аритмиями, но как с ИКД, так и без него пациент должен получать амиодарон. Это обусловлено тем, что даже с ИКД у больного могут повторяться желудочковые аритмии, которые будут провоцировать электроимпульс устройства. Амиодарон показан для профилактики нарушения ритма.
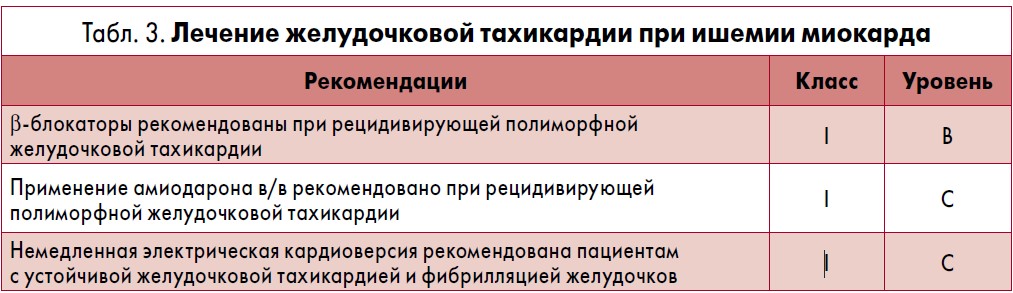
Рекомендации по применению амиодарона при различных нарушениях ритма приведены в таблицах 3-8.
Кроме того, амиодарон показан при делатационной кардиомиопатии, аритмогенной дисплазии правого желудочка. Это единственный препарат, который предотвращает рецидивы нестойких желудочковых аритмий при гипертрофической кардиомиопатии.
Е.Н. Романова привела пример еще одной ниши использования амиодарона: при WPW-синдроме с ФП непременно показана катетерная абляция, но у пациента должен быть условный «мост» в виде сохранения ритма для этого вмешательства. В данном случае таким «мостом» может быть только амиодарон. Это единственный способ контролировать ситуацию. В случае если на фоне ФП возникают желудочковые нарушения ритма, целесообразно включить в схему с амиодароном β-адреноблокаторы. Когда восстановление ритма реализуется посредством электроимпульсной терапии, также рекомендован прием амиодарона для профилактики рецидива ФП.
Исходя из вышеизложенного, можно сделать вывод, что такие сложные проблемы кардиологии, как ХСН и нарушения ритма, являются многовекторными и требуют колоссальных усилий и концентрации внимания на наименьших деталях как со стороны врача, так и пациента. Безусловно, необходимо постоянно следить за новейшими исследованиями, результатами метаанализов, рекомендациями авторитетных медицинских сообществ. Но не менее важно опираться на собственный опыт и использовать индивидуальный подход к конкретному больному.
Подготовила Наталья Нечипорук
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (61) грудень 2018 р.