25 квітня, 2019
Цукровий діабет і кардіоваскулярний ризик: вибір оптимальної цукрознижувальної терапії
 Цукровий діабет (ЦД) і кардіоваскулярні захворювання (КВЗ) належать до найпоширеніших неінфекційних патологій у світі. Соціальний аспект поєднання ЦД і КВЗ, пряма залежність показників смертності та якості життя від повноцінної компенсації гемодинамічних і метаболічних порушень зумовлюють той факт, що ведення пацієнтів із ЦД та коморбідною патологією серцево-судинної системи – це одна з найактуальніших тем для обговорення на науково-практичних конференціях. Не стала виключенням і «Школа ендокринолога» (далі – Школа) – проект, який завоював надзвичайну популярність у вітчизняних лікарів, адже він надає можливість фахівцям усіх рівнів ознайомитися з найефективнішими сучасними напрацюваннями в області ендокринології.
Цукровий діабет (ЦД) і кардіоваскулярні захворювання (КВЗ) належать до найпоширеніших неінфекційних патологій у світі. Соціальний аспект поєднання ЦД і КВЗ, пряма залежність показників смертності та якості життя від повноцінної компенсації гемодинамічних і метаболічних порушень зумовлюють той факт, що ведення пацієнтів із ЦД та коморбідною патологією серцево-судинної системи – це одна з найактуальніших тем для обговорення на науково-практичних конференціях. Не стала виключенням і «Школа ендокринолога» (далі – Школа) – проект, який завоював надзвичайну популярність у вітчизняних лікарів, адже він надає можливість фахівцям усіх рівнів ознайомитися з найефективнішими сучасними напрацюваннями в області ендокринології.
На одному з останніх засідань тьютор Школи, керівник відділу діабетології Інституту ендокринології та обміну речовин ім. В.П. Комісаренка Національної академії медичних наук України (м. Київ), доктор медичних наук, професор Любов Костянтинівна Соколова виступила з доповіддю, в якій окреслила основні моменти у веденні пацієнтів із ЦД 2 типу та КВЗ.
– У хворих на ЦД може розвинутися серцева недостатність (СН) внаслідок атеросклеротичних та атеросклеротично-незалежних механізмів. Перші найчастіше зумовлені перенесеними серцево-судинними подіями (інфаркт міокарду), а другі виникають на тлі прямих мікросудинних уражень серцевого м’яза.
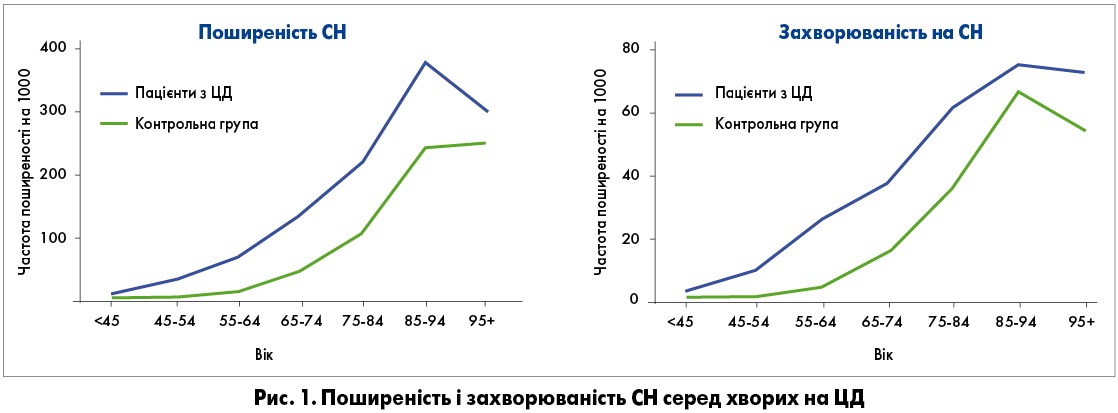
Асоціація між ЦД і КВЗ підтверджується результатами низки епідеміологічних досліджень. Nichols та співавт. виявили, що ЦД є незалежним від віку фактором ризику розвитку СН (рис. 1) [1].
Такі ж результати було отримано в іще одному когортному дослідженні 2015 року, яке включило 1,9 млн хворих на ЦД 2 типу. Було показано, що СН є одним із найчастіших ускладнень у пацієнтів із ЦД 2 типу [2].
Дуже тривожним є той факт, що у 28% пацієнтів із ЦД 2 типу СН залишається недіагностованою. Більшість пацієнтів із вперше виявленою СН мають збережену фракцію викиду (ФВ). Недіагностована СН частіше виявлялася в жінок, у пацієнтів похилого віку, з індексом маси тіла ≥30 кг/м2, із задишкою, з гіпертонією та скаргами на втому, що необхідно враховувати під час проведення скринінгу КВЗ у пацієнтів із ЦД [3].
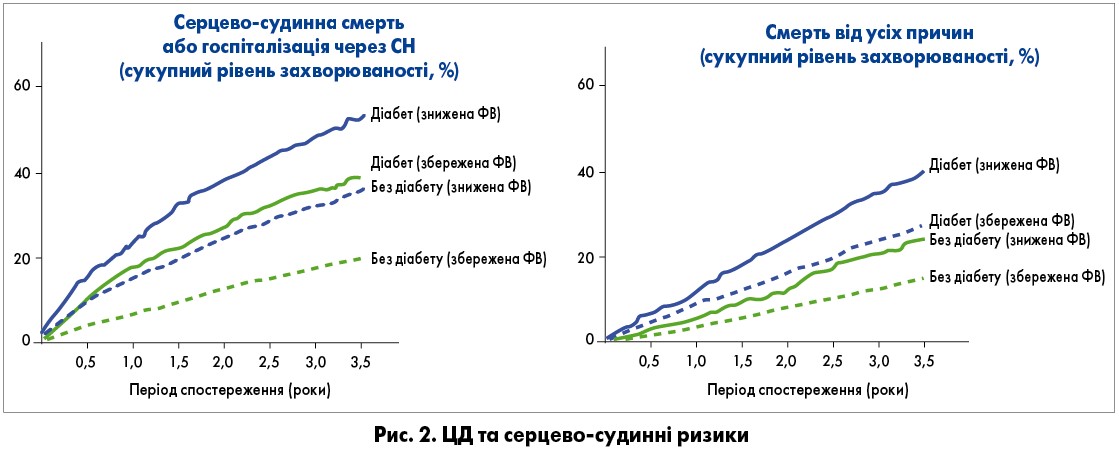
Наявність ЦД і СН зі збереженою або зниженою ФВ підвищує ризик загальної та серцево-судинної смертності (рис. 2) [4].
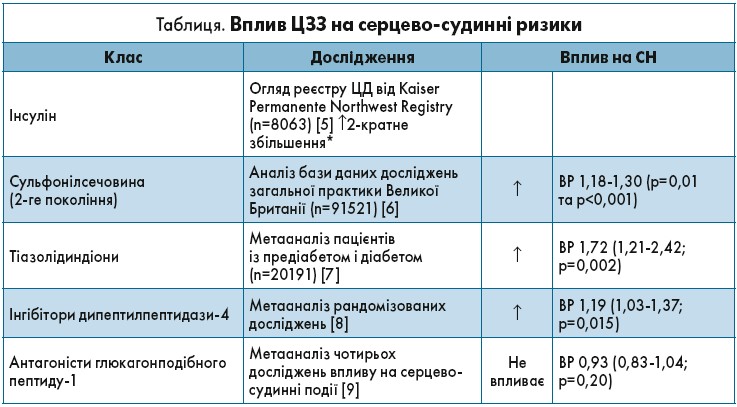
Отже, поєднання ЦД і КВЗ вважається дуже актуальною проблемою сучасної медицини. Зрозуміло, що, застосовуючи цукрознижувальну терапію, необхідно обирати препарат, який не тільки забезпечуватиме належний контроль глікемії, але й матиме позитивний вплив на основні ланки патогенезу ЦВЗ. На жаль, сьогодні більшість цукрознижувальних засобів (ЦЗЗ) мають, у найліпшому разі, нейтральний вплив на ризик розвитку серцево-судинних подій, а деякі взагалі підвищують його. Основні ефекти ЦЗЗ на розвиток СН представлені в таблиці.
Найбільш перспективними з боку кардіоваскулярного ризику є група інгібіторів натрійзалежного котранспортера глюкози 2 типу (іНЗКТГ2), зокрема препарат дапагліфлозин, представлений на ринку України під торговою назвою Форксіга (FORXIGA®).
Відомо, що завдяки глюкозуричному ефекту дапагліфлозин зменшує рівень артеріального тиску шляхом осмотичного діурезу, однак є ще низка потенційних механізмів, що забезпечують позитивний вплив Форксіги на серцево-судинну систему: зниження інсулінорезистентності та глюкозотоксичності, зменшення накопичення натрію, зниження рівня оксидативного стресу й запалення, що, у свою чергу, покращує ендотеліальну функцію та зменшує жорсткість артерій.
Позитивний вплив дапагліфлозину та інших іНЗКТГ2 на серцево-судинну систему підтверджується результатами великих міжнародних досліджень. Так, у дослідженні реальної клінічної практики CVD-REAL, яке охопило понад 300 тис пацієнтів у 6 країнах світу, було виявлено, що прийом іНЗКТГ2, як порівняти з іншими цукрознижувальними препаратами, забезпечував зменшення смертності від будь-яких причин або ушпиталень із приводу СН на 46% та ризик госпіталізації з приводу СН на 39% [10].
Схожі результати були отримані в дослідженні CVD-REAL2, в якому взяли участь 470 тис пацієнтів, з яких 73% не мали підтвердженого КВЗ. іНЗКТГ2, зокрема дапагліфлозин (приймали 75% пацієнтів), порівняно з іншими ЦЗЗ, зменшували кількість усіх випадків смерті на 49%, госпіталізації з приводу СН – на 36%, частоту інфаркту міокарду – на 19%, а мозкового інсульту – на 32% [11].
Безпека препарату Форксіга оцінювалася в рандомізованому мультицентровому подвійному сліпому плацебо-контрольованому дослідженні DECLARE-TIMI 58 (Dapagliflozin Effect on Cardiovascular Events) впливу препарату на серцево-судинні наслідки в пацієнтів із ЦД 2 типу. DECLARE-TIMI 58 являє собою найбільше на сьогодні дослідження серцево-судинних наслідків на тлі застосування іНЗКТГ2. Оцінювалися серцево-судинні події (що характеризувалися або наявністю декількох факторів ризику розвитку КВЗ або встановленою серцево-судинною патологією) при прийомі препарату Форксіга порівняно з плацебо протягом періоду до 5 років у більш як 17 тис дорослих пацієнтів із ЦД 2 типу з 33 країн світу. Результати цього дослідження представляють для лікарів дуже великий інтерес, адже вони стосуються не лише пацієнтів із наявним КВЗ, але й хворих із факторами ризику, а це практично кожен пацієнт із ЦД 2 типу [12].
У ході роботи чергової сесії Школи професор Л.К. Соколова познайомила присутніх із найсучаснішими даними стосовно лікування ЦД 2 типу з точки зору його впливу на серцево-судинний ризик та підкреслила перспективи використання дапагліфлозину.
Крім досліджень серцево-судинної безпеки препарату Форксіга багато вчених оцінили його ефективність в якості ЦЗЗ у хворих на ЦД різних когортних груп.
Так, у дослідженні C.J. Bailey і співавт. (2010) було показано статистично значуще й стійке зниження глікозильованого гемоглобіну (HbA1с) при додаванні дапагліфлозину до метформіну порівняно з плацебо, а також відсутність епізодів тяжкої гіпоглікемії та достовірне зменшення маси тіла від вихідних значень. Важливо, що зниження маси тіла досягалося завдяки зменшенню підшкірної жирової клітковини і вісцеральної жирової тканини, а не зниженню маси м’язової тканини або через втрату рідини [13].
У дослідженні R.R. Henry і співавт. (2011), в якому ефективність дапагліфлозину в пацієнтів зі старта терапіі з рівнем HbA1с до 9,1% склала до 2,0% у групі дапагліфлозину та метформіну в порівнянні з групою лише одного метформіну. Було виявлено їхню зіставну ефективність щодо динаміки зниження показника НbА1с від вихідних значень (до 2,0% для обох досліджуваних груп; p <0,0001). У дослідженні M.A. Nauck і співавт. (2011) ефективність дапагліфлозину оцінювали разом із впливом на ризик гіпоглікемій. Було встановлено, що пацієнтів, які перенесли ≥1 епізод гіпоглікемії, виявилося вдесятеро менше в групі Форксіги порівняно з групою, учасники якої приймали препарати СС (3,5 проти 40,8% відповідно), з повною відсутністю епізодів тяжкої гіпоглікемії, у той час як в групі препаратів СС частота виникнення епізодів тяжкої гіпоглікемії склала 0,7%. У цьому клінічному дослідженні вчергове було продемонстровано додаткову перевагу Форксіги відносно стійкого зниження маси тіла (-3,2 кг) порівняно з групою препаратів СС (+1,4 кг) за аналогічний період. Крім цього, був виявлений ще один ефект дапагліфлозину – зниження показника артеріального тиску (систолічного в середньому на 4,4 мм рт. ст. і діастолічного на 2,1 мм рт. ст.) за 24 тиж спостереження [14].
Сучасний підхід до лікування ЦД 2 типу передбачає не тільки контроль рівня глікемії, але й вплив на множинні фактори ризику розвитку серцево-судинних подій. Є всі підстави вважати Форксігу саме тим препаратом, ефективність і безпека якого доведені в низці масштабних досліджень високого ступеня доказовості. Це є достатньо вагомим підґрунтям для використання препарату Форксіга в пацієнтів із ЦД 2 типу та коморбідними КВЗ.
Література
- Nichols G.A., Hillier T.A., Erbey J.R., Brown J.B. Congestive heart failure in type 2 diabetes: prevalence, incidence, and risk factors. Diabetes Care. 2001 Sep;24(9):1614-1619.
- Shah A.D., Langenberg C., Rapsomaniki E., Denaxas S. tt al. Type 2 diabetes and incidence of cardiovascular diseases: a cohort study in 1·9 million people. Lancet Diabetes Endocrinol. 2015 Feb;3(2):105-113.
- Boonman-de Winter L.J., Rutten F.H., Cramer M.J. et al. High prevalence of previously unknown heart failure and left ventricular dysfunction in patients with type 2 diabetes. Diabetologia. 2012 Aug;55(8):2154-2162.
…
14. Nauck M.A., Del Prato S., Meier J.J. et al. Dapagliflozin versus glipizide as add-on therapy in patients with type 2 diabetes who have inadequate glycemic control with metformin: a randomized, 52-week, double-blind, active-controlled noninferiority trial.Diabetes Care. 2011 Sep;34(9):2015-2022.
Підготувала Ганна Кирпач
Довідка ЗУ
Дослідження DECLARE: результати впливу дапагліфлозину на ризик виникнення серцево-судинних подій [12]
Дизайн дослідження
Дослідження включало більшу популяцію пацієнтів (яка склала 60%) із множинними факторами ризику та збереженою функцією нирок. Пацієнти з ЦД 2 типу з діагностованими КВЗ атеросклеротичного походження або лише факторами ризику їх виникнення були випадковим чином поділені на 2 групи. Учасники однієї отримували дапагліфлозин, а іншої – плацебо.
Первинною кінцевою точкою безпеки була комбінація основних несприятливих кардіоваскулярних подій (МАСЕ), які включали серцево-судинну смерть, інфаркт міокарду або ішемічний інсульт. Первинними кінцевими точками ефективності були MACE і смерть від серцево-судинних причин або госпіталізація з приводу СН. Вторинними кінцевими точками ефективності були ниркова складова (≥40% зниження швидкості клубочкової фільтрації до <60 мл/хв на 1,73 м2 площі тіла, вперше діагностована кінцева стадія ниркової недостатності або смерть внаслідок ниркових чи серцево-судинних причин) і смерть від будь-якої причини.
Результати
Були оцінені результати 17 160 пацієнтів, у тому числі 10 186 – без КВЗ атеросклеротичного походження, за якими спостерігали протягом 4,2 року. Первинні кінцеві точки безпеки дапагліфлозину відповідали заздалегідь визначеному критерію невідповідності плацебо відносно MACE (верхня межа ДІ 95% <1,3; р<0,001 для невідповідності). У ході аналізу первинних кінцевих точок ефективності дапагліфлозин не призводив до зниження показника MACE (8,8% у групі дапагліфлозину і 9,4% у групі плацебо; коефіцієнт ризику (КР) 0,93; 95% ДІ 0,84-1,03; р=0,17), але знижував частоту серцево-судинної смерті або госпіталізації з приводу СН (4,9 проти 5,8%; КР 0,83; 95% ДІ 0,73-0,95; р=0,005), що виражалося в меншій частоті госпіталізації з приводу СН (КР 0,73; 95% ДІ 0,61-0,88); не зазначалося відмінностей між групами в показниках смертності від КВЗ (КР 0,98; 95% ДІ 0,82-1,17). Вторинна кінцева комбінована точка з оцінки ризику розвитку нирковий подій продемонструвала, що застосування дапагліфлозину також асоційоване з більш низьким ризиком ниркових подій: 4,3% у групі дапагліфлозину і 5,6% у групі плацебо (КР 0,76; 95% ДІ 0,67-0,87), а також смерті від будь-якої причини – 6,2 та 6,6% відповідно (КР 0,93; 95% ДІ 0,82-1,04).
Висновки
У пацієнтів із ЦД 2 типу з діагностованими КВЗ атеросклеротичного походження або лише факторами ризику їх виникнення лікування дапагліфлозином призводило до зниження частоти серцево-судинної смертності або госпіталізації з приводу СН. У загальній популяції пацієнтів із множинними факторами ризику та з діагностованими КВЗ атеросклеротичного походження відношення ризиків на дапагліфлозині проти терапії плацебо становило 0,93; 95% ДІ 0,84-1,03; р=0,17, що свідчило про те, що застосування лікарського засобу Форксіга не пов’язано зі збільшенням ризику розвитку серцево-судинних явищ у пацієнтів із ЦД 2 типу.
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 1 (45) березень 2019 р.